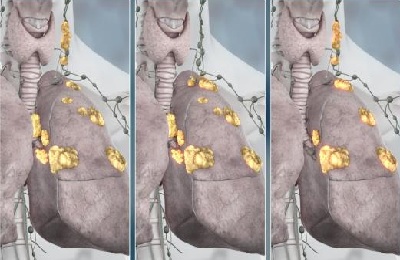
Что такое субплевральная опухоль
Очаги в легких атакуют дыхательные органы, так как многие болезни вызваны ими. Такие образования опасны для здоровья, особенно, если не предпринимать никаких действий. О причинах возникновения субплевральных очагов поговорим в данной статье.
Что такое субплевральные очаги в легких на КТ

Очаговые образования представляют собой уплотнение ткани, которое вызывается разнообразными заболеваниями. Выявляют их при рентгенологическом исследовании. В некоторых случаях диагностики недостаточно и назначается пункция тканей.
На КТ можно увидеть маленькое пятно неправильной или округлой формы. КТ устанавливает его форму, размер.
Легкие человека покрывает тонкая пленка, которую называют плеврой. Исследование позволяет классифицировать очаги: плевральный, субплевральный. Также они могут быть единичными или множественными.
Справка! Очаг субплевральный иногда не виден на флюорографии и рентгене. В этом случае предпочтительна КТ.

Субплевральные очаги располагаются под плеврой. Такая локализация говорит о наличии туберкулеза или злокачественной опухоли.
При туберкулезе очаги могут быть единичными или множественными, с однородной или полиморфной структурой. Сливаясь, они образуют инфильтративные тени. Если на снимке есть полости распада (каверны), то это явный признак заболевания.
При выявлении новообразования будет отмечаться неправильная форма без четких контуров.
Важный критерий в этом случае – динамика. Если наблюдается рост очагов, то онкологический процесс прогрессирует.
Туберкулез и онкологию сближает множество симптомов, что затрудняет постановку диагноза без проведения дополнительных исследований. Признаки следующие:
- хронический сильный кашель;
- одышка;
- кровохарканье;
- резкое снижение массы тела.
Отличия заболеваний на рентгеновских снимках следующие:

- у раковой опухоли тень более интенсивная, имеет нерезкие очертания, волнистые контуры и однородную структуру;
- при онкологии есть метастазы в корне легкого, при туберкулезе – лимфатические узлы;
- у туберкулеза нет разрастания в соседнее легкое, так как рост ограничивается плеврой;
- множественные метастазы означают рак, при туберкулезе такого быть не может.
После получения результатов следует обратиться к врачу за лечением. Туберкулез в данный момент лечится при соблюдении всех предписаний. С онкологией все сложнее: лучевая и химиотерапия, оперативное вмешательство.
Таким образом, субплевральные очаги в легких могут свидетельствовать о наличии двух заболеваний. Распознать, каким из них заболел пациент довольно просто, зная косвенные признаки и отличия.
Периферические опухоли при их субплевральной локализации можно увидеть и все периферические опухоли — прощупать. Легочная ткань вокруг доброкачественных опухолей обычно не изменена, но втяжение висцеральной плевры в виде пупка, типичное для периферического рака легкого, мы отметили у 7 больных со следующими опухолями: аденома у 2; гамартома у 2; фиброма у 2; нейрофиброма у 1 больного.
Из многочисленных форм периферических опухолей осмотром и пальпацией можно относительно Уверенно распознать только гамартому по ее частому субплевральному расположению, нередкому выбуханию над поверхностью легкого, хрящевой плотности, совершенно четкому отграничению от нормальной легочной ткани.
При всех других центральных и периферических опухолях обычно необходимо определение или уточнение их строения путем биопсии и срочного морфологического исследования.
При центральных опухолях важнейшее значение имеет диагностическая бронхотомия, которая позволяет:
- уточнить локализацию и размеры основания опухоли, его отношение к устьям бронхов, состояние стенки бронха;
- отсосать содержимое из бронхов ателектазированного легкого;
- взять материал для срочного морфологического исследования опухоли.
Читайте далее:
Операция 25/VIII 1977 г. Боковая торакотомия слева по пятому межреберыо. В SI пальпируется мягкоэластической консистенции новообразование размерами 4 X 3 X 3 см с нечеткими границами. Выполнена верхняя лобэктомия с раздельной обработкой элементов доли аппаратами УКС-25 и УО-40. Препарат: тонкостенная полость в SI. Содержимое полости: сгустки крови и отдельно лежащее образование размерами 2 X 1,5…

Больная Б., 62 лет, поступила 17/V 1977 г. Жалоб при поступлении не предъявляет. В апреле 1977 г. при профилактической флюорографии в нижней доле левого легкого выявлена округлой формы тень. Заподозрен рак легкого и больная была направлена для уточнения диагноза. Рентгенограмма грудной клетки Рентгенограмма грудной клетки в прямой проекции больной Б., 62 лет. Аденома нижней доли…
Операция 25/IX 1977 г. Боковая торакотомия слева по пятому межреберью. В толще SVI определяется плотноэластической консистенции образование диаметром около 5 см, висцеральная плевра над ним не изменена. Произведены аспирационная биопсия новообразования и срочное цитологическое исследование полученного материала, в котором среди обилия крови обнаружены структуры из клеток, определить характер которых затруднительно. После эксцизионной биопсии и цитологического…

Выбор и техническое выполнение оперативных вмешательств при периферических доброкачественных опухолях, как правило, менее сложны, чем при центральных опухолях. Энуклеация периферической опухоли Характер опухолей в виде изолированных и часто инкапсулированных узлов в принципе позволяет производить самые экономные операции: энуклеацию опухоли, пересечение ножки опухоли, клиновидную или сегментарную резекции легкого. Показания к лобэктомии возникают весьма редко. «Доброкачественные опухоли…
При доброкачественных периферических опухолях легких показаний для пулъмонэктомии, как правило, не возникает. Обычно даже большие размеры опухоли позволяют выполнить более экономную операцию, а в редких случаях озлокачествления периферической опухоли достаточно радикальной операцией является лобэктомия. У наблюдаемых нами больных пульмонэктомия произведена у 5 из 153 больных (2%) с доброкачественными периферическими опухолями. Причиной пулъмонэктомии у 3 больных…
КТ – один из современных и эффективных методов диагностики. Суть процедуры состоит в том, что с помощью рентгеновского излучения и компьютерной программы выполняется послойный снимок нужного органа. Внутри томографа зафиксирована рентгеновская трубка. Во время сеанса часть аппарата вращается вокруг пациента и может сделать тысячу снимков в секунду. Компьютерная программа сводит их в одну картинку и создает объемное изображение. Полный цикл обследования органов грудной клетки производится за 5-10 минут.
Компьютерную томографию назначают для исследования любых органов и систем организма. Томограмма ОГК (органов грудной клетки) — наиболее информативна, ведь по ее результатам пульмонолог видит бронхи, сосуды в легких, форму альвеол, трахею и размер лимфоузлов. Рассмотрим, как расшифровывается снимок, что означают очаги на легких, разберемся в их разновидностях.
В каких случаях проводится КТ легких?
Если врач по результатам осмотра, жалобам пациента или иным признакам заподозрит какое-либо легочное заболевание, есть вероятность, что будет назначена КТ органов грудной клетки. Рассмотрим основные показания к этому исследованию:
Есть масса иных показаний к проведению КТ органов грудной клетки. Это весьма эффективное исследование, его часто назначают после рентгенографии, если снимок малоинформативен.
Что может показать снимок томографии легких?
Компьютерная томография ОГК позволяет диагностировать многие заболевания. По ее результатам специалист сможет:
- поставить уточненный диагноз;
- определить локализацию процесса, его стадию;
- назначить эффективное лечение;
- контролировать динамику терапии, назначив повторную томографию;
- оценить состояние легких, плотности тканей, внешний вид альвеол, измерить дыхательный объем;
- рассмотреть большинство легочных сосудов, легочную артерию, верхнюю полую вену, трахею, бронхи, лимфатические узлы.
Причины появления в легких субплевральных очагов
Характерно, что патологические образования могут никак не проявляться. Многие пациенты не предъявляют жалоб — у них отсутствует кашель, слабость, боль в грудине.
Одиночный очаг определяется как уплотнение легочной ткани, диаметр которого — 1-10 мм. Чаще изменения тканей легких визуализируются при таких состояниях:
- пневмония;
- первичный или хронический очаговый туберкулез;
- эмболия легочных сосудов;
- опухолевые заболевания, их последствия (метастазы, лимфогранулематоз, ретикулез);
- отечные явления как результат аллергии;
- повреждения грудной клетки, кровотечения.
Субплевральные очаги – это ограниченные участки измененных тканей, расположенные под плеврой, которая представляет собой оболочку легкого. Как правило, данный вид образований незаметен на плановой флюорографии или рентгенограмме, зато он обнаруживается на КТ.
Причины появления субплевральных очагов:
- туберкулез;
- злокачественные образования;
- очаговый фиброз.
Разновидности патологических очагов в легких
Очаги, которые обнаруживаются в легких, классифицируют по различным признакам. В первую очередь, по размеру:
- малые – до 2 мм;
- средние – до 0.5 см;
- большие – до 1 см.
Если размер очага превышает 1 см, его относят к другому типу образований – инфильтрату. Также очаги систематизируют по плотности (плотные, неплотные, средней степени плотности). Отметим, что МСКТ поможет обнаружить как мелкие очаги, так и неплотные, что может быть недоступно при рентгенографии.
Структура очага может быть разной – однородной, смешанной с бугорками, с жировыми или воздушными включениями. Перечисленные признаки — неспецифические и не свидетельствуют о каком-либо конкретном заболевании. Исключение составляют скопления жировых клеток в очаге, что говорит о таком явлении, как гамартома. Это врожденное доброкачественное образование, возникающее на легочной ткани.
Следующий тип классификации очагов — их численность:
- Единичные участки уплотнений (визуализируются от 2 до 6) могут быть признаком злокачественной опухоли или представлять собой типичные возрастные изменения в легких (как правило, фиброзного характера).
- Множественные очаги чаще всего оказываются симптомами пневмонии или туберкулеза. Однако в редких случаях очаги в количестве более шести могут означать развитие онкологии.
Как очаги в легких выглядят на снимке КТ?
Чтобы человек несведущий смог разобраться в результатах КТ, следует знать о нюансах чтения снимков. Рассмотрим самые актуальные:
В заключение отметим, что не стоит паниковать, если на снимке обнаружены изменения в легких в виде очагов. Чаще эти явления оказываются фиброзными образованиями, не требующими лечения. Однако стоит непременно пройти полное обследование и проконсультироваться с пульмонологом, чтобы исключить более серьезные болезни.
Врач высшей категории, кандидат медицинских наук.
Данный метод диагностики является наиболее современным и одним из самых точных. Его суть заключается в воздействии на тело человека рентгеновских лучей, и последующем, после их прохождения сквозь тело пациента, компьютерном анализе.
Компьютерная томография — по истине является универсальным методом, применение которого уместно при заболеваниях любого органа относящегося к любой системе человеческого организма. Не исключением являются и органы дыхательной системы, в том числе, лёгкие.
Компьютерная томография лёгких
При появлении подозрений, связанных с возникновением какого-либо лёгочного заболевания, как правило, врач первым делом, отправляет своего пациента на кт огк (органы грудной клетки) лёгких.
Именно таким способом удаётся:
- За минимальные сроки и с максимальной точностью понять какое заболевание поразило лёгкие больного;
- Определить на какой стадии находится заболевание;
- Дать адекватную оценку общего состояния лёгких (определение их плотности, диагностика состояния альвеол, измерение дыхательного объёма);
- Проанализировать состояние всех, даже самых мелких лёгочных сосудов, сердца, аорты, лёгочной артерии, верхней полой вены, трахеи, бронхов, а так же лимфатических узлов расположенных в грудной полости.
На кт очень хорошо видны все сегменты лёгких, благодаря чему, при подтверждении наличия лёгочной болезни, представляется возможным достаточно точно определить область локации заболевания.
Очаги в лёгких на кт
Одним из признаков наличия лёгочного заболевания является образование на лёгких очагов. Стоит понимать, что такая симптоматика присуща в большинстве случаев достаточно серьёзным заболеваниям, которые при отсутствии адекватного лечения могут привести даже к летальному исходу.
Итак, к болезням вызывающим появление очагов в лёгких относят:
- онкологические заболевания, а так же результаты их развития (метастазы, ретикулёз, лимфогранулематоз, непосредственно опухоли и пр.)
- очаговый туберкулёз;
- пневмонию;
- инфаркт;
- эмболию сосудов лёгких;
- отёки в следствии нарушения кровообращения, либо как результат аллергической реакции организма;
- кровотечения;
- сильные ушибы грудной клетки и пр.
В подавляющем большинстве случаев, к появлению очагов на лёгких приводят туберкулёз и пневмония, реже онко- заболевания.
Классификация очаговых образований на лёгких
Сразу после получения снимков кт лёгких имеющих очаги, производится их классификация. На данный момент, в современной медицине очаги классифицируют по следующим признакам:
- Размеры:
— мелкие (1-2 мм. в диаметре);
— средние (3-5 мм. в диаметре);
— крупные (до 1 см.) - Плотность:
— плотные;
— средней плотности;
— не плотные. - В зависимости от численности:
— единичные очаги в лёгких могут быть, как свидетельством такого смертельного заболевания, как злокачественная опухоль, так и обычным возрастным изменением, которое является абсолютно безобидным;
— множественные очаги наиболее присущи для пневмоний и туберкулёза, однако некоторые не многочисленные и достаточно редко встречающиеся разновидности онко. заболеваний так же характеризуются развитием множества очагов; - Месторасположением. Лёгкие человека покрыты тонкой плёнкой, имеющей название плевра. В зависимости от расположения очага по отношению к ней бывают:
— субплевральные очаги (под плеврой);
— плевральные очаги.
Субплевральные очаги в легких на кт
В современной медицине существует несколько способов диагностики заболеваний лёгких человека: флюорография, рентгенография, а так же компьютерная томограмма.
Как отмечалось выше, субплевральные очаги располагаются под плеврой лёгкого. Такая их локация является наиболее типична для таких заболеваний, как туберкулёз и злокачественные раковые опухоли.
Онкологическая патология бронхо-легочной системы представляет собой довольно серьезную проблему. Легкие – орган, не имеющий болевых рецепторов в своей структуре. Поэтому боль, как симптом поражения, появляется на довольно поздних стадиях заболевания. В статье рассмотрены основные аспекты этиологии, клиники, диагностики и лечения периферического рака легких.
- Особенности верхушечной локализации опухоли
- Паранеопластический синдром
- Метастазирование
Этиологические факторы
До конца не совсем понятно, что же конкретно вызывает периферический рак легкого. Однако точно определены те факторы, которые могут поспособствовать появлению этого заболевания и его быстрому прогрессированию.
Любая опухоль легкого развивается быстрее при курении. Стаж систематического вдыхания никотина непосредственно влияет на степень угрозы развития онкологической патологии. К тому же, чем больше сигарет за сутки использует пациент, тем более выраженными будут хронические воспалительные и дегенеративные изменения эпителиальной выстилки дыхательных путей и легких.
Периферическая форма ракового поражения бронхо-легочной системы возникает в большей степени не бронхогенным путем (вдыхание канцерогенных соединений), как центральный рак, а гематогенно. Например, вдыхание асбеста или металлов с канцерогенным действием приводит к появлению центрального рака легких. Он поражает крупные бронхи. Периферический рак легких возникал чаще у тех лиц, у которых в крови была повышена концентрация тех же канцерогенных соединений.
Экологическая обстановка оказывает существенное влияние на риски появления онкопатологии легочно-бронхиальной системы. Жители городов и мегаполисов подвержены колонизации дыхательных путей ирритантами и поллютантами различного химического состава.
Хроническое воспаление бронхов – весомый фактор риска. Это касается пациентов с хронической бронхообструктивной болезнью и бронхитами.
Любое воспаление, протекающее длительно, может стать фактором озлокачествления. Особенно, когда речь идет об органах, выстланных эпителиальными клетками.
Наследственность, замыкая этот перечень, на деле занимает далеко не последнее место среди возможных причин онкологической трансформации нормальных клеток. Имеют значение не только опухоли легких или бронхов, но и раковый процесс любой локализации.
Симптоматика заболевания
Периферическое объемное образование, локализованное в любом легком, оказывает объемное давление либо на бронхи, либо прорастает плевру, либо другие соседние структуры и органы в зависимости от размеров. Современные доктора-онкологи выделяют несколько групп клинических проявлений.

Первая группа симптомов представляет собой признаки интраторакального распространения опухолевой массы. Однако, в отличие от бронхогенного (центрального) рака периферическая форма онкологического заболевания проявляется не так четко.
Кашель появляется при значительных размерах. То же касается кровохарканья. Этот симптом знаменует деструкцию опухолевого конгломерата или же прорастание бронха с нарушением целостности его слизистой.
Боль за грудиной и одышка тоже более типичны для рака центрального происхождения. Но известно, что при больших размерах периферическая форма клинически становится неотличимой от бронхогенной.
Охриплость голоса возникает при поражении левого возвратного нерва. Периферический рак левого легкого довольно часто сопровождается этим ярким синдромом. Но пациент жалуется на это уже при серьезных размерах образования. Периферический рак верхней доли левого легкого – редкая находка у молодых пациентов.
Там чаще локализуется туберкулезное поражение. Но с возрастом первый и второй сегмент становятся местом локализации периферической злокачественной опухоли. Периферический рак нижней доли левого легкого (равно, как и правого) встречается реже, чем пневмония. Это второе по частоте встречаемости заболевания этой области. Клинические особенности опухоли описываемой локализации представить сложно.
Чаще все-таки развивается периферический рак правого легкого. Это связано с анатомическими особенностями ветвления бронхов. Периферический рак верхней доли правого легкого встречается чаще у пожилых пациентов. Выявление рентгенологических изменений в этой области требует дополнительного исследования с помощью томографической методики.
С учетом синтопии легких на поздних стадиях болезни развиваются симптомы поражения соседних органов. Дисфагия часто беспокоит пациентов при вовлечении стенки пищевода. При распространении опухоли на сердечную мышцу или перикард возникают функциональные нарушения: аритмии, гипертония или гипотония.
Апикальный рак развивается не так часто, как опухоли вышеописанных локализаций. Следует отметить, что верхушка легкого – излюбленная локализация туберкулезного процесса. Поэтому необходимо исключить в первую очередь именно это хроническое инфекционное заболевание.
Рак верхушки легкого протекает с довольно четкими симптомами, которые недооцениваются врачами смежных специальностей.
Так, боли в области плечевого сустава, сопровождающиеся атрофическими изменениями мышц предплечья, ревматологами и терапевтами расцениваются как проявление плечелопаточного периартрита или остеоартроза.
Верхушечный рак легкого носит в литературе иное название – рак Панкоста. Симптомокомплекс при этой локализации называется также.
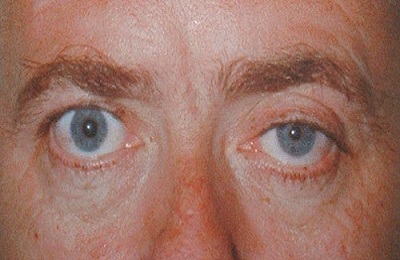
Он включает поражение 1 и 2 ребра, выявляемое на рентгенограмме легких. Характерен симптом Горнера, который включает триаду признаков:
- миоз – сужение зрачка,
- энофтальм,
- птоз (опущение) века на стороне поражения.
Эти проявления связаны с вовлечением в процесс симпатического ствола.
Речь идет о нарушении гормонального фона и метаболических сдвигов, вызванных опухолевым процессом. Чаще всего развитие четкого и очевидного паранеопластического синдрома связано с немелкоклеточным вариантом периферического рака.
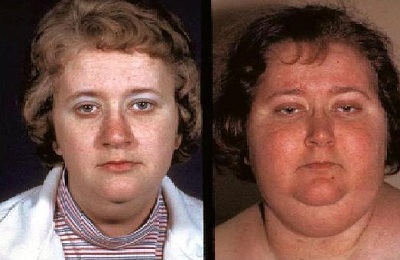
Типично выраженная мышечная слабость. Она может сопровождаться появлением судорожного синдрома. Это связано с гипомагниемией.
Эндокринные изменения касаются в большей степени кушингоидного синдрома. В рамках гиперкортицизма развивается повышенное артериальное давление. Может беспокоить потемнение кожного покрова (гиперпигментация) сначала в области сгибов и складок, затем диффузное.
Отеки также могут свидетельствовать о паранеопластическом синдроме. Но они могут быть также вызваны синдромом верхней полой вены при сдавлении этого сосуда опухолью извне и последующем тромбозе.
Возникновение отсевных очагов – неизбежная часть ракового процесса. Метастазы опухолей легких распространяются тремя путями:
![]()
Основной путь – лимфогенный. Это связано с тем, что легкие – парный орган, имеющий густую сеть лимфатических капилляров, которые несут лимфу в более крупные лимфатические коллекторы.- Гематогенный.
- Контактный или имплантационный. Он приводит к развитию канцероматоза плевральных листков.
Лимфогенный путь считается основным. Поражаются сначала региональные узлы. Возможно контралатеральное метастазирование. В зависимости от того, какие лимфатические коллекторы поражены раковыми клетками, онкологи классифицируют заболевание.
Гематогенно метастазы распространяются по различным органам. Довольно часто поражаются надпочечники. При этом выявляются симптомы недостаточности функции этого органа: слабость, падение артериального давления, аритмии (ощущения перебоев в работе сердца), электролитные сдвиги в лабораторных анализах.
Рентгенограмма грудной клетки и исследование черепа при помощи рентгена или компьютерной томографии выявляет поражение костей. Примерно у пятой части пациентов можно встретить метастазы именно там.
Выявление метастатических очагов в головном мозге и печени встречается с одинаковой частотой. Поэтому второй этап диагностики включает ультразвуковое исследование органов брюшной полости и томография черепа.
Диагностические мероприятия
Скрининговый метод обнаружения заболевания – флюорография. Сегодня кратность этого исследования – один раз в год.
Периферический рак легкого протекает очень быстро. Поэтому доктора любых специальностей должны обращать внимание на клинические проявления.
Обычно «,малые», симптомы остаются незамеченными. А именно они свидетельствуют о том, что болезнь только начинается. К сожалению, они очень неспецифичные, и сами пациенты по поводу их появления редко обращаются за консультативной медицинской помощью. Что же относится к этим симптомам?
- похудение без очевидных причин,
![]()
немотивированный отказ от пищи,- слабость,
- депрессивные расстройства,
- потеря интереса к жизни,
- ощущения неполного вдоха,
- головные боли,
- расстройства сна.
Общий анализ крови может выявить ускорение СОЭ. При значительном превышении нормальных показателей необходимо начать поиск онкопатологии. Также характерна анемия – снижение уровня гемоглобина. При детальном исследовании выясняется ее перераспределительный характер (сидероахрестическая анемия).
Биохимический анализ крови выявляет повышение уровня кальция и снижения концентрации магния. Может быть увеличен уровень С-реактивного белка.
Рентгенография показательна на поздних стадиях. Признаки периферического рака легких мало чем отличаются от проявлений бронхогенной опухоли на снимке, особенно на поздних стадиях.
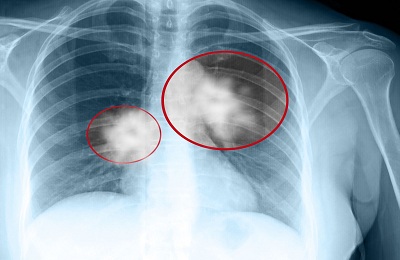
Существуют особые формы периферического рака легких. Шаровидная опухоль на рентгене видна как круглая тень. Контуры ее неровные. Клинически, стоит сказать, она редко себя проявляет. Это связано с тем, что шаровидный рак исходит из клеток бронхов 4 порядка.
Параканкрозная пневмония – воспаление ткани легкого, окружающей объемное образование. На фоне лечения с помощью антибиотиков размеры опухоли заметно уменьшаются, но рентгенолога должно насторожить появление лучистости вокруг фокуса затемнения. Это говорит о воспалении лимфатических сосудов – лимфангоите.
Полостная форма периферического рака легких представляет собой образование, которое подверглось распаду в своей центральной части. Это связано с ишемией ткани. На рентгенограмме это будет кольцевидная тень с горизонтальным уровнем жидкости. Контуры неровные.
Второй этап диагностики носит уточняющий характер. Он необходим для того, чтобы определить форму болезни, распространенность опухоли, ее гистологическую структуру, степень дифференцировки, гормональную активность.
Необходимо выявить наличие метастазов, ведь все это влияет на прогноз и тактику лечения. Для того чтобы понять размеры и степень вовлечения соседних органов и структур, необходимо провести томографию. Медиастиноскопия, бронхоскопия, торакоскопия призваны оценить, поражено ли средостение, сердце, пищевод, плевра, лимфатические коллекторы.
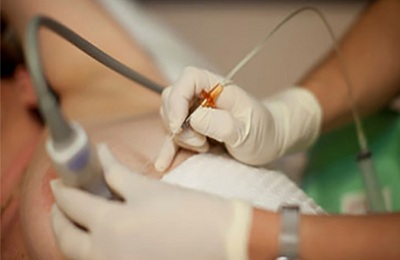
Пункция с трасторакальным доступом позволяет осуществить забор биологического материала на цитологическое обследование. Клеточный состав, дифференцировка клеток, гистохимические особенности позволят оценить операбельность ситуации.
Метастазы часто локализованы в мозге, печени. Ультразвуковое исследование органов брюшной полости необходимо для визуализации печени. Головной мозг исследуется при помощи томографии.
Часто вовлекаемые надпочечники тоже нужно обследовать. МРТ – неотъемлемая методика для достижения этой цели. Сканирование костных структур организма и рентгенография выявляют очаги в костях. Бронхоскопический этап важен для дифференциальной диагностики. Им не стоит пренебрегать, но в то же время направлять пациентов на такое исследование нужно по показаниям.
Подходы к терапии и прогноз
Лечить рак легких можно двумя способами: хирургическое вмешательство и лучевая терапия. Первый метод имеет целесообразность далеко не всегда.
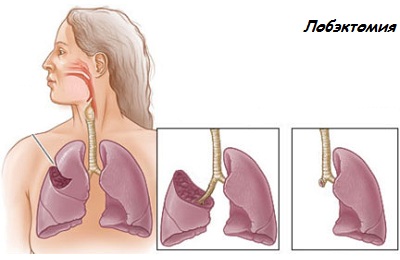
Если метастазов нет, а размеры опухоли не превышают 3 см в диаметре, и при этом не вовлечены соседние структуры, показана лобэктомия. Это удаление доли легкого. Довольно большой объем операции продиктован большим количеством рецидивов. К тому же, этого требуют правила абластики и антибластики, на которых зиждется онкохирургия.
При поражении изолатеральных лимфатических коллекторов (на одной стороне) первого порядка метастатическими очагами также может быть оправданна лобэктомия. Но отечественные онкохирурги предпочитают удаление целого легкого – пульмонэктомию.
Прорастание опухолью пищевода, метастазы в контралатеральные лимфатические узлы, отдаленные органы – мозг, печень, надпочечники – противопоказания к операции. Также тяжелая сопутствующая патология в стадии декомпенсации будет препятствовать хирургическому вмешательству.
На эти случаи используется лучевая терапия. Она может быть дополнением к операции. Тогда это лечение возникшего периферического рака одного или обоих легких называется комплексным.
Лучевое воздействие на образование целесообразно перед операцией, чтобы уменьшить размеры опухоли. На выживаемость влияет множество факторов. Они связаны как с характеристиками опухолевого процесса, так и с общим состоянием пациента:
- Степень прорастания соседних органов отягощает прогноз хотя бы потому, что делает раковое образование неоперабельным.
![]()
Метастазы ухудшают функциональную активность важных органов – мозга и печени, а также надпочечников.- Кахексия – финальный этап раковой болезни.
- Отсутствие метастазов и поражения большого числа лимфатических коллекторов с выполненным оперативным вмешательством многократно увеличивает такой важный статистический показатель, как пятилетняя выживаемость.
- Декомпенсация сердечных и почечных заболеваний вне зависимости от онкологических характеристик отягощает прогноз.
Таким образом, главная проблем онкологиии – своевременная диагностика и адекватное лечение. Периферический рак легкого при внимательном отношении к собственному организму может быть вовремя выявлен и успешно пролечен.
Читайте также: