Что такое рак ретромолярной области
Уважаемые доктора и форумчане!
У мамы рак ретромолярной области верхней челюсти.Подробности:
Поступил в 1-е радиологическое.
Находился на лечении с 05.10.2009 до 21.10.2009.
Диагноз при поступлении: ЗНО ретромолярной области, Т2 N0 МО G1, II St., II кл.гр.
Этапы обращений в медицинские учреждения:
24.08.2009 ГУЗ КОД №1 ДЗ КК
Методы исследования: ПГИ № 113839-40 от 24.09.09 - Эпидермоидный с-ч. Р-н ОГК от 01.10.09 - норма. УЗИ л/у и органов шеи от 01.01.09 - поражения л\у не визуализируется . Гинеколог от 01.10.09 -онкопатологии не выявлено.
РКТ орофарингеальной обл., шеи , грудной клетки от 02.10.09 - Методом КТ опухолевого процесса указанных областей не выявлено .
Дата установления клинического диагноза: 05.10.2009 15:52:11
Клинический диагноз: ЗНО ретромолярной области, Т2 N0 МО G1, II St., II кл.гр.
Проведенное лечение
Лучевое лечение:
Дата начала лучевого лечения: 05.10.2009, дата окончания: 21.10.2009.
После предлучевой подготовки больной проведён курс предоперационной ДГТ статическим методом в режиме ускоренного фракционирования на АГАТ-С(Р) на ротоглотку, подчелюстные, шейные области с 2-х встречных фигурных щёчно- шейных полей: справа и слева по 12x14 см, РИП=75 см, с d1=d2=1,25 Гр до D эксп. по 34,72 Гр, СОД=35 Гр (ВДФ-65 ед.), что соответствует 40 Гр традиционного фракционирования. В качестве радиомодификатора перед облучением в/в вводился 5- FU по 125 мг. Лучевое лечение проводилось на фоне симптоматической терапии для снятия развившейся лучевой реакции в виде эпителиита, из-за которой оценить динамику процесса в настоящее время не представляется возможным.
Способ(ы) облучения: ДГТ.
Вид(ы) облучения: Гамма-терапия.
Метод(ы) облучения: Фракционирование лучевой терапии - ускоренное (> 2 Гр).
Л 4.2x10 3, ЭР 4.19x10 6, гем 130 г/л, тромбоциты 201 х 10 3, СОЭ 28 мм/ч. HBs Ag и Анти - Hcv от 08.10.09-не обнаружены
Клинический (заключительный) диагноз: С06.2 ЗНО ретромолярной области. Т2 N0 МО G1, II st после предоперационной ДЛТ , II кл.гр.
Рекомендовано:
- наблюдение районкологом;- мазевое лечение кожи шеи (метилурациловая мазь или мазь актовегина),-полоскание горла, полости рта раствором фурацилина, настоями трав (ромашка или календула 1 ст л на 1 стакан кипятка);- приём каролина по 1 ч.л.хЗ-4 р. в день;- щадящая диета (исключить солёное, острое. кислое, грубое);- соблюдение голосового режима:- контрольный осмотр в поликлинике КОД через 2 недели для оценки динамики процесса, дальнейшей тактики лечения.
После трех недель "заживания"эпителиита-сохраняется остаточная опухоль. На дальнейшей комиссии направлена в НИИ им.Герцена для проведения органосохраняющих методов лечения:фотодинамической терапии, термоабляции опухоли по квоте(она живет не в Москве).Ждем решения и надеемся на приглашение из Герцена(сказали от 7 дней до 4 месяцев).
Очень будем благодарны за Ваши мнения по вопросам:
1.Возможны ли органосохраняющие методики в нашем случае,каковы их статистические результаты,может быть мы,желая понести минимальные потери,ошибаемся, и лучше поступить более радикально!
2.Искренняя просьба-посоветуйте наиболее опытного специалиста по этой проблеме(у кого операции по поводу рака такой локализации на потоке,как говориться,ну и лучшие результаты по статистике)
3.Может быть,возможны варианты по тактике.
Понимаю,что все вопросы к лечащему доктору,но он их выразил в вышеизложенном направлении,однако с этой болячкой всегда есть сомнения,мама у нас одна,ей 65 лет и она еще красавица,активно работает,старается не унывать.Готовы бороться ничего для результата не жалея,одна проблема, с информацией конкретной.
Заранее благодарен за любые мнения и ответы.
Если действительно будет 4 месяца, то ничего хорошего не ждите. Все остальное комментировать не могу. План лечения не вырабатывается через интернет.
Ретромолярная область не подразумевает удаления какого-то органа, поэтому термин "органосохранная операция" здесь вряд ли применим. Скорее иссечение с пластическим закрытием дефекта. В этой обрасти лучше чем в институте Герцена вряд ли кто сработает, у них самый большой и разнообразный опыт.
Спасибо большое за Ваше мнение. Насчет термина, виноват за косноязычие, однако, как "калечащей", предложенную в регионе операцию не назовешь-удаление бугра и половины альвеолярного отростка верхней челюсти, при крайне неприятной локализации опухоли для оперативного доступа (все ЛОР-онкологи, кто смотрел, первое, что говорили-какое место не удобное).А, поскольку, по данным КТ, вроде кость не инфильтрирована, нет метастазов, нами был испрошен альтернативный вариант, который и был предложен тут же в направлении в НИИ им.Герцена на проведение органосохраняющих методов лечения: фотодинамическую терапию или радиочастотную термоабляцию. Вот у нас теперь и сомнения-не перемудрили ли мы?
Ну, и с Лор-онкологом: не место красит человека, а человек место. Хотелось бы узнать имя этого человека, если кто-нибудь знает.
Еще раз спасибо О.В.Заборовой за ее мнение.
С уважением, Алексей
Еще раз огромное спасибо О.В.Заборовой за ее мнение,Вы были АБСОЛЮТНО правы. После вышесказанного обсуждения маме сделали в НИИ им.Герцена электрорезекцию верхней челюсти с РТА 14 декабря,гистология-по краю резекции все чисто,дальнейших мероприятий в связи с этим не рекомендовано,сейчас уже дома, с назогастральным зондом,послеоперационная рана еще гранулирует,психологическое состояние растеряно-агрессивно-депрессивное (переходит из одной фазы в другую).Учиться кушать боиться,жалуется на сильную сухость во рту,боли при глотании в горле,в области операции умеренные.Воду глотает не поперхиваясь, но вытекает из носа.Настаивает на помещении ее в реабилитационное отделение,где расчитывает,что ее научат есть и изготовят съемный протез-обтуратор,после чего можно будет удалить зонд.Подобных медучреждений в нашем городе нет(Краснодар).
Подскажите,пожалуйста,в каком направлении нам можно искать реабилитационное учреждение,как облегчить ее страдания,как лучше и быстрее ее вернуть к "жизни" и людям(соответственно,на улицу ни ногой,общаться ни с кем не хочет).
Заранее благодарен, Алексей.
Учреждений может быть и нет, а протезист любой может справиться. Изготавливают же они по слепкам съемные протезы верхней челюсти, вот пусть делают то же самое, только с некоторыми особенностями. Принцип тот же - слепок дефекта, изготовление протеза, примерка, подгонка. Ну смешно как-то в Москву за обтуратором ехать.
А "страдания" - Вы же её лучше знаете, вот и решайте, что лучше - уговоры, ругань, трудотерапия или психолог.
Спасибо Вам большое,будем искать ортопеда на месте.По поводу страданий-минутная слабость,нервишки,видать,уже сдают,ибо все воспринимает в конфронтацию,от всего отказывается,нам с сестрой не верит,ругань,уговоры не эффективны пока,психологи и батюшки не нужны тоже(я спокойна).В горьких раздумьях с сестрой мы. но,надеюсь,придумаем или время.
- Отделение хирургическое N11 опухолей головы и шеи
- Отделение хирургическое N4 опухолей головы и шеи
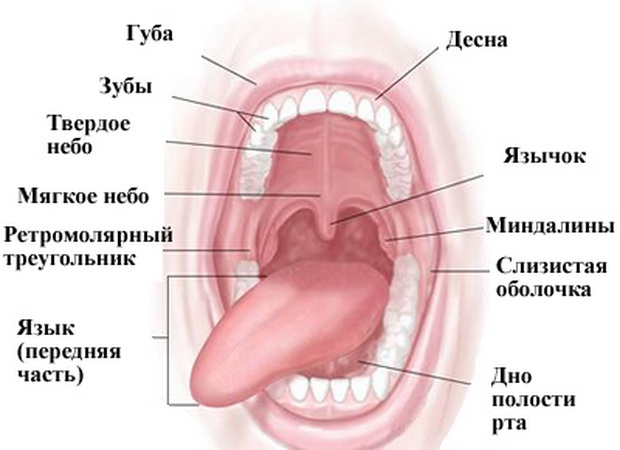
Рак слизистой оболочки полости рта, ротоглотки
Общая информация
Наиболее часто поражается язык и слизистая дна полости рта. Несколько реже – десны, щеки, твердое небо, ретромолярная область (за зубами). Чаще всего рак развивается из плоского эпителия слизистой оболочки полости рта, языка – т.н. плоскоклеточный рак. Не все опухоли полости рта – злокачественные. Так же встречаются доброкачественные опухоли, предраковые процессы, которые без лечения в дальнейшем перерождаются в рак.
Все, что увеличивает риск развития рака относится к факторам риска. Наличие факторов риска не означает, что у Вас обязательно будет рак, так же, как и их отсутствие не гарантирует Вам отсутствие злокачественной опухоли. К основным факторам риска, увеличивающим шансы заболеть раком полости рта, относят:
- Курение. Риск тем выше, чем больше стаж курения и количество выкуриваемых в день сигарет. Курение трубки увеличивает шансы заболеть раком губы, м/неба, употребление жевательного табака – рака губы, щеки. Пассивное курение так же увеличивает риск развития рака полости рта.
- Алкоголь. Люди, регулярно употребляющие крепкие алкогольные напитки болеют раком полости рта в 6 раз чаще. Особенно опасно сочетание курения с употреблением крепких алкогольных напитков.
- Среди других факторов риска необходимо выделить следующие:
- Пол (2/3 заболевших – мужчины)
- Возраст (чаще встречается у лиц старше 45 лет).
- Длительная травма зубными протезом
- Вирус папилломы человека 16, 18 подтип
- Плохое питание, диета бедная овощами и фруктами
Основным методом профилактики развития рака полости рта является отказ от вредных привычек (курение, употребление алкоголя), регулярное посещение стоматолога (1 раз в год).
Рак полости рта у разных людей может проявляться по-разному. Не редко рак развивается на фоне предраковых заболеваний:
- Лейкоплакия – белая точка или участок на фоне неизмененной слизистой. В 25% случаев приводит к раку
- Эритроплакия – красный приподнятый участок или зона, которая легко травмируется и кровоточит. В 70% случаев приводит к раку.
- Эритролейкоплакия – зона с сочетанием красных и белых зон
Среди других симптомов, крайне подозрительных в отношении злокачественного процесса, необходимо выделить следующие:
- Длительно (более 2-х нед.) не заживающая язва в полости рта
- Выпадение зубов
- Изменение формы лица, шеи, языка
- Появление дискомфорта при ношении зубных протезов.
Указанные симптомы далеко не всегда означают, что у Вас рак, однако они являются поводом для обращения к специалисту (стоматологу, онкологу).
Ранняя диагностика повышает шансы на выздоровление. При беседе с врачом чрезвычайно важно рассказать о всех беспокоящих Вас жалобах, сроках их возникновения, перечисленных выше факторах риска (курение, употребление крепкого алкоголя и т.д).
Биопсия – высокоинформативный метод диагностики, при котором проводится прижизненный забор тканей или клеток измененной слизистой полости рта и последующее детальное изучение его под микроскопом. Данное исследование позволяет установить точный клеточный состав патологических тканей и определить природу заболевания. Биопсия является обязательной при подозрении на рак. Существуют различные методы ее выполнения:
- Браш – биопсия (щеточная биопсия) относительно новый, безболезненный метод получения материала, не требующий обезболевания. Материал с поверхности опухоли берется с помощью специальной щеточки и далее исследуется под микроскопом. В случае подозрения на рак по результатам браш бопсии в дальнейшем выполняется стандартная инцизионная биопсия.
- Инцизионная биопсия – наиболее частый и наиболее надежный метод. Под местной анестезией хирург вырезает участок патологически измененной слизистой для последующего микроскопичесого исследования. При труднодоступном расположении опухоли в ряде случаев для выполнения биопсии может потребоваться общая анестезия
- Тонкоигольная аспирационная биопсия (ТАБ) – метод при котором материал для микроскопического исследования получается посредством пункции опухоли тонкой иглой.
- Среди методов обследования для оценки распространенности опухоли и исключения метастазов наиболее часто выполняются следующие:
- Компьютерная/Магнитно-резонансная томография
- Ультразвуковое исследование
- ПЭТ-КТ
- Рентгенография грудной клетки
- Эндоскопия
После того как Вам установлен диагноз рака полости рта доктор должен определить стадию заболевания для того, чтобы правильно назначить лечение.
Стадия 0 (рак in situ) означает поражение только поверхностных слоев эпителия слизистой полости рта без распространения в глубжележащие отделы, отсутствие регионарных и отдаленных метастазов.
Стадия 1 - опухоль до 2-х см без регионарных и отдаленных метастазов.
Стадия 2 – опухоль от 2-х до 4-х см без регионарных и отдаленных метастазов.
Стадия 3 – опухоль более 4-х см или наличие одного метастаза в шейные л/у на той же стороне, что и опухоль размером до 3-х см.
Стадия 4 – опухоль любого размера, распространяющаяся на мышцы, верхнюю или нижнюю челюсть, или наличие метастазов в нескольких л/у на стороне поражения или в одном и более л/у на противоположенной стороне или в одном л/у на стороне поражения более 6 см. в диаметре.
Рецидив – возврат болезни после законченного лечения.
Полость рта играет важную роль в акте дыхания, глотания, речееобразования, поэтому каждый пациент перед началом лечения в нашем центре обсуждается командой специалистов, состоящей из:
- Хирурга – онколога, специалиста по опухолям головы и шеи, химиотерапевта и лучевого терапевта
- Пластического и реконструктивного хирурга
- Стоматолога, специалиста по челюстно-лицевому протезированию
- Логопеда
- Психолога
Хирургия Основной метод лечения рака полости рта. Характер и тип операции зависит стадии опухоли и варьирует от минимально травматичных лазерных резекций до больших операций с удалением фрагментов верхней, нижней челюсти с одновременным восстановлением (часто с использованием микрохирургической техники) утраченных структур.
Лучевая терапия в редких случаях может быть использована в самостоятельном варианте, как альтернатива хирургическому лечению, однако в большинстве случаев проводится в послеоперационном периоде. Специальная методика облучения – IMRT позволяет минимизировать повреждение окружающих здоровых тканей.
Химиотерапия наряду с традиционным режимами химиотерапии, ведется целый ряд экспериментальных протоколов с использованием современных лекарственных, таргетных препаратов, проводится внутриартериальная химиотерапия, которая позволяется создавать высокие концентрации противоопухолевых препаратов в опухоли за счет их введения непосредственно в питающие сосуды, минимизируя при этом токсическое действие на внутренние органы и ткани.
Рак слизистой оболочки полости рта встречается в 3-8% случаев онкологических заболеваний. Особенно распространен он в странах Азии. Связано это с употреблением жителями этих стран наркотических веществ, закладываемых под язык. Другие причины, повышающие риск возникновения рака ротовой полости, курение, неправильный уход за полостью рта, наличие кариеса, ношение некачественных зубных протезов. Этот вид рака в 5-7 раз чаще диагностируется у мужчин, преимущественно в старшем возрасте.

Формы злокачественных опухолей полости рта
Рак может иметь экзофитную форму (бородавочные и папиллярные новообразования) и эндофитную (язвенные или инфильтративные виды новообразований). Первый тип встречается в 30% случаев и имеет вид выпуклых разрастаний с изъязвлением. Второй тип характеризуется инфильтративным основанием и язвами с выпуклыми краями. Инфильтративный рак обычно развивается в задней части языка, под слизистой оболочкой возникает инфильтрат, целостность тканей на ранних стадиях не нарушается. На следующих этапах на месте таких включений образуются язвы.
По клеточному составу новообразования могут быть ороговевающими и неороговевающими плоскоклеточными опухолями. Встречаются и железистые, цилиндроклеточные или мукоэпидермоидные формы рака. Злокачественные новообразования полости рта часто дают метастазы в близлежащие лимфатические узлы. Наиболее агрессивными считаются эндофитные карциномы, захватывающие корень языка и смежные органы.
Основные симптомы рака слизистой оболочки рта

Обычно злокачественное новообразование развивается на языке, реже – на небе, деснах и слизистых оболочках щек. Ранние стадии заболевания могут протекать бессимптомно. На слизистой оболочке появляется небольшое уплотнение или язва с плоским дном. При этом пациент может не испытывать каких-либо неприятных ощущений. Основными отличиями злокачественной опухоли являются постоянный рост инфильтрата и распространение язвы. При раке языка опухоль со временем захватывает небо, глотку и гортань. Наиболее опасным является рак, развивающийся в ретромолярной области. Он захватывает мягкое и твердое небо, щеки и миндалины.
Независимо от локализации рак полости рта на более поздних стадиях имеет такие симптомы, как сильные боли, затруднения с глотанием, паралич жевательных мышц, проблемы с речью и потеря значительной части массы тела. Причиной смерти пациента могут стать кровотечение из разрушающейся опухоли, кахексия и воспаление легких.
При раке передней части слизистой полости рта метастазы распространяются на подчелюстные лимфатические узлы, рак задней части языка и мягкого неба дает метастазы в шейные лимфоузлы. На следующем этапе метастазы попадают в более отдаленные отделы лимфатической системы.
Диагностика злокачественных опухолей рта

Стоматолог может заметить это заболевание при первом же осмотре пациента. При появлении подозрений на наличие раковой опухоли назначается дополнительное обследование: биопсия патологического очага, рентген легких, осмотр лимфоузлов. Точный диагноз устанавливается на основании детального осмотра, сбора анамнеза и пальпации зон, пораженных метастазами. Пораженную раком область рта осматривают с помощью шпателя, зеркал и специальных крючков. При осмотре с использованием лупы можно обнаружить подозрительные участки, выделив в них зоны для взятия материала на гистологическое исследование.
Для определения характера новообразования применяют окраску толуидиновым синим. Этот краситель хорошо задерживается опухолевыми клетками. После окрашивания пораженной области пациент должен сполоснуть рот водой. Злокачественное новообразование сохранит ярко-синюю окраску, лейкоплакия и здоровые ткани цвета иметь не будут.
Если опухоль развивается в области языка, требуется ларингоскопия, которая определит, распространился ли процесс на гортань и глотку. При раке неба необходимо исключить распространение опухоли в носовые пазухи. Важную роль в постановке диагноза играет пальпация близлежащих лимфатических узлов. Если сильная боль мешает осмотру, необходимо ввести обезболивающее. При подозрении на распространение метастазов в костную ткань проводится рентгенологическое обследование.
Окончательный диагноз ставят на основании результатов гистологического исследования. Диагноз может быть подтвержден только при положительном результате, при сомнительном следует провести повторную биопсию тканей опухоли на границе со здоровыми тканями. Если опухоль имеет небольшие размеры, ее удаляют полностью. Хирургическое лечение дополняют радио- и химиотерапией.
Стадии рака слизистой полости рта

На 1 стадии опухоль имеет размеры не более 1 см, метастазы в близлежащих лимфоузлах отсутствуют. На следующей стадии язва или инфильтрат имеет большие размеры, она врастает в мышечную ткань и дает метастазы в лимфатические узлы. На третьей стадии рак распространяется на смежные области полости рта и имеет множество подвижных одиночных метастазов. На 4 стадии новообразование поражает большую часть языка, врастая не только в мышечные, но и в костные ткани.
При диагностике необходимо уметь отличать рак слизистой оболочки полости рта от хронических язв, гранулем, доброкачественных опухолей и сифилитического поражения языка. Рак твердого или мягкого неба редко бывает первичным, обычно он произрастает из носовых пазух.
Рак слизистой оболочки полости рта: лечение
Перед началом лечения необходимо удалить протезы и санировать полость рта. Лечение зависит от места расположения опухоли, ее типа и стадии. Наибольшая выживаемость наблюдается при применении комбинированных способов лечения, включающих в себя хирургическое удаление новообразования, устранение ближайших лимфоузлов, наружное облучение пораженной области. Радиотерапия позволяет снизить скорость роста новообразования, уменьшить объем удаляемых тканей.

При лечении первых стадий рака проводят облучения щечно-челюстных областей. Затем, после исчезновения симптомов эпителиита, проводят резекцию пораженных тканей. Во время этой операции могут удаляться и лимфатические узлы. В некоторых случаях удаление лимфоузлов происходит через определенное время. При 1 стадии резекцию сочетают со внутритканевым облучением. При 2 стадии применяются криодеструкция опухоли и удаление близлежащих лимфоузлов. При наличии метастазов в шейной клетчатке показана операция Крайля. Половинная резекция языка и удаление лимфатических узлов выполняются под общим наркозом.
При 3 стадии проводят гамма-терапию с дозой до 4500 рад на очаг и внедрение радиоактивных игл. После того как признаки лучевой болезни исчезают, назначается расширенная операция по рассечению тканей щеки и удалению всех захваченных опухолью тканей. Одновременно с резекцией тканей выполняется операция Крайля. Проводится хирургическое вмешательство под интубационным наркозом. В течение последующих 3 недель больной будет нуждаться в питании через зонд и специальной обработке полости рта.
На 4 стадии назначают лучевую терапию и внутриартериальную химиотерапию. При развитии опухоли на корне языка применяется высокодозная лучевая терапия, выполняется внедрение нейлоновых нитей, пропитанных радиоактивными веществами. После устранения первичного очага удаляют шейные лимфоузлы.
При раке мягкого неба применяется комбинированная лучевая терапия с последующей электрорезекцией или криодеструкцией опухоли. После устранения первичного очага проводится двустороннее удаление лимфоузлов или операция Крайля. Двусторонняя операция Крайля обычно выполняется в 2 этапа.
Если не лечить рак полости рта, больной непременно погибает.
Прогноз при лечении зависит от стадии заболевания и используемых методов терапии. Наиболее опасным считается инфильтративный рак языка и задней части полости рта. На первых стадиях рак передней части языка полностью излечивается в 50-70% случаев. Трудоспособность восстанавливается примерно через год после окончания лечения. Однако операция Крайля способна привести к ограничению некоторых способностей человека. При 3 стадии рака пациент частично теряет трудоспособность, ему дают 1 или 2 группу инвалидности.
Злокачественное новообразование представляет собой длительно незаживающую язву эпителиального слоя слизистой оболочки рта и ретромолярной области.
Анатомическое строение
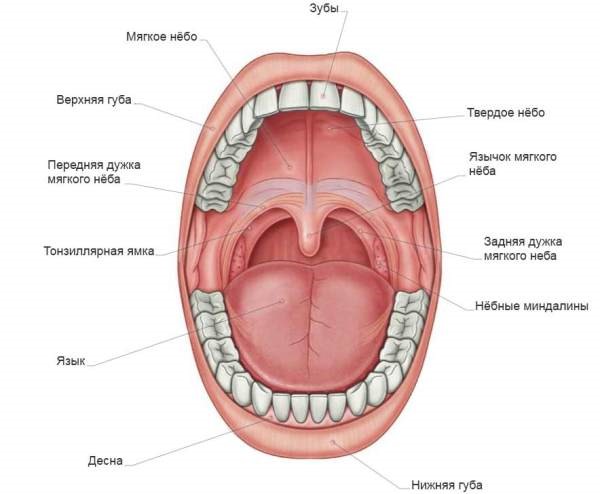
Полость рта – это начальный отдел пищеварительного тракта, в котором пережевывается пища, вырабатывается слюна для переваривания пищи. Он задействован в процессе дыхания, глотания, артикуляции и речи.
В состав ротовой полости входит:
- преддверие (губы, передняя сторона зубов, внутренняя поверхность щек);
- десны;
- дно, на котором лежит язык;
- две трети языка;
- зубы;
- позадимолярный треугольник – пространство на нижней челюсти позади третьего моляра;
- твердое и мягкое небо.
Классификация
Рак полости рта подразделяется на три вида:
- папиллярный. Узелок в слизистой оболочке увеличивается в размере и свисает в полость рта. Новообразование медленно прогрессирует;
- инфильтративный. Уплотнение на розоватой слизистой отличается белесым цветом, четкими контурами и формой, истончением оболочки вокруг. При пальпации со стороны щеки чувствуется плотный инфильтрат. Опухоль склона к быстрому росту. Больной жалуется на невыносимую боль;
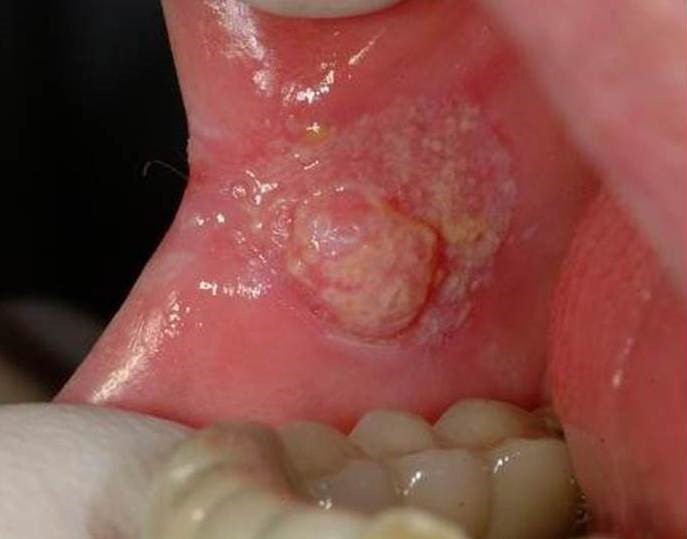
- язвенный. Наиболее распространенная форма заболевания. Язвочки на слизистой не заживают, разрастаются, а кайма вокруг них краснеет. Контур рваный, а его края кровоточат.

Метастазы опухоли появляются быстро. Злокачественные клетки прорастают в подбородочные, подчелюстные, глубокие яремные лимфатические узлы. На этот процесс влияет толщина и глубина опухоли. Так, при углублении новообразования на 4-5 мм метастазы возникают в 98% случаев. На Т1-стадии онкологии метастазирование выявляется в половине случаев, а при достижении Т4-стадии отдаленное распространение раковых клеток наблюдается в 85% случаев.
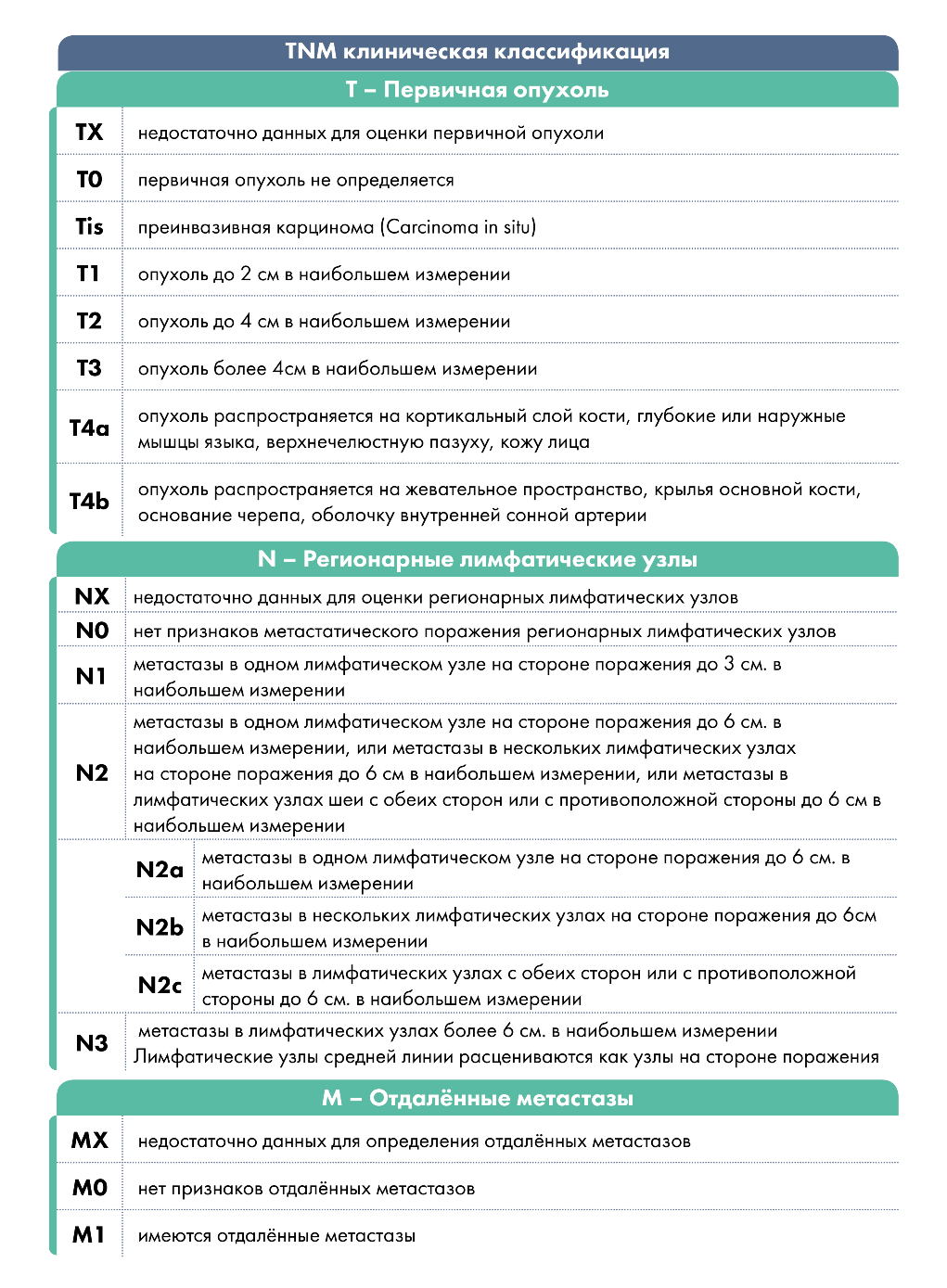
Классификация TNM
Причины возникновения
Распространенность рака полости рта растет и на сегодняшний день диагностируется у 2% больных среди общего числа заболевших. Начиная с 2009 года, заболеваемость выросла на 25%, при этом в основном выявляется плоскоклеточный рак и только в единичных случаях – аденокарцинома.
Большинство очагов онкологии наблюдается на языке. Чуть меньше злокачественных образований на дне полости рта. Рак мягкого и твердого неба, десен и щек выявляется в 20% случаев. Гораздо реже диагностируется поражение альвеол нижней челюсти – 4%, дужек неба, ретромолярной области и преддверия – 3%.
Исходя из практики, онкологии полости рта больше подвержены мужчины, чем женщины. Это связано с вредными привычками, например, злоупотребление сигаретами или разжевывание тонизирующих смесей усиливает выработку слюны, которая вымывает полезные элементы со слизистой. В группу риска входят больные ВПЧ, пожилые люди, работники вредных производств, больные красным плоским лишаем, люди, у которых систематически травмируется слизистая рта пломбой, протезом, металлическими предметами.
Симптомы
Идентифицировать злокачественную язву от обычного стоматита во рту можно по отеку и припухлости щек, болезненности и постоянному дискомфорту даже в состоянии покоя. Насторожить должно длительное незаживление раны и ее кровоточивость.
По мере развития заболевания признаки усиливаются:
- отек нарастает и распространяется на шею;
- усиливается красное или белое пятно на слизистой рта;
- неприятные ощущения при пережевывании и глотании;
- трудности при разговоре из-за трения слизистой о зубы при движении челюсти;
- появление неприятного запаха изо рта;
- чувство инородного предмета в горле;
- анемия рта.
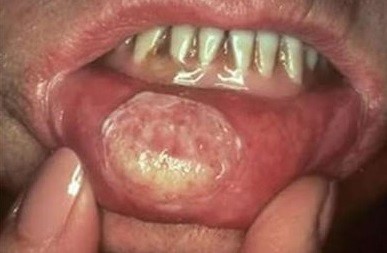 | 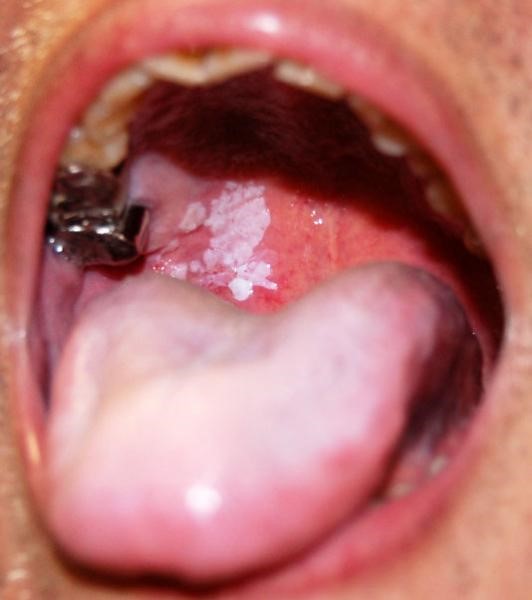 |
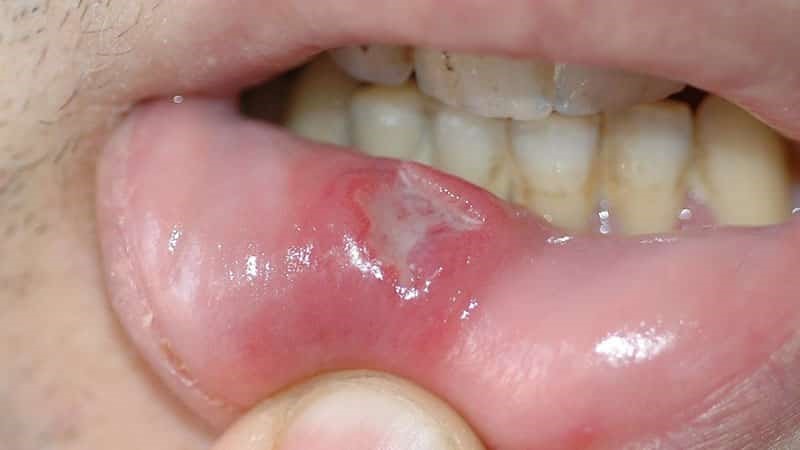 |
На поздней стадии рака выпадают зубы, стремительно снижается масса тела.
Диагностика
На первичной консультации врач осматривает полость рта, рассматривает язвы, эрозии, повреждения слизистой, а затем берет мазок для исследования. Для подтверждения воспалительного процесса больной направляется на общий и биохимический анализ крови.
Диагноз подтверждается по результатам обследования:
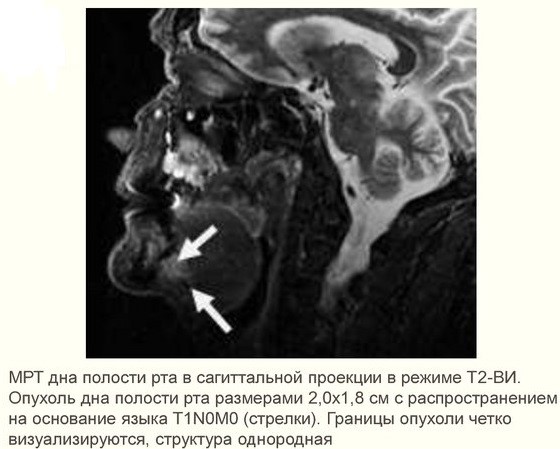
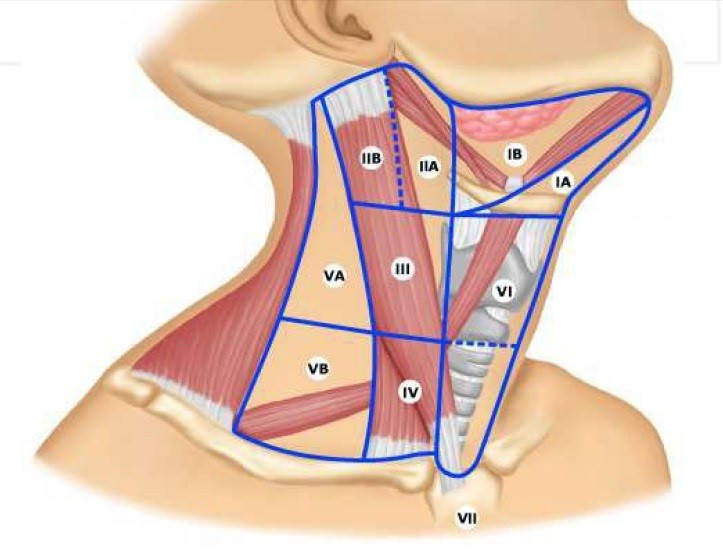
- при подозрении на метастазы проводится аспирационная биопсия тонкой иглой лимфатических узлов под подбородком, под челюстью и в верхней трети шеи;
- позитронно-эмиссионная томография. Показывает глубину залегания опухоли, а также ранние метастазы;
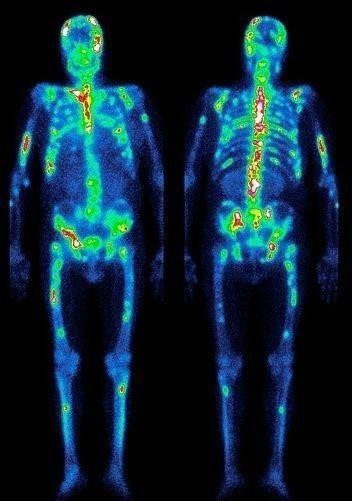
- остеосцинтиграфия. Исследуются кости скелета для поиска перемещенных раковых клеток;
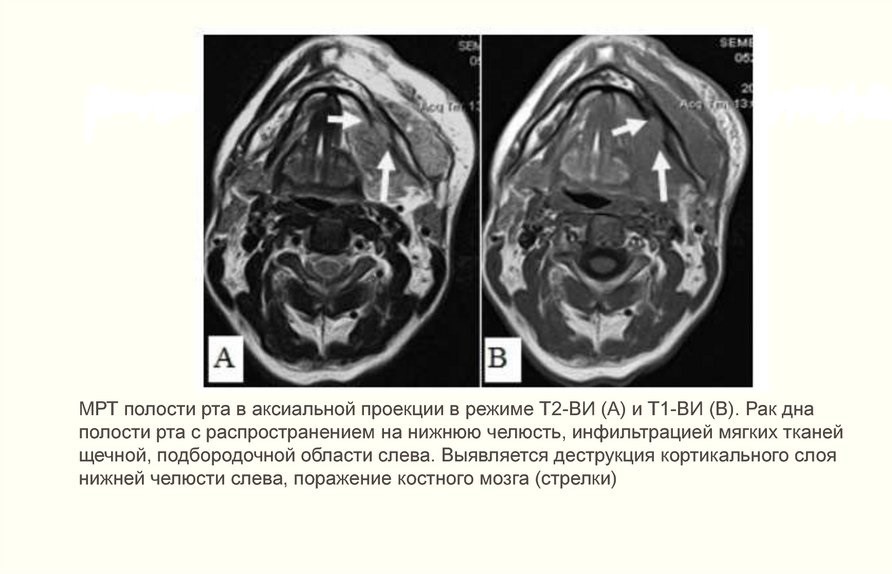
- КТ костей лица с контрастом. Снимки показывают прорастание опухоли в шейные сосуды, челюсть или основание черепа.
Лечение
Выбор тактики лечения зависит от стадии и распространенности новообразования. При быстром разрастании опухоли методы терапии комбинируются.
Принцип хирургического вмешательства врач определяет после определения стадии опухоли и ее распространения. Если раковые клетки проникли в надкостницу и окружающие ткани, проводится клиновидная, плоскостная или сагиттальная резекция челюсти. Если при обследовании выявлено прорастание раковых клеток напрямую в кость или дефект замечен уже во время операции, осуществляется сегментарная резекция нижней челюсти. Врач на месте оценивает поражение и определяет толщину иссекаемого слоя.
Следующий этап операции – это частичное или полное иссечение шейных лимфатических узлов для предотвращения метастазов при условии толщины опухоли более 4 мм или расположении очага опухоли в дне полости рта или на языке. Если новообразование расположено на срединной линии, то шейные лимфатические узлы иссекаются с двух сторон. Операция завершается одномоментным замещением поврежденных тканей.
После удаления опухоль отправляется на гистологическое исследование. Оценивается ее размер, толщина, глубина, края. На дальнейшее лечение влияет прорастание клеток за границы капсулы удаленного лимфатического узла, расхождение раковых клеток на соседние органы.
Облучение после операции назначается при диагностировании Т3, Т4, N2, Т3 стадий болезни не позже чем через шесть недель после удаления опухоли. Необходимость в лучевой терапии возрастает при периневральной инвазии в лимфатических сосудах. Суммарная очаговая доза за все сеансы – 60 гр, а разовая очаговая доза за один сеанс – 2 гр. При выявлении метастазов на шее СОД повышается до 66 гр, а при отсутствии риска метастазирования СОД уменьшается до 50 гр.
В качестве основного лечения лучевая терапия используется в суммарной очаговой дозе 60-70 гр. Процедура проводится пять дней в неделю, при этом она комбинируется с химиотерапией. Каждые три недели вводится 100 мг цисплатина.
Противоопухолевые препараты назначаются перед хирургическим вмешательством или одновременно с лучевой терапией для уменьшения размера новообразования. Иногда терапия назначается одновременно с операцией.
Лечение предполагает использование схемы 5-фторацила вкупе с цисплатином или иные средства – карбоплатин, метотрексат, блеомицин. Они вызывают ряд побочных явлений, например, рвоту или тошноту, выпадение волос, снижение аппетита, повышение кровоточивости. Симптомы исчезают после прохождения курса лечения, но после приема цисплатина иногда фиксируется стойкое нарушение слуха.
Прогноз рака полости рта зависит от стадии, на которой выявлена болезнь. Если лечение начато на нулевой стадии, то болезнь купируется. Стоит отметить, что курение провоцирует рецидив или перерождение опухоли, поэтому может потребоваться повторная операция или облучение. Оперирование на первой стадии повышает выживаемость до 80-85%, а комбинация лучевой терапии с операцией на второй стадии на 60-80%. Уже на последующих стадиях развития рака выживаемость не более 50%, при этом применяются все три метода лечения одновременно.
Диспансерное наблюдение
Поскольку опухоль может рецидивировать и дать метастазы, после пройденного курса лечения больной встает на учет в онкодиспансер. Первый год следует посещать врача каждый месяц, второй год профилактический осмотр проводится каждые 4-6 месяцев, а далее раз в год или при каких-либо недомоганиях. Осмотр предполагает прохождение обследования – УЗИ и контрастное МРТ мягких тканей шеи, ПЭТ, остеосцинтиграфию. Обязательна консультация отоларинголога, стоматолога и онколога. Доктор может сократить срок диспансеризации при высоком риске рецидива.
Список литературы по теме:
Читайте также:

