Что такое лейкоз шейки матки

Современная медицина под лейкоплакией подразумевает различную степень ороговения поверхности слизистой, часто в диапазоне наружных половых органов или на внешней стороне шейки матки.
Лейкоплакия шейки матки это рак?
Нет, но эта патология может перейти в злокачественную опухоль – плоскоклеточный рак. Поэтому лейкоплакию важно своевременно выявлять и лечить.

Формы
Лейкоплакию различают по формам:
- плоская. Это начальная форма патологии. Она не выявляет никаких симптомов. Обычно обнаруживается плоская лейкоплакия при тщательном гинекологическом осмотре. Характеризуется этот вид гиперкератозом слизистого слоя и имеющимися небольшими пятнами светло-серого цвета, которые не возвышаются над слизистой оболочкой;
- бородавчатая. Форма лейкоплакии, при которой измененные очаги возвышаются над поверхностью эпителия. В связи с этим слизистая шейки матки имеет неровную, бугристую поверхность. При гинекологическом осмотре эту форму выявить обычно труда не составляет. Одна из опасных форм лейкоплакии, которая часто переходит в злокачественную опухоль. Это дает основание для тщательного обследования и взятия ткани на биопсию;
- эрозийная. При этом виде помимо белесых пятен на эпителии, имеются еще эрозии, трещины. Это наиболее опасная форма, которая развивается после эрозивной и имеет еще большую вероятность перерождения в рак.
Видео: Что из себя представляет лейкоплакия шейки матки
Причины
Точные причины лейкоплакии на данный момент не определенны. Но многие исследования связывают появление этой патологии с нарушением гормонального фона. В частности, недостаток эстрогена. Но это не доказано, так как патология наблюдается у многих пациентов с избытком этого гормона.
Чаще всего эти изменения встречаются у женщин:
- с нерегулярным менструальным циклом;
- с нарушениями иммунной и эндокринной систем;
- с наличием инфекционных заболеваний: хламидиоз, вирусы герпеса и травмы.
Развитию лейкоплакии способствуют гормональные нарушения, инфекционные заболевания, недостаток витаминов, особенно А, курение и алкоголь.
Кроме того, причинами этой патологии являются:
- дисфункция яичников;
- нарушение процессов в эпителиальном слое шейки матки;
- химические и физические раздражители;
- вирус папилломы человека;
- кандидоз;
- невылеченные эрозии и т. д.
Симптомы
При лейкоплакии шейки матки не наблюдаются практически никаких симптомов. Как правило, ее обнаруживают случайно при гинекологическом осмотре.
В некоторых случаях может появиться зуд, жжение, особенно это характерно для бородавчатой и эрозийной формы.
Всё о плоскоклеточном неороговевающем раке шейки матки можно найти в этой статье.
Диагностика
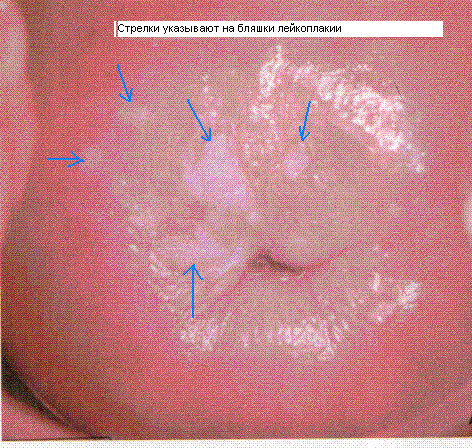
Лейкоплакия может быть диагностирована на основе характерных изменений слизистой оболочки. При осмотре можно обнаружить гладкие белесые пятна (белый цвет вызван отеком роговой ткани) почти не возвышающиеся над поверхностью эпителия или неоднородные, шероховатые наслоения, покрывающие шейку матки – бородавчатая форма. Очаги поражения могут быть одиночные или множественные.
Диагноз подтверждается с помощью пробы Шиллера, биопсии (взятие ткани на пробу) с последующим гистологическим исследованием, после которого может быть определен диагноз.

Фото: общий принцип биопсии
Методы лечения
Лечение лейкоплакии назначается индивидуально. В зависимости от степени выраженности изменений, возраста, репродуктивной функции женщины. Она лечится успешно в течение нескольких недель, при условии, что причинные факторы были устранены. Проводится противовоспалительная, противовирусная терапия.
Целесообразно хирургическое лечение:
- криотерапия (замораживание);
- лазерная коагуляция (прижигание);
- радиоволновая хирургия.
Также используются специальные химические вещества для местного воздействия с прижигающим эффектом. Молодым женщинам, чтобы избежать рубцов на шейке матки нужно выбирать метод лечения осторожно.
Во время беременности не допускается хирургическое лечение. В связи с этим каждая женщина перед зачатием ребенка должна пройти тщательное обследование. При беременности гормональный фон меняется и на фоне этого лейкоплакия может начать перерождаться в злокачественную опухоль.
Лечение проводится амбулаторно примерно на 5 день от начала менструации. В это время нужно отказаться от половых контактов, посещения сауны, принятия горячих ванн, химических контрацептивов.
В борьбе с лейкоплакией нужно пересмотреть рацион. В него обязательно нужно включить рыбий жир, сливочное масло, творог, яичные желтки, сыр. А также: субпродукты, зелень, тыкву, морковь черную смородину, шиповник, облепиху.
После всех принятых мер, пациентка должна регулярно наблюдаться у врача. Есть вероятность рецидива патологии.
Может ли лейкоплакия перерасти в рак?
В контексте адекватных лечебных мероприятий лейкоплакия лечится успешно. Сама лейкоплакия редко заканчивается смертельным исходом, однако, риск развития рака существует. Особенно подвержены риску бородавчатая и эрозивная формы. Они могут расцениваться, как предраковые состояния.
Тактика действий при признаках перерождения в онкологию:
Если лейкоплакия переродилась в рак, то характер лечения будет зависеть от степени тяжести заболевания. Необходимым шагом будет удаление органа и лучевая терапия.
Может ли миома перерасти в рак, волнует многих современных женщин, подробнее тут.
Cимптомы рака тела матки можно найти здесь.
Профилактика лейкоплакии шейки матки
Для предупреждения лейкоплакии следует:
- регулярно проводить профилактические осмотры у врача-гинеколога;
- избегать факторов, которые снижают иммунную систему, а именно переохлаждения, инфекционные заболевания, стрессы;
- вовремя лечить хронические воспалительные заболевания половых органов;
- не допускать беспорядочные связи;
- носить удобное нижнее белье из натуральных хлопковых тканей;
- употреблять в достаточной мере витамины и минералы;
- отказаться от вредных привычек;
- не допускать вагинальных травм, абортов.
Прогноз
В случае своевременного обнаружения, обследования и лечения прогноз лейкоплакии шейки матки благоприятный.
Лейкоплакия шейки матки – это гинекологическое заболевание, механизм развития которого до настоящего времени до конца не изучен. Поэтому ни один специалист не может дать ответа, доброкачественное или злокачественное течение лейкоплакии будет у конкретной пациентки.
Статистика распространенности лейкоплакии шейки матки варьируется в широких пределах. По разным данным заболевание встречается у 1,1-12,5% женщин.
Лейкоплакия – что это
Общий патогенез. После того, как на шейку матки было оказано патологическое влияние, развивается воспаление. Организм запускает защитный процесс, который способствует ее ороговеванию. В норме, этого происходить не должно. С течением времени эпителий перерождается, на нем образуются бляшки и чешуйки. В этих участках кератоза нет гликогена.
Классификация лейкоплакии
В зависимости от особенностей течения болезни, лейкоплакия может быть 3 видов:
Простая лейкоплакия. Такая форма нарушения обнаруживается на ранних стадиях развития болезни. Бляшки не возвышаются над поверхностью слизистой оболочки шейки, находясь с ней на одном уровне. Если врач осматривается пациентку обычным способом, то обнаружить такую форму патологии будет сложно.
Бородавчатая лейкоплакия, которую также называют веррукозной формой болезни. Наросты белого цвета располагаются друг поверх друга, поэтому шейка матки выглядит бугристой. Такую форму болезни врач пропустить не сможет даже при стандартном гинекологическом осмотре.
Эрозивная лейкоплакия. На шейке матки появляются белые бляшки, которые будут покрыты трещинами или эрозиями.
При обнаружении лейкоплакии, врач осуществляет забор измененного участка ткани для проведения гистологического исследования. Это позволит понять, простая лейкоплакия у женщины или пролиферативная. При простой форме болезни в тканях отсутствуют атипичные клетки. Пролиферативная лейкоплакия рассматривается как предраковое состояние.
Причины лейкоплакии шейки матки
Ученые имеют только предположения о том, какие именно причины вызывают лейкоплакию. Они считают, что на состоянии шейки матки негативным образом отражаются как внутренние, так и внешние факторы. Причем запустить патологический процесс может любой из них.
Внутренние факторы развития лейкоплакии:
Гормональный дисбаланс. При нарушении в работе гипофиза, гипоталамуса, матки или яичников, происходит сбой в выработке гормонов. Это сказывается на овуляции, на менструальном цикле, происходит сбой в продукции эстрогенов и прогестеронов. Поэтому спровоцировать лейкоплакию шейки матки могут такие заболевания, как:
Миома матки и другие опухолевые процессы в органе.
Воспалительный процесс в области половых органов:
Сбой метаболических процессов в организме:
Избыточная масса тела, в том числе с ожирением различной степени выраженности.
Ослабление иммунных сил:
Иммунодефицит врожденный и приобретенный в течение жизни.
Дефицит витаминов в организме.
Лечение некоторыми препаратами. На иммунной системе негативным образом отражаются цитостатики.
Внешние факторы, которые способны привести к развитию лейкоплакии:
Травмы шейки матки. Они могут быть получены во время родов, при проведении аборта или других процедур, например, при гистероскопии или при диагностическом выскабливании.
Любое агрессивное воздействие на шейку матки, например, ее электрокоагуляция или обработка химическими средствами.
Заболевания, передающиеся половым путем.
Заражение хламидиозом или ВПЧ.
Инфицирование уреаплазмозом, микоплазмами, цитомегаловирусной инфекцией.
Раннее начало половой жизни и беспорядочные интимные связи.
Симптомы лейкоплакии шейки матки

Симптомы лейкоплакии самостоятельно заметить женщина не сможет. Чаще всего заболевание выявляют во время гинекологического осмотра. Иногда пациентки жалуются на определенный дискомфорт, но чаще всего он будет обусловлен не лейкоплакией, а факторами, которые ее спровоцировали.
К таким симптомам относят:
Боль во время интимной близости.
Появление крови после полового акта.
Изменение характера выделений. От них может исходить неприятный запах.
Жжение и зуд в области половых органов. Эти симптомы возникают в том случае, если воспаление распространилось на влагалище.
Во время осмотра пациентки доктор визуализирует шейку матки, которая покрыта пленкой белого цвета. Удалить ее тампоном не получается. Отслойка пленки сопровождается появлением крови. Это характеризует начальную стадию лейкоплакии.
Если у женщины развивается бородавчатая форма болезни, то пленка будет выступать над поверхностью шейки на несколько миллиметров. Она снимается тампоном. Под ней видны блестящие оболочки розового цвета. Бляшки могут быть круглыми и овальными.
Симптомы, указывающие на перерождение лейкоплакии в рак
Известно, что лейкоплакии может озлокачествляться. При этом у женщины появляются следующие симптомы:
Быстрое увеличение участка поражения в размерах.
Появление на шейке матки эрозий или уплотнений.
Участок бляшки теряет равномерность.
Появление на лейкоплакии язвенного дефекта.
Формирование на лейкоплакии сосочка или бородавки.
Все перечисленные изменения может обнаружить только врач. Поэтому пациентки с лейкоплакией должны регулярно посещать гинеколога.
Беременность и лейкоплакия

Если лейкоплакия была диагностирована у женщины, которая хочет стать матерью, то для начала нужно избавиться от патологии и только после этого приступать к попыткам зачатия. Само по себе заболевание не способно нанести вреда здоровью плода или осложнить течение беременности. Однако во время вынашивания ребенка гормональный фон меняется. Под влиянием гормонов заболевание может прогрессировать.
Если патология была обнаружена у беременной женщины, то ее лечение откладывают. Терапию проводят после родоразрешения. Специалисты настоятельно рекомендуют женщине родить естественным способом, если для этого нет никаких других противопоказаний. Запретом на самостоятельные роды является состояние, при котором бляшки на шейке начинают быстро расти и распространяются на влагалище. В такой ситуации женщине показана операция кесарева сечения.
Диагностика
Чтобы выявить лейкоплакию, женщине потребуется пройти комплексную диагностику. Для начала следует посетить гинеколога и рассказать ему о своих жалобах. Врач соберет анамнез и осмотрит женщину на кресле. Дополнительные исследования, которые могут быть назначены:
Изучение мазка. Мазок, забранный из влагалища и с шейки матки, направляют на бактериальный посев и на ПЦР. Это позволяет выявить заболевания, передающиеся половым путем.
Цитология мазка. Цитологическое исследование дает информацию о том, какими клетками представлен эпителий. Врач выполняет забор мазка-отпечатка с шейки матки. Выполняется процедура с применением специальной щеточки или шпателя Эйра. У женщины с лейкоплакией в мазке с шейки матки обнаруживаются клетки многослойного эпителия. В норме, такие клетки присутствуют только в ее влагалищной части. Эпителий изменен, выявляются признаки гиперкератоза (большинство чешуек не имеет ядер). Также возможно обнаружение признаков паракератоза.
Кольпоскопия. При подозрении на лейкоплакию доктор осматривает шейку матки с применением специального прибора – кольпоскопа. Это позволяет обнаружить изменения, которые незаметны невооруженным взглядом. Также появляется возможность визуализировать измененные участки, характерные для предракового состояния.
В последнем случае у женщины будут выявлены йоднегативные зоны, которые можно обнаружить в ходе проведения пробы Шиллера. Для этого шейку матки обрабатывают раствором йода. Проба считается положительной, если весь орган окрасился в коричневый цвет. Отрицательная проба характеризуется наличием непрокрашенных участков. Зоны с лейкоплакией на йод не реагируют, так как в измененных клетках нет гликогена. Именно он дает коричневый окрас при обработке раствором Люголя.
Также с помощью кольпоскопа можно визуализировать пунктацию, которая представлена красными точками. Визуализируется мозаика и участки шейки матки разной толщины. Такие диагностические признаки должны насторожить, так как указывают на предраковую трансформацию тканей.
Гистология. Чтобы реализовать этот метод на практике, потребуется выполнить биопсию шейки матки с выскабливанием ее канала. Ткани берут с того участка, который сильнее остальных подвергся изменениям. Гистологическое исследование позволяет оценить состояние клеток и определить в них атипичные образования.
Лейкоплакию характеризуют такие признаки, как:
Наличие роговых чешуек, которых в норме быть не должно.
Пролиферация клеток многослойного эпителия.
Ткани эпителия неравномерно утолщены, так как между ними располагаются промежуточные клетки.
Под роговым слоем располагается слой зернистый.
Имеются признаки гиперкератоза и паракератоза
Клетки пропитаны лимфоцитами.
Оценка работы яичников. Для этого проводят УЗИ, осуществляют замеры базальной температуры тела и пр.
Иммунограмма. Это исследование назначают только при наличии показаний.
Лечение лейкоплакии шейки матки
Чтобы избавиться от лейкоплакии, нужно обратиться к гинекологу. Для борьбы с заболеванием существуют различные методы. Первостепенной задачей, которая встает перед врачом – это купирование воспаления, если таковое имеется. Также необходимо избавиться от факторов, которые спровоцировали развитие лейкоплакии.
Для лечения инфекционных заболеваний используются антибиотики, противовирусные средства, антимикотики. Выбор препарата зависит от того, какая именно патогенная флора размножается в половых органах женщины.
Если у пациентки обнаруживаются нарушения гормонального фона, то требуется его коррекция. После того, как лечение будет завершено, можно направить усилия на избавление от лейкоплакии.
Этот метод предполагает обработку шейки матки электрическими токами. Проще говоря, измененные ткани прижигают. Источником тока является специальная петля, которая контактирует с пораженным участком. Эффективность такого метода лечения составляет 70%. Однако эта процедура для женщины весьма болезненная. Поэтому решаются на нее не все пациентки. К преимуществам электрокоагуляции относят ее дешевизну и доступность. Аппараты для ее проведения есть во всех гинекологических клиниках.
В современной медицинской практике к такому болезненному методу стараются не прибегать. Если оно все-таки будет проведено, то реализуют его в первой фазе цикла, после завершения менструации.
К недостаткам электрокоагуляции относят:
Риск обострения болезней матки и ее придатков.
Риск развития кровотечения. Причем случиться оно может как во время проведения процедуры, так и на этапе восстановления, если струп начнет отходить слишком рано.
Продолжительный реабилитационный период.
Формирование рубца в области обработки. Иногда он довольно грубый и большой, приводит к заращению цервикального канала. Поэтому электрокоагуляцию проводят только женщинам, которые уже рожали детей.
Криодеструкция предполагает обработку пораженного участка холодом. Эффективность этого метода достигает 94%. На патологически измененные ткани воздействуют жидким азотом. Клетки кристаллизируются, их стенки разрушаются и патологические ткани отмирают. Время обработки зависит от площади поражения. Вся процедура длится около 2-5 минут.
К положительным моментам криодеструкции относят:
Возможность реализации у нерожавших женщин.
Отсутствие рубца после проведения процедуры.
Однако криодеструкция имеет определенные минусы. Например, есть вероятность рецидива заболевания. Кроме того, шейка матки может стать короче в размерах, поэтому зачать естественным путем будет сложнее.
Лечение лейкоплакии с применением лазера является самым востребованным методом. Проводят процедуру в первой фазе менструального цикла. Для ее реализации введения обезболивающих препаратов не требуется.
Непосредственного контакта тканей с прибором не происходит. Измененные клетки выжигают лазерным лучом. Жидкость из клеток испаряется, благодаря чему они разрушаются. После такого прижигания на поверхности слизистой оболочки формируется тонкая пленка. Она препятствует попаданию патогенной флоры в обработанную зону. Если лейкоплакия распространилась на влагалище, то лечение реализуется в 2 этапа. Сначала удаляют пораженные клетки с шейки матки, а затем с влагалищных стенок.
К достоинствам процедуры относятся:
Возможность лечения нерожавших женщин.
Быстрое восстановление. Ткани полностью регенерируют через 16-40 дней.
Однако не каждая клиника оснащена оборудованием для проведения процедуры. Кроме того, ее стоимость довольно высока.

Обработку шейки матки радиоволнами проводят с использованием аппарата Сургитрон. Такой метод лечения является высокоэффективным и безопасным. Непосредственного контакта тканей с аппаратом не происходит. В цервикальный канал вводят специальный прибор, который является источником радиоволн. Они разрушают патологические клетки за счет испарения из них влаги.
К плюсам радиоволновой терапии относят:
Минусов процедура не имеет. Единственным недостатком метода является то, что специализированная аппаратура имеется не во всех лечебных учреждениях.
Этот метод лечения сводится к нанесению на шейку матки специального препарата – Солковагин. Он содержит кислоты, которые прижигают пораженные ткани.
Такое лечение можно рекомендовать нерожавшим женщинам. Оно не сопряжено с болью и кровотечением. Эффективность терапии составляет 75%. Однако препарат проникает на глубину не более, чем 2,5 мм. Поэтому при выраженной лейкоплакии он не позволит справиться с заболеванием. Кроме того, препаратом нельзя обрабатывать большие участки слизистых оболочек.
После лечения лейкоплакии от интимной близости нужно отказаться на 6 недель. Запрещено купаться в горячей воде, поднимать тяжелые предметы. Не следует посещать сауну и баню.
Женщина должна воздержаться от введения тампонов, ей нельзя спринцеваться. Интимная гигиена должна выполняться безукоризненно.
В первую неделю после лечения из влагалища могут появляться жидкие выделения. Это естественная реакция организма на проведенную терапию.
Ответы на популярные вопросы

Возможно ли полное избавление от лейкоплакии и каков прогноз? Добиться полноценного излечения удается в 99% случаев. Прогноз максимально благоприятный, если патология была выявлена на ранних стадиях развития болезни. Если не устранить факторы риска, то есть вероятность рецидива. Озлокачествление процесса наблюдается у 15% женщин.
Нужно ли состоять на диспансерном учете с таким диагнозом? После лечения все женщины ставятся на учет. Каждые 6 месяцев ей нужно будет посещать гинеколога и сдавать мазок на цитологию. Обязательно выполняют кольпоскопию и тест на ВПЧ. Если через 2 года рецидива болезни не случилось, то с учета женщину снимают.
Можно ли забеременеть с лейкоплакией шейки матки? Лейкоплакия не является препятствием для зачатия. Беременность может не наступать по другим причинам, например, из-за гормонального сбоя или половой инфекции. Планировать беременность можно только после избавления от патологии.
Можно ли сделать прививку от лейкоплакии шейки матки? Да, можно поставить вакцину Гардасил или Церварикс. Они позволяют избежать заражения ВПЧ, который становится причиной развития как лейкоплакии, так и рака шейки матки.
Возможна ли интимная близость с лейкоплакией? Да, возможна. Однако специалисты рекомендуют не затягивать с лечением этой патологии.
Лейкоплакия шейки матки — полиэтиологическое заболевание слизистой оболочки шейки матки и цервикального канала.

Представляет собой ороговение клеток многослойного плоского неороговевающего эпителия, пролиферацию эпителиоцитов (локальное увеличение количества клеток), а также погружение эпителиального пласта клеток в подэпителиальную соединительную ткань.
- Характеристика заболевания
- Лейкоплакия при беременности
- Диагностика
- Симптомы
- Гормональная теория
- Заболевания матки и придатков
- Генетическая теория
- Другие причины
- Лечение
- Устранение факторов риска
- Неинвазивные оперативные методы лечения:
- Химическая деструкция
- Диатермокоагуляция
- Криодеструкция
- Лазерное выпаривание
- Лечение народными средствами
- Послеперационное лечение
- Наблюдение
- Антибиотикотерапия
- Наблюдение за состоянием операционного поля
- Контроль уровня гормонов и метаболитов
- Диета
- Физиотерапия
- Профилактика
- Отзывы
- Прогноз
Характеристика заболевания
Виды лейкоплакии:
Лейкоплакия при беременности

В случае, если данный диагноз был поставлен до наступления беременности, рекомендуется провести курс лечения — максимально купировать симптомы (химическая коагуляция, криодеструкция, радиохирургическая терапия, лазерная вапоризация, и назначить этиологическую (в случае бактериальной или вирусной инфекции) и патогенетическую терапию (противовоспалительные препараты).
Во время беременности гормональный статус женщины меняется несколько раз.
Как известно, лейкоплакия — гормонзависимое заболевание, следовательно, в период гестации и послеродовый период повышаются шансы на прогрессирование болезни.
При обнаружении признаков заболевания в период беременности, лечащий врач оценивает степень тяжести:
- При простой форме лечение откладывается на постродовый период, так как никакой опасности для здоровья матери и ребенка заболевание не несет;
- В случае диагностики чешуйчатой или эрозивной формы, доктор проводит скрининг гормонов и биопсию очага поражения. Лечение может заключатся в гормондепрессивной терапии, а в случае злокачественной опухоли — решается вопрос о возможности женщины родить ребенка.
Диагностика
Диагностика лейкоплакии шейки матки состоит из нескольких основных этапов:
- Опрос и сбор анамнеза: по статистике более 60% случаев заболевания регистрируется во время профилактических осмотров. Если женщина обратилась к гинекологу самостоятельно, основными клиническими критериями, которые позволяют заподозрить лейкоплакию, являются:
- дискомфорт в области влагалища, нижней части живота;
- зуд;
- выделение белей или крови из половых путей;
- неприятный запах;
- жжение.
- Гинекологический осмотр в зеркалах. Во время осмотра акушер – гинеколог обнаруживает морфологические признаки заболевания:
- пятна неправильной формы;
- бугристость слизистой;
- эрозии.
- Лабораторные методы:
![]()
Полимеразная цепная реакция (ПЦР) – генетический метод оценки ДНК. При помощи определенных био – химических реакций в необходимом материале значительно повышают концентрацию нуклеиновых кислот (основы генов) бактерий, вирусов, собственных клеток. Эта реакция позволяет уточнить этиологию заболевания (инфекционную, наследственную, травматическую, гормональную и т.д.);- ПАП — тест (мазок по Папаниколау) — цитологическое исследование мазка из влагалища на наличие атипичных клеток. Помогает определить степень риска развития злокачественной опухоли;
- Бак. посев — материал из влагалищного мазка помещается в питательную среду для бактерий. Метод используется для выявления наличия патогенной флоры;
- Гистологическое исследование (биопсия)— назначается в случае сомнительного цитологического анализа. Образец ткани из пораженного участка шейки матки исследуется под микроскопом на наличие дисплазии, метаплазии, раковых клеток.
- При необходимости, гинеколог может назначить также следующие анализы:
- общий и биохимический анализы крови.
- скрининг гормонов надпочечников, щитовидной железы, яичников .
- общий анализ мочи
- Инструментальная диагностика:
![]()
Ультразвуковое сканирование органов малого таза — позволяет выявить макроскопические анатомические изменения в матке, придатках, яичниках, влагалище, прямой кишке, мочевом пузыре;- Кольпоскопия — осмотр влагалищной части матки с помощью специального инструмента — кольпоскопа;
- Рентгенография, компьютерная томография, магнитно – резонансная томография огранов малого таза (применяется при сомнительной диагностике УЗИ).
- Дифференциальный диагноз. Особый метод диагностики, применяемый в медицинской практике, целью которого является исключение заболеваний со схожей симптоматикой, клинической картиной, лабораторными показателями. Для этого используются данные всех вышеперечисленных методов постановки диагноза. Дифференциальный диагноз лейкоплакии проводят со следующими патологиями:
- рак шейки матки;
- эктопия;
- метаплазия;
- грибковые и бактериальные инфекции;
- травматические рубцы.
Симптомы
На начальной стадии:
- бессимптомное течение, диагностика возможна только при очередном гинекологическом осмотре.

Стадия развернутых клинических проявлений:
- дискомфорт во влагалище
- зуд
- жжение
- появление мутных или кровянистых выделений с неприятным запахом
- резкий дискомфорт и небольшого объема кровотечения из половых путей сразу после полового акта.
Появление следующих симптомов указывает на прогрессирование патологии:
- хронические кровянистые выделения из влагалища;
- появление болей внизу живота;
- боли при половом акте, мочеиспускании, дефекации;
- болезненные менструации;
- сбои в менструальном цикле;
- ухудшение общего состояния (повышение температуры тела, слабость, низкая работоспособность, похудение, потливость и т.д).
Причины развития
Лейкоплакия шейки матки — полиэтиологическое заболевание. Это значит, что не существует единого фактора риска развития данной патологии. Наиболее часто эти причины суммируются в единое целое и приводят к развитию болезни.

В развитии пролиферативных заболеваний (в том числе рака молочной железы, аденоматоза, эндометриоза и др.) женских половых органов наибольшую роль играют гормоны — эстрогены.
Гиперэстрогения (концентрация эстрогенов в крови выше нормы) в течение длительного периода жизни — наиболее весомый из факторов риска.
Наиболее активны женские половые гормоны в период полового созревания девушки, менструаций, беременности.
Если повышенное количество эстрогена циркулирует в крови без надобности, клетками мишенями становятся различные органы и ткани, в том числе и клетки шейки матки. Пролиферация эпителиоцитов, с дальнейшим возможным появлением атипичных клеток, связана с гиперфункцией эстрогенов.
Пролиферация макроскопически выглядит как уплотнение слоя клеток; розовая слизистая приобретает белесоватый цвет и непрозрачную консистенцию.
Скрининг половых гормонов и терапия по коррекции концентрационных нарушений — залог успешной профилактики лейкоплакии шейки матки.
Этиологическим фактором развития лейкоплакии могут быть:
- инфекционные заболевания половых органов;
- хронические воспалительные процессы, вызывающие гормональные сбои и нарушения менструального цикла.
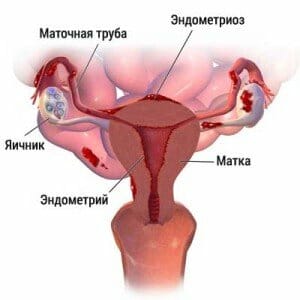
К группе риска развития лейкоплакии относят женщин в роду у которых имелись следующие патологии:
- Лейкоплакия шейки матки;
- Рак тела матки, шейки матки, молочных желез;
- Аденоматоз;
- Эндометриоз;
- Киста яичников;
- Миома.
Согласно генетической теории существуют мутации в различных локусах генома человека, которые являются предрасполагающим фактором для развития пролиферативных и онкологических заболеваний, в том числе — лейкоплакии. Эти мутантные гены с большой степенью вероятности передаются по наследству.
К другим причинам можно отнести:
![]()
Перенесенные травмы влагалища и матки — более 30 % случаев так или иначе связан с термическими, механическими или химическими травмами;- Иммунодефицит – врожденный, приобретенный, хронический или остро возникший. Снижение иммунной функции – это риск развития инфекционных и онкологических заболеваний;
- Гормонопродуцирующие опухоли центральной нервной системы – например, аденома гипофиза приводит к увеличению выработки гонадотропных гормонов, которые в свою очередь усиливают синтез эстрагенов;
- Неадекватное лечение в анамнезе.
Лечение
Лечение лейкоплакии шейки матки должно быть комплексным.

Первым этапом является устранение факторов риска —этиологическая и патогенетическая терапия(всегда подбирается врачом индивидуально):
- Коррекция гормонального фона;
- Антибиотикотерапия и противовоспалительная терапия;
- Иммуномодуляторы;
- Симптоматическая терапия.
Фармакологический препарат наносят на участки пораженной ткани и он вызывает локальную гибель измененных клеток. Перед процедурой гинеколог проводит очищение шейки матки от слизи и других выделений, обрабатывает раствором уксусной кислоты, затем ватным тампоном с нанесенным препаратом производит обработку шейки матки.
Примеры препаратов:
- Солковагин;
- Абьюфен;
- Вагилак;
- Гинекофит.

Осложнения: практически не возникают, иногда могут наблюдаться локальные воспалительные реакции. При неправильном применении возможны химические ожоги.
Способ лечения с помощью специального прибора — диатермокоагулятора. Суть метода заключается в воздействии электрическим током на участки лейкоплакии.
Ток вызывает местное повреждение измененных клеток и их гибель, в результате возникает воспалительная реакция и активизируются регенераторные процессы. В конечном итоге пораженная эпителиальная ткань замещается соединительнотканными рубцами.
Период реабилитации не более 6 недель.
Последствия:
![]()
Кровотечения (часто требуют хирургического вмешательства);- Стеноз и стриктуры канала шейки матки (также требуют длительной терапии);
- Экстравазаты, телеангиоэктазии и субэпителиальные гематомы (точечные и звездчатые кровоизлияния в стенку матки;
- Нарушение трофики ткани (длительная ишемия может усугублять течение заболевания и провоцировать метаболические нарушения);
- Грубые рубцы на шейке матки (могут привести к стенозированию цервикального канала, при последующей беременности осложнять вынашивание и роды);
- Бесплодие (гормональные нарушения как ответная реакция на операцию);
- Обострение хронических заболеваний мочеполовой системы (гломерулонефрита, пиелонефрита, мочекаменной болезни, цистита и др);
- Нарушения менструального цикла;
- Болевой синдром.
Вообще, один из наиболее безопасных методов удаления лейкоплакии шейки матки в гинекологии, так как вызывает минимальное повреждение здоровых тканей.
Для подготовки рекомендуется отказаться от половых контактов за 2 – 3 дня до проведения процедуры.
Суть заключается в использовании специального прибора с жидким азотом. Предварительно, необходимую для криодеструкции область помечают и обрабатывают раствором йода с глицерином.
К участку лейкоплакии подводят наконечник аппарата и локально воздействуют на неё. Ткань, обработанная жидким азотом приобретает белый цвет, полностью замерший участок измененного эпителия отслаивается от здоровой живой ткани, и с помощью криоаппликатора удаляется наружу. Вся процедура занимает не более 30 минут.
Реабилитация и полное восстановление эпителия занимает от 2 до 6 месяцев.
Возможные осложнения:
- Гидрорея — обильные жидкие выделения из половых путей;
- Инфекции — развиваются только в случае технически неверно выполненной процедуры;
- Деформация влагалищного отдела шейки матки только при обширных поражениях.
Наиболее современный метод лечения различных заболеваний шейки матки, в том числе лейкоплакии. Специальный аппарат с лазерной трубкой погружается во влагалище.
На наконечнике трубки имеется камера и светодиод, т.е изображение процедуры выводится на экран. Лазерное излучение позволяет с высокой точностью удалять пораженные участки эпителия.
Деструкция клеток активирует процессы регенерации, при этом не образуется рубец, так как лазер не поражает глубокие слои эпителия, и он полностью восстанавливается за короткое время.
Преимущества метода:
- высокая точность лазера;
- отсутствие кровотечений из-за прижигания капилляров;
- крайне маловероятно инфицирование обработанного участка;
- короткий восстановительный период (до 4 – 6 недель).
Возможные осложнения:
- Осложнения после лазерного выпаривания могут возникнуть только если женщина не принимает антибиотики (инфицирование раны),
- Доктор не имеет должной квалификации или опыта проведения процедуры (образование рубца из-за превышение допустимой зоны воздействия лазера).
Средства народной медицины:
Послеперационное лечение
Ведение гинекологических больных после оперативного вмешательства всегда комплексное.
Состоит из следующих мер:
![]()
Измерение артериального давления, частоты пульса, частоты дыхательных движений. Фармакологическая коррекция возникающих нарушений;- Наблюдение за неврологическим статусом (так как различные препараты и процедуры могут вызывать нервные нарушения). Назначение витаминов группы В, миорелаксантов, успокоительных средств;
- Контроль стула и мочеиспускания. Задержки дефекации и снижение диуреза — довольно частое осложнение при операциях на органах малого таза. Применяются слабительные средства, дополнительно проводится УЗИ почек, общий анализ мочи.
Показана во всех случаях в постоперационный период.
Если причиной лейкоплакии стала хроническая инфекция, антибиотики могут меняться несколько раз для достижения должного эффекта. Необходимую комбинацию препаратов, длительность лечения а также назначение противогрибковых лекарственных средств (для профилактики кандидоза) выбирает квалифицированных акушер – гинеколог.
Наиболее эффективные антибиотики:
-
Цефтриаксон, Кефотекс, Цефотаксим (группа цефалоспоринов);
Читайте также: