Что такое киста клеток решетчатого лабиринта

Актуальность проблемы обусловлена сложностью диагностики больных с кистовидными растяжениями из-за отсутствия клиники на ранних этапах заболевания и аналогичностью с другими объемными процессами при достижении больших размеров.
Кисты околоносовых пазух являются одними из наиболее часто встречающихся негнойных заболеваний в ЛОР-практике. Они составляют 3,9 % в структуре общей ЛОР-патологии и 12,6 %. всех хронических поражений [1]. Кисты околоносовых пазух подразделяются на ретенционные (истинные) и кистовидные растяжения (ложные). К ложным кистам относятся так называемые кистовидные растяжения пазух, которые представляют собой скопление слизи (мукоцеле), гноя (пиоцеле) или воздуха (пневмоцеле) и дескваматированного эпителия в пазухе с растяжением его стенок [2, 3].
Кистовидные растяжения околоносовых пазух встречаются преимущественно в лобных пазухах (от 60 % до 65 %) [3], но также могут поражать решетчатый лабиринт (от 20 % до 25 %), верхнечелюстные (10 %) и клиновидные пазухи (от 1 % до 2 %) [4, 5]. На начальном этапе развития муко-, пио- целе может протекать без каких-либо клинических признаков. Кроме того диагноз может быть впервые выставлен при скрининговом обследовании. По мере прогрессирования патологического процесса, клиническая картина постепенно расширяется и становится более выраженной.
Цель исследования: на конкретном клиническом случае показать особенности диагностики на этапе обследования и оптимального лечения больного с пиоцеле решетчатого лабиринта.
Материалы и методы исследования
Больному М., 60 лет, с пиоцеле решетчатого лабиринта проводился такой метод диагностики, как мультиспиральная компьютерная томография полости носа и околоносовых пазух, с последующим гистологическим исследованием послепоперацинного материала после хирургического лечения.
Результаты исследования и их обсуждение
Несмотря на доброкачественность, экспансивный характер муко-, пиоцеле может привести к деструкции костей пазух носа по мере давления и последующему разрушению кости, что приводит к сдавливанию смежных структур [5]. В прогнозе первостепенное значение имеет ранняя диагностика. В большинстве случаев заболеваемость кистовидным растяжением пазухи встречается в возрасте 30–40 лет, но могут встречаться и в любом возрасте, вне зависимости от пола. Такое заболевание редко наблюдается в детском возрасте, за исключением больных с предрасполагающими факторами для обструкции выводных протоков пазух, таких как травма, хирургические манипуляции, хронический синусит, аллергия или кистозный фиброз [3–5].
В большинстве случаев невозможно определить локализацию первичного поражения из-за прогрессирующего остеолиза костных стенок со значительным разрушением анатомических структур, помимо вуализации других пазух, вызванных обструкцией их соустий [5].
Точной этиологии и патогенеза кистовидных растяжений все еще не имеется. Они могут развиваться по мере затруднения оттока из пазух носа в полость носа [5].
Хотя роль облитерации выводного отверстия околоносовой пазухи носа в патогенезе кистовидных растяжений не вызывает сомнений, эта облитерация не является единственной причиной растяжения. Среди других факторов решающая роль принадлежит травме лицевого скелета, в частности области глазницы и корня носа. Это объясняется тем, что первые симптомы кистовидного растяжения появляются спустя некоторый, нередко весьма значительный срок после травмы [6, с. 124].
В слизистой оболочке отмечаются истончение эпителиального слоя, пролиферация, метаплазия. Вместе с этим эта слизистая оболочка не теряет сходства с нормальной, в частности в ней всегда можно обнаружить слизистые железы. Двойные стенки характерные для кист, исходящих из слизистой оболочки, обнаружить не удается. Изменения слизистой оболочки при кистозном растяжении околоносовых пазух в основном носят дегенеративный характер и в меньшей степени являются результатом воспалительных процессов там, где не присоединилась вторичная инфекция [6, с. 125].
Клиника варьирует в зависимости от пораженной области. Она, как правило, характеризуется бессимптомно развивающимся медленным течением, возможно, вызывая боль в лице, головную боль, давление на лице, обструкцию носа, зубную боль и дакриоцистит. В дальнейшем могут развиться явления конъюнктивита, светобоязнь и воспаление краев век. Зрение обычно не страдает, отсутствуют и мозговые симптомы [6, с. 125]. При присоединении инфекции мукоцеле переходит в пиоцеле и может сопровождаться синуситом, эритемой, лихорадкой и болью.
В начальных стадиях заболевания до появления видимых выпячиваний стенок пораженной пазухи поставить диагноз трудно. Выпячивание медиальной стенки глазницы (бумажной пластинки), рано развившийся экзофтальм и слезотечение чаще указывают на поражение передних отделов решетчатого лабиринта, хотя в некоторых случаях отмечается выпячивание медиальной стенки решетчатого лабиринта, достигающее перегородки. На поражение задних клеток решетчатого лабиринта указывает появление гладкого выпячивания, закрывающего хоану соответствующей половины носа. Нарушения слезооттока при поражении решетчатого лабиринта наблюдаются чаще, чем при кистовидном растяжении других пазух.
Для более точной диагностики и определения области поражения проводится мультиспиральная компьютерная томография.
Компьютерная томография предоставляет подробную информацию о структуре кости и считается методом выбора для исследования кистовидных растяжений [3, 5]. Обычно мукоцеле рассматриваются как изоденсивный или незначительно гиперденсивные участки в пазухах по отношению к мозговой ткани, но в случаях пиоцеле могут быть более плотными и расширенными по периферии изображениями. Таким образом, учитывая, что кистовидное растяжение не усиливается контрастными агентами, необходимо их дифференцировать с новообразованиями [4]. Соседняя структура кости реконструируется с областями сгущения и деструкции [5]. Кроме того, в более хрупких областях можно наблюдать продавливание в смежные структуры.
При кистовидном растяжении решетчатого лабиринта лизируются костные перегородки между клетками, в результате чего несколько ячеек превращаются в одну большую кистовидную полость. Бумажная пластинка поражается всегда раньше других стенок решетчатого лабиринта. В некоторых случаях наблюдается выпячивание медиальной его стенки в полость носа, которое иногда достигает перегородки и даже вызывает узуру последней. Некоторые авторы считают характерным для кистовидного растяжения решетчатого лабиринта его распространение в сторону носовой полости.
В некоторых случаях в результате развития мукоцеле решетчатого лабиринта наблюдается расширение носовых костей. В процессе роста кистовидное расширение решетчатого лабиринта может распространяться и в лобную пазуху. В этом случае иногда образуется одна общая полость. То же может произойти и в обратном случае, т.е. при распространении муко, -пиоцеле лобной пазухи в решетчатый лабиринт. В таких случаях даже во время операции трудно установить, какая пазуха явилась исходным местом образования муко-, пиоцеле – лобная или решетчатый лабиринт [6, с. 127].
Важно проводить дифференциацию между кистовидными растяжениями решетчатого лабиринта и иными объемными процессами, такими как инвертированная папиллома, кровоточащий полип, полип полости носа, остеомиелит верхней челюсти и злокачественное новообразование (таблица).
Дифференцированная диагностика кистовидных растяжений и других объемных образований
Существует такое заболевание, как киста в носовой пазухе, о котором мало кто знает. Однако, как показывает статистика, данная патология имеется практически у 10% людей, только проявляет она себя в единичных случаях. По этой причине многие больные узнают о своем диагнозе случайно, проходя рентгенографическое исследование совершенно по другому поводу. Так что же представляет собой киста носовых пазух? Чем она опасна? И как можно заподозрить развитие данной патологии? Ответы на все эти вопросы вы сейчас и узнаете.
Кисты в околоносовых пазухах (синусах) возникают не просто так. Их появление обуславливается непроходимостью протоков желез, выполняющих выводную функцию. Располагаются они в слизистых оболочках, устилающих всю внутреннюю поверхность пазушных полостей.
Данные железы выполняют одну очень важную функцию – они вырабатывают слизь, обладающую противовоспалительным и антибактериальным действием, которая очищает пазухи от болезнетворных организмов и защищает их от негативного воздействия извне. В определенные моменты, например, когда человек заболевает простудой, эти железы становятся гиперактивными. То есть, они начинают вырабатывать слизь в слишком большом количестве, но вот с ее выведением из пазух не справляются.


Существует множество клинических состояний, уточнить характер и распространение которых помогает МРТ.
Для начала стоит сказать несколько слов о вариантах развития, из которых наиболее распространенными являются гипоплазии и аплазии пазух.
Гипоплазия лобной пазухи

Особого внимания заслуживает такой вариант развития, как избыточная пневматизация клиновидной пазухи и задних решетчатых клеток в виде развитых верхних латеральных карманов, при наличии которых внутренние сонные артерии и каналы зрительных нервов могут вдаваться в их просвет. В результате при воспалительных процессах слизистых оболочек этих отделов /в том числе подострых и хронических/ может развиваться клиническая картина прогрессирующей атрофии зрительных нервов. Кроме этого при проведении оперативных вмешательств в данной анатомической области во много раз повышается опасность повреждения сонных артерий и зрительных нервов.
Развитые верхнелатеральные карманы, на фоне которых определяются зрительные нервы

Воспалительные изменения околоносовых синусов являются наиболее распространенными заболеваними верхних дыхательных путей. От 5 до 15 % населения в мире страдает различными видами синуситов. Кроме того отмечается тенденция увеличения хронических форм.
Лицевая боль при синусите локализуется в проекции пораженной пазухи. При фронтите и гайморите помимо боли отмечается болезненность при пальпации. Этмоидит и сфеноидит характеризуются постоянной болью в глазу и носу и заложенностью носа. Особенно трудна диагностика хронического синусита. При мукоцеле и опухолях наблюдаются отек и смещение глазного яблока: вверх – при поражении верхнечелюстной пазухи, наружу - при поражении решетчатого лабиринта и вниз – при поражении лобной пазухи.
Рассмотрим примеры патологии придаточных пазух носа, выявляемые при МР-исследовании.
Отек слизистой оболочки правой верхнечелюстной пазухи с уровнем жидкости

МР картина полисинусита с тотальным нарушением пневматизации ячеек решетчатой кости, умеренным, местами неравномерным, локальным нарушение пневматизации правой половины основной пазухи и верхних отделов левой верхнечелюстной пазухи, без экссудативного компонента.

Хронический риносинусит
характеризуется пристеночными утолщениями, обусловленными гиперплазией слизистой и частичными фиброзными изменениями в ней. Толщина слизистой оболочки колеблется в пределах 4-5 мм.

Синоназальный полипоз, гипертрофический синоназальный риносинусит. Неопухолевый воспалительный отек слизистой.

В последнее время отмечается рост количества грибковых синуситов.
Хронические формы протекают под маской полипозного рецидивирующего синусита, МР-картина неспецифична, лабораторная диагностика затруднена.
Может отмечаться изменение костных стенок пазух за счет гиперостоза или разрушения стенки пазухи как результат длительного давления грибкового тела.
Мицетома
неинвазивный грибковый синусит левой верхнечелюстной пазухи

Гипоинтенсивный МР-сигнал мицетомы можно ошибочно принять за воздух в околоносовой пазухе; неинвазивный грибковый синусит не выглядит одинаково в разных последовательностях.
При больших размерах вызывают головную боль из-за давления оболочки кисты на стенки пазухи.
Часто сочетаются с аллергическим ринитом, гипертрофией носовых раковин и искривлением носовой перегородки
Бессимптомными могут быть крупные кисты, находящиеся в нижних отделах верхнечелюстной пазухи, тогда как небольшая киста, расположенная на верхней стенке, в области прохождения 2-й ветви тройничного нерва, может вызывать головную боль.

Мукоцеле решетчатого лабиринта и лобной пазухи справа

Это объемное образование околоносовой пазухи, выстланное эпителием и заполненное слизью, которое формируется в результате обструкции основного канала пазухи.
Наиболее типичный симптом: расширение околоносовой пазухи с ровными четкими контурами с истончением и ремоделированием прилежащей костной пластинки.
Ангиофиброма
Доброкачественное сосудистое объемное образование с медленно агрессивным ростом; локализуется в полости носа; растет вокруг задней стенки полости носа, по краям крыловидно-нёбного отверстия; на ранних стадиях пенетрирует в крыловидно-нёбную ямку (стрелки), прорастает медиальную крыловидную пластинку

редкая, но характерная для полости носа и его синусов доброкачественная опухоль. Чаще встречается у мужчин. Как правило, она возникает на боковой стенке полости носа, а также в околоносовых пазухах. Из полости носа опухоль может врастать в околоносовую пазуху и наоборот. Пациенты обычно жалуются на заложенность носа, выделения, носовые кровотечения, боль в области лицевого нерва. Иногда в зоне опухолевого роста происходит разрушение костной ткани.
Переходно-клеточная папиллома с ремоделированием костных стенок

Образование в центре среднего носового хода, накапливающее контрастное вещество, распространяется в верхнечелюстную пазуху и/или ячейки лабиринта решетчатой кости
Наиболее часто (58-90%) встречается плоскоклеточный рак.
1. протекают длительно бессимптомно, под видом воспалительных изменений, особенно при отсутствии деструкции стенок
2. быстро распространяются на соседние структуры и к моменту распознавания, инфильтрируют несколько областей
3. трудно или невозможно установить исходное место возникновения опухоли
4. крайне редко метастазируют в отдаленные органы и ткани
5. не удается четко обозначить границы поражения
6. МР-семиотика: тканевое образование, распространение на окружающие ткани, костная деструкция
При поражении костных структур - твердого неба и альвеолярного отростка верхней челюсти необходимо пройти дополнительное лучевое исследование - РКТ, уточняющее наличие или отсутствие костной деструкции.
Выявление ткани опухоли на фоне мягкотканых структур - крылонебной и подвисочной ямок, жевательных мышц, мягких тканей щеки, а также распространение опухоли на лобную и клиновидную пазухи, решетчатый лабиринт интракраниально требует выполнения МРТ (с контрастным усилением). Кроме того, МР-томография незаменима в дифференциальной диагностике послеоперационных или постлучевых изменений с рецидивом или продолженным ростом.
Таким образом, чтобы исключить патологический процесс и вовремя начать лечение, необходимо пройти полное лучевое обследование.
Общее описание
Киста и мукоцеле носового синуса (J34.1) — это ретенционная мешотчатая киста околоносовй пазухи, которая образуется вследствие закрытия ее выводного протока (в результате воспаления, травмы, остеомы, опухоли, искривления перегородки носа) и скопления в пазухе патологического секрета (слизистого или гиалинового).
Мужчины 15-25 лет болеют чаще, чем женщины. Мукоцеле редко бывает у лиц до 11 и после 46 лет. Самая частая локализация — лобная пазуха, ячейки решетчатого лабиринта; редко — мукоцеле основной, верхнечелюстной пазух (одонтогенная киста).
Этмоидит – воспаление, возникающее в решетчатом лабиринте
Воспаление слизистых оболочек решетчатой кости называют этмоидитом. При данной патологии воспаляться могут все клетки кости или некоторые ее части. Стоит заметить, что это достаточно распространенное заболевание, которое зачастую проявляется у детей, но может возникать и у пациентов зрелого возраста. Справиться с воспалением без использования антибактериальных средств практически невозможно.
При этмоидите у пациента заметна припухлость и отечность век, глаза при этом не могут открываться в полной мере, в особенных случаях они могут быть полностью закрытыми. Возникает излишняя восприимчивость к свету, как к естественному, так и к искусственному. На запущенных стадиях на слизистых оболочках глаза заметны кровоизлияния. Возникает хемиоз конъюнктивы. Любые движения глазных яблок очень болезненны, потому пациент старается держать глаза закрытыми.
Специфические симптомы часто проявляются в случае, если заболевание возникает на фоне существующей инфекции. Психологи утверждают, что эмоциональное состояние пациента на фоне данной патологии сильно ухудшается, у 25 % пациентов возникают депрессивные состояния.
Поставить точный диагноз может только опытный врач-отоларинголог. Предварительный диагноз ставится в момент первичного осмотра на основании анализа жалоб пациента и изучения существующего анамнеза. В ходе осмотра врач может заметить отек области медиального угла глаза, верхнего и нижнего века. При проведении риноскопии будет заметна отечность слизистых оболочек передней носовой раковины и продуцирование слизи и гноя из нее. В момент пальпирования корня носа пациент будет чувствовать болезненность.
Эндоскопическое исследование позволяет оценить состояние слизистых оболочек носа в области выхода ячеек решетчатого лабиринта и точно определить место концентрации гнойных масс. Стоит заметить, что поражаться могут как передние, так и задние ячейки. Для точного постановления диагноза довольно часто применяют рентгенологическое обследование. Снимок показывает затемнение в какой-либо зоне решетчатой кости.
Лечение кисты и мукоцеле носового синуса
1. Латентный период: характерно бессимптомное течение. Редко сопровождается периодической односторонней ринореей (выделения из носа). При инфицировании кисты течение заболевания носит характер острого гнойного синусита.
2. Период выхода кисты за пределы пазухи:
3. Период осложнений.
Лечение назначается только после подтверждения диагноза врачом-специалистом. Лечение хирургическое.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| з.о. д.м.н. Артюшкин С.А. Покровская больница, Санкт-Петербург; з.о. Астащенко С.В., Санкт-Петербургский НИИ уха, горла, носа и речи. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| ICHILOV MEDICAL CENTER, Тель-Авив. |
Причины возникновения
Возбудителями патологии в большинстве случаев выступают вирусы, среди которых особым образом выделяют бактерии группы кокков. Нельзя исключать случаи, в которых поражение ячеек возникает единовременно под действием нескольких инфекционных возбудителей.
Этмоидит довольно редко возникает у пациентов как первичное заболевание, в большинстве случаев он развивается на фоне других инфекций. Зачастую инфекция проникает к синусу гематогенным путем.
Среди факторов, обеспечивающих предрасположенность к возникновению патологии, выделяют:
- анатомические особенности строения носоглотки,
- разрастание аденоидов,
- травмы лица,
- аллергические поражения,
- хронические заболевания дыхательных путей,
- иммунодефицит.
Микроорганизмы, проникшие на слизистую оболочку ячеек, быстро плодятся и травмируют ее клетки. После того как они проникают вглубь тканей, возникают признаки воспаления. Проявляется отек слизистых оболочек, сужаются просветы выводных протоков. Подобные изменения становятся причиной затруднения оттока слизи из лабиринта.
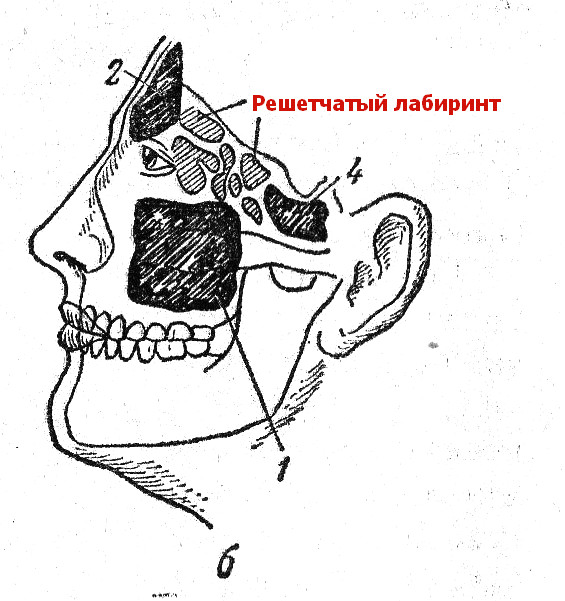
Стоит помнить о том, что этмоидит у детей часто провоцирует осложнения в виде абсцесса, свищей, эмпиемы. Если медицинская помощь оказана неверно или не своевременно, риск распространения гноя в ткани глазниц и полость черепа повышается в несколько раз.
Диагностика
![]()
Консультация врача-оториноларинголога.- Рентгенография.
- КТ, МСКТ ППН.
- Эндоназальная пункция верхнечелюстных пазух.
Характерные проявления
Проявления острого этмоидита могут выглядеть следующим образом:
- сильные головные боли,
- болезненные проявления в зоне внутреннего края глазницы,
- затрудненность дыхания через нос,
- абсолютное отсутствие или снижение обоняния,
- резкое ухудшение состояния пациента,
- значительное повышение температуры тела (38-40 градусов),
- течение слизи и гноя из носа,
- напряжение век, синюшность кожи века,
- неподвижность глазного яблока,
- у детей возникает отечность глазницы,
- нарушения со стороны ЖКТ (тошнота, рвота).
Пациенты отмечают, что головные боли, имеющие давящий характер, при этмоидите особенно сильно проявляются при совершении каких-либо движений головой.
При этмоидите боль проявляется спонтанно и резко. На начальной стадии она локализуется в области переносицы. Головная боль присутствует на протяжении всего дня, это может быть обусловлено общей интоксикацией организма пациента и высокой температурой тела. Болевые ощущения в зоне переносицы усиливаются ночью. При хроническом течении патологии боли, как правило, менее выражены, но возможно возникновение хронической усталости в глазах.
Ощущение распирания в носовой полости присутствует как при остром, так и при хроническом течении заболевания. Подобное проявление возникает из-за ячеистой структуры кости и образования в клетках гноя. Отек слизистой оболочки и продуцирование гноя усиливается по причине усиленного размножения болезнетворных микроорганизмов. Клетки лабиринта в этом случае не заполнены воздухом, в них скапливается гной.
Носовое дыхание нарушается из-за того, что отек переходит на слизистые оболочки носа, которые сильно утолщаются, это и приводит к сужению носовых ходов. По этой причине воздух циркулирует очень слабо, у детей раннего возраста дыхание через нос становится невозможным. Затруднение носового дыхания проявляется очень быстро – в течение нескольких часов с момента прогрессирования болезни.

Выделения при этмоидите могут быть гнойными, слизистыми, в них могут присутствовать вкрапления крови в случае повреждения сосудов. В начале патологии, как правило, они незначительны, но при прогрессировании объем выработки патогенного содержимого увеличивается в несколько раз. Если имеется поражение самой кости, то выделения приобретут гнилостный запах. Объем выделений напрямую зависит от формы поражения.
Хронический этмоидит обусловлен, несвоевременной и неправильной терапией заболевания в острой форме. Риск его возникновения повышается, если пациент имеет предрасположенность к заболеваниям ЛОР-органов, и у него при этом снижена защитная функция организма. Для патологии характерно чередование периода обострения и ремиссии.
Жалобы больного с подобным диагнозом в период обострения состоят в следующем:
- проявляется сдавливающая боль в области переносицы, которая становится сильнее при совершении движений головой,
- из полости носа выделяется слизь или гной,
- присутствуют проявления интоксикации организма,
- возникает отечность верхнего века,
- снижается обоняние.
Стоит помнить о том, что при хроническом течении патологии симптомы интоксикации организма могут присутствовать и в момент ремиссии. Большинство пациентов отмечают снижение работоспособности, усталость, вялость.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 |
| Кол-во заболевших | 0 | 0 | 3.5 | 4.9 | 5.7 | 6.6 | 7.5 | 0 | 0 | 3.5 | 4.9 | 5.7 | 6.6 | 7.5 |
Что нужно пройти при подозрении на заболевание
Как происходит лечение
Стоит помнить о том, что средства для лечения этмоидита должен подбирать врач после полного обследования пациента. Заниматься самолечением в этом случае недопустимо, потому что риск возникновения отрицательных последствий при данном заболевании велик.
В терапии патологии довольно часто используют следующие лекарственные препараты:
- Сосудосуживающие средства.
- Болеутоляющие препараты.
- Антибактериальные препараты.
- Противоаллергические средства.
- Промывание носовой полости солевым раствором.
Для лечения этмоидита часто применяют физиотерапевтические методы, например электрофорез и фонофорез.
Когда медикаментозное лечение оказывается нерезультативным, прибегают к вскрытию ячеек решетчатого лабиринта. Стоит заметить, что врачи не рекомендуют использовать какие-либо народные средства для терапии.
При хроническом течении патологии медикаментозная терапия не приносит результата, потому в ряде случаев прибегают к пункции, иссечению носовых раковин и вскрытию ячеек лабиринта.
Профилактические мероприятия
Поражение решетчатого лабиринта, как и многие другие патологии, проще предотвратить, нежели вылечить.
- Для профилактики возникновения заболевания крайне важно вовремя лечить вирусные болезни.
- Следует избегать переохлаждения организма.
- Полный отказ от курения. Специалисты утверждают, что заболевание в большинстве ситуаций возникает у курящих. Стоит также помнить о том, что хронизация патологии у курильщика возможна даже при условии правильно подобранной терапии.
- Повышение защитных функций организма.
При условии правильно выбранной терапии заболевание, как правило, полностью исчезает, и пациент полностью выздоравливает. При патологии лабиринта у взрослых возможно спонтанное выздоровление, но следует помнить о том, что курс лечения антибиотиками прерывать нельзя. Стоит помнить о том, что обращаться к специалисту нужно при первых признаках патологии, это поможет избежать опасных последствий.
Читайте также:



