Что такое химиотерапия при раке бронхов

Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Химиотерапия рака бронхов — перспективный медикаментозный метод борьбы со злокачественными новообразованиями дыхательной системы благодаря разработке и изучению новых цитостатических препаратов.
За счет отсутствия специфической симптоматики на ранних стадиях рак бронхов зачастую диагностируется поздно, когда возможности хирургического лечения ограничены.
Химиотерапия является основным методом терапии мелкоклеточного рака, положительная динамика достигается в 65-80%, что продлевает жизнь пациента в половине случаев.

Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Онкопульмонолог определяет вид и схему химиотерапии при раке бронхов, основываясь на гистологической структуре опухоли, распространенности процесса, индивидуальных особенностях человека.
Виды химиотерапии в зависимости от цели:
- • неоадъювантная — перед операцией для уменьшения размера новообразования;
- • адъювантная — в послеоперационном периоде для профилактики рецидивов;
- • паллиативная — для облегчения состояния, при противопоказаниях к хирургическим и лучевым методам.
При раке бронхов чаще применяют полихимиотерапию длительными курсами (6-8) с перерывом в 3-4 недели. Лучшие результаты дает сочетание с радиационным облучением одновременно или последовательно.
Противопоказания
Тактику лечения рака бронхов выбирает индивидуально врач-онколог. Оценивается эффективность метода и возможное отрицательное влияние его на организм пациента.
Противопоказаниями к химиотерапии рака бронхов будут те состояния, при которых риск вредного воздействия превышает пользу.
Лечение цитостатиками не проводят при:
- • выраженной интоксикации;
- • аллергических реакциях;
- • онкопоражении печени и головного мозга;
- • гипербилирубинемии;
- • механической желтухе при обтурации желчевыводящих протоков камнем;
- • истощении и кахексии;
- • остром воспалительном заболевании любой локализации;
- • психических расстройствах;
- • I триместре беременности;
- • аутоиммунных заболеваниях;
- • патологии кроветворения;
- • ВИЧ-инфекции;
- • приеме антибиотиков и противоэпилептических средств.
В некоторых случаях назначение противоопухолевых препаратов возможно после коррекции состояния или под прикрытием медикаментов (премедикации).
Подготовка
Задача специалистов — оценить исходное состояние здоровья человека и разъяснить, как проходит подготовка и лечение химиотерапией рака бронхов. Важно добиться психологической уверенности пациента в успешности медицинских манипуляций.
Для минимизации нежелательных последствий необходимо:
- • сдать предварительные анализы;
- • отказаться от вредных привычек;
- • сбалансированно и полноценно питаться;
- • употреблять много жидкости;
- • сохранять посильную физическую активность;
- • хорошо высыпаться.
До начала терапии всем пациентам стоит посетить стоматолога и провести санацию ротовой полости. Женщинам необходимо получить консультацию гинеколога.
В отдельных ситуациях онкопульмонолог может рекомендовать прием лекарственных средств: витаминов, гепатопротекторов, антигистаминных и антианемических препаратов.
Как делают (проводят) химиотерапию при раке бронхов?
Цитостатические вещества вводят чаще всего внутривенно, реже — перорально, внутримышечно. Первый курс целесообразно провести в стационаре, под постоянным врачебным контролем.
При необходимости длительной инфузии раствора устанавливают порт-системы. Это способствует комфортному и безболезненному проведению, снижает риск инъекционных осложнений.
Последствия и побочные эффекты химиотерапии при раке бронхов
Цитостатины — высокотоксичные вещества, тормозящие рост и деление не только атипичных, но и здоровых клеток. Этим обусловлено развитие побочных реакций химиотерапии рака бронхов.
- • подверженность инфекционным агентам — за счет снижения концентрации лейкоцитов;
- • диспепсические явления — тошнота, рвота, нарушение стула;
- • анемия и вызванная этим усталость, повышенная утомляемость;
- • синяки и кровоточивость, связанные со снижением тромбоцитов;
- • выпадение волос — из-за угнетения клеток волосяных фолликулов;
- • язвенное поражение слизистой рта;
- • сухость кожных покровов, ломкость ногтей.
В той или иной степени практически у всех пациентов, подвергшихся химиотерапевтическому воздействию, возникают какие-либо последствия. Однако они проходят через некоторое время после отмены препаратов.

Реабилитация
Интоксикационное влияние цитостатиков тяжело переносится многими пациентами. Психологическая поддержка близких — главное условие реабилитации после химиотерапии рака бронхов. Для нивелирования отрицательных эффектов применяют энтеросорбенты, гепатопротекторные и обезболивающие лекарства, витаминные комплексы. Облысение проходит быстрее, если сделать короткую стрижку или побрить голову.
Сеансы психотерапии полезны людям и во время, и после избавления от рака бронхов.
Сколько стоит химиотерапия при раке бронхов?
Цены на химиотерапию рака бронхов в Москве зависят от списка выбранных врачом медикаментов, длительности лечения, уровня клиники и квалификации лечащего врача — конечная стоимость складывается из количества курсов, проводимых анализов и методов восстановления.

Лечение рака бронхов в Израиле
Лечение рака бронхов в Израиле — это комплексная терапия, заключающаяся в удалении пораженного участка и подавлении дальнейшего.

Лечение рака бронхов
Лечение рака бронхов — это актуальная проблема современной онкологии, поскольку онкозаболевание занимает первое место по.

Рак бронхов — злокачественное новообразование, развивающееся из эпителиальных клеток слизистой оболочки. Некоторые группы.

Облучение при раке бронхов
Лучевая терапия при раке бронхов — это использование ионизирующего излучения, направленного непосредственно в онкологическую.

Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
- В каких бронхах возникают злокачественные опухоли?
- Классификация рака бронхов
- Стадии рака бронхов
- Причины возникновения рака бронхов
- Симптомы рака бронхов
- Методы диагностики рака бронхов
- Лечение рака бронхов
- Хирургическое лечение бронхопульмонального рака
- Лучевая терапия
- Химиотерапия
- Таргетная терапия и иммунотерапия
- Прогноз выживаемости
Некоторые цифры и факты, касающиеся рака бронхов:
- Заболевание чаще всего встречается у людей старшего возраста. Более чем в половине случаев рак бронхов диагностируется в возрасте старше 50 лет. Еще 25% случаев приходятся на возрастную группу 40–50 лет.
- Основная причина злокачественных опухолей бронхов — курение. До 80% больных — курильщики.
- Чаще всего опухоль возникает в верхних отделах бронхиального дерева, так как они лучше вентилируются, и канцерогены, которые содержатся во вдыхаемом воздухе, с большей вероятностью приведут к злокачественной трансформации клеток.

В каких бронхах возникают злокачественные опухоли?
Воздух, который вдыхает человек, проходит через нос, глотку, гортань, трахею. На уровне верхнего края пятого грудного позвонка трахея заканчивается и делится на два главных бронха. Это место называется бифуркацией трахеи. Главные бронхи — это бронхи первого порядка, они делятся на долевые (второго порядка), затем на сегментарные (третьего порядка), субсегментарные (четвертого порядка), дольковые, и, наконец, на терминальные (концевые) бронхиолы.
Все эти ветви вместе составляют бронхиальное дерево. Стенки крупных и мелких бронхов устроены одинаково: изнутри они выстланы слизистой оболочкой, под ней находится каркас — фиброзно-хрящевая оболочка, снаружи — адвентициальная оболочка.
Раком называют злокачественные опухоли, которые происходят из слизистой оболочки. Они могут возникать в любой части легкого, но чаще всего находятся в области ворот — там, где в легкое входит главный бронх. В двух третях случаев рак развивается в бронхах первого, второго и третьего порядка.
Классификация рака бронхов
Гистологическая (основанная на внешнем виде опухолевых клеток под микроскопом) классификация бронхопульмонального рака включает четыре основных типа опухолей:
- Мелкоклеточный рак встречается главным образом у курильщиков, отличается высокой агрессивностью, быстро распространяется и с трудом поддается лечению. На его долю приходится около 12% всех случаев бронхопульмонального рака.
- Плоскоклеточный рак вместе с двумя следующими типами объединяется в группу немелкоклеточных опухолей, которые составляют более 80% от всех случаев рака легкого. Риск развития плоскоклеточного рака сильно связан с курением.
- Аденокарцинома наиболее распространена среди женщин и некурящих людей. В отличие от плоскоклеточного рака, аденокарциномы обычно имеют более мелкие размеры и склонны к росту в периферических частях легкого. Отдельно выделяют подгруппу бронхоальвеолярных аденокарцином.
- Крупноклеточный рак состоит из крупных недифференцированных клеток.
В зависимости от того, насколько сильно опухолевая ткань утратила черты нормальной, различают низкодифференцированные и высокодифференцированные опухоли. Первые более агрессивны.
При выборе лечения большое значение имеет расположение опухолевых очагов. В зависимости от этого показателя, бронхопульмональный рак делят на два типа:
- Центральный — опухоль находится в бронхах 1–3 порядка (главные долевые, сегментарные).
- Периферический — опухоль находится в более мелких бронхах.
Стадии рака бронхов
Бронхопульмональный рак делят на стадии, в зависимости от того, насколько сильно опухоль распространилась в организме. При этом руководствуются общепринятой классификацией TNM. Буквы в ней обозначают:
- T — размеры первичного очага, степень прорастания в соседние ткани.
- N — поражение регионарных (близлежащих по отношению к первичной опухоли) лимфатических узлов.
- M — наличие отдаленных метастазов.
В зависимости от этих показателей, определяют стадию опухоли, которая обозначается римскими цифрами I–IV.

Причины возникновения рака бронхов
Нормальная клетка превращается в опухолевую, когда в ее генах происходят некоторые изменения. Нельзя точно сказать, почему в том или ином случае возникли генетические дефекты, которые привели к злокачественной трансформации. Но известны факторы, которые существенно повышают риск заболевания. Их так и называют — факторы риска.
Основным фактором риска бронхопульмонального рака является курение. Вероятность того, что у человека будет диагностирована злокачественная опухоль, напрямую зависит от стажа курения, ежедневного количества выкуриваемых сигарет, возраста, в котором человек начал курить, марки сигарет (качество табака, содержание канцерогенов). Опасно не только активное, но и пассивное курение. Если в квартире постоянно кто-то курит, риск рака легких повышен у всех ее жильцов.
Другие факторы риска:
- Профессиональные вредности: работники шахт, заводов, производящих цемент, стекло и стекловолокно.
- Контакт с химическими реактивами, некоторыми летучими веществами, асбестом.
- Загрязнение воздуха радоном — радиоактивным газом, который естественным образом выделяется из почвы при распаде урана.
- Он может накапливаться в помещениях.

Симптомы рака бронхов
На ранних стадиях симптомы чаще всего отсутствуют. Опухоль диагностируют случайно во время рентгенографии. В ранней диагностике помогает регулярное прохождение флюорографии. Эксперты Американского онкологического общества рекомендуют курильщикам с большим стажем рассмотреть регулярное прохождение компьютерной томографии. Такие периодические исследования, призванные диагностировать рак на ранних, бессимптомных, стадиях, называются скринингом.
Возможные симптомы бронхопульмонального рака:
- Упорный хронический кашель.
- Мокрота с примесью крови.
- Одышка.
- Боли в грудной клетке.
Даже когда появляются симптомы, распознать злокачественную опухоль не всегда получается сразу. Картина может напоминать вялотекущую пневмонию, плеврит или другое заболевание. Важно внимательно относиться к своему здоровью. Если у вас появились любые необычные симптомы, если они сохраняются достаточно долго, нужно обратиться к врачу и пройти обследование.
Что такое паранеопластический синдром при бронхопульмональном раке?
Раковые клетки производят разные вещества, которые поступают в кровоток и могут вызывать патологические изменения в организме. Это приводит к так называемому паранеопластическому синдрому. При раке легких и бронхов опухоль часто влияет на нервную систему. Это проявляется в виде нарушения походки, удержания равновесия, координации движений, глотания, речи, памяти, зрения, сна и др.
Методы диагностики рака бронхов
Обычно опухоль выявляют с помощью рентгенографии. Уточнить ее размеры, расположение, количество очагов и их степень прорастания в окружающие ткани помогает КТ, МРТ. Применяют бронхоскопию — эндоскопическое исследование, во время которого специальный инструмент в виде длинного гибкого шланга — бронхоскоп — вводят в бронхиальное дерево и осматривают слизистую оболочку.
Во время бронхоскопии можно провести биопсию: получить фрагмент патологически измененного участка слизистой оболочки и отправить в лабораторию для цитологического, гистологического исследования.
Биопсию можно провести и другими способами: с помощью иглы, введенной в легкое через стенку грудной клетки, во время торакоскопии, плевроцентеза. Также можно провести цитологическое исследование мокроты на предмет раковых клеток.
Обнаружить мелкие метастазы помогает ПЭТ-сканирование. Во время этого исследования в организм вводят сахар со специальной радиоактивной меткой. Радиофармпрепарат накапливается в опухолевых клетках и делает очаги видимыми на снимках, сделанных с помощью специального аппарата.
При необходимости врач может назначить другие методы диагностики.

Лечение рака бронхов
При выборе лечения рака бронхов врач должен учитывать многие факторы: стадию и тип опухоли, ее расположение в легком, наличие поражения регионарных лимфатических узлов и отдаленных метастазов, возраст, состояние здоровья пациента, сопутствующие заболевания.
Хирургическое лечение бронхопульмонального рака
Хирургическое удаление опухоли зачастую является основным видом лечения локального рака бронхов и легких, когда отсутствуют отделанные метастазы. Цель радикальной операции — полностью удалить опухолевую ткань. В зависимости от размеров и расположения очагов, прибегают к разным видам хирургических вмешательств:
- Удаление всего легкого — пульмонэктомия.
- Удаление доли легкого — лобэктомия.
- Удаление сегмента легкого — сегментарная резекция.
- Удаление опухоли с некоторым количеством окружающей здоровой ткани — клиновидная резекция.
- Удаление пораженных лимфатических узлов — лимфодиссекция, лимфаденэктомия.
Операция может быть выполнена открытым способом (через разрез) или эндоскопически (видеоассистированная торакоскопическая хирургия, или, сокращенно — VATS).
Лучевая терапия
Лучевая терапия при раке бронхов и легких может сочетаться с хирургическим вмешательством. Перед операцией врач может назначить неоадъювантную лучевую терапию (в том числе в сочетании с химиотерапией), это помогает уменьшить опухоль, перевести ее в операбельное состояние. После хирургического лечения применяется адъювантная химиотерапия для уничтожения оставшихся раковых клеток и снижения риска рецидива.
Если опухоль неоперабельна, лучевая терапия становится основным видом лечения. При метастатическом раке она помогает бороться с болью и другими симптомами.
Химиотерапия
Химиопрепараты — лекарственные средства, которые уничтожают активно размножающиеся клетки. Таким образом, их мишенью в организме в первую очередь становятся опухолевые клетки, но могут поражаться и здоровые, поэтому химиотерапия часто сопровождается побочными эффектами. Современные врачи знают, как снизить их риск, и как с ними бороться.
Как и лучевая терапия, химиотерапия при раке бронхов и легких бывает адъювантной, неоадъювантной, может выступать в качестве основного метода лечения. Используют разные химиопрепараты с различными механизмами действия. Как правило, врач назначает комбинацию двух или более препаратов. Комбинации подбирают в зависимости от типа и стадии опухоли.
Таргетная терапия и иммунотерапия
Таргетная терапия и иммунотерапия — это современные, наиболее молодые направления в лечении рака, появление которых стало возможным благодаря бурному развитию молекулярной генетики в последние десятилетия:
- Таргетные препараты поражают определенную молекулу-мишень, которую раковые клетки используют для выживания, бесконтрольного размножения, активации роста кровеносных сосудов. Они действуют более прицельно и избирательно по сравнению с классическими химиопрепаратами, и за счет этого более безопасны, но все же обладают некоторыми побочными эффектами.
- Из иммунопрепаратов чаще всего применяют моноклональные антитела, являющиеся ингибиторами контрольных точек — молекул, с помощью которых раковые клетки подавляют работу иммунной системы.
Обычно эти виды лечения применяют на поздних стадиях, когда имеются метастазы. Также на поздних стадиях врачам приходится бороться с таким осложнением рака бронхов и легких, как плеврит.
Прогноз выживаемости
Вероятность успешного лечения рака бронхов зависит от многих факторов, но в первую очередь играет роль стадия и тип опухоли. При немелкоклеточном раке легкого, по данным Американского онкологического общества, выживаемость на разных стадиях составляет:
- На I стадии — 68–92%.
- На II стадии — 53–60%.
- На III стадии — 13–26%.
- На IV стадии — менее 1%.
Показатели при мелкоклеточном раке легкого:
- На I стадии — 31%.
- На II стадии — 19%.
- На III стадии — 8%.
- На IV стадии — 2%.
На четвертой стадии прогноз зависит от того, где находятся метастазы. Например, если при немелкоклеточном раке вторичные очаги находятся в надпочечниках, прогноз лучше, чем в ситуациях, когда они локализуются в печени или в головном мозге. При мелкоклеточном раке прогноз менее благоприятный, если метастазы находятся в головном мозге, и более благоприятный, если они локализуются в костях или средостении.
Имеет значение пол (у женщин прогноз обычно лучше), степень потери веса (плохо, если больной потерял более 5% от первоначальной массы), снижения работоспособности, наличие у опухоли тех или иных молекулярно-генетических характеристик (если в клетках есть молекулы-мишени, они будут реагировать на лечение таргетными препаратами).
В Европейской онкологической клинике применяются наиболее современные методы лечения бронхопульмонального рака. Мы уверены, что помочь можно любому пациенту, даже при четвертой стадии рака. Если не удается добиться ремиссии, как правило, можно продлить жизнь, купировать боли и другие мучительные симптомы. Свяжитесь с нами, чтобы узнать больше.
Рак лёгких является опасным онкологическим заболеванием с повышенной вероятностью летального исхода. В большинстве случаев онкология лёгкого поражает людей пожилого возраста. Однако и молодое поколение не защищено от патологии. Благодаря современным диагностическим методикам удаётся обнаружить болезнь на ранних стадиях, из-за чего процесс лечения легче перенести. Для лечения рака лёгких назначается комплексная терапия, состоящая из химиотерапии, лучевой терапии и хирургических манипуляций. Химиотерапия при раке лёгких отличается высокой действенностью и увеличивает шанс на успешное излечение.
Стадии развития рака
Онкологический процесс в лёгких подразделяется на 5 ключевых этапов прогрессирования:
- Нулевой – первоначально в организме образуются опухолевые очаги. Ни один инструмент и аппарат не способен обнаружить поражение тканей на начальной стадии. При этом онкология не имеет ярко выраженных клинических признаков.
- Первый – период наиболее благоприятен для проведения лечения. Терапия, проведённая на первой ступени, оказывают наибольшую эффективность. Величина опухоли не достигает 3 сантиметров в диаметре. Не выявляются действия регионарных лимфатических узлов. Рак лёгкого на первой стадии диагностируется в 10% случаев. Для обеспечения безопасности организма рекомендуется ежегодно проходить флюорографические обследования.
- Второй – величина ракового нароста с метастазами находится в пределах 3-5 сантиметров. Благодаря увеличенным размерам узлов удаётся обнаружить патологию на рентгеновском снимке. На данном этапе проявляется кашель, кровохарканье, наблюдаются нарушения сердца и сосудов, резкое снижение массы тела, быстрая утомляемость.

- Третий (подпункт а) – новообразование растёт в размерах, из-за чего усиливаются симптомы болезни. Опухолевые клетки распространяются по тканям лимфатических узлов средостения. Прогноз успешного выздоровления обещает 30%.
- Третий (подпункт b) – метастазная клетка формируется в материалах лёгких, в позвонках грудной области, рёбрах и грудном отделе. Пациенты сталкиваются с переломами, вызванными патологией.
- Четвёртый – этап характеризуется образованием множественных очаговых участков, распространяющихся гематогенным путём. Вероятность успешного излечения минимальна. Порой 4 стадия не предусматривает проведения химиотерапии. В подобных ситуациях требуется паллиативное лечение.
Руководствуясь перечисленной выше системой деления, онкологи выбирают подходящий метод терапевтического лечения.
Показания к назначению химиотерапии
Если образование имеет злокачественность, проводится немедленная химиотерапия. Процедура осуществляется перед операцией либо как послеоперационная мера. Выбор подходящей терапии основывается на таких факторах:
- размер опухолевого очага;
- интенсивность распространения;
- захватывание метастазами окружающих тканей и органов;
- вовлеченность близлежащих лимфатических узлов;
- возрастной критерий пациента;
- стадия развития онкологической болезни;
- наличие хронических или сопутствующих патологий;
- месторасположение раковых узлов;
- степень воздействия на близрасположенные клетки;
- разновидность клеток, формирующих опухолевое новообразование;
- наличие метастазных клеток внутри органов либо в отдалённых участках;
- реакция лимфатических узлов.
Перед назначением лечения врач всегда оценивает вероятность возникновения негативных последствий и осложнений, характерных для выбранной терапии. Основываясь на указанных факторах, рассчитываются ключевые показания к назначению. Химиотерапия при раке лёгких является правильной дорогой к успешному выздоровлению пациента. Среди показаний к процедуре особенно выделяют:
- онкологическое заболевание;
- лейкоз;
- рабдомиосаркома;
- гемобластоз;
- хорионкарцинома.
Противопоказания к проведению химиотерапии
Противопоказания к химиотерапии рака лёгких разрабатываются на основе множества условий. Группа факторов, основывающих список противопоказаний, схожа с показаниями: возраст, хронические болезни, стадия и т.д. Ключевые запрещающие условия для химиотерапии:
- Тромбоцитопения.
- Развитие инфекционных очагов в период обострений.
- Беременность. Особенно острожной женщина должна быть в первый триместр.
- Почечная недостаточность.
- Недостаточность печени.
- Сердечная недостаточность.
- Резкое снижение массы тела.
- Метастазирование в печень.
- Метастазирование в головной мозг.
- Сильная интоксикация органов и организма в целом.
- Кахексия – абсолютное истощение организма со снижением веса.
- Увеличенное количество билирубина, сигнализирующее об интенсивном уничтожении эритроцитов.
Указанные противопоказания всегда возможно скорректировать. Лечащий врач в первую очередь устраняет присутствующие ограничения, а потом проводится специальная химиотерапия. Рассчитать возможность назначения подобной терапии способен исключительно онколог. Окончательное решение принимается после прохождения пациентом специальных исследований и анализа полученной информации. Нужно понимать, что химиопроцедуры оказывают губительное влияние на организм и здоровье человека.
Проведение химиотерапии
Химические препараты вводятся внутривенным капельным методом. Дозирование лекарственных медикаментов и режим употребления расписываются в зависимости от подобранной схемы лечения. Ключевые моменты терапии составляются в персональном порядке для отдельных больных. По окончанию очередного курса химпроцедуры делают перерыв, позволяя организму человека прийти в норму и восстановиться. Длительность перерыва составляет от 1 до 5 недель. Затем курс повторяется.
Совместно с химиотерапией пациент проходит дополнительную поддерживающую терапию. Лечение помогает улучшить качество жизни человека. Перед прохождением курсов лечения больной обследуется. На основе полученных результатов крови и прочих показателей корректируется дальнейшая терапия. Врач может снизить дозировку или отложить курс терапии до восстановления организма.
Для лечения требуется 4-6 сеансов. Курс длится 3 месяца. Указанного времени достаточно, чтобы побороть онкологическую патологию лёгких с минимальным негативным воздействием. В качестве дополнительных методов введения лечебных веществ выделяют:
- через артерию, связанную с опухолевыми тканями;
- через ротовую полость;
- введение под кожу;
- введение в новообразование;
- внутримышечно.
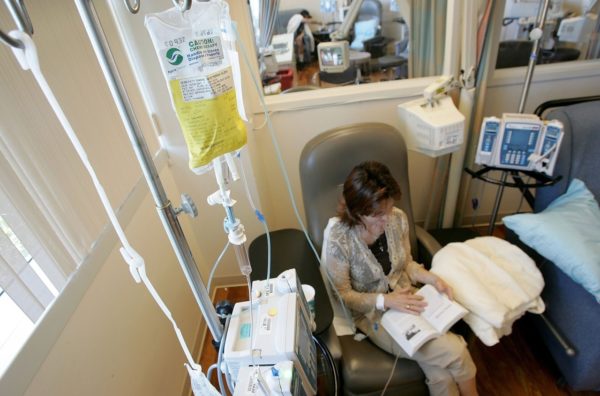
Лечение рака лёгких при помощи противораковых медикаментов проводится двумя путями:
- уничтожаются раковые клетки через воздействие единичного лекарственного средства;
- лечебные вещества употребляются комплексно с другими медикаментами.
Отдельные препараты из рыночного ассортимента отличаются персональными схемами действий и специфичным влиянием на раковые ткани. Стадия развития онкологического процесса составляет расчётную эффективность медикаментозного лечения. Химиотерапия при раке лёгких требует применения следующих лекарственных средств.
Алкилирующие агенты – воздействие на поражённые клетки происходит на молекулярном уровне:
- Нитрозомочевины – являются производными элементами мочевины. Характеризуются противораковыми действиями.
- Циклофосфан – прописывается совместно с прочими компонентами против опухоли при диагностировании патологии лёгких.
- Эмбихин – таблетки провоцируют дестабилизацию ДНК и блокируют распространение опухолевых тканей.
Антиметаболиты – лечебные компоненты, блокирующие жизнедеятельные процессы в поражённых тканях, благодаря чему частицы угнетаются. Наибольшей эффективностью прославились:
- 5-флюороурацил – способен поменять состав РНК. Препятствует разделению раковых элементов.
- Цитарабин – известен противолейкозными свойствами.
- Метотрексат – затормаживает опухоль, клеточное разделение и расползание злокачественных наростов.
Антрациклины – состоят из компонентов, оказывающих успешное отрицательное воздействие на раковый процесс:
- Рубомицин – поможет в антибактериальной и противораковой области.
- Адрибластин – входит в группу антибиотиков с противоопухолевыми свойствами.
Винкаалкалоиды – в состав препаратов входят травы и растения, препятствующие разделению атипичных клеточных структур и разрушающие очаги поражения:
- Виндезин – считается производным Винбластина на полусинтетической основе.
- Винбластин – разработан из элемента барвинка розового. Надежно закупоривает тубулин и предупреждает разделение клеток.
- Винкристин – является аналогом Винбластина.
Эпиподофиллотоксины – препараты, синтезирующиеся схожим путём с действующим компонентом из вытяжки мандрагоры:
- Тенипозид – выступает противораковым веществом. Является производным Подофиллотоксина на полусинтетической основе. В таблетках растерты корни подофилла щитовидного.
- Этопозид – аналоговое средство Подофиллотоксина на полусинтетической основе.
Приём указанных лекарственных медикаментов проходит согласно составленной определенной схеме. Разработка схематичного употребления лекарств – задача лечащего врача, зависимо от самочувствия человека. Лечебные вещества способны вызвать неприятные побочные эффекты. Химиотерапия при раке лёгких идёт затруднительно и требует серьёзного отношения к имеющимся правилам и рекомендациям.
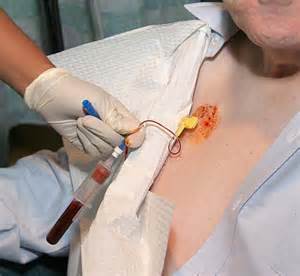
Побочные реакции и возможные осложнения
Медикаментозная терапия нацелена на затормаживание процессов деления злокачественных клеток и полноценное разрушение раковых очагов. Однако помимо благоприятных результатов проводимого лечения существует ряд неприятных побочных последствий и существует большая вероятность появления осложнения. Повышенная токсичность применяемых лекарственных веществ вызывает множество систематических нарушений в организме. Распространённые последствия химиотерапии при раке лёгких:
- Расстройство органов ЖКТ – диарея и запор.
- Тошнота и рвота.
- Облысение.
- Уничтожение лейкоцитов, эритроцитов и тромбоцитов.
- Добавочные побочные инфекционные процессы.
- Постоянная усталость, сильная утомляемость.
- Возникновение синяков и шишек.
- Хрупкость и ломкость ногтевой пластины.
- Головная боль, мигрень, сонливость.
- Остеопороз.
- Нарушение уровня гормонов, в частности у женщин.
- Формирование изъязвлений в ротовой полости и на слизистой языка.
- Снижение либо отсутствие аппетита.
- Высокая вероятность попадания инфекционных бактерий в связи с пониженным уровнем лейкоцитов в крови.
- Формирование кровотечений в результате уменьшения объёма красных кровяных клеток.
- Сложности гемопоэза (кроветворения).
- Нарушение фертильности.
- Сбой функционирования органов ЖКТ, появление диспепсических патологий.
- Нарушение психического здоровья, проблемы с эмоциональным уровнем, появление депрессии.
- Формирование вторичных инфекционных очагов из-за понижения иммунной системы организма.

При возникновении побочных реакций во время прохождения терапии требуется обратиться в клинику, сдать анализы и пройти обследование. По факту получения анализов врач корректирует методику лечения. Если человек заметил у себя неприятные последствия, в обязательном порядке о ситуации докладывается лечащему доктору. Категорически запрещено исправлять схему терапии либо самостоятельно бороться с возникшими осложнениями.
Питание во время химиотерапии
В период борьбы с онкологической болезнью лёгких организм пациента заметно истощается, отмечается причина слабости людей. В результате проведения процедур с использованием химических веществ на организм оказывается мощнейшее губительное воздействие. Во время прохождения медикаментозной терапии зачастую ухудшается и снижается аппетит. Поэтому важно насытить человеческое тело необходимыми микроэлементами, полезными витаминами и минералами.
Диета после химиотерапии при раке лёгких не отличается специфическими чертами. Важно сбалансировать рацион питания и наполнить блюда максимумом важных компонентов для сохранения и восстановления здоровья. Многие продукты в обязательном порядке исключаются из рациона. Запрещено употреблять следующие виды:
- консервированная пища;
- кондитерская пища, сладости;
- жирные, острые и копчёные блюда;
- блюда, приготовленные из низкосортного мяса – колбасные и копчёные изделия;
- спиртосодержащие жидкости;
- кофеин.
Химиопроцедура негативно отражается на уровне белков в организме. Особое внимание уделяется белковой продукции. Микроэлемент сильно ускоряет процесс реабилитации пациента. Рекомендованы к употреблению:

- продукты с содержанием белка – орехи (грецкие, арахис, миндаль), куриное мясо, яйца, бобовая продукция;
- углеводы – картофель, рис, виды макаронного ассортимента;
- молочная продукция – творожные блюда, кисломолочные изделия (кефир, ряженка, бифидок), йогурты;
- морепродукты – рыба с низким уровнем жиров либо обезжиренная, синие водоросли;
- овощи и фрукты вне зависимости от способа их приготовления;
- пить побольше жидкости – она способствует быстрому выведению токсинов и вредоносных бактерий из организма. Воду можно заменить некрепким чаем и ягодными компотами.
При химиотерапии и после пациентам рекомендуется проконсультироваться с профессиональным диетологом. Вопрос питания является важной частью успешного выздоровления. Рацион влияет на общее самочувствие пациента, на состояние органов и систем. Полезные продукты способствуют ускоренному восстановлению человека.
Прогноз выживаемости
Продолжительность жизни после химиотерапии выступает заключительной частью прогнозирования лечения. Все пациенты желают добиться положительного итога. Прогноз выживаемости составляется на основе группы условий. Главенствующий фактор – диагностированный этап развития онкологического заболевания, с которого проводится первая процедура. Если стадия болезни поздняя, существенно снижается срок жизни пациента.

Положительный результат зависит от структуры новообразования. Наиболее известен мелкоклеточный рак. Патология отличается повышенной агрессивностью и прогнозирует отрицательный итог. Длительность жизни при раке лёгких указанного вида увеличивается в 5 раз. При этом вероятность позитивного результата не возникает. В 3% случаев пациенты проживают больше 5 лет. Средний показатель продолжительности жизни находится в пределах 1-5 лет. При появлении рецидива болезни результат ухудшается.
Немелкоклеточный рак излечивается путём оперативных воздействий. Химиотерапию назначают после иссечения опухолевых тканей. Исход для НКРЛ позитивен. В 15% случаев пациенты живут 5 лет. Средняя продолжительность жизни достигает 3 лет. Если раковые клетки проникли в другие органы, на 4 этапе прогрессирования онкологии даже мощнейшие лечебные препараты не окажут должного результата. Раковые ткани приспосабливаются к лечебным веществам, из-за чего химпроцедура выступает уже в роли паллиативной.
В период прохождения химиотерапии пациент сталкивается со сложностями. Однако проведение терапии обязательно. Современные схемы лечения способны продлить жизнь больному, и достигается улучшение качества. Независимо от статистической информации, рассчитать точный прогноз выживаемости пациентов невозможно.
Отмечается ощутимая эффективность химиотерапии при раке лёгких. Однако для усиления действенности применяемых медикаментов и гарантирования положительного исхода требуется составить сложные комбинации. Появление побочных эффектов не выступает признаком плохой результативности выбранной методики лечения. На успех и ускоренное выздоровление влияет группа факторов.
Особое значение содержит стадия развития патологии и стадия обнаружения прогрессирующего рака. Важную роль играет квалификация лечащих докторов, оснащенность клиники и знания персонала в разрешении сложных ситуаций. Эффективность лечения не основывается исключительно на применении медикаментов.
Гистологический состав опухолевых наростов влияет на назначение химиотерапии, выбор лекарства и согласование методики терапии. В качестве благоприятных и действенных медикаментов называют Циклофосфан, Метотрексат, Винкристин, Митомицин, Этопозид, Адриамицин, Цисплатин и Нитрозометилмочевина. Каждый компонент отличается собственным неприятным последствием. Однако с уверенностью говорится о результативности химиотерапии, снижающей смертность пациентов.
Читайте также:

