Что такое герминогенная опухоль крестцово-копчиковой области
К таким опухолям относятся злокачественные и доброкачественные образования, формирующиеся из первичных половых клеток. В период формирования и развития человеческого эмбриона эти клетки перемещаются, поэтому герминогенные образования могут формироваться и вне гонад (органов, выделяющих половые клетки): в головном мозге, забрюшинной, крестцово-копчиковой зоне, средостении и других областях.
Распространенность
На частоту встречаемости таких новообразований влияет возраст пациента:
- до 15 лет – 2-4%;
- в подростковом возрасте (15-19 лет) – около 14%.
Для детского возраста существует два периода, когда заболеваемость находится на пике:
- Первый – до 2-х лет, девочки болеют чаще мальчиков (74%). В этот период в большинстве случаев новообразования локализуются в крестцово-копчиковой зоне.
- Второй немного различается для девочек и мальчиков. Этот пик приходится на подростковый возраст: 11-14 лет для мальчиков и 8-12 для девочек. В основном опухоли обнаруживаются в гонадах.
В последние годы большинство исследователей говорят о росте числа случаев обнаружения герминогенных образований. Особенно ярко эта тенденция прослеживается у мужской части населения, с локализацией опухолей в яичках. У мужчин за последние годы заболеваемость возросла с 2 до 4,4 на 100 000 человек.
Частая причина возникновения герминогенных опухолей злокачественного характера – различные генетические аномалии, например, синдром Klinefelter либо атаксия-телеангиоэктазия, чистая и смешанная дисгенезия гонад, крипторхизм, гермафродитизм и т. д.
Гистологическая классификация
- Герминома (если локализуется в яичке – семинома, в яичнике – дисгерминома, в других анатомических зонах – герминома).
- Тератома:
- зрелая;
- незрелая – различается по степеням незрелости:
- первой степени;
- второй;
- третьей.
- Эмбриональная карцинома.
- Новообразование желточного мешка.
- Хориокарцинома.
- Гонадобластома.
- Герминогенные новообразования смешанного типа.
Клиническая картина
Клиническая картина данного заболевания характеризуется многообразием. И в первую очередь она определяется тем, где расположена опухоль. Наиболее частые локализации:
- 27% – в области копчика;
- 26% – в яичниках;
- 18% – в яичках;
- 15% – в головном мозге.
В гораздо более редких случаях такие опухоли диагностируются в средостении, забрюшинном пространстве, желудке, на шее (то есть в носоглотке), в мочевом пузыре, печени, во влагалище.

Рисунок 1. Варианты расположения герминогенных образований у детей.
Яичко
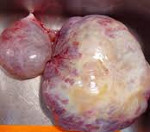
Первичные образования в яичках (они называются тестикулярные) в детском возрасте диагностируются редко. Чаще всего их обнаруживают у детей в возрасте до 2-х лет, при этом 25% – уже при рождении.

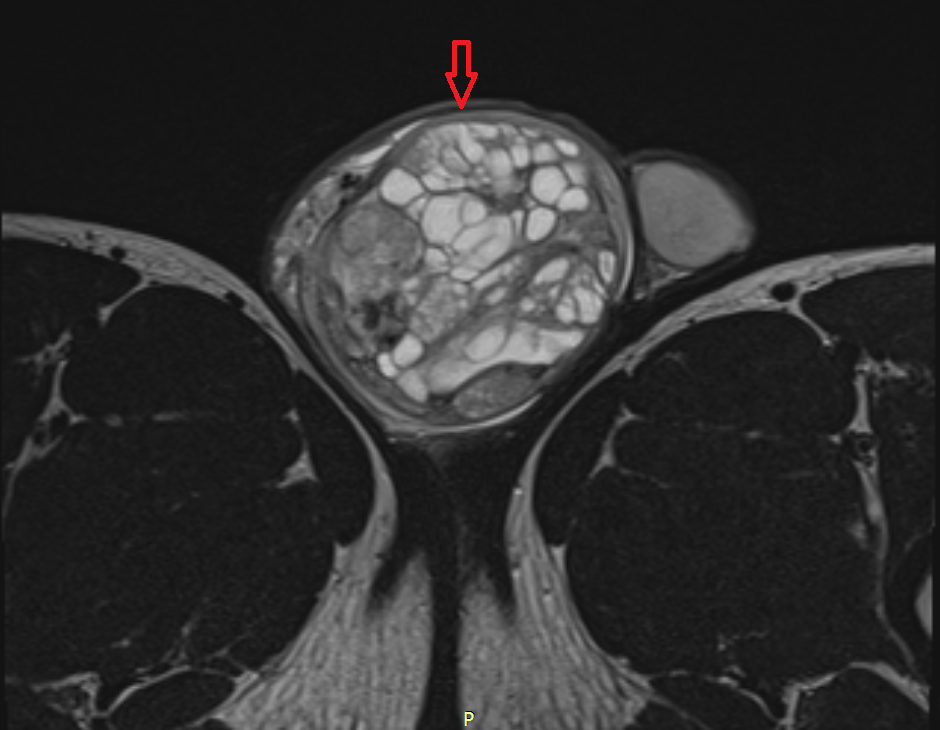
Рисунок 2. – семинома яичка: а — макропрепарат, б — МРТ.
По гистологической (то есть тканевой) структуре это наиболее часто новообразования желточного мешка либо доброкачественные тератомы.
Второй пик возникновения опухолей яичка – пубертат. В этот период растет частота заболеваемости злокачественными тератомами. Семиномы встречаются у детей крайне редко.
При осмотре видно плотное новообразование, бугристое, без признаков воспаления. Диагноз опухоли до операции подтверждает повышенный уровень альфа-фетопротеина (АФП).
Новообразование при этом содержит элементы желточного мешка.
Симптоматика метастазов в парааортальных лимфоузлах – боль в пояснице.
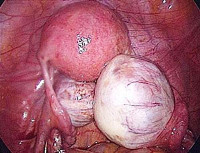
Яичники
Овариальные (расположенные в яичниках, яичниковые) опухоли наиболее часто проявляются болью в животе. При осмотре пальпируется опухоль в малом тазу, часто – в брюшной полости. Также за счет асцита (скопления в брюшной полости жидкости) увеличен живот. Нередко у девочек с таким диагнозом бывает лихорадка.
Самая часто диагностируемая герминогенная опухоль – это дисгерминома. Преимущественно ее обнаруживают во второй декаде жизни. У маленьких девочек встречается редко. Такое заболевания сравнительно быстро распространяется, поражая брюшину и второй яичник. Обычно новообразования односторонние, имеют большие размеры. В связи с этим частое явление – разрыв капсулы новообразования.
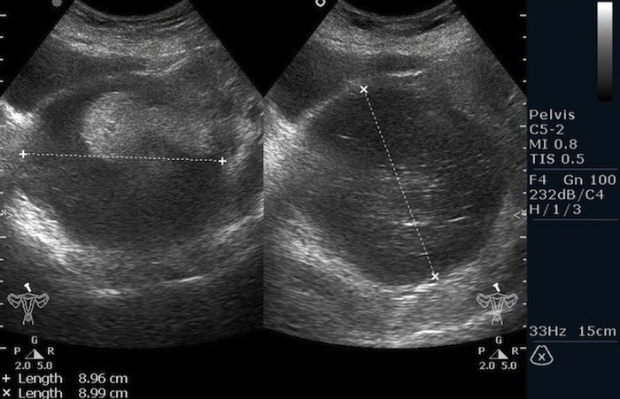
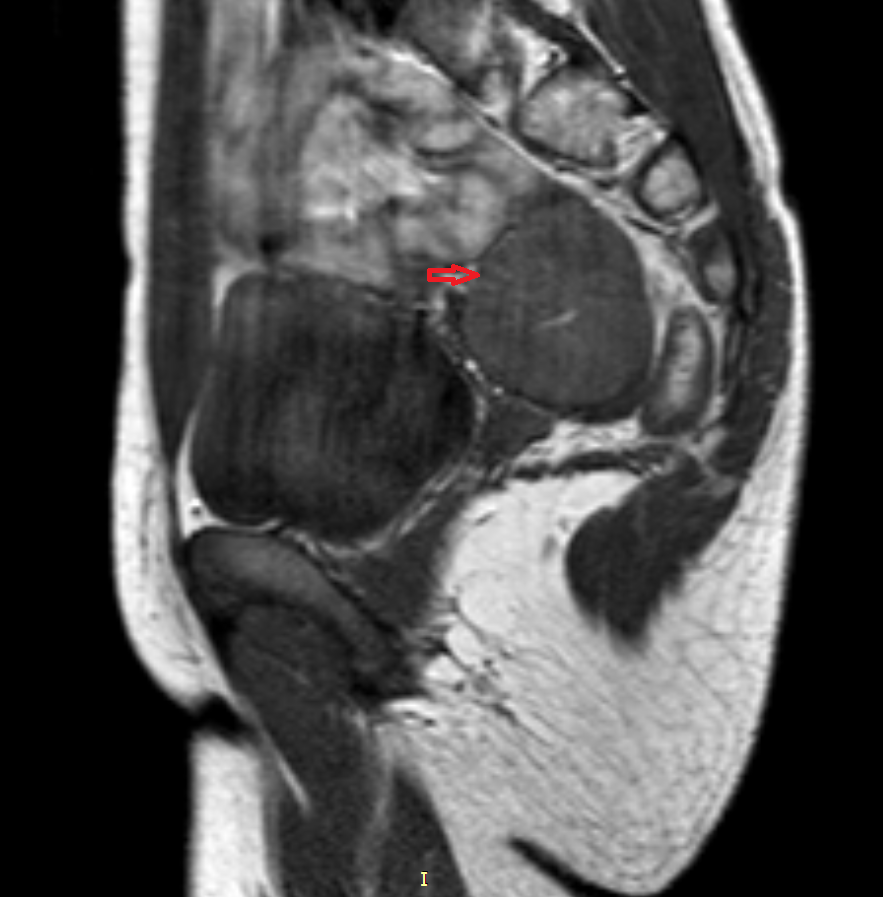
Рисунок 3. – тератома яичника а –УЗИ, б — МРТ.
Злокачественные тератомы обычно проявляются неспецифической клинической картиной, которая связана с наличием опухоли:
- увеличенный объем живота;
- боль;
- нарушение менструального цикла (наблюдается не всегда).
Крестцово-копчиковая зона
По частоте выявления это третья зона расположения герминогенных опухолей. В 75% случаев диагностируется до 2-х месяцев, почти всегда это доброкачественная, зрелая тератома. Новообразования у таких больных выявляются в промежности или области ягодиц. Наиболее часто опухоли характеризуются большими размерами. Иногда новообразования выявляются в старшем возрасте и распространены внутри брюшины. В таких случаях по результатам гистологии выявляется злокачественная природа, часто с элементами новообразования желточного мешка.
Опухоли в крестцово-копчиковой зоне часто приводят к трудностям с актом дефекации и мочеиспускания (дизурические расстройства).
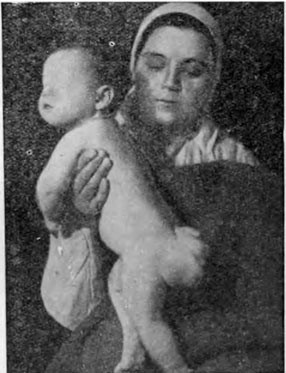
Рисунок 4. Крестцово-копчиковая тератома у ребенка.
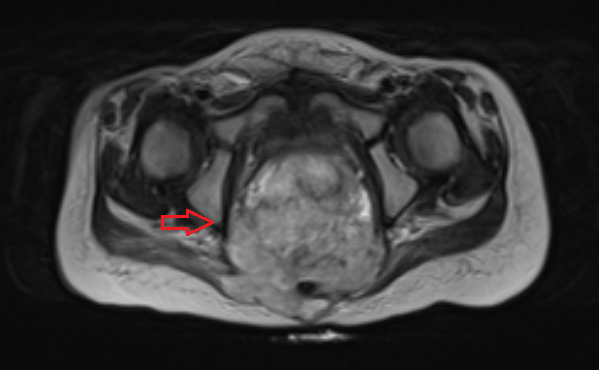
Рисунок 5. Крестцово-копчиковая тератома у ребенка 2-х лет (МРТ).
Средостение
В средостении в большинстве случаев присутствуют крупные опухоли, но при этом синдром сдавления верхней полой вены диагностируется редко.
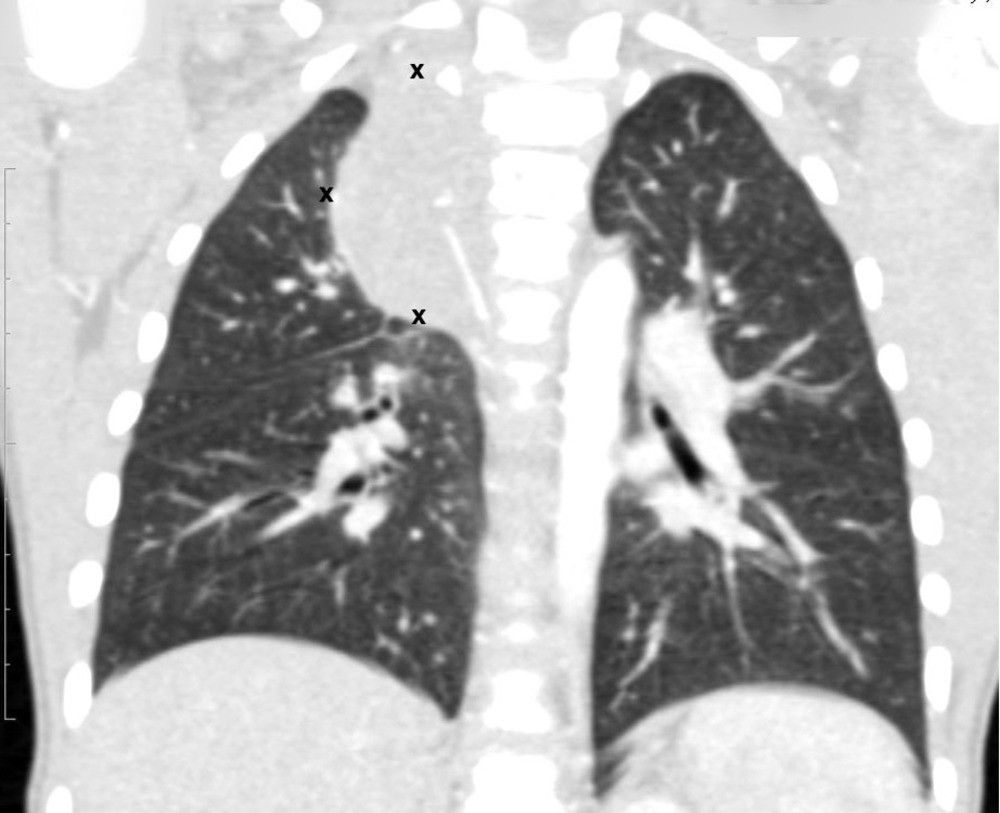
Рисунок 6. — КТ органов грудной клетки – семинома средостения.
Гистологическая картина новообразования в основном смешанного происхождения, имеет тератоидный компонент и клетки, которые характерны для новообразования желточного мешка.
Головной мозг
Герминогенные новообразования в данной области – это примерно 2-4% от всех внутричерепных (интракраниальных). Патология в 75% случаев диагностируется у мальчиков, за исключением турецкого седла, где новообразования в основном локализуются у девочек.
Герминомы формируют инфильтрирующие опухоли больших размеров, часто являющиеся источниками субарахноидальных (между мягкой и паутинной оболочками мозга) и вентрикулярных (желудочковых) метастаз.
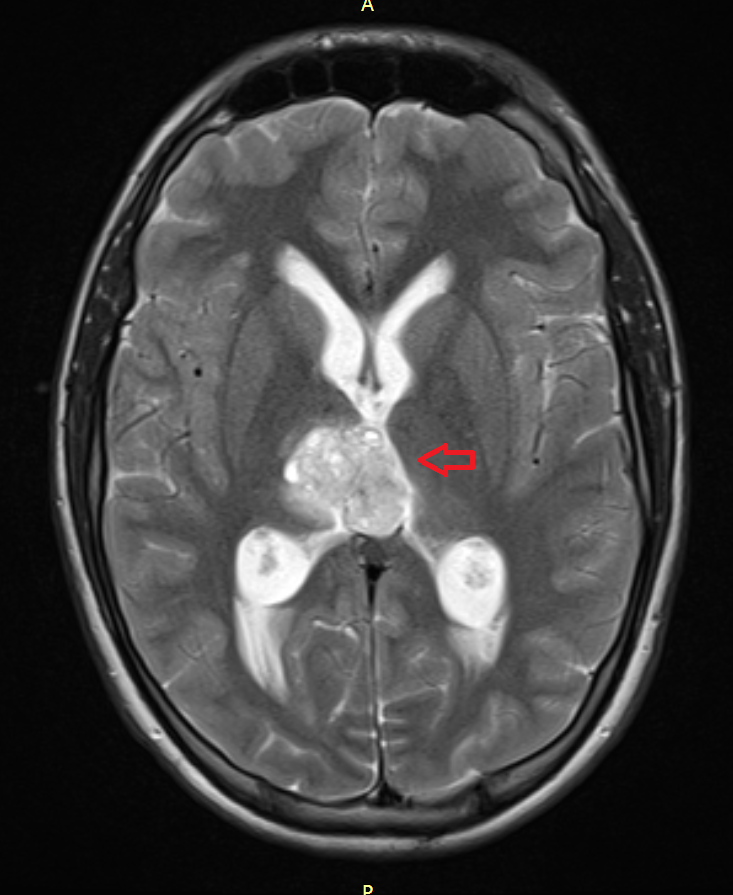
Рисунок 7. – Герминома головного мозга.
Влагалище
Почти всегда это новообразования желточного мешка. Все описанные в медицине случаи обнаруживались в возрасте до 2-х лет. Такие опухоли обычно имеют симптомы в виде кровянистых выделений и кровотечений из влагалища.
Опухоль имеет вид полиповидных масс, исходит из задней и боковых стенок влагалища.
Герминогенные новообразования выделяют АФП, а также хорионический гонадотропин (ХГ). Способность секретировать эти вещества выражается по-разному, в зависимости от морфологии опухоли.
В норме АФП выделяется клетками желточного мешка и печени эмбриона и является его важным сывороточным белком. Когда плод переходит на более поздние этапы развития выработка АФП переключается на выработку альбумина. Поэтому у новорожденных АФП определяется в сыворотке крови в очень высоких концентрациях, постепенно снижающихся и к 1-му году достигающих нормальных для взрослого человека значений. АФП имеет период полураспада – 4-5 суток.
ХГ в норме вырабатывается синцитиотрофобластами плаценты. Герминогенные новообразования продуцируют его трофобластическими структурами, а также гигантскими клетками синцитиотрофобласта. Интактный сывороточный ХГ имеет полупериод жизни – 24-36 часов.
Высокоспецифичный метод определения ХГ и АФП у детей значительно повышает качество диагностики, так как его эффективность приближается к 100%. Маркеры опухоли определяют на этапе дифференциальной диагностики, после хирургического вмешательства и перед каждым курсом химиотерапии. Полноценное обследование невозможно без определения маркеров в динамике.
Еще одним маркером любых герминогенных опухолей является лактатдегидрогиназа (ЛДГ). Однако активность этого показателя менее специфична, чем уровни ХГ и АФП. Активность ЛДГ на поздних стадиях развития несеминомных новообразований повышена у 50-60% пациентов, на поздних стадиях развития семиномы – у 80%.
Диагностика
Процесс диагностики включает несколько этапов:
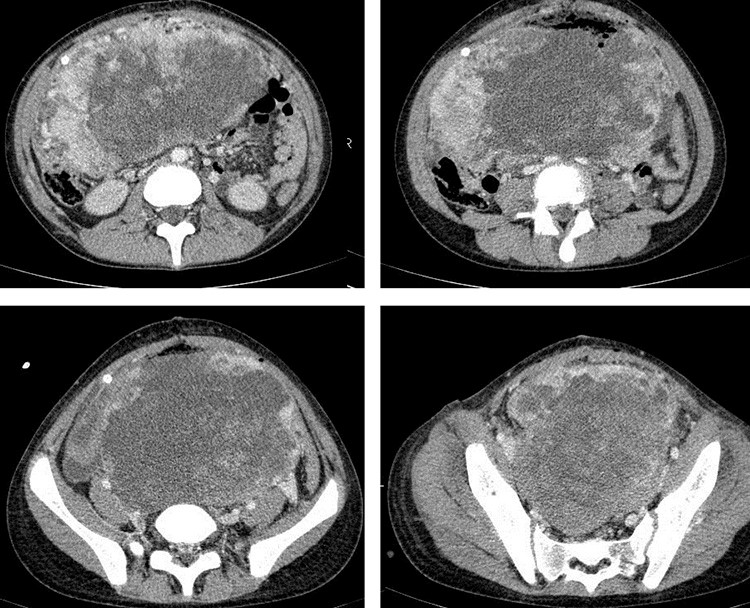
Рисунок 8. КТ органов брюшной полости – на снимках вы можете увидеть опухоль яичника.
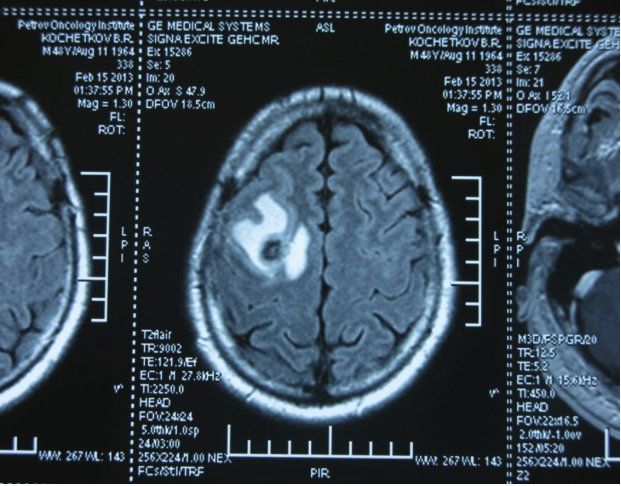
Рисунок 9. – метастаз в головной мозг при герминогенной опухоли.
Лечение
Детям проводится операция по удалению опухоли и химиотерапия. Очередность действий зависит от расположения и распространенности процесса. Обычно если поражены гонады, то нужно в первую очередь удалять опухоль, а химиотерапию проводить после операции. Если КТ/МРТ показали четкую инфильтрацию (прорастание) в окружающие ткани либо наличие метастазов в лимфоузлах, легких, печени и других органах, то сначала проводят первичную химиотерапию после определения опухолевых маркеров и инструментальной визуализации.
Показания к химиотерапии и количество курсов определяются тем, насколько распространен процесс, каков уровень онкомаркеров в крови, а также характером проведенной операции.
Стандартные препараты химиотерапии – это этопозид, блеомицин, цисплатин. При наличии обширного поражения легких, дыхательной недостаточности любой степени для того, чтобы не допустить блеомициновой токсичности в легких, в качестве альтернативы могут быть проведены другие схемы лечения.
Необходимо отдельно сказать о том, что при проведении пациенту системной лекарственной терапии нужно строго соблюдать временные рамки – очередной цикл проводится на 22-й день.
При проведении химиотерапии необходимо регулярно оценивать ее эффективность. Для этого каждые 2 цикла и после ее завершения проводится КТ тех областей, которые изначально были поражены опухолями. Также перед каждым циклом проверяется уровень онкомаркеров в крови. Если на фоне терапии или после ее окончания уровень онкомаркеров растет либо замедляется его снижение, то это говорит о том, что опухолевый процесс активен и нужно проводить вторую линию химиотерапии.
Лучевая терапия показана чаще при локализации процесса в головном мозге. Она позволяет точно, локально воздействовать на опухоли.
Прогноз
Процент общей выживаемости при герминогенных новообразованиях:
- I стадия – 95%
- II стадия – 80%
- III стадия – 70%
- IV стадия – 55%.
Прогностическими факторами являются:
- уровень онкомаркеров;
- гистологическое строение опухоли;
- распространенность процесса.
Неблагоприятные факторы – это большие размеры новообразования, поздняя диагностика, разрыв опухоли, устойчивость к химиотерапии (невосприимчивость лекарственного лечения), рецидив заболевания.


Авторская публикация:
ФАСЕЕВА НАТАЛЬЯ ДМИТРИЕВНА ,
детский онколог
Герминогенные опухоли – группа неоплазий, развивающихся из первичных зародышевых клеток половых желез. Могут возникать как в яичках или яичниках, так и экстрагонадно. Проявления зависят от локализации. При поверхностно расположенных новообразованиях наблюдается видимая деформация, при узлах в яичнике отмечаются боли, дизурия и нарушения менструального цикла. При герминогенных опухолях средостения возникает одышка, при внутричерепных поражениях выявляются очаговые и общемозговые симптомы. Диагноз выставляется с учетом симптомов, данных рентгенографии, УЗИ, КТ, МРТ и других методик. Лечение – операция, химиотерапия, радиотерапия.
- Причины герминогенных опухолей
- Классификация герминогенных опухолей
- Симптомы герминогенных опухолей
- Диагностика и лечение герминогенных опухолей
- Цены на лечение
Общие сведения
Герминогенные опухоли – группа доброкачественных и злокачественных неоплазий, возникающих из первичных половых клеток, являющихся предшественниками яичек и яичников. Из-за миграции таких клеток в период эмбриогенеза герминогенные опухоли могут развиваться за пределами гонад: в средостении, крестцово-копчиковой области, головном мозге, забрюшинном пространстве и других анатомических зонах. Первичные экстрагонадные новообразования составляют 5% от общего количества герминогенных опухолей.
Соотношение между количеством экстра- и интрагонадных неоплазий меняется с возрастом. У детей младшего возраста преобладают поражения крестцово-копчиковой зоны, по мере взросления увеличивается частота новообразований в яичках и яичниках. Герминогенные опухоли всех локализаций составляют 3% от общего количества онкологических заболеваний у детей, герминогенные новообразования яичников – 2-3% от всех злокачественных неоплазий яичников у женщин, герминогенные поражения яичка – 95% от общего числа опухолей яичка у мужчин. Лечение проводят специалисты в сфере онкологии, гинекологии, урологии и других областей медицины.

Причины герминогенных опухолей
Герминогенные опухоли возникают из зародышевых половых клеток, которые на начальных стадиях эмбриогенеза образуются в желточном мешке, а затем мигрируют по организму зародыша к урогенитальному гребешку. В процессе миграции часть таких клеток может задерживаться в различных анатомических зонах, что в последующем обуславливает образование герминогенных опухолей внегонадной локализации. В норме герминогенные клетки превращаются в зрелые клетки яичек и яичников, однако, при определенных условиях такие клетки могут оставаться в своем зародышевом состоянии и под воздействием негативных внешних и внутренних факторов давать начало новообразованиям гонад.
Установлено, что герминогенные опухоли нередко диагностируются у пациентов с различными генетическими аномалиями, например, синдромом Клайнфельтера. Выявляется наследственная предрасположенность, которая может сочетаться либо не сочетаться с хромосомными нарушениями. Характерной особенностью герминогенных опухолей является изохромосома, возникающая в результате удвоения короткого плеча и потери длинного плеча 12-й хромосомой, однако, могут обнаруживаться и другие хромосомные аномалии. Отмечается частое сочетание герминогенных опухолей с другими онкологическими поражениями, в том числе – лейкозами, лимфомами и нейробластомами. Вероятность возникновения герминогенных неоплазий яичек увеличивается при крипторхизме.
Гистологический тип герминогенных опухолей зависит от возраста. У новорожденных чаще диагностируются доброкачественные тератомы, у детей младшего возраста выявляются неоплазии желточного мешка, у подростков обнаруживаются злокачественные тератомы и дисгерминомы, у взрослых – семиномы и т. д. Факторы, способствующие активизации роста и злокачественной трансформации зародышевых половых клеток, пока не выяснены. Предполагается, что толчком к развитию герминогенных опухолей у детей могут стать хронические заболевания матери или прием матерью определенных лекарственных препаратов.
Классификация герминогенных опухолей
Существует несколько классификаций герминогенных неоплазий, составленных с учетом морфологических характеристик новообразования, расположения и особенностей течения заболевания. Согласно классификации ВОЗ, выделяют следующие морфологические типы герминогенных опухолей:
- Герминома (дисгерминома, семинома)
- Эмбриональный рак
- Неоплазия желточного мешка
- Сперматоцитная семинома
- Хорионкарцинома
- Полиэмбриома
- Тератома, в том числе – зрелая, незрелая, с определенной направленностью дифференцировки тканей (карциноид, струма яичника), злокачественная.
- Смешанная герминогенная опухоль, представляющая собой сочетание нескольких гистологических вариантов неоплазии.
Источником гермином являются первичные половые клетки, источником остальных неоплазий – элементы окружения таких клеток.
С учетом локализации различают гонадные и экстрагонадные герминогенные опухоли. Экстрагонадные неоплазии подразделяют на экстракраниальные и интракраниальные. Кроме того, выделяют злокачественные и доброкачественные герминогенные неоплазии, а также первичные и рецидивные новообразования.
Симптомы герминогенных опухолей
Особенности течения заболевания определяются локализацией, размером и степенью злокачественности неоплазии. Типичными симптомами герминогенных опухолей яичника являются боли в животе различной интенсивности в сочетании с нарушениями менструального цикла. У детей последний признак отсутствует, что обуславливает отсутствие настороженности в отношении поражения внутренних половых органов на начальных стадиях заболевания. При прогрессировании герминогенных опухолей к перечисленным симптомам присоединяются увеличение живота и нарушения мочеиспускания. При пальпации на начальных стадиях определяется округлый, умеренно подвижный узел с четкими контурами. В последующем узел увеличивается в размере, возникают увеличение и деформация живота. На поздних стадиях выявляется асцит и нарушения функций различных органов, обусловленные отдаленным метастазированием.
Герминогенные опухоли яичка проявляются увеличением соответствующей половины мошонки, чувством тяжести и распирания. Болезненность или повышенную чувствительность пораженной области отмечают около 25% пациентов. При пальпации определятся опухолевидное образование или равномерное увеличение яичка. У 5-10% больных герминогенными опухолями выявляется гидроцеле, у 10-14% - гинекомастия. При лимфогенном и отдаленном метастазировании возможны увеличение паховых лимфоузлов, неврологические расстройства, боли в костях, в спине и в животе.
Герминогенные опухоли средостения, как правило, локализуются за грудиной. Для доброкачественных новообразований (тератом) характерен медленный рост, для злокачественных (тератобластом и других неоплазий) – агрессивное распространение и быстрое прорастание близлежащих органов. Наиболее частыми проявлениями герминогенной опухоли являются одышка, кашель и боли в груди. При сдавлении верхней полой вены возникают шум в голове, головная боль, шум в ушах, расстройства сознания, сонливость и нарушения зрения. Возможны судороги. При злокачественных герминогенных опухолях наблюдаются гипертермия, лихорадка, снижение веса и нарушения функций различных органов, обусловленные прорастанием либо отдаленным метастазированием.
Забрюшинные герминогенные опухоли длительное время протекают бессимптомно. Могут проявляться диспепсией, болями в животе, дизурией, одышкой, отеками и варикозным расширением вен нижних конечностей. При злокачественных поражениях на поздних стадиях выявляются симптомы раковой интоксикации. Герминогенные опухоли крестцово-копчиковой зоны обычно диагностируются у детей раннего возраста и протекают доброкачественно. При крупных неоплазиях наблюдаются боли и слабость в нижних конечностях, нарушения дефекации и дизурия. Возможны кровотечения и некроз. Внутричерепные герминогенные опухоли чаще локализуются в зоне эпифиза, иногда – в области гипоталамуса либо гипофиза. Проявляются головной болью, тошнотой, рвотой и расстройствами движений глазных яблок.
Диагностика и лечение герминогенных опухолей
Диагноз устанавливается с учетом жалоб, результатов физикального обследования и данных дополнительных исследований. В зависимости от локализации неоплазии может потребоваться ректальный осмотр либо вагинальное исследование. Пациентам назначают УЗИ, КТ и МРТ пораженной области. Оценивают содержание альфа-фетопротеина в сыворотке крови. При злокачественных герминогенных опухолях для исключения лимфогенных и отдаленных метастазов проводят рентгенографию грудной клетки, УЗИ и МРТ органов брюшной полости, УЗИ лимфоузлов, сцинтиграфию костей скелета и другие диагностические процедуры. Тип неоплазии определяют с учетом данных гистологического исследования.
Доброкачественные герминогенные опухоли иссекают, при злокачественных новообразованиях назначают комбинированное лечение, включающее в себя операцию (при резектабельных неоплазиях), химиотерапию и радиотерапию. При наличии одиночных метастазов в легких и печени возможно их оперативное удаление. При низкой эффективности терапии агрессивных семином в некоторых случаях осуществляют высокодозную радиотерапию с последующей трансплантацией костного мозга, однако эффективность этого метода при герминогенных опухолях пока трудно оценить из-за недостаточного количества наблюдений.
Прогноз при доброкачественных неоплазиях обычно благоприятный. Злокачественные герминогенные опухоли ранее рассматривались как прогностически неблагоприятные, однако использование комбинированной терапии позволило повысить пятилетнюю выживаемость при данной патологии до 60-90%. На выживаемость влияют вид и распространенность герминогенной опухоли, радикальность хирургического вмешательства, наличие или отсутствие метастазов.
ГЕРМИНОГЕННЫ ОПУХОЛИ – достаточно редкое заболевание у детей, частота их в популяции 4-6 случаев на 1 млн детского населения. Герминогенные опухоли развиваются из предшественников половых клеток ( эмбриональных соматических клеток ). В зависимости от конкретной локализации к этой группе заболеваний относятся: герминогенные опухоли гонад ( яички и яичники ), а также внегонадные локализации ( крестцово- копчиковая область, переднее средостение, забрюшинная клетчатка, влагалище, почка. Крайне редко выявлена локализация в желудке, шее, орбите.
Подходы к лечению этих заболеваний несколько отличаются: при локализациях в гонадах - на первом этапе показано хирургическое лечение, при внегонадных локализациях – лечение начинают с химиотерапии.
Установлены два возрастных пика заболеваемости герминогенными опухолями у детей : до 3 лет ( крестцово – копчиковаые, яички, влагалище, орбита, шея, забрюшинная локализации ) и после 12 лет ( яичники, яички и средостение ).
Наиболее частые гистологические формы ГО:
- Опухоль желточного мешка ( опухоль эндодермального синуса )
- Эмбриональный рак
- Тератома ( зрелая и незрелая )
- Дисгерминоама/семинома/ герминома
- Герминогенные опухоли смешанного строения ( включают все вышеперечисленные формы, в состав которых может входить хориокарцинома и полиэмбинома – как самостоятельные формы встречаются крайне редко)
Большинство пациентов могут полностью выздороветь и полноценно вернуться к привычному
образу жизни. Исключение составляют ситуации, когда герминогенные опухоли локализованы в средостении, а так- же после проведения при ГО расширенной биопсии в неспециализированных учреждениях, длительного диагностического этапа и при выявлении множественных метастазов в печени и головном мозге.
Но даже в таких случаях, при невозможности полного излечения, пациентам можно значительно увеличить продолжительность жизни и облегчить симптомы заболевания.
Лечение герминогенных опухолей у детей – задача не одного специалиста. В зависимости от конкретной ситуации, требуется наличие в клиники квалифицированного хирурга , детского онколога, детского онкогинеколога, химиотерапевта, патоморфолога, анестезиолога, реаниматолога, кардиолога, невролога.
В НИИ Дои Г индивидуально подходят к лечению каждого пациента, план лечения составляется и обсуждается на консилиуме до госпитализации, привлекаются все необходимые специалисты .
Как и многие другие онкологические заболевания, герминогенные опухоли могут длительно протекать бессимптомно, а зачастую неверно диагностированы педиатрами и детскими хирургами. Поэтому большое значение имеет в таких случаях онкологическая настороженность в первую очередь родителей, а потом и врачей.
При локализации ГО в яичке: увеличение и уплотнение яичка на пораженной стороне, возможна болезненность мошонки, паховых областей. При метастатическом поражении забрюшинных лимфатических узлов - боли в поясничной области .
При локализации ГО в яичниках : чаще всего обмечаются боли в животе и увеличение размеров живота, возможны кровянистые выделения из половых путей.
При локализации ГО в крестцово - копчиковой области: запоры, нарушение мочеиспускания, наличие опухоли в области копчика, изменение сосудистого рисунка в области копчика. В далеко зашедших случаях – боли в нижних конечностях, нарушение походки.
При локализации ГО во влагалище – чаще всего появляются кровянистые выделения из половых путей, а учитывая, что возрастной пик заболеваемости при ГО влагалища до 2 лет, это должно насторожить родителей и педиатров.
При локализации ГО в средостении - чаще всего возникают жалобы на кашель и повышение Т, протекает как манифест длительно протекающего ОРВИ, о. пневмонии , о. бронхита. Однако данное заболевание может протекать бессимптомно и выявляется при рентгенологическом исследовании, при диспансеризации.
При появлении вышеперечисленных симптомов необходимо срочно обратиться к врачу и сдать ан. крови на опухолевые маркеры – альфафетопротеин и хорионический гонадотропин. При повышении уровня опухолевых маркеров необходимо обратиться в детскому онкологу в специализированное учреждение. В подобной ситуации показано проведение необходимого дообследования в короткие сроки и срочное начало необходимого лечения.
При постановке диагноза проводится диагностика :
1) Оценка локализации опухоли и её распространения, исключение наличия метастазов в другие органы.
УЗИ первичной опухоли, а так же органов брюшной полости, малого таза, регионарных лимфатических узлов для выявления распространенности опухолевого процесса. Далее в зависимости от локализации опухоли показано проведение компьютерной томографии с внутривенным контрастированием либо магнитно - резонансной томографии с внутривенным контрастированием. Для пациентов с ГО яичка, яичников, крестцово - копчиковой локализации, влагалища целесообразнее выполнять МРТ органов брюшной полости и малого таза. МРТ при крестцово- копчиковой области может выявить распространение опухоли в крестцовый канал. Пациентам с ГО средостения – компьютерною томографию с внутривенным усилением. Компьютерная томография легких необходимо выполнить всем пациентам, для исключения метастатического поражения легких.
В план обследования необходимо включить КТ головного мозга ( при уровне альфафетопротеина более 20 000 МЕ/мл и хорионического гонадотропина более 10 000 МЕ/мл ), а также при подозрении на метастатическое поражение костей – радиоизотопное исследований скелета с технецием.
В сложных диагностических ситуациях, при маркеронегативных опухолях показано проведение позитронно- эмиссеционной томографии ( ПЭТ )
2 ) Оценка прогноза заболевания, возможностей дальнейшего контроля эффективности
лечения.
Как уже было сказано выше, всем пациентам , без исключения, необходимо выполнить анализ крови на опухолевые маркеры : альфафетопротеин и хорионический гонадотропин ( норма до 5 МЕ/мл ) . Интерпретировать результаты проведенного анализа должен врач – детский онколог , хорошо разбирающийся в герминогенных опухолях детского возраста. У детей до 1 года, уровень альфафетопротеина может быть физиологически повышенным.
Маркеры не имеет смысла использовать для профилактического обследования здоровых людей.
Однако у пациентов с исходно повышенными маркерами их контролирование после лечения служит удобным и высокоэффективным методом контроля проведённого лечения, а также исключения рецидива заболевания
3) Пациентам с подозрением на герминогенную опухоль ( кроме опухоли, локализованной в яичке и яичнике ) с нормальным уровнем опухолевых маркеров необходимо проведение биопсии в опухоли с целью верификации диагноза в онкологическом центре.
4) Консультация детского онколога - гинеколога и генетика необходима при геримногенной опухоли у детей
5) Оценка общего состояния пациента, степени риска проведения хирургического либо химиотерапевтического лечения . Эти обследования назначаются индивидуально и обычно включают ЭКГ, ЭХОКГ, консультацию кардиолога и невролога
6) Молекулярно-генетическое исследование : хромосомные аномалии 12р
Распространенность поражения
Опухоль ограничена яичником (яичниками),перитонеальные смывы не содержат опухолевых клеток ( глиоматоз брюшины не увеличивает стадию опухолевого процесса ), опухолевые маркеры в норме после периода полураспада.
Микроскопически остаточная опухоль или позитивные лимфатические узлы (л/у) 2см, опухолевые поражения сальника, кишки, мочевого пузыря, перитонеальные смывы не содержат опухолевых клеток , опухолевые маркеры +/-
Распространенность поражения
Опухоль локализована в яичках, полностью удалена через разрез в паховой области, нет пораженных лимфатических узлов, опухолевые маркеры в норме после периода полураспада
Опухоль удалена разрезом на мошонке, микроскопически остаточная опухоль в мошонке или в семенном канатике, удаление семенного канатика (менее 5 см от проксимального края резекции), забрюшинные л/у 2см, отсутствует висцеральное или экстраабдоминальное распространение опухоли, опухолевые маркеры +/-
Распространенность поражения
Возможно радикальное удаление опухоли при любой локализации, удаление копчика вместе с опухолью крестцово-копчиковой локализации, отсутствие опухолевых клеток по границам иссечения опухоли
Микроскопически остаточная опухоль, л/узлы не поражены
Макроскопически остаточная опухоль или биопсия опухоли, поражение региональных л/у есть или нет
Читайте также:

