Что такое генетическая экспертиза опухоли мозга
Согласно статистике, опухоли головного мозга и вообще нервной системы находится на 10 месте среди причин смертности взрослых людей. Существует много типов опухолей мозга — всего около 40. Среди них встречаются как доброкачественные, так и злокачественные.
- Первичные и вторичные опухоли головного мозга
- Почему в головном мозге возникают опухоли?
- Развитие злокачественных опухолей головного мозга
- Какими симптомами проявляются опухоли головного мозга?
- Как диагностируют опухоли головного мозга?
- Лечение опухолей головного мозга
- Реабилитация
- Прогноз выживаемости
Первичные и вторичные опухоли головного мозга
Опухоль называют первичной, если она изначально возникла в головном мозге. Собственно, об этом типе рака и пойдет речь в данной статье. Вторичные опухоли — это метастазы в головном мозге, которые распространились из других органов. Чаще всего в головной мозг метастазирует рак мочевого пузыря, молочных желез, легких, почек, лимфома, меланома. Зачастую очаги в нервной системе обнаруживаются при лимфомах. Вторичные опухоли головного мозга встречаются намного чаще, чем первичные.
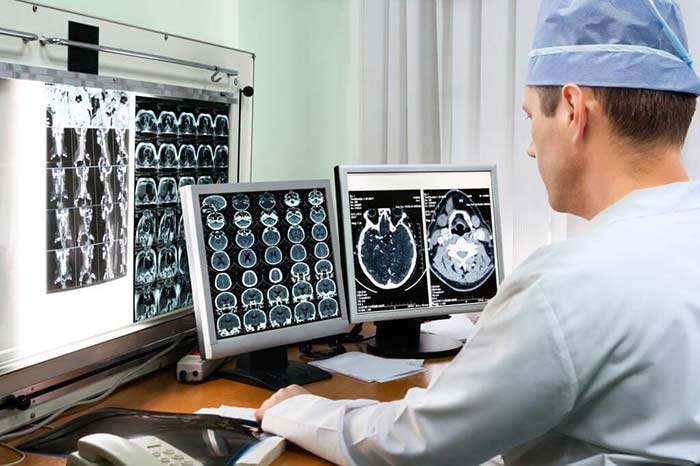
В зависимости от типа клеток, из которых состоят глиомы, их делят на астроцитомы, олигодендроглиомы, эпендимомы.
Почему в головном мозге возникают опухоли?
Точные причины возникновения злокачественных опухолей мозга, как и других онкологических заболеваний, неизвестны. Существует много факторов риска, которые повышают вероятность развития заболевания:
Опухоль может возникнуть в любом возрасте, но чаще всего болеют пожилые люди.
Риски повышены у людей, которые подвергались воздействию ионизирующего излучения. Чаще всего это связано с лучевой терапией по поводу других онкологических заболеваний. В ходе проведенных исследований не было обнаружено связи между опухолями головного мозга и излучениями от линий электропередач, мобильных телефонов, микроволновых печей.
Определенную роль играет наследственность. Если злокачественными опухолями головного мозга страдали ваши близкие родственники, ваши риски также повышены.
Мужчины болеют чаще, чем женщины.
Eсть мнение, что риск заболеть повышается при частых контактах с токсичными веществами: пестицидами, растворителями, винилхлоридом, некоторыми резинами, нефтепродуктами. Но научных доказательств нет.
Возбудитель инфекционного мононуклеоза, вирус Эпштейна-Барр, связан с повышенным риском лимфомы головного мозга. В некоторых опухолях обнаружены цитомегаловирусы — их роль еще предстоит изучить.
Не совсем понятна роль черепно-мозговых травм и сильных стрессов. Возможно, они тоже являются факторами риска, но это пока не доказано.
Наличие одного или даже нескольких факторов риска еще не гарантирует того, что у человека будет диагностирована опухоль головного мозга. Иногда болезнь развивается у людей, у которых вообще нет никаких факторов риска.
Развитие злокачественных опухолей головного мозга
Первичные опухоли возникают непосредственно в головном мозге или в структурах, которые находятся рядом:
- Мозговых оболочках.
- Черепно-мозговых нервах.
- Гипофизе (шишковидной железе).
Какими симптомами проявляются опухоли головного мозга?
Симптомы неспецифичны, они напоминают проявления других заболеваний. Важно внимательно относиться к своему здоровью. Нужно обращать внимание на любые новые, нехарактерные симптомы. Их возникновение — это повод посетить врача и провериться.

Наиболее распространенные признаки злокачественных опухолей мозга:
- Головные боли, особенно если они появились впервые или стали не такими, как раньше, если они беспокоят все чаще и становятся все более сильными.
- Тошнота и рвота без видимых причин.
- Нарушения зрения: потеря резкости, двоение в глазах, расстройство периферического зрения.
- Судорожные припадки, которые возникли впервые.
- Онемение, нарушение движений в определенной части тела.
- Нарушения речи, памяти, поведения, личности.
- Снижение слуха.
- Шаткость походки, нарушение чувства равновесия.
- Повышенная утомляемость, постоянная слабость, сонливость.
Все эти симптомы связаны с тем, что опухоль растет и сдавливает мозг. Проявления в конкретном случае будут зависеть от того, какие размеры имеет очаг, где он находится, какие отделы мозга расположены по соседству.
Как диагностируют опухоли головного мозга?
Обычно человек, которого начинают беспокоить симптомы из списка выше, в первую очередь обращается к неврологу. Врач выслушивает жалобы пациента, проверяет рефлексы, мышечную силу и чувствительность, пытается обнаружить неврологические симптомы и признаки нарушения работы тех или иных отделов нервной системы. Если пациент жалуется на нарушение зрения или слуха, его направляют на консультацию к окулисту, ЛОР-врачу.
Лучше всего опухоли и другие образования в головном мозге помогает обнаруживать магнитно-резонансная томография, в том числе ее модификации:
- МРТ с контрастированием.
- Функциональная МРТ помогает оценить активность той или иной области головного мозга.
- Перфузионная МРТ — исследование с введением контрастного вещества в вену, позволяет оценить кровоток в мозге.
- Магнитно-резонансная спектроскопия помогает оценить обменные процессы в том или ином участке головного мозга.
Отличить доброкачественное образование от злокачественного и оценить степень злокачественности помогает биопсия — забор фрагмента ткани с его последующим изучением под микроскопом. Биопсию можно провести с помощью иглы под контролем КТ или МРТ.
Лечение опухолей головного мозга
Выбор методов лечения зависит от типа, размера, локализации опухоли, состояния здоровья пациента. Применяют хирургию (в том числе радиохирургию), лучевую терапию, химиотерапию, таргетную терапию.
Некоторые опухоли имеют удобное расположение и легко отделяются от здоровых тканей — в таких случаях прибегают к хирургическому лечению. Если очаг расположен близко к важным структурам головного мозга, находится глубоко и неудобен для доступа, врач может попытаться удалить некоторую часть опухоли головного мозга. Зачастую это помогает сильно облегчить симптомы.
Радиохирургическое лечение, строго говоря, не относится к хирургическим методикам. Скорее, это разновидность лучевой терапии. При помощи нее можно удалить небольшие опухоли мозга. Если объяснять простыми словами, то суть метода в том, что тело пациента облучают со всех сторон небольшими дозами излучения. Все лучи сходятся в точке, где находится очаг, он получает большую дозу, которая уничтожает его. При этом окружающие здоровые ткани остаются нетронутыми.
Существуют разные установки для стереотаксической радиохирургии, одна из самых популярных в России — гамма-нож.
При опухолях головного мозга применяют разные модификации лучевой терапии. Облучать можно прицельно очаг или весь головной мозг. Ко второму варианту прибегают при вторичном раке, чтобы уничтожить все возможные метастазы.
Из химиопрепаратов при опухолях головного мозга чаще всего применяют темозоломид (Темодар). Существуют и другие. Основные показания к химиотерапии:
- После хирургического лечения (адъювантная химиотерапия) для уничтожения оставшихся опухолевых клеток и предотвращения рецидива.
- При рецидиве после операции, зачастую в сочетании с лучевой терапией.
- С целью замедления роста опухоли.
- С целью борьбы с симптомами.
Эффективность химиотерапии контролируют с помощью регулярных МРТ. Если на фоне лечения очаги продолжают расти, это говорит о том, что препараты не работают.
Таргетные препараты действуют более прицельно по сравнению с химиопрепаратами. Они блокируют определенные вещества в опухолевых клетках, тем самым нарушая их размножение и вызывая гибель. При злокачественных новообразованиях головного мозга применяют бевацизумаб (Авастин) — таргетный препарат, блокирующий ангиогенез (образование новых сосудов, которые обеспечивают опухоль кислородом и питательными веществами).
Реабилитация
Опухоль может затрагивать зоны головного мозга, которые отвечают за важные функции, такие как речь, движения, работа органов чувств, мышление, память. Поэтому многим пациентам нужен курс реабилитационного лечения. Он может включать разные мероприятия, например:
- Занятия с логопедом, речевая терапия.
- Индивидуальное обучение, занятия с репетитором для школьников и студентов.
- Лечебная физкультура помогает восстановить двигательные навыки.
- Трудотерапия, профориентация, при необходимости — обучение новой профессии.
- Препараты, которые помогают справиться с симптомами опухоли и побочными эффектами лечения: средства для улучшения памяти, борьбы с повышенной утомляемостью и др.

После успешного лечения может произойти рецидив, поэтому важно регулярно являться на осмотры к врачу, проходить МРТ.
Прогноз выживаемости
Прогноз при опухолях головного мозга зависит от некоторых факторов:
- Особенности гистологического строения опухоли, степень злокачественности.
- Неврологический статус, характер и степень выраженности нарушений со стороны нервной системы.
- Возраст пациента.
- Местоположение опухоли.
- Количество опухолевой ткани, которое осталось после операции по удалению опухоли мозга.
Эффективность лечения оценивают по показателю пятилетней выживаемости — проценту пациентов, которые остаются живы в течение 5 лет с момента, когда у них диагностировали опухоль. При злокачественных новообразованиях головного мозга этот показатель сильно колеблется, в среднем составляет 34% для мужчин и 36% для женщин.
Генетическая предрасположенность к развитию опухолей головного мозга является сложным вопросом. Около 5% опухолей головного мозга могут быть связаны с генетическими факторами.
Как генетическая предрасположенность приводит к опухоли мозга?
Люди наследуют мутацию в гене-супрессоре опухоли, что делает более вероятным развитие злокачественной опухоли. Это происходит потому, что клетки с преимуществом роста начинают размножаться без контроля гена-супрессора опухоли, постепенно накапливают массу и давя на окружающие структуры мозга.
В дополнение к генетической мутации, некоторые опухоли головного мозга, кажется, имеют кластерный эффект в семьях с предрасположенностью. Кластеры, как правило, проявляются сочетанием генетических и экологических факторов, которые могут сделать еще более сложным точно разграничить причины таких опухолей и участвующих специфических генов. Взаимодействие генетических и экологических факторов варьируется между людьми из разных этнических групп и географических районов. Таким образом, существует слишком много возможных переменных и слишком мало пациентов, чтобы сделать четкое определение причинно-следственных связей.
Другие факторы риска развития опухолей головного мозга
Важно отметить, что следующий перечень факторов риска опухолей головного мозга означает лишь, что они увеличивают шансы человека развить опухоль мозга. Тем не менее, они не могут самостоятельно вызвать развитие опухоли головного мозга. Некоторые люди с большим количеством факторов риска никогда не развивают опухоль мозга, в то время как другие, без каких-либо факторов риска страдают от этого тяжкого недуга.
Возраст — дети и пожилые люди более склонны к развитию опухолей головного мозга. Тем не менее нет гарантии, что опухоль не возникнет в любом возрасте.
Пол — мужчины чаще развивают опухоли головного мозга в целом, чем женщины. Однако некоторые виды опухолей головного мозга чаще встречаются у женщин, такие как менингиомы.
Воздействия окружающей среды — воздействие токсичных химических веществ, таких как пестициды, растворители, каучук и винилхлорид может увеличить риск развития опухолей головного мозга. Тем не менее, нет никаких научных доказательств, подтверждающих эту связь.
Вирусная инфекция — некоторые вирусы могут увеличить риск возникновения рака головного мозга, такие как вирус Эпштейна-Барра (EBV) и цитомегаловирус (CMV).
Электромагнитное воздействие — существует много споров о том, увеличивает ли воздействие сотовых телефонов или линий электропередач риск развития опухолей головного мозга. Современные исследования имели противоречивые результаты. Однако Всемирная организация здравоохранения рекомендует ограничить воздействие сотовых телефонов.
Этническая принадлежность — интересно, что в США, белое население более склонно к глиомам и менее склонно к менингиомам, в отличии от чернокожих жителей страны. Люди северного европейского происхождения имеют удвоенный шанс развития опухолей головного мозга, чем азиатского происхождения.
Травмы головы — травма головы может быть связаны с опухолями головного мозга, однако научные исследования показывают противоречивые результаты. Возможно, существует связь между травмами головы и менингиомами, в то время как никакой связи не было найдено с глиомами. Эпилептические приступы и опухоли головного мозга также связаны, но трудно понять, что именно является первопричиной: опухоль вызывает судороги или припадки повышают риск развития опухолей.
В заключении можно сказать, что есть много факторов, участвующих в инициации опухолей головного мозга в дополнение к генетике. Поэтому не возможно определить точное происхождение конкретной опухоли головного мозга. Понимание возможных факторов риска и анализ образа жизни имеют потенциал уменьшить риск развития опухоли головного мозга.
Эпидемиология опухолей головного мозга
Проблема опухолей головного мозга (ОГМ) является одной из сложных задач современной медицины.
Для познания природы этих новообразований и изучения возможных путей их предупреждения в современной нейроонкологии определились и успешно развиваются эпидемиологическое направление, биологическое и генетическое.
По данным зарубежных авторов, исследовавших заболеваемость ОГМ в 33 странах с промежутками в 10 лет, отмечено, что новообразования встречаются с частотой от 5 до 7,5 случаев на 100 000 населения.
По сведениям Ю. С. Черняк, выявляемость этой патологии на территории Краснодарского края за 4-летний период составила 898 больных — 4,5 на 100 000 населения, среди городских жителей — 6, а среди сельского населения — около 4.
Представляет несомненный интерес и следующий факт: в Рочестере (США) в 1935-1944 гг. заболеваемость первичными опухолями головного мозга составила 5,2 на 100 000 населения, в 1955-1964 гг. — 12,5, а в 1965-1978 гг. — 17,4, т. е. число ОГМ увеличилось в 3 раза.
Среди опухолей различных органов опухоли центральной нервной системы (ЦНС) у детей занимают 1-2-е места, а у больных всех возрастов — 3-5-е места.
По данным некоторых исследователей, среди новообразований головного мозга супратенториальные опухоли встречаются в 64,2-70% случаев у взрослых и в 20-45% у детей.
В работе А. Ю. Улитина, изучившего эпидемиологию первичных опухолей головного мозга среди населения крупного города, отмечено, что из 1057 случаев опухолей у больных, находившихся на обследовании и лечении в нейрохирургических стационарах Санкт-Петербурга, в 915 опухоли были верифицированы гистологически, или на операции, или на аутопсии. Из 1057 больных мужчин было 451 (42,6%), женщин — 606 (57,4%).
При аутопсии ОГМ у женщин выявлено в 2,5 раза больше, чем у мужчин (99 и 38 случаев соответственно). В 67% — это лица, возраст которых превышал 70 лет. Из числа опухолей головного мозга, обнаруженных при аутопсии, 23% никак не проявляли себя клинически и являлись на вскрытии неожиданной находкой.
Таким образом, только в Санкт-Петербурге каждый год примерно 250 человек, страдающих ОГМ, умирает от этой патологии, не получая специализированной медицинской помощи из-за неверно установленного диагноза.
Из этого исследования следует, что распространенность опухолей головного мозга в Санкт-Петербурге с учетом данных аутопсий составляет 13,9 случаев на 100 тыс. человек населения.
При сравнительной оценке основных факторов окружающей среды разных районов города, способных влиять на заболеваемость населения онкологическими заболеваниями, оказалось, что распространенность ОГМ в районах с неблагоприятной экологической обстановкой (8,5% — в Красногвардейском; 8,6% — в Калининском; 7,2% — в Выборгском; 7,0% — в Центральном) значительно выше, чем в районах с. удовлетворительным состоянием окружающей среды (4,3% в Курортном; 4,4% — в Колпинском; 5,9% — в Пушкинском).
Из 1057 больных опухолями головного мозга у 219 (20,7%) установлена связь заболевания с черепно-мозговой травмой. У большинства из них (62,5%) была диагностирована менингиома, в 37,5% опухоли были иного гистогенеза.
Наибольший удельный вес среди ОГМ имеют глиальные опухоли — 45,6% (56,4% — среди мужчин и 37,4% — среди женщин) и менингиомы — 27,9% (20% — среди мужчин и 33,2% — среди женщин). После них наиболее часто встречаются аденомы гипофиза— 12,2%, невриномы слухового нерва 4,9% от общего числа опухолей головного мозга (3% у мужчин и 6% — у женщин). Новообразования иного происхождения составляют 9,4% всех диагностируемых ОГМ.
Из глиальных опухолей наибольший удельный вес имеют глиобластомы — 16,7% (20,8% — у мужчин, 13,6% — у женщин), а также астроцитомы — 17,9% (22,1% — у мужчин, 14,8% — у женщин), причем доля злокачественных вариантов астроцитом преобладает над доброкачественными в 1,3 раза среди лиц мужского пола и в 2 раза среди женщин.
Менингиомы у мужчин и женщин наиболее часто преобладали в возрастных группах от 40 до 54 и от 55 до 69 лет — 23,3% и 43% от всех опухолей головного мозга в первой возрастной группе, соответственно 28% и 40,7% во второй возрастной группе. В возрасте старше 70 лет доля менингиом также высока (более 40%), а в первой четверти жизни этот вид опухолей практически не встречается. Опухоли нейроэктодермального ряда, в первую очередь, глиобластомы и астроцитомы, преобладают у мужчин почти во всех возрастных группах.
В группе астроцитом злокачественные варианты преобладают в среднем и пожилом возрасте.
Аденомы гипофиза, занимая по частоте 3-е место (12,2%), чаще диагностировались у женщин, особенно в молодом и старческом возрасте.
В. А. Балязиным и соавт. была проанализирована структура заболеваемости ОГМ за 9-летний период с 1988 по 1996 гг. в Ростове-на-Дону и Ростовской области. При этом было зарегистрировано 2943 случая первичных опухолей головного мозга. Из них мужчин было 1237 (41%), а женщин 1706 (58,1%). Распределение больных первичными ОГМ по возрасту и полу представлено в табл. 1, из которой видно, что на возраст от 40 до 69 лет приходится наибольшее число больных — 1813 (61,54%). Наименьшую долю — 5,82% и 3,93% составляют дети (до 9 лет) и больные старческого возраста (старше 69 лет), соответственно.
Таблица 1. Распределение больных первичными опухолями головного мозга по возрасту и полу (В. А. Балязин и соавт., 1999)

Из 2943 рассматриваемых случаев ОГМ 2821 были верифицированы гистологически, в 122 случаях диагноз был поставлен на основании клинических данных. Распределение первичных опухолей головного мозга различных гистологических типов среди мужчин и женщин представлено в табл. 2.
Таблица 2. Распределение ОГМ различных типов среди мужчин и женщин (В. А. Балязин и соавт., 1999)

Примечание: В соответствии с современными классификациями менингосаркомы исключены, ангиоретикулома называется гемангиобластомой, а холестеатомы и дермоидные кисты относятся к опухолям условно.
Из таблицы видно, что наибольший удельный вес имеют глиальные опухоли — 45,9% и менингиомы — 30%. Аденомы гипофиза выявлены в 12,4%, невриномы VIII нерва составили 6,1%. Опухоли остальных гистологических вариантов определялись значительно реже — в 5,6% всех случаев. Из глиальных опухолей чаще других наблюдались глиобластома — 18,88%, а также астроцитома — 20,7%.
Локализация опухолей мозга у детей имеет существенные особенности по сравнению со взрослыми. У детей резко преобладают внутримозговые опухоли (81-91%), а у взрослых они встречаются примерно в 50% случаев.
Опухоли у детей чаще находятся в задней черепной ямке и располагаются преимущественно по средней линии (от 70 до 83%).
В полушариях большого мозга у детей опухоли встречаются редко — 21% всех опухолей (чаще возникают в теменных долях), а у взрослых они составляют 67%. По полу опухоли у детей распределяются равномерно.
По данным D. S. Russel и L. J. Rubinstein, независимо от возраста и пола среди 496 наблюдений за 22 года различные внутричерепные нейроэктодермальные опухоли распределились по частоте следующим образом:
1) глиобластомы — 55%;
2) астроцитомы — 20,5%;
3) эпендимомы — 6%;
4) медуллобластомы — 6%;
5) олигодендроглиомы — 5%;
6) папилломы хориоидального сплетения — 2%;
7) коллоидные кисты — 2%, другие — 3,5%;
1) астроцитомы — 48%;
2) медуллобластомы — 34%;
3) эпендимомы — 8%;
4) другие опухоли — 10%.
Примерно такие же данные приводит В. П. Берснев с соавт.: астроцитомы — 41%, медуллобластомы — 30,6% и эпендимомы — 12%.
Таким образом, как в США, так и в России и в Западной Европе частота опухолей примерно одна и та же.
По данным Российского научно-исследовательского нейрохирургического института им. проф. А. Л. Поленова, среди опухолей супратенториальной локализации преобладают астроцитомы (27%), менингиомы (20,8%) и глиобластомы (15,6%). Возможно, что материал, которым пользовался автор, был выборочным.
По данным Наджи Мухамед Осман Оглы, глиальные опухоли наблюдались чаще в лобной и височной долях, при этом они обычно поражали правое полушарие и реже левое. Как правило, встречались анапластические астроцитомы и глиобластомы, значительно реже — олигодендроглиомы.
Прогностическая характеристика опухолей головного мозга в зависимости от их локализации и степени злокачественности предложена Цюльхом. Эта классификация продолжает совершенствоваться и меняться в связи с углубленными биохимическими и цитологическими исследованиями опухолей.
Генетические аспекты опухолей головного мозга
В понимании происхождения опухолей вообще и ОГМ в частности, важное значение имеют достижения молекулярной биологии, центральной догмой которой является сформулированный еще в 1958 г. Ф. Криком принцип информации в биологических системах: дезоксирибонуклеиновая кислота (ДНК) -> рибонуклеиновая кислота (РНК) -> белок. Этот поток с более поздними добавлениями включает в себя 6 основных процессов передачи генетической информации: авторедупликация ДНК, транскрипция, процессинг, сплайсинг РНК, трансляция, процессинг белка, обратная транскрипция.
Рассмотрение потока генетической информации в биологических системах имеет большое значение для понимания эволюционного происхождения клетки. Изучение этого вопроса показало, что имеются принципиальные различия между ядерной и митохондри-альной системами. Вместе с тем обнаружилось сходство систем митохондрий и бактерий, что является аргументом в пользу симбиотической гипотезы происхождения митохондрии.
В функциональной классификации выделяют следующие гены:
3. Регуляторные элементы генов.
5. Гомеозисные гены, которые метят белковыми маркерами местоположение многих клеток и предопределяют осевые структуры, переднезаднюю сегментацию тела зародыша дрозофилы и др.
6. Протоонкогены, онкогены и антионкогены.
Развитие вирусной теории опухолей и молекулярной биологии связало процесс озлокачествления клеток с протоонкогенами, которых теперь выявлено более 70.
Некоторые вирусы переносят гены онкогены, другие не переносят, но, обладая свойствами подвижных генетических элементов, могут активизировать собственные протоонкогены, находящиеся в клетке.
Сейчас уже определен ряд онкогенов, вызывающих вполне определенные онкологические заболевания — саркому кур, опухоль грудной железы мыши, опухоль мочевого пузыря, ретинобластому человека и др.
Кроме этого, выделено более 20 типов хромосомных аномалий человека, при которых развиваются определенные опухоли, например, дефект хромосомы 3 — мелкоклеточная карцинома легких, трисомия 8 — острый миелолейкоз, трисомия 13 — рак печени, и др.
Теоретические исследования в молекулярной биологии дают возможность точной диагностики опухолей ввиду того, что ряд клеточных белков, выявляемых иммуноцитохимическими методами, присущ только определенным клеткам. Так, глиофибриллярный кислый белок (ГФКБ) входит в состав глиальных клеток (отсутствует в нейронах) и обнаруживается в нейрофиброме, шванноме, аденоме слюнной железы. Специфический антиген простаты — в опухолях предстательной железы.
Полученные данные и дальнейшие исследования в этом направлении позволят более определенно и целенаправленно лечить различные новообразования и в том числе ОГМ.
Считается, что большинство опухолей мозга возникает спорадически и, если они встречаются в семьях, то чаще всего это связано с наличием генетически обусловленных заболеваний или синдромов. В литературе описаны семейные случаи глиом, а также наблюдения сочетания полипоза толстой кишки с астроцитомами или медуллобластомами, при этом предположительно ген располагается в 5-й хромосоме.
Мутация в антионкогене Р53 встречается примерно в половине всех случаев злокачественных опухолей любой локализации.
При синдроме Ли — Фромени, где поражен ген Р53, у молодых пациентов возникают опухоли разной локализации; так, у одного и того же субъекта может быть рак молочной железы, саркома мягких тканей, опухоль мозга, остеосаркома, лейкемия и т. д. При этом синдроме первично-множественные опухоли разной локализации — частое явление; он наблюдается в основном у людей до 30 лет, и применение у этих пациентов лучевой или химиотерапии может привести к возникновению опухолей другой локализации.
Другие мутации встречаются чаще при злокачественных астроцитомах — делеции в хромосомах 13 (13q), 9 (9р) и 19 (19q). Более того, мутации в хромосоме 10q встречаются, в основном, в глиобластомах, что указывает на их значение в зарождении наиболее злокачественной опухоли ЦНС.
При астроцитарных опухолях переход в глиобластому связан с нарушением в гене фактора роста эпидермы (EGFR), находящегося в хромосоме 7. В связи с этим было высказало предположение, что мутация в хромосоме 10 q может быть причиной стимуляции в гене EGFR. Также отмечено изменение в 17р делеции, что обусловливает повышенную продукцию фосфопротеина, закодированного в р53 гене.
Таким образом, применение цитогенетических технологий может сыграть важную роль в расшифровке причин возникновения опухолей, в частности ОГМ, а вместе с этим и определить способы лечения таких новообразований, как астроцитомы (схема).

Схема генетических изменений при астроцитомах и их озлокачествлении и перерождении в глиобластому (Batra S. К. et al., 1994).

Опухоль головного мозга будет объясняться с разных точек зрения, таких как признаки · симптомы · причина · метод обследования · классификация · класс · выживаемость · метод лечения · прогноз · рецидив · метастаз.
- Что такое опухоль головного мозга?
- Симптомы опухоли головного мозга
- Причина опухоли головного мозга
- Инспекция и диагностика опухоли головного мозга
- Основной тип и степень опухоли головного мозга, индикация лечения
- Выживаемость опухоли головного мозга
- Лечение опухоли головного мозга
- Прогноз опухоли головного мозга
- Повторение и метастазы опухоли головного мозга
- библиография
- Связанные новости
Что такое опухоль головного мозга?
Частота первичной опухоли головного мозга на 100 000 человек в год, как сообщается, составляет 3,6 в соответствии с национальной оценкой рака по всей стране в Японии, 18 по статистике в Соединенных Штатах. (Различие в этом числе, по-видимому, связано с методом сбора основных данных, методом анализа, различиями расы). В черепе сам мозг, мембрана, которая окутывает мозг, черепно-мозговой нерв, передающий информацию из мозга, Он состоит из гипофиза, секретный гормон и т. Д., И различные виды опухолей генерируются из каждой из этих частей.
Симптомы опухоли головного мозга
Характерным симптомом, характерным для многих опухолей головного мозга, являются хронические симптомы внутричерепной гипертензии. Поскольку мозг представляет собой замкнутое пространство, окруженное черепом, когда в нем образуется опухоль, нет места для бегства, и в результате давление в черепе возрастает. Симптомами внутричерепной гипертензии являются симптомы, вызванные тем, что давление в черепе увеличивается из-за образования опухоли, мозг продолжает оказывать давление, и реальный мозг поврежден. В отличие от других симптомов церебральных заболеваний, внутричерепное давление медленно увеличивается, поэтому симптомы постепенно усиливаются. Человеческое внутричерепное давление не всегда постоянное, оно становится немного выше во время сна, поэтому симптомы сильны, когда вы просыпаетесь утром.
Существует три типичных симптома внутричерепной гипертензии, вызванных опухолями головного мозга, следующим образом.
Симптомы, вызванные расположением опухоли. Мозг – центр нерва, и в каждой части мозга решаются различные функции, такие как физические упражнения и ощущение. Когда опухоль образуется в головном мозге, ее функция нарушается опухолью и появляется как локальный симптом, поэтому важно понять, какая часть мозга играет какую функцию. Человеческий мозг делится на левый и правый мозги, называемые полушариями головного мозга, и многие люди оставляют полушарие доминирующим полушарием. Доминирующее полушарие – это полушарие головного мозга с языковым центром (говорящим, понимающим). Если это доминирующее полушарие повреждено, существует вероятность того, что сообщение о намерении слова может быть затруднено.
Причина опухоли головного мозга
Говорят, что первичный рак составляет 82,4% от рака мозга, а метастатический рак составляет 17,4%.
Инспекция и диагностика опухоли головного мозга
Когда подозревается опухоль головного мозга, у нас будет вопросник, в котором мы подробно рассмотрим ход симптома, экспертизу и исследование функции черепного нерва и т. Д. Чтобы определить положение и размер опухоли, мы проводим осмотр изображения в головке с помощью КТ, МРТ и т. Д. Кроме того, может проводиться церебральная ангиография, чтобы увидеть взаимосвязь между кровеносными сосудами, питающими питательные вещества, мозгу и опухоли.
Обследуя магнетизмом, мы вытаскиваем внутреннюю часть черепа и исследуем наличие опухоли. В КТ, МРТ контрастный агент вводится из вены, чтобы более четко описать болезнь. Те, у кого есть аллергия, особенно те, у кого аллергия на йод у КТ и у пациентов с астмой, должны предложить врача, так как риск побочных эффектов увеличивается.
Это исследование для фотографирования цереброваскулярного потока с помощью рентгеновских лучей с использованием контрастного вещества. Чтобы исследовать взаимосвязь между аномалиями кровеносных сосудов и опухолью, контрастная среда вводится из катетера (тонкой трубки), вставленного в бедренную или локтевую артерию, для исследования кровеносных сосудов головного мозга и опухоли. В последнее время это может быть опущено.
Основной тип и степень опухоли головного мозга, индикация лечения
Опухоль головного мозга делится на первичную опухоль головного мозга и метастатическую опухоль головного мозга. Кроме того, первичные опухоли головного мозга включают опухоли, возникающие из паренхимы головного мозга и опухолей, возникающих из придатков мозга. Здесь я представлю основные.
Раки, возникающие в других органах, таких как рак легких, рак молочной железы, рак толстой кишки и т. Д., Переносятся в мозг потоком крови, и опухоли могут быть вызваны увеличением там. Это называется метастатической опухолью головного мозга. Симптомы варьируются в зависимости от размера и положения опухоли, таких как симптомы внутричерепного давления и местные симптомы. Режим лечения определяется состоянием рака, которое вызвало метастазы, общее состояние, число и размер метастазированной опухоли головного мозга, распределение и т. Д. В зависимости от ситуации каждого пациента проводится лечение в сочетании с хирургическим лечением, лучевой терапией, противораковым лекарственным средством (химиотерапией) и т. Д.
Выживаемость опухоли головного мозга
Выживаемость опухоли головного мозга следующая.
Лечение опухоли головного мозга
Исправлена поражение раковых образований хирургическим вмешательством, а не только первичная опухоль, а также метастазы, которые метастазируются в другие части. Это местная терапия, которая удаляет сам рак хирургическим путем. Это самое основное лечение для лечения рака.
Хирургическая терапия классифицируется как полное удаление, субтотальное удаление, частичная экстракция. Кроме того, в случаях, когда опухоли являются частыми и их трудно удалить, или когда трудно распознать диагностическую визуализацию, можно провести хирургическое вмешательство, чтобы вынуть часть опухоли с небольшой головкой для определенного диагноза.
Противораковый препарат (химиотерапия)
Это лекарство, которое использует химические вещества (противораковые лекарственные средства) для подавления пролиферации раковых клеток и уничтожения раковых клеток. Это системная терапия, которая может атаковать и уничтожать раковые клетки всего тела и атаковать любые раковые клетки, где в организме.
Узнайте больше о противораковых препаратах (химиотерапии)
Это лечение, которое использует излучение для замедления или уменьшения роста опухоли. Он может сохранить функцию и морфологию органа, пораженного раком. Кроме того, поскольку он является местной местной терапией для лечения рака, это удобный для пациента метод лечения рака, который может применяться к пожилым людям с небольшим системным влиянием.
Существует два типа лучевой терапии с опухолью головного мозга, стандартной лучевой терапией и стереотаксическим облучением.
Стандартная лучевая терапия – метод излучения рентгеновских лучей, а лечение нескольких дней в неделю проводится в течение нескольких недель.
Узнайте больше о лучевой терапии
Это метод лечения, который делается путем увеличения числа клеток человека, ответственного за тело тела, экстенсивно вне тела, усиливая функцию или добавляя ее обратно в организм. В отличие от трех основных методов лечения, упомянутых выше, это терапевтический метод с меньшим количеством побочных эффектов, который в последние годы привлекает к себе внимание, системная терапия, эффективная для невидимого рака и предотвращения метастазов. Это один из вариантов наилучшего поддерживающего ухода (BSC),
который не оказывает активного лечения противораковыми препаратами против рака и т. Д.
И фокусируется на снятии симптомов .
Поскольку иммунотерапия имеет мало побочных эффектов, это приводит к ослаблению симптомов и повышению качества жизни.
Узнайте больше о терапии иммунной клеткой
Обычная рентгеновская лучевая терапия также повредит нормальные клетки вокруг локуса рака, но протонная терапия может дополнительно подавлять повреждение нормальных окружающих клеток путем облучения только раковой области Я сделаю это. Кроме того, мало боли, потому что это около 15-30 минут в день, лечение менее обременительно для организма. Выполняйте один раз в день, три-пять раз в неделю и повторяйте в общей сложности около 4-40 раз.
Узнайте больше о протонной терапии
По сравнению с терапией протонным лучом можно интенсивно лечить рак. Убийственный эффект раковых клеток в два-три раза больше, чем у протонной терапии. Продвинутые виды рака имеют гипоксическую область, но лечение такими раками возможно. Кроме того, также можно лечить раковые заболевания в глубокой части, где лечение затруднено с помощью рентгеновских лучей. Лечение проводится один раз в день, 3-5 раз в неделю и повторяется примерно в 1-40 раз. В среднем это будет около 3 недель лечения. Каждое лечение будет составлять от 20 до 30 минут лечения.
Узнайте больше о радиационной терапии тяжелыми частицами
Прогноз опухоли головного мозга
Прогноз опухоли головного мозга можно разделить на прогноз жизни и прогноз функции. Чем ниже оценка, тем лучше прогноз жизни и функциональный прогноз, и если возможно постоянное заживление, если в некоторых случаях оно может быть удалено хирургическим вмешательством. Кроме того, в случае глиобластомы 4-го класса говорится, что это неизбежно для рецидива и смерти от опухоли, даже если полное удаление может быть выполнено макроскопически из-за инвазивного развития.
Повторение и метастазы опухоли головного мозга
Даже при хирургии опухоли головного мозга есть хорошие шансы на повторение, если удаление является неполным. Кроме того, даже если он не повторяется на месте возникновения опухоли головного мозга, рак другой части может переноситься в мозг, что может привести к рецидиву опухоли головного мозга.
Кроме того, это опухоль мозга низкого ранга класса 2, и даже если ее можно полностью удалить хирургическим путем, есть также сообщения о том, что половина будет повторяться в течение 5 лет. Эта частота рецидивов, как говорят, близка к таковой рака молочной железы.
Читайте также:

