Что такое энуклеация опухоли почки
В настоящее время открытая резекция почки по поводу опухоли остается стандартом лечения, однако ежегодно растет количество лапароскопических и ретроперитонеоскопических резекций почки, обладающих сравнимыми онкологическими результатами.
При показаниях к органосохраняющим операциям в случае интрапаренхиматозных и интрасинусных новообразований может применяться техника энуклеации опухолевого узла.
Большой проблемой являются интрасинусные образования. По индексу RENAL подобные образования оцениваются в диапазоне от 7 до 12 с индексом h, что, как правило, подразумевает выполнение органоуносящей операции — нефрэктомии.
За последние три года доля лапароскопических и ретроперитонеоскопических органосохраняющих операций по поводу опухоли почки в нашей клинике увеличилась до 80%.
Количество операций по поводу интрасинусных образований составило 10,5% от всех резекций почки выполненных за 2014 год.
Данные мультиспиральной компьютерной томографии, полученные в высоком разрешении, не всегда позволяют получить исчерпывающую информацию о взаимоотношении центрально расположенной опухоли с внутрисинусными структурами. Методика трехмерного построения патологического процесса на основе данных компьютерной томографии, используемая в нашей клинике, позволяет получить информацию об ангиоархитектонике почки и о соотношении опухоли с чашечно-лоханочной системой, что позволяет в ходе выполнения энуклеации или атипичной резекции получить анатомические ориентиры, избежать повреждения крупных сосудов, а также запланировать интрапаренхиматозное клипирование сосудов, питающих опухоль. Кроме того, 3D построение позволяет определить точную локализацию опухоли, а следовательно, выбрать оптимальный доступ для оперативного вмешательства (лапароскопический или ретроперитонеоскопический), а также провести виртуальное удаление опухолевого узла.
Клиническое наблюдение
У пациента 56 лет случайной находкой явилось интрасинусное образование правой почки на границе среднего и нижнего сегментов размерами 30 х 38 мм, а также камень нижней чашечки контралатеральной почки размером 10 мм. По месту жительства пациенту была предложена нефрэктомия справа, от которой он отказался.
По данным МСКТ в среднем сегменте правой почки определялось округлое образование размерами 34х32х38 мм, накапливающее контрастный препарат. Образование распространялось на всю толщу паренхимы, прилежало к синусу почки и почечным сосудам. В нижней чашечке левой почки определялся конкремент размерами 10х5 мм, плотностью 1735 единиц Хаунсфилда.
Сумма баллов по индексу нефрометрии R.E.N.A.L. у данного пациента составила 10 ph, что свидетельствует о высокой технической трудности при выполнении резекции почки.
По данным 3D моделирования опухоль располагалась по задней поверхности в среднем сегменте правой почки, в непосредственной близости от средней и нижней группы чашечек, кровоснабжалась за счет двух ветвей почечной артерии третьего порядка. Учитывая локализацию и близость к чашечно-лоханочной системе, запланирована ретроперионеоскопическая энуклеация опухолевого узла с интрапаренхиматозным клипированием сосудов питающих опухоль.
Выделена задняя поверхность правой почки, основная и добавочная почечные артерии взяты на держалку.
Опухоль выделена из окружающих тканей, намечена зона рассечения капсулы почки.
Почечные артерии пережаты сосудистым зажимом.
Перед энуклеацией рассечена капсула почки вокруг опухоли.
Во время энуклеации ветви почечной артерии третьего порядка клипированы, пересечены. Выполнена энуклеация опухоли.
Выполнено ушивание зоны резекции ниткой V-lock 2-0 на атравматической игле с подкладыванием гемостатической губки. Обшита задняя губа почки.
Контроль гемостаза — кровотечения нет.
Длительность операции составила 85 минут, время ишемии – 16 минут, объем кровопотери – 100 мл. Послеоперационных осложнений не отмечено. Страховой дренаж удален на вторые сутки. При контрольном ультразвуковом исследовании патологических изменений не обнаружено.
Гистологическое заключение: умеренно-дифференцированный светлоклеточный почечно-клеточный рак без инвазии в капсулу почки.
Таким образом, при тщательном отборе пациентов с интрасинусными образованиями почки возможно выполнение малоинвазивных органосохраняющих операций: лапаро- и ретроперитонеоскопических энуклеаций. Данные компьютерной томографии и индекс RENAL не всегда отражают возможность выполнения резекции почки при интрасинусной локализации расположении опухоли. Использование 3D моделирования позволяет более точно оценить расположение образования по отношению к чашечно-лоханочной системе и кровеносным сосудам, определить объем и особенности оперативного вмешательства. Интрапаренхиматозное клипирование ветвей сегментарных артерий, непосредственно кровоснабжающих опухоль, позволяет избежать кровотечения в интра- и послеоперационном периодах.
Рак почки (опухоль) – злокачественное новообразование почки, образующееся из эпителия проксимальных канальцев нефрона, либо из эпителия чашечно-лоханочной системы, имеющее высокую склонность к метастазированию

- Причины, симптомы, диагностика недержания мочи
- Лечение недержания мочи
- Операции при недержании мочи
- Пролапс органов малого таза
- Цистоцеле
- Опущение матки
- Ректоцеле
- Выпадение влагалища
- Лечение опущения и выпадения матки
- Интимная пластика влагалища после беременности и родов
- Гибридная реконструкция тазового дна
- Хирургические сетки
- Упражнения Кегеля при опущении матки
- Причины, симптомы, гиперактивного мочевого пузыря
- Диагностика: Уродинамическое исследование
- Лечение гиперактивного мочевого пузыря
- Симптомы и причины мочекаменной болезни
- Диагностика и лечение мочекаменной болезни
- Хирургическое лечение мочекаменной болезни
- Профилактика мочекаменной болезни
- Стент мочеточника
- Аденома предстательной железы: симптомы и причины
- Аденома предстательной железы: диагностика и лечение
- Рак предстательной железы
- Цистоскопия
- Хирургическое лечение аденомы предстательной железы
- Биопсия предстательной железы
- Лапароскопия в урологии
- Фимоз
- Опущение почки (нефроптоз)
- Цистит
- Уретрит
- Пиелонефрит (воспаление почек)
- Гидронефроз
- Рак мочевого пузыря
- Рак почки
- Варикоцеле
- Гидроцеле
- Эндоскопические методы лечения
Рак почки
Рак почки (опухоль) – злокачественное новообразование почки, образующееся из эпителия проксимальных канальцев нефрона, либо из эпителия чашечно-лоханочной системы, имеющее высокую склонность к метастазированию
Заболеваемость
Рак почки составляет около 3 процентов всех злокачественных опухолей. Заболевание, как правило, выявляют в возрасте 40-70 лет. Заболеваемость раком почки в Санкт-Петербурге в настоящее время среди мужчин составляет около 20 случаев на 100 тыс. населения, среди женщин – 15 на 100 тыс. Заболеваемость среди белых и негров одинакова, у латиноамериканцев примерно на 30 процентов выше. Примерно около 8 тысяч человек ежегодно в России умирают от рака почки. Это примерно 2,78 процентов в структуре смертности от злокачественных опухолей. В настоящее время в 30–40 процентов случаев заболевание выявляют случайно при прохождении проф. осмотра. У 25–30 процентов больных при начальном обследовании выявляют метастазы. Ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволяют с высокой чувствительностью (от 95,2 процентов до 97,1 процентов) выявлять новообразования, в том числе и рак почки даже совсем небольших размеров – от 0,5 см.
Выживаемость напрямую связана с первоначальной стадией заболевания: 5-летняя выживаемость составляет 60–90 процентов у больных с локализованным опухолевым процессом и снижается до 0–13 процентов у больных с распространенным процессом.
Причины возникновения
Причины рака почки до конца не изучены. Существует множество разных мнений о факторах, играющих роль в развитии злокачественной опухоли. Предрасполагающие факторы:
- Курение- повышает риск развития в 2 раза;
- Профессиональные вредности (контакт с асбестом и дубильными веществами);
- Ожирение, сахарный диабет, артериальная гипертония – повышает риск на 25%;
- Неконтролируемый прием некоторых лекарственных препаратов (диуретики, анальгетики, гормональные препараты) увеличивают риск на 30%;
- Наследственная предрасположенность- существует два варианта семейного рака почки, наследуемые по аутосомно-доминантному типу: первый встречается при болезни Гиппеля-Линдау, второй вариант- папиллярный светлоклеточный рак);
Виды рака почки. Классификация.
В зависимости от распространенности опухолевого процесса, методов лечения и, соответственно, прогноза рак почки можно разделить на три типа:
- локализованный (ограниченный почкой),
- местно-распространенный (распространяется за пределы почечной капсулы на окружающие ткани и/или в почечную/нижнюю полую вены),
- генерализованный (метастатический).

Клиническая картина (симптомы)
На ранних стадиях (то есть когда действительно возможно эффективное лечение) рак почки в абсолютном большинстве случаев протекает бессимптомно. Пациент часто считает себя совершенно здоровым и не понимает, как это у него может быть рак? Появление таких жалоб, как гематурия (кровь в моче), боль в поясничной области или припухлость в боковых отделах живота, как правило (но не всегда). Классическая триада симптомов (макрогематурия-кровь в моче, пальпируемая опухоль, боль в пояснице) наблюдается лишь в 10-15 процентов случает и, как правило, свидетельствуют о запущенности процесса. Часть больных отмечает повышение артериального давления, так же могут возникнуть жалобы на отечность ног, появление варикоцеле, тромбоз вен нижних конечностей (при синдроме сдавления нижней полой вены).
Диагностика опухоли и рака почки
1) Лабораторные исследования крови и мочи (часто наблюдаются анемия, ускоренная СОЭ, гематурия). Однако эти симптомы неспецифичны, и их отсутствие не исключает диагноз рака почки.
2) Ультразвуковое исследование (УЗИ)является скрининговым методом диагностики, позволяет определить характер объемного образования почки, дифференцировать с кистозным образованием и солидной опухолью.
3) Мультиспиральная компьютерная томография с контрастированием (МСКТ) является золотым стандартом. Этот метод позволяет точно определить границы опухоли, ее диаметр, положение, а также прорастание опухоли в соседние ткани. Точность в диагностике составляет 95 процентов. Мультиспиральную КТ органов грудной клетки выполняют при подозрении на метастатическое поражение при обычной рентгенографии.

4) Магниторезонансная терапия (МРТ) почек выполняется в том случае, если есть противопоказания к проведению МСКТ. Используется для визуализации протяжённых жидкостных трубчатых структур, таких, как магистральные сосуды, что важно у больных опухолевым тромбозом.
5) Сцинтиграфия почек путём непрямой ангиографии позволяет оценить функцию почек, особенности кровоснабжения, визуализировать опухолевое образование.
6) Ангиография в основном проводится при планировании эмболизации почечных артерий.
7) Биопсия опухоли почки проводится с целью уточнения природы опухоли (злокачественная или доброкачественная), её гистологического типа и градации.
Лечения опухоли и рака почки.
Единственный метод, позволяющий сегодня излечить человека от рака почки, – радикальное хирургическое вмешательство, в результате которого полностью удаляется или разрушается злокачественная опухоль. В зависимости от размера новообразования и его локализации, операция может быть органоуносящей (удаление почки – радикальная нефрэктомия) или органосохраняющей (резекция почки). Решение о том, какая тактика (резекция или удаление почки) будет предпринята в каждом конкретном случае, принимает хирург, основываясь на объективные факторы (характеристика рака почки, состояние здоровья пациента и др.).
К сожалению, сегодня в большинстве стационаров РФ, даже когда резекция почки возможна, чаще всего выполняется нефрэктомия (удаление почки). Дело в том, что формально (в соответствии с клиническими рекомендациями) удаление почки – стандартная методика лечения локализованного рака почки. При этом не имеет значения, ЧТО это за новообразование - возможно ли радикально его удалить в пределах здоровой ткани почки.
Органосохраняющая операция. Количество локальных рецидивов составляет 4–10 процентов. Тем не менее общая выживаемость этих больных равна таковой у больных с подобной стадией, подвергшихся радикальной нефрэктомии. Таким образом, органосохраняющее лечение оправданно у больных с небольшими опухолями (до 4 см) и нормальной контралатеральной функцией почки.
Не секрет, что резекция почки с новообразованием – намного более сложная и опасная операция, чем удаление почки, требующая соответствующего опыта хирурга и оснащения клиники. Именно поэтому, имея формальные основания для своих действий, большинство специалистов предпочитают не искать приключений для себя и пациента и удаляют орган, пораженный совсем небольшой опухолью в почке.
В связи с вышесказанным, если у Вас обнаружили рак (злокачественную опухоль) почки размером менее 3-4 см – не спешите идти на удаление почки. Лучше потратить время и силы и выяснить – возможна ли в Вашем случае органосохраняющая операция. Почка – жизненно важный орган. Воспаление или камень почки в оставшемся единственном органе – ситуация, уверяю Вас, крайне неприятная.
Резекция почки может быть выполнена открытым способом и лапароскопически. На данный момент, основываясь на международные данные, можно с уверенностью сказать, что в большинстве случаев лучше все-таки делать открытую операцию – она позволит достичь наилучших онкологических и функциональных результатов и будет более безопасна. Вероятно, по мере развития эндоскопических технологий, это позиция претерпит изменения.
Энуклеацию выполняют, если маленькие опухолевые узлы в почке окружены со всех сторон плотной соединительнотканной псевдокапсулой, которая позволяет удалить опухоль сравнительно бескровным способом с максимальным сохранением окружающей паренхимы. Энуклеация заключается в циркулярном разрезе паренхимы почки вокруг опухоли с последующей диссекцией тупым путём в слое между псевдокапсулой и окружающей паренхимой. Преимущество энуклеации заключается в удалении опухоли из любого сегмента почки. Основной недостаток — сомнительная радикальность из-за возможного прорастания псевдокапсулы опухолью и выхода за её пределы
В последнее десятилетие развиваются и альтернативные органосохраняющие методики лечения опухолей и рака почки – криоаблация, радиочастотная аблация, разрушение опухоли почки высокоинтенсивным фокусированным ультразвуком и др. Пока все эти подходы находятся, по большому счету, в экспериментальной фазе и судить об их эффективности рано.
В последнее десятилетие развиваются и альтернативные органосохраняющие методики лечения опухолей и рака почки – криоаблация, радиочастотная аблация, разрушение опухоли почки высокоинтенсивным фокусированным ультразвуком и др. Пока все эти подходы находятся, по большому счету, в экспериментальной фазе и судить об их эффективности рано.
Несмотря на все более широкое внедрение органосохраняющей хирургии в клиническую практику, основным методом лечения рака почки остается удаление пораженного органа – нефрэктомия (удаление почки). В зависимости от фазы опухолевого процесса возможно несколько вариантов выполнения этой операции: лапароскопически (через проколы кожи), открытым забрюшинным доступом (разрез в поясничной области) и с помощью лапаротомии (разрез живота). Главное, что нужно учитывать при выборе доступа, - это необходимость радикального (полного) удаления новообразования при минимальном риске для пациента, что включает в себя удаление почки и околопочечной клетчатки, резекцию надпочечника (в 4 процентов случаев). Преимущества по сравнению с простой нефрэктомией — меньшее количество местных рецидивов.
При метастазивании опухоли в различные группы лимфатических узлов выполняется лимфаденэктомия- удаление всей жировой клетчатки с лимфатическими узлами, окружающей магистральные сосуды, от уровня ножек диафрагмы до бифуркации аорты и нижней полой вены.
Поиск и подбор лечения в России и за рубежом
- Заявка на лечение
- Клиники и центры
- Сотрудничество
- Контакты
Разделы медицины

Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ РАКА ПОЧЕК
При отсутствии метастазов (вторичного поражения других органов человеческого организма), хирургическое лечение – единственный метод, позволяющий надеяться на полное удаление опухоли и дающий надежду на излечение. Таким образом, хирургическое лечение – основной метод, использующийся в медицине уже более 100 лет.
При раке почки используются несколько видов хирургических вмешательств на почке:
Радикальная нефрэктомия
Радикальная нефрэктомия – это наиболее часто использующийся вид оперативного вмешательства при раке почки. Он заключается в полном удалении пораженной почки вместе с окружающей жировой тканью. Иногда, при опухолях верхних отделов почки она удаляется вместе с надпочечником.
Радикальная нефрэктомия – достаточно объемная и травматичная операция, она выполняется только под общим наркозом. В специализированных онкологических и онкоурологических отделениях, где эта процедура поставлена на поток и успешно используется много лет, как правило, операция проходит успешно, с небольшим процентом осложнений.
Осложнения нефрэктомии:
Кровотечение (чрезмерное кровотечение) во время или после операции
Отказ оставшейся почки
Повреждение, окружающих органов (например, селезенки, поджелудочной железы, толстого или тонкого кишечника) и кровеносных сосудов (например, аорты, полой вены)
Пневмоторакс (воздух в грудной полости, вне легких)
У больных, неспособных перенести операцию (например, пациенты с тяжелой болезнью сердца) может использоваться артериальная эмболизация. При этой процедуре катетер вводится в артерию в паху, которая поставляет кровь злокачественной почке. Маленькая часть материала (например, желатиновая губка) вставляется в катетер, чтобы отключить кровоснабжение, разрушая опухоль и орган. Почка удаляется позднее, если пациент в состоянии перенести операцию.
В последнее время все чаще и чаще вместе с удалением почки операцию дополняют удалением лимфатических узлов, расположенных вдоль самых крупных кровеносных сосудов брюшной полости – аорты и нижней полой вены (так называемая лимфаденэктомия), так как они уже могут быть поражены опухолью и многие исследования показывают эффективность этой процедуры в плане улучшения общего результата лечения.
Иногда, при достижении опухолью больших размеров, в почечной вене и нижней полой вене может появляться опухолевый тромб. Это опасное осложнение опухоли и в этом случае удаление почки сопровождается вмешательством на нижней полой вене (сосудистая операция). Оно заключается в рассечении стенки вены и удалении тромба из ее просвета, если это технически возможно.
Иногда нефрэктомию применяют и при раке почки с метастазами – для уменьшения опухолевой массы в организме человека, для уменьшения опухолевой интоксикации и улучшения качества жизни пациента.
Послеоперационный прогноз Второй наиболее распространенный тип опухоли - почечно-клеточный рак. После удаления основного поражения непосредственный регресс встречается приблизительно в 0.5% случаев. При метастазах, прогноз зависит от степени распространения и интервала между удалением почки и появлением метастазов. В целом, 5-летняя выживаемость составляет приблизительно 40-45 %.
Резекция почки
Резекция почки – это операция, при которой удаляется не вся почка, а только ее часть, содержащая опухоль. Это допускается при небольших размерах опухоли (обычно не более 4 сантиметров), когда она располагается вдалеке от центра почки (там, где проходят крупные кровеносные сосуды и формируется почечная лоханка и мочеточник).
Бывают ситуации, когда резекция почки – единственный выход для больного раком почки. Например, в случае, когда вторая почка уже удалена ранее по какой-либо причине, или в обеих почках имеются опухоли, требующие удаления (ведь полное удаление обеих почек несовместимо с жизнью). Бывает и так, что у пациента уже имеется хроническая почечная патология, снижающая их функцию, тогда удаление целой почки очень нежелательно (ведь при этом вдвое снижается объем почечной ткани, которая и без того плохо работает) и приходится прибегать к резекции почки.
Как и радикальная нефрэктомия (полное удаление почки с окружающей жировой клетчаткой), резекция почки может быть дополнена удалением лимфатических узлов брюшной полости около крупных сосудов (так называемая лимфаденэктомия).
Энуклеация опухоли
У энуклеации при раке почки есть один основной недостаток – сомнительная радикальность (уверенность в полном удалении всей опухолевой ткани) из-за возможного прорастания опухоли за пределы капсулы, однако она применяется в тех случаях, когда еще большее расширение объема операции и выполнение полного удаления почки (нефрэктомии) или части почки (резекция) крайне нежелательно по тем или иным причинам.
Хирургическое лечение применяется и при наличии метастазов рака почки в других органах.
Наиболее часто оно выполняется, когда метастаз один, в течение времени наблюдения не появляются новые или они исчезли под воздействием лекарственного лечения. В этих случаях удаление первичной опухоли в почке может быть выполнено одновременно с удалением метастаза или по очереди в разное время. К сожалению, при множественных метастазах, их удаление, как правило, не приносит пользы и не продляет жизнь больному.
При метастазах в легкие производят удаление части ткани легкого. Возможны оперативные вмешательства и при метастазах в головной мозг, печень или кости скелета.
В последние годы научно-технический прогресс сделал огромный шаг вперед. Новые, современные медицинские технологии позволяют сделать процесс лечения более быстрым, более щадящим по отношению к организму пациента, с их помощью врачи достигают минимальной травматичности при хирургических вмешательствах.
Лапароскопическая хирургия
Лапароскопические операции – операции, выполняющиеся через маленькие проколы на животе без большого разреза, распространяются все шире и шире. Их несомненный плюс – это хороший косметический эффект – вместо длинного (до 20 см) шрама на животе остается 3-4 маленьких (1-2 см) рубчика. Кроме этого, значительно снижается операционная травма для организма человека, буквально на следующий день пациент уже ходит, а через несколько дней может даже уже быть выписанным домой. Также снижается расход медикаментов (обезболивающих и так далее).
Через проколы выполняются практически все существующие на настоящий момент операции на органах брюшной полости, в том числе и операции по поводу рака почки. Через проколы можно выполнить практически любой объем на почке – от полного удаления почки и окружающих тканей (радикальная нефрэктомия) до операций по поводу простых кист почек.
В настоящее время лапароскопические операции по поводу рака почки требуют специально обученной хирургической бригады и соответствующей сложной видеоаппаратуры и инструментария и выполняются далеко не во всех онкологических диспансерах.
С другой стороны, не вызывает сомнения, что этот вид малотравматичных вмешательств с течением времени может значительно потеснить обычные операции.
Кроме операций по удалению почки полностью или частично разработаны вмешательства, позволяющие ликвидировать опухоль, не затрагивая окружающую почечную ткань.
Наиболее всего это применимо для опухолей небольших размеров, лежащих вдалеке от крупных кровеносных сосудов и мочевыводящих путей и обладающих невысоким риском рецидивирования и метастазирования в последующем, после их удаления. Технически такие операции часто осуществляются даже без операции – все процедуры проводятся путем введения специальных электродов через кожу под контролем ультразвукового исследования или компьютерной томографии. Разработана специальная аппаратура, позволяющая разрушать опухоль путем воздействия на нее ультразвуковыми волнами высокой интенсивности, лазерным излучением, микроволнами, холодовым агентом или радиоволнами высокой частоты.
Рассмотрим эти методы более подробно на примере криовоздействия (холодового - криоабляция) и радиочастотной абляции.
Криоабляция
При криоабляции основной повреждающий опухолевую ткань фактор – это холод.
В процессе операции происходит быстрое понижение температуры в зоне опухоли до -35 градусов Цельсия, что лишает клетки жизнеспособности.
Криоабляция может осуществляться как открытым доступом (через большой разрез на передней брюшной стенке, или пояснице), так и через малотравматичные доступы (лапароскопически или через проколы кожи над почкой под контролем ультразвука или компьютерной томографии).
Радиочастотная абляция – РЧА
При радиочастотной абляции (РЧА) при воздействии на опухоль возникает, наоборот, не замораживание опухоли, а ее разогревание до высокой температуры, и, вследствие этого, разрушение клеток опухоли (некроз).
После проведения абляции по одной из вышеперечисленных методик через некоторое время проводят контрольное исследование (как правило, компьютерную томографию) и оценивают, полностью ли разрушилась опухоль и не требуется ли повторного сеанса лечения. Если это необходимо, лечение повторяют до достижения полного разрушения опухоли. Такие малотравматичные лечебные процедуры применяются и для лечения метастазов в легкие или печень, если это возможно, что позволяет осуществлять более эффективный контроль над опухолью и улучшать непосредственные и отдаленные результаты лечения.
(495) 50-253-50 - бесплатная консультация по клиникам и специалистам
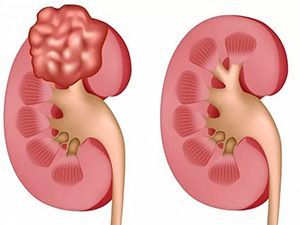
Ангиомиолипома почки (другое название — гамартома) — это доброкачественная опухоль почки. Женщины болеют чаще мужчин в 4 раза, проявления встречаются в среднем и старшем возрасте. По статистике — это одно из самых часто встречающихся новообразований почек.
Опухоль образуется жировой тканью, гладкими мышцами, эпителием и кровеносными сосудами. Гамартомы встречаются и в других органах, в том числе гипоталамусе, легких и коже. В почках встречается именно ангиомиолипома, в которой превалирует мышечная ткань и сосуды. Опасность ангиомиолипомы почки в том, что ткани растут неравномерно, могут перерождаться, сосуды могут образовывать аневризмы, которые склонны к разрыву.
- Первичная консультация - 2 700
- Повторная консультация - 1 800
Причины возникновения и формы ангиомиолипомы почки
- Стоимость: 2 700 руб.
Достоверные причины возникновения ангиолипомы неизвестны. Продолжаются дискуссии о том, является ли изолированная ангиомиолипома врожденной или приобретается в течение жизни. Доказан аутосомно-доминантный тип наследования таких опухолей, когда мутантный ген передается по мужской линии.
Приобретенная опухоль может быть связана с гормональной перестройкой во время беременности, развитием других типов опухолей (особенно сосудистых и соединительнотканных). Ангиомиолипома также может развиваться при различных поражениях почек — от травм до хронических воспалений.
Известны две формы заболевания:
- Спорадическая или изолированная, которая развивается самостоятельно, вне связи с другими патологиями. Это единичная опухоль, заключенная в капсулу, развивающаяся в одной почке в мозговом или корковом слое. Часто встречаемая форма, обнаруживается в 9 случаях из 10.
- Синдром Бурневиля–Прингла или врожденная форма, развивающаяся на фоне туберозного склероза. При этой форме обнаруживаются множественные ангиомиолипомы в обеих почках.
Строение ангиомиолипомы может быть типичным и атипичным: при типичном присутствуют все типы тканей (жировая, мышечная ткань, эпителий, сосуды), а при атипичном отсутствует жировая. Выясняется это только при гистологическом исследовании пунктата или удаленного при операции препарата.
Симптоматика ангиолипомы
- Стоимость: 10 000 руб.
Проявления заболевания зависят от размера: до 4 см в диаметре опухоль ведет себя бессимптомно. Однако и при увеличении ангиомиолипома почки может долго не проявлять себя. Так, у 80% обследованных обнаруживаются образования размером 5 см, а у 18% — 10 см, найденные случайно при исследовании почек по другому поводу.
Размер в 4-5 см считается предельно безопасным, поскольку у подавляющего большинства людей никаких симптомов при этом нет. В дальнейшем опухоли требуется больше кислорода. Мышечная ткань формируется быстрее сосудов, которые не успевают за ростом мышц.
В итоге сосуды растягиваются, нагрузка на них в разы увеличивается. В стенках сосудов образуются участки истончения и аневризмы, которые легко рвутся. К тому же сама структура сосудистой стенки в опухоли редко бывает нормальной. Кровоизлияния – наиболее частые осложнения таких опухолей.
Ангиомиолипома почки может проявлять себя таким признаками:
- тупые боли или дискомфорт в пояснице и животе на стороне опухоли;
- быстрая утомляемость, слабость;
- увеличение почки или ясно прощупываемое округлое эластичное уплотнение в животе;
- примесь крови в моче;
- скачки артериального давления.
К осложнениям заболевания относятся также сдавление соседних органов, некроз тканей опухоли, сосудистый тромбоз и раковое перерождение. Иногда опухоль остается доброкачественной, но образуются мелкие узелки в соседних органах, часто в печени.
Диагностика ангиолипомы
На начальной стадии формирования ангиомиолипома обнаруживается случайно на УЗИ или при рентгенологическом исследовании. При болях в пояснице различной интенсивности проводится инструментальная диагностика, которая быстро устанавливает патологию. Обязательно назначается лабораторное исследование мочи и крови. В моче обнаруживается микро- или макрогематурия.
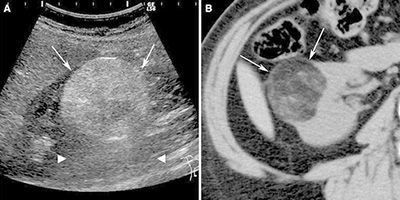
Чаще всего опухоль обнаруживается на УЗИ в виде округлого изолированного участка сниженной эхогенности. Типичное расположение, округлая форма и однородность говорят в пользу того, что это ангиомиолипома. Небольшие изолированные опухоли чаще обнаруживаются в правой почке. Поражение левой почки бывает реже.
Второй по информативности метод обследования — мультиспиральная компьютерная томография (МСКТ) с контрастированием. Это мультисрезовое исследование, которое позволяет изучить структуру почки в режиме реального времени. При МСКТ можно хорошо оценить кровоснабжение почки, кровоток в опухоли.
Также для диагностики применяется МР-томография, при которой лучше видны мозговое и корковое вещество почки. Эти методы взаимно дополняют друг друга. Кроме того, при МРТ не используется рентгеновское излучение, что важно для некоторых категорий пациентов.
Ультразвуковая ангиография (дуплексное сканирование почечных артерий) используется для визуализации сосудов. Если исследование обнаруживает опухоль в виде клубка сосудов, то на мониторе четко прослеживаются изменения сосудистой стенки, расширения, сужения и другие образования.
При подозрении на ангиомиолипому может быть выполнена биопсия ткани опухоли, которая проводится под ультразвуковым контролем или во время эндоскопической операции. Гистологическое исследование позволяет уточнить диагноз.
Методы исследования подбирает лечащий врач в зависимости от особенностей конкретного случая.
Читайте также:



