Что такое эмбриональная киста широкой связки
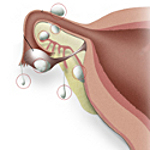
Параовариальная киста – опухолеподобное полостное образование, формирующееся из придатка яичника. Параовариальная киста может протекать бессимптомно или вызывать периодические боли в животе и пояснице; иногда киста сопровождаться нарушением менструального цикла и бесплодием. Осложнениями могут служить нагноение пароовариальной кисты, перекрут ножки, разрыв капсулы. Диагностируется параовариальная киста с помощью влагалищного исследования и УЗИ. Лечение заключается в вылущивании кисты с сохранением яичника и маточной трубы.
- Характеристика параовариальной кисты
- Симптомы параовариальной кисты
- Диагностика параовариальной кисты
- Лечение параовариальной кисты
- Осложнения параовариальной кисты
- Прогноз при параовариальной кисте
- Цены на лечение
Общие сведения
Параовариальная киста располагается интралигаментарно, в пространстве, ограниченном листками широкой маточной связки, между яичником и фаллопиевой трубой. Это однокамерное полостное образование, возникающее при нарушении эмбриогенеза из канальцев рудиментарного образования - околояичникового придатка (параовария). Параовариальная киста обычно выявляется в период половой зрелости, в возрасте от до 20 до 40 лет, реже – в пубертате. В гинекологии параовариальные кисты встречаются в 8-16% среди всех выявляемых дополнительных образований яичников.
Характеристика параовариальной кисты
Параовариальная киста представляет собой гладкостенное образование овальной или округлой формы, тугоэластической консистенции, расположенное сбоку или над маткой. Стенки параовариальной кисты тонкие (1- 2 мм) и прозрачные, внутри имеют выстилку из однорядного плоского, кубического и цилиндрического эпителия. Паровариальная киста заключает в себе однородную по характеру, прозрачную водянистую жидкость с большим количеством белка и малым содержанием муцина.
Вдоль верхнего полюса параовариальной кисты проходит расширенная маточная труба; у задне-нижней поверхности располагается яичник. Кровоснабжение полостного образования осуществляется сосудами брыжейки, фаллопиевой трубы и собственными сосудами стенки кисты. Ножка параовариальной кисты образована листком широкой связки, иногда – собственной связкой яичника и маточной трубой.
Параовариальная киста малоподвижна, растет медленно и длительно может иметь незначительные размеры. Увеличение кисты происходит вследствие накопления содержимого и растяжения ее стенок. Средние размеры симптомных параовариальных кист – 8-10 см; в редких случаях величина кисты может достигать головки новорожденного. Параовариальные кисты никогда не малигнизируются.
Увеличению и росту параовариальной кисты могут способствовать воспаления яичника и придатка матки (оофориты, аднекситы), эндокринные заболевания (в т. ч., гипотиреоз), раннее половое развитие, неоднократное хирургическое прерывание беременности, ИППП, бесконтрольная гормональная контрацепция, инсоляция (загар в солярии или под солнцем), локальная гипертермия (горячие общие ванны, прогревания). Тенденция к увеличению параовариальной кисты наблюдается в период беременности.
Симптомы параовариальной кисты
Параовариальные кисты небольших размеров (диаметром 0,5-2,5 см) не имеют клинической симптоматики. Симптомы обычно появляются, когда параовариальная киста достигает размеров 5 и более см. При росте кисты наблюдаются периодические ноющие или распирающие боли в боку и крестце, не связанные с менструацией и овуляцией, усиливающиеся при активности и нагрузке и спонтанно купирующиеся.
Сдавливание мочевого пузыря или кишечника вызывает дизурические расстройства, запоры или часты позывы к дефекации; может отмечаться диспаурения и увеличение живота. В некоторых случаях на фоне параовариальных кист развиваются нарушение менструального цикла и бесплодие. При осложненных вариантах параовариальной кисты (перекруте ножки, разрыве капсулы) развивается симптоматика острого живота.
Диагностика параовариальной кисты
Обнаружение параовариальной кисты чаще происходит во время планового УЗИ или консультации гинеколога, иногда – при выполнении диагностической лапароскопии по поводу бесплодия. При бимануальном гинекологическом исследовании сбоку или над маткой пальпируется одностороннее безболезненное опухолеподобное образование, имеющее гладкие контуры, эластическую консистенцию, ограниченную подвижность.
В процессе трансвагинального УЗИ определяется округлое или овоидное тонкостенное образование с однородным анэхогенным содержимым, реже - с мелкодисперсной взвесью внутри. Эхоскопическим критерием параовариальной кисты служит визуализация интактного яичника. Параовариальную кисту дифференцируют с внематочной беременностью, кистой яичника, истинными опухолями яичника.
Лечение параовариальной кисты
В отличие от функциональных ретенционных образований яичника (кисты желтого тела, фолликулярной кисты) параовариальные кисты самостоятельно не исчезают. Бессимптомная параовариальная киста малых размеров может быть оставлена под динамическое наблюдение. Однако в связи с тем, что параовариальные кисты диагностируются у пациенток репродуктивного возраста, нередко осложняются и не всегда правильно дифференцируются, в их отношении предпочтительна хирургическая тактика – энуклеация кисты. Также плановое удаление параовариальной кисты требуется перед планированием беременности или ЭКО.
Удаление параовариальной кисты, как правило, производится в ходе оперативной лапароскопии, реже - лапаротомии. При неосложненном течении параовариальной кисты в ходе операции рассекается передний листок широкой маточной связки, и киста вылущивается из интралигаментарного пространства. Яичник и маточную трубу при энуклеации параовариальной кисты сохраняют. После удаления параовариальной кисты благодаря ретракционным свойствам деформированная маточная труба сокращается и принимает прежнюю форму. В исключительных случаях возможно проведение прицельной пункции параовариальной кисты с аспирацией серозного содержимого и одномоментным введением в нее спирта, способствующего облитерации полости.
Осложнения параовариальной кисты
При интенсивной физической нагрузке, резких изменениях положения тела, чрезмерной инсоляции или локальном гипертермическом воздействии параовариальная киста может осложняться перекрутом ножки, нагноением содержимого, разрывом капсулы.
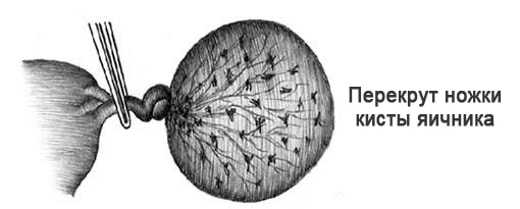
При перекруте ножки кисты происходит пережатие маточной связки, нервных и сосудистых стволов, нередко – маточной трубы. В этом случае развивается некроз параовариальной кисты, который сопровождается резким ухудшением самочувствия: схваткообразными болями по всему животу, не снимающимися приемом анальгетиков; напряжением переднем брюшной стенки, задержкой газов, тахикардией, падением АД, бледностью кожи, липким холодным потом.
Нагноение параовариальной кисты бывает вызвано лимфогенным или гематогенным заносом болезнетворной микрофлоры. Данное осложнение проявляется лихорадкой с t° до 38-39 ºС, интоксикацией, резкой разлитой болезненностью в животе, рвотой. При разрыве параовариальной кисты отмечаются общие явления шока, резкие боли, признаки внутреннего кровотечения. Все осложнения параовариальной кисты требуют экстренного оперативного вмешательства в объемах, диктуемых клинической ситуацией (например, оофорэктомия, аднексэктомия).
Прогноз при параовариальной кисте
Зачатие на фоне параовариальной кисты вполне вероятно, однако, с увеличением матки и ее выходом за пределы малого таза возрастают риски перекрута ножки кисты. Ведение беременности у пациенток с параовариальной кистой требует постоянного динамического отслеживания состояния образования.
После хирургического лечения параовариальной кисты рецидивов не отмечается, поскольку рудиментные ткани, из элементов которых формируется образование, целиком удаляются. Современная гинекология рекомендует планировать беременность не ранее, чем через 3-4 менструальных цикла после проведенной операции.
Дермоидная киста, она же тератодермоидная — разновидность тератомы, которая структурно представляет собой кисту. Тератома — особый подвид опухолей, как правило, доброкачественных, которые формируются ещё в процессе эмбриогенеза из первичных половых клеток (гоноцитов) или эктодермы. 
Особенности новообразования
Тератома отличается от типичных доброкачественных опухолей. Доброкачественное новообразование — это просто дополнительное разрастание какой-либо ткани (кожи, мышечной ткани, хрящевой ткани). Она представлена нормальными клетками соответствующей ткани.
Содержимое, наполняющее дермоидную кисту, это не только полости.
Подобная структура содержит законченные анатомические элементы:
Попросту, это эпителиальная капсула, содержащая элементы всех прочих тканей и органов и доходящая в диаметре до 20 см (но это крайне редко, типичный размер кисты 2-3 см).
Данная патология имеет код по МКБ 10 от D10 до D36 (так, D27 новообразование яичника доброкачественного характера).
Виды и места локализации
Область малого таза и область головного мозга — вот две большие зоны, где, в основном, дислоцируется новообразование.
У женщин обнаруживают, чаще всего, в яичнике (20% от всех видов кисты яичника), у мужчин — образование в яичке.
У детей младше 12 лет диагностируется дермоидная киста копчика (в крестцовой/копчиковой зоне).
В головном мозгу патология может обнаруживаться независимо от возраста или пола, здесь нет никакой корреляции.
Но тератома бывает и в других местах:
- на голове и челюстно-лицевой области: за ухом, на поверхности лба, на веках, губах, переносице, носогубных складках, на затылке;
- на шее, особенно в зоне лимфатических узлов и яремной ямки;
- во рту: внутренняя сторона губ, щёк, язык;
- в зоне переднего средостения, ягодиц, абдоминальной области;
- если образование зарегистрировано в параректальной клетчатке, то это пресакральная тератома;
- в зоне шейки матки.
Если заболевание проявляется на лице, та же дермоидная киста века, то она хорошо визуализируется, что гарантирует раннюю диагностику. Чего не скажешь, когда патология сформирована внутри организма.
Интересна связь частоты встречаемости и локализации:
- 1% (плюс-минус 0,8%) от всех первичных опухолей ЦНС;
- до 20% от всех кистозных заболеваний яичников (после менопаузы от данной цифры следует отнять 6%);
- 3,4% от всех доброкачественных патологий у пациентов младше 12 лет;
- 9% среди всех видов кист глазного яблока и глазницы;
- 22% от всех доброкачественных новообразований конъюнктивы.
Основные причины

Механизм развития дермоидной кисты до конца не ясен. Однако базовые основы патологии определены.
Согласно распространённой теории тератома есть ничто иное, как паразитический сиамский близнец в крайней степени недоразвития.
Это подтверждается и морфологией новообразования: органический мешочек сверху гладкий, а внутри шероховатый и наполненный разнообразными тканями и анатомическими элементами (волосы, кожа, зубы, хрящи, мышцы).
Конкретные причины возникновения можно обозначить:
- генетический фактор;
- инфекционные патологии, перенесенные матерью в период беременности;
- алкоголизм, курение, употребление наркотических веществ и фармацевтических препаратов (так, очень опасны антибиотики тетрациклинового ряда, которые обладают направленным тератогенным действием);
- воздействие ионизирующего излучения.
Симптоматика

Дермоидная опухоль во многих случаях обнаруживается совершенно случайно.
Симптомы заболевания определяются тремя моментами:
- локализация новообразования;
- объём опухоли;
- её качественные характеристики.
Если опухоль располагается на лице или в области копчика, вообще на поверхности тела, её диагностика не составляет никакого труда. Киста выявляется при первичном осмотре.
Иное дело, когда патологическая структура дислоцирована где-то в зоне внутренних органов, как правило, в яичнике или головном мозгу. При этом варианте в 70% всех подобных случаев наблюдается бессимптомная картина. И обнаружение патологии происходит случайно при плановом медосмотре, УЗИ.
Проявление симптоматики почти наверняка означает, что дермоидная киста стала достаточно крупных размеров.
Если это зона яичника, отмечаются:
- периодические тянущие боли внизу живота;
- затруднённое мочеиспускание и дефекация, при этом возможны болевые симптомы;
- боль (диспареуния) и дискомфорт при половом акте.
Если достаточно крупная киста находится в зоне глазницы/глазного яблока, то периодически отекает веко. Крупная киста способна сместить глазное яблоко и вызвать болевой синдром.
В головном мозгу тератома в большинстве подобных случаев выбирает область задних отделов третьего желудочка или зону шишковидной железы (эпифиза). И почти никогда не обнаруживается в задней черепной ямке.
Локализация в ЦНС — одна из самых проблематичных. Она может протекать совершенно бессимптомно. А может вызывать смазанную неврологическую картину.
Диагностика

Дермоидные кисты обнаруживаются следующими методами:
- Визуально при первичном клиническом осмотре.
- С помощью ультразвукового исследования (наиболее актуально для локализации в яичнике).
- С помощью магнитно-резонансной томографии (к подобному обследованию прибегают, если есть подозрение на кисту головного мозга).
Иногда сдаются анализы на онкомаркеры, среди которых наиболее значимы СА 125 и НЕ 4, но всё равно они имеют на фоне всей остальной диагностики второстепенное значение.
Часто результаты этих анализов ложноположительные. Например, из-за хронического очага воспаления в организме.
Чтобы получить квалифицированную медицинскую помощь обязательно проконсультируйтесь с врачом.
Описываемое здесь заболевание требует участия нескольких специалистов (в зависимости от локализации кисты, степени её опасности в плане перерождения):
- хирург (общий, детский, челюстно-лицевой, проктолог, нейрохирург) — главный базовый специалист при данной проблеме;
- невролог — актуален, если патология обнаружена в головном мозгу;
- офтальмолог — киста в зоне глазного яблока;
- гинеколог — киста яичника;
- онколог — данный специалист занимается мониторингом на предмет малигнизации;
- терапевт — общее наблюдение.
Большое значение имеет время медицинского осмотра. Если киста незрелая, то она может быть очень малых размеров. И ее могут пропустить даже при УЗИ. Особенно, если УЗИ не будет направлено на поиск кисты.

Среди анализов крови имеют смысл только анализы на онкомаркеры.
Помимо уже упомянутых выше, могут проводить расширенные, дополнительные:
- CA 19-9;
- РЭА;
- М-CSF.
Общий анализ крови делают редко, но он может показать наличие в организме очага воспаления и общий статус организма.
Важно подробное описание исследования тератомы на УЗИ:
- точное место расположение;
- точные габариты;
- присутствие полостей и жидкости;
- твердое содержимое;
- строение капсулы.
Выявление размеров и определение характера новообразования (зрелая или незрелая) поможет определить срочность лечения.
Совсем маленькую кисту без признаков какой-либо динамики лучше не трогать.
Существует УЗИ навигация, под которой проводится лапароскопическое исследование.
Лапароскопия — это диагностическая и лечебная хирургическая процедура, при которой в брюшную полость через небольшой разрез (в среднем 1 см) вводится лапароскоп (телескопический аппарат, представляющий собой гибкую систему линз с возможностью цифровой видеопередачи).
А также закачивается небольшое количество углекислого газа для создания оперативного пространства.
Микрохирургическими инструментами производится оперативное вмешательство и забор биоматериала на гистологическое исследование.
Методы лечения
Дермоидное образование относится к тем патологическим структурам, которые либо не трогают, либо подразумевается их полное удаление. Лечение дермоидной кисты, если оно необходимо, может быть только хирургическое.
Многие пациентки с подобной кистой в яичнике надеются, что поможет гормональная терапия. Опасаясь за здоровье яичника, они требуют лечение без операции. Но в данном случае путают дермоидное образование с фолликулярным, которое при небольших размерах действительно может быть устранено медикаментозной терапией.
Хирургическое лечение проводят в следующих случаях:
- произошли осложнения, например, повреждения капсулы;
- новообразование очень крупное (больше 6 см в диаметре);
- киста начала нарушать работу внутренних органов, с которыми она соприкасается;
- киста начала проявлять признаки малигнизации.
Удаление дермоидной кисты по сложности и длительности сильно меняется в зависимости от того, где располагается новообразование и каков его объём. Анестезия может быть местной или общей (седация).
Если простую копчиковую дермоидную кисту хирург устранит за несколько минут, то изъятие новообразования из головного мозга способно занять несколько часов.
Лапароскопия дермоидной кисты сегодня считается золотым стандартом хирургического лечение подобной болезни.
Благодаря плюсам этой методики:
- малая травматичность;
- быстрое послеоперационное восстановление;
- практически полное отсутствие следов хирургического вмешательства на теле.
Высока вероятность, что после лапароскопии даже не потребуется госпитализация.
Беременность — это физиологический процесс, который в идеале лучше планировать. Всегда рекомендуется всесторонне обследоваться перед беременностью.
Если тератома в зоне яичника обнаружена, то врач вместе с пациенткой индивидуально определяет все риски. Если риск оказывается слишком высок, то рекомендуется сперва пролечить патологию, а уже после беременеть. Далеко не всегда дермоид означает полное удаление яичника.
Пациенткам рекомендуется сделать анализ овариального резерва (проверка антимюллерова гормона). Если резерв окажется низким, то врач после удаления патологической структуры не коагулирует ложе яичника, а может использовать, например, безопасный итальянский гемостатик Percklot.
Эта методика специально разработана для сохранения фолликулярного запаса яичника, который изначально беден.
Хирургическое лечение в данном случае не подрывает репродуктивную способность женщины.
Вовремя самой беременности хирургическое вмешательство, даже если оно актуально, откладывается на послеродовой период. Проведение операции здесь допустимо только по жизненным показаниям.
Дермоид у ребенка
У ребенка это образование обнаруживается почти всегда:
- в крестцово-копчиковой зоне;
- на лице;
- либо на шее.
На лице, как правило, страдают глаза у ребенка и надбровные дуги.
В области шеи у ребенка, обычно, поражается зона подчелюстных лимфоузлов.
У грудничка или вообще новорожденного тератома требует особого внимания. В младенческом возрасте опасность осложнений всегда выше. Возможно, поэтому детям при обнаружении данной патологии почти всегда прописывают хирургическое лечение.
Если взрослому часто достаточно местной анестезии, то в случае с ребенком используется общая по очевидным причинам.
Возможные осложнения
Очевидно, что большую опасность представляют внутренние дермоиды, непосредственно касающиеся внутренних органов.
Экстренная помощь здесь только хирургическая. Человека необходимо срочно доставить в ближайшую клинику для проведения операции.
При подключении гнойного процесса обязательна последующая терапия антибиотиками. Иногда после удаления дермоида могут повторно появляться ложные кисты, в том же месте.
Советы врача
Как уже говорилось, подобные новообразования не рассасываются. Зато активно делящаяся структура может перейти в злокачественное образование.
Поэтому при постановке диагноза по МКБ 10 D10-D36 необходимо вести мониторинг:
- регулярно делать УЗИ;
- при необходимости сдавать кровь на онкомаркеры.
Такую редкую патологию как дермоидный синус, учитывая, что наблюдается она, в основном, у детей, лучше устранять сразу. Во-избежании риска серьезного заражения.
Заключение
Дермоидная киста успешно лечится. Поскольку это всё-таки доброкачественное новообразование, то для большинства пациентов она проходит без каких-либо последствий.
Аннотация научной статьи по клинической медицине, автор научной работы — Лабузов Дмитрий Сергеевич, Савченков Александр Леонидович, Салопенкова Анна Борисовна
Параовариальная киста ретенционное образование, развивается из эмбрионального остатка вольфова канала. Размеры кисты от небольшого до гигантского. Специфических клинических проявлений у параовариальной кисты нет. Целью работы явилось описание собственного редкого наблюдения параовариальной кисты больших размеров у девочки 14 лет. Для уточнения диагноза выполнены: клиническое обследование, ультразвуковое исследование и мультиспиральная компьютерная томография органов брюшной полости и забрюшинного пространства. Выявлено кистозное образование с четкими контурами, тонкими стенками, размером 240×194×80 мм, занимает более 2/3 объема брюшной полости. Выполнена лапаротомия, энуклеация кисты. Микроскопическое описание препарата: стенка кисты представлена соединительнотканными волокнами с включением склерозированных гладкомышечных пучков, выстилка однослойный кубический эпителий с участками атрофии. На основании вышеперечисленных данных, речь идет о параовариальной кисте больших размеров.
Похожие темы научных работ по клинической медицине , автор научной работы — Лабузов Дмитрий Сергеевич, Савченков Александр Леонидович, Салопенкова Анна Борисовна
PAROVARIAN CYST OF LARGE SIZE
Paraovarian cyst is a retention growth, developing from parovarium, embryonic remnant of the Wolffian duct. The size of the cyst varies from small to giant. Paraovarian cyst has no specific clinical manifestations. The aim of the study was to describe a rare observation of a large size paraovarian cyst in a 14-year-old girl. То clarify the diagnosis we performed ultrasound examination and multislice computer tomography of the abdominal cavity and retro peritoneal space. A cystic formation with clear contours, thin walls with the size of 240×194×80 мм, occupying more than 2/3 of the volume of the abdominal cavity was revealed. Laparotomy, with cyst resection was carried out. Microscopic research revealed the cyst wall represented by connective tissue fibers with smooth sclerosed fibers lined with single-layer cubic epithelium with areas of atrophy. The findings prove tha diagnosis of a large paraovarian cyst.
Смоленской государственной медицинской академии
Смоленский государственный медицинский университет, Россия, 214019, Смоленск, ул. Крупской, 28 2Смоленская областная клиническая больница, Россия, 214018, Смоленск, пр. Гагарина, 27
Резюме: параовариальная киста ретенционное образование, развивается из эмбрионального остатка вольфова канала. Размеры кисты от небольшого до гигантского. Специфических клинических проявлений у параовариальной кисты нет. Целью работы явилось описание собственного редкого наблюдения параовариальной кисты больших размеров у девочки 14 лет. Для уточнения диагноза выполнены: клиническое обследование, ультразвуковое исследование и мультиспиральная компьютерная томография органов брюшной полости и забрюшинного пространства. Выявлено кистозное образование с четкими контурами, тонкими стенками, размером 240*194*80 мм, занимает более 2/3 объема брюшной полости. Выполнена лапаротомия, энуклеация кисты. Микроскопическое описание препарата: стенка кисты представлена соединительнотканными волокнами с включением склерозированных гладкомышечных пучков, выстилка - однослойный кубический эпителий с участками атрофии. На основании вышеперечисленных данных, речь идет о параовариальной кисте больших размеров.
Ключевые слова: параовариальная киста, девочки
PAROVARIAN CYST OF LARGE SIZE
Labuzov D.S.1 Savchenkov A.L.2, Salopenkova A.B.2
'Smolensk State Medical University, Russia, 214019, Smolensk, Krupskaya St., 28 2SmolenskRegional Hospital, Russia, 214018, Smolensk, Gagarin Av., 27
Summary: paraovarian cyst is a retention growth, developing from parovarium, embryonic remnant of the Wolffian duct. The size of the cyst varies from small to giant. Paraovarian cyst has no specific clinical manifestations. The aim of the study was to describe a rare observation of a large size paraovarian cyst in a 14-year-old girl. To clarify the diagnosis we performed ultrasound examination and multislice computer tomography of the abdominal cavity and retro peritoneal space. A cystic formation with clear contours, thin walls with the size of 240*194*80 mm, occupying more than 2/3 of the volume of the abdominal cavity was revealed. Laparotomy, with cyst resection was carried out. Microscopic research revealed the cyst wall represented by connective tissue fibers with smooth sclerosed fibers lined with single-layer cubic epithelium with areas of atrophy. The findings prove tha diagnosis of a large paraovarian cyst.
Key words: parovarian cyst, girls
Проблема своевременной диагностики и лечения новообразований внутренних гениталий у девочек актуальна в связи с возможностью нарушений репродуктивной функции в будущем [1]. В структуре гинекологических заболеваний детского возраста опухоли и опухолевидные образования яичников, по разным данным, колеблется от 1 до 4,6% [6]. В детском и подростковом возрасте преимущественно диагностируются доброкачественные образования яичников. Лидирующее место среди них занимают опухолевидные новообразования яичников (50-60% случаев) [8]. Из опухолевидных образований яичников в детском и подростковом возрастах часто встречаются кистозные образования: фолликулярные кисты (83%), кисты желтого тела (15%), эндометриоидные кисты (10%) и наиболее редко параовариальные (5-7%) [2, 5, 11]. Параовариальная киста является ретенционным образованием. Она развивается из надъяичникового придатка, так называемого паровариума, эмбрионального остатка вольфова канала. Паровариум расположен между листками широкой связки матки и не связан с яичником. Параовариальная киста представлена образованием округлой формы тугоэластической консистенции, на котором распластана маточная труба. Киста однокамерная, с прозрачным серозным содержимым. В процессе роста образование вызывает хроническую компрессию трубы, что приводит к ее ишемии, а позже - к атрофии. [3, 4]. Данные кисты могут встречаться в пубертатном возрасте. Размеры кист могут варьировать от небольших до гигантских, занимающих всю брюшную полость [5, 7, 9]. Специфических клинических проявлений у параовариальной кисты нет. Она может сопровождаться лишь периодическими болями внизу живота. [3].
Целью работы явилось описание собственного редкого наблюдения параовариальной кисты больших размеров у девочки 14 лет.
Девочка 14-ти лет была направлена поликлиникой районной больницы в детское хирургическое отделение областной клинической больницы города Смоленска. На момент поступления жалоб не предъявляет, беспокоит увеличение живота. Из анамнеза: при прохождении диспансерного осмотра врачом ультразвуковой диагностики обнаружено кистозное образование брюшной полости больших размеров. Со слов девочки, ее беспокоили периодические боли в животе, усиливающиеся после физической нагрузки. Пациентка отмечала увеличение живота в последнее полугодие. Менструальный цикл с 12 лет, нерегулярный, альгодисменорея. Дизурических явлений не отмечала, стул регулярный. Данные физикального исследования: Рост - 167 см, вес - 72 кг, индекс массы тела - 25,8 кг/м2, избыток веса. Температура тела 36,70. Кожные покровы телесного цвета, видимые слизистые розовые. Данные по дыхательной, сердечнососудистой и костно-суставной системе - в пределах возрастной нормы. Живот увеличен в объеме, ограничено участвует в акте дыхания. При пальпации определяется умеренно болезненное плотноэластическое округлое образование: вверху - на 5 см ниже мечевидного отростка, внизу -до лона, справа и слева - до края фланков, размерами 30 на 25 см. Перистальтика четко выслушивается по периферии образования в верхних отделах живота. Осмотрена гинекологом: вульва типичного строения, воспалительных явлений нет, Virgo, per rectum достигается плотное безболезненное образование больших размеров. В общем анализе крови умеренный лейкозитоз (до 12,0* 10/л) без изменения формулы, в общем анализе мочи и биохимическом исследовании крови без патологических сдвигов. При ультразвуковом исследовании брюшной полости: от эпигастральной области до малого таза (размер фракционно 250*200*90 мм) лоцируется объемное анэхогенное образование с четкими ровными контурами, тонкостенной капсулой (до 1-2 мм), не связанное с печенью, поджелудочной железой и селезенкой. При ультразвуковом исследовании почки без структурных изменений. При исследовании трансабдоминально органов малого таза: образование анэхогенного характера, матка оттеснена кзади, локация яичников затруднена. При исследовании ректальным датчиком определяется правый неизмененный яичник, слева яичник четко не лоцируется. Произведено нативное мультиспиральное компьютерное томографическое исследование брюшной полости. Печень обычных размеров, структура не изменена, контуры четкие. Желчный пузырь обычных размеров. Селезенка и поджелудочная железа обычных размеров и структуры. Надпочечники и почки обычных размеров, структуры и положения. В передне-центральном отделе брюшной полости визуализируется кистозное образование с четкими контурами, тонкими стенками, размером 240*194*80 мм, занимает более 2/3 объема брюшной полости. Кишечник оттеснен вверх и кзади. Образование интимно прилежит к дну матки (рис. 1).
Рис. 1. Компьютерная томография. Фронтальный и сагиттальный срез
Результаты исследования и их обсуждение
С учетом наличия кистозного образования брюшной полости больших размеров, предположительно исходящего их органов малого таза размеров показано оперативное лечение. Под общей анестезией выполнена нижнесрединная лапаротомия. По вскрытии брюшной полости -в рану прилежит кистозное образование с тонкими стенками, выраженной сосудистой сетью. До выведения в рану пунктировано - получена серозная прозрачная жидкость (взята на
цитологическое исследование и посев на микрофлору). После попыток выведения образования в рану образование пунктировано, аспирировано до 150 мл содержимого для уменьшения объема. Образование выведено в рану. Из образования аспирировано еще до 2 000 мл содержимого (рис. 2).
Рис. 2. Вид образования. Аспирация содержимого кисты
Кистозное образование в проекции левой маточной трубы, последняя не дифференцируется. Киста деформирует и затрагивает широкую связку матки. Левый яичник с участком кровоизлияния. Правый яичник и маточная труба без патологических изменений. Выполнена энуклеация кисты. Перитонизация, ушивание ложа кисты. Гемостаз. Брюшная полость ушита с оставлением трубчатого страховочного дренажа в малом тазу. Удаленный материал направлен на патогистологическое исследование. Микроскопическое описание препарата: стенка кисты представлена соединительнотканными волокнами с включением склерозированных гладкомышечных пучков, киста выстлана однослойным кубическим эпителием, участки атрофии. Заключение цитологического исследования - бесструктурные массы. Роста микрофлоры из содержимого кисты не получено. На основании вышеперечисленных данных, речь идет о параовариальной кисте больших размеров.
Послеоперационный период протекал гладко. Проводилась плановая анальгезия, периоперационная антибиотикопрофилактика. Страховочный дренаж удален на 3-и сут. Швы сняты на 10-11 сут. послеоперационного периода, заживление раны первичным натяжением, девочка выписана из отделения.
Вопрос о хирургической тактике в подобных клинических ситуациях остается спорным. С одной стороны, большую часть операций при кистах брюшной полости можно выполнить лапароскопически [1, 3]. Однако, на практике, у детей с гигантскими образованиями брюшной полости в качестве доступа зачастую выбирается лапаротомия [10].
В практике детского хирурга можно встретиться с редкими образованиями придатков матки в виде параовариальных кист, которые при небольших размерах обычно протекают бессимптомно. Мысль о возможной параовариальной кисте появляется при ультразвуковом исследовании органов малого таза, когда рядом с кистозным образованием визуализируется яичник. Дополнительные методы обследования не могут обеспечить точной постановки диагноза параовариальной кисты у девочек при образованиях больших размеров. Объем оперативного вмешательства уточняются все же интраоперационно. Следует стремиться к малоинвазивной технике и, по возможности, к органосохраняющей методике: вылущивания параовариальной кисты из межсвязочного пространства, сохранению маточной трубы и яичника. Для выяснения состояния репродуктивного потенциала девочек, с подобного рода образованиями, потребуется детальное обследование по достижении зрелого возраста.
1. Адамян Л.В. Оперативная гинекология детей и подростков / Под ред. Л.В. Адамян, Е.А. Богданова. - М.: ЭликсКом, 2004. - 208 с.
2. Демидов В.Н., Гус А.И., Адамян Л.В. Кисты придатков матки и доброкачественные опухоли яичников. М, 1999. - 120 с.
3. Дронов А.Ф., Поддубный И.В., Котлобовский В.Н. Эндоскопическая хирургия у детей. - М.: ГЭОТАР-Медиа, 2002. - 440 с.
4. Исаков Ю.Ф., Дронов А.Ф. Детская хирургия: Национальное руководство. / Под ред. Ю.Ф. Исакова, А.Ф. Дронова. - М.: ГЭОТАР-Медиа, 2009. - 1168 с.
5. Кобозева Н.В. Гинекология детей и подростков / Под ред. Н.В. Кобозевой. М.: Медицина, 1998. - 186 с.
6. Кулаков В. И., Гинекология. Национальное руководство. / Под ред. Г.М. Савельевой, И.Б. Манухина. -М.: ГЭОТАР-Медиа, 2009. - 1088 с.
7. Кулаков В.И., Гатаулина Р.Г., Сухих Г.Т. Изменения репродуктивной системы и их коррекция у женщин с доброкачественными опухолями и опухолевидными образованиями яичников / Триада Х. - 2005. -256 с.
8. Кутушева Г. Ф., Урманчеева А.Ф. Опухоли и опухолевидные образования половых органов у девочек. -СПб: Искусство России, 2001. - 142 с.
Читайте также:

