Что такое эксцизия опухоли молочной железы

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
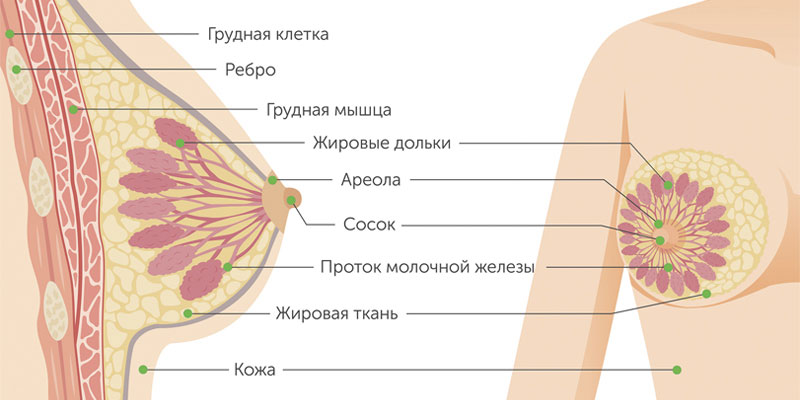
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
- Что такое секторальная резекция?
- Показания для операции
- Противопоказания к проведению
- Можно ли избежать секторальной резекции железы?
- Подготовка
- Ход выполнения операции
- Каковы осложнения секторальной резекции?
- Остается ли после секторальной резекции деформация молочной железы?
- Восстановительный период
- Преимущества проведения процедуры в МЕДСИ
Современные хирургические методы лечения новообразований желез ориентированы на сохранение оперируемого органа и его функций.
- Резекция – это удаление
- Сектор – треугольный участок с вершиной у соска, составляющий не более 12–13 % железы
Секторальная резекция молочной железы – точная хирургия, которая позволяет удалить локальную опухоль, практически не затрагивая здоровые ткани. Выполняются такие операции с применением методов эстетической хирургии. Деформация груди после операции минимальна, швы носят косметический характер. Малоинвазивность позволяет выполнять манипуляции под местной анестезией и существенно сокращает срок реабилитации.
Вмешательство возможно при опухолях малых размеров на ранних стадиях заболевания. Удалению подлежат как образования злокачественной природы, которая подтверждена биопсией, так и доброкачественные, способные к перерождению, а также очаги хронического воспаления с необратимой деформацией тканей.
Метод используется также для первичного исследования ткани новообразований.
Лампэктомия или секторальная резекция молочной железы – удаление пораженного сегмента с лечебной и диагностической целью. В результате операции выделяется и избирательно удаляется опухоль до 3 см в диаметре с подлежащими тканями (не менее 1 см вокруг опухоли – для предотвращения рецидивов). Опухоль отправляется на гистологическое исследование.
Одновременно удаляются один или несколько лимфатических узлов, вовлеченных в процесс – при их увеличении в размере, которое позволяет заподозрить наличие метастазов в лимфатическую систему. Ткань лимфоузлов также направляется на анализ.
Метод позволяет сохранить большую часть желез, которые остаются способными к естественному функционированию – после перенесенной операции женщина способна к кормлению грудью.
Показаниями к проведению операции служит наличие подтвержденной фиброаденомы или аденокарциномы молочной железы. Для этого пациент проходит ряд последовательных исследований, которые ему назначает лечащий врач-гинеколог или маммолог:
- УЗИ или соноэластографию грудных желез
- Маммографию или компьютерную томографию с контрастированием – введением вещества, накапливающегося в атипичной опухолевой ткани и делающего опухоль наиболее яркой на снимках
- Пункцию (биопсию) – забор специальной иглой столбика ткани из подозрительного новообразования для дальнейшего исследования на атипичность составляющих ее клеток
- Быстро растущие доброкачественные железистые узлы (фиброаденомы)
- Аденокарциномы на ранней стадии
- Внутрипротоковые папилломы, также способные к перерождению и создающие предпосылки к лактостазу (задержке молока) у женщин, планирующих беременность
- Липомы – патологические разрастания жировой ткани, локализованные в пределах одного сегмента или одиночные
- Гранулемы – капсулированные очаги воспаления
- Очаги гнойного расплавления ткани, гнойные инфильтраты, не поддающиеся лечению и восстановлению
- Залегание очага в глубоких слоях тканей
- Размер образования более 3 см
- Системные заболевания крови и других соединительных тканей
- Диабет
- Наличие других онкологических заболеваний
- Беременность и лактация
- Острый инфекционный процесс
На этапе диагностики новообразования, если позволяет его расположение, допустимо заменить иссечение очага методом секторальной резекции груди на биопсию, однако биопсия не позволяет полностью удалить опухоль, и при подтверждении ее злокачественной природы операции не избежать.
Растущие фиброаденомы также подлежат обязательному удалению, так как не поддаются консервативной терапии и не рассасываются самостоятельно, а кроме того имеют тенденцию к довольно быстрой малигнизации (озлокачествлению).
То же касается и гнойных абсцессов, не поддающихся терапии медикаментами – наличие гнойных инфильтратов в тканях при отсутствии лечения рано или поздно приводит к сепсису (генерализованной бактериальной инфекции крови).
По сравнению с другими методами радикального лечения секторальная резекция железы имеет ряд достоинств:
- Малоинвазивность – сохранение функций грудной железы и внешнего облика пациента
- Низкий риск развития осложнений как в ходе операции, так и в послеоперационном периоде
- Быстрое восстановление – выписка осуществляется на третий день после процедуры
Поэтому возможность проведения такой операции при хирургических заболеваниях рассматривается как преимущество пациента.
Перед плановой госпитализацией по поводу операции пациенту необходимо собрать ряд актуальных сведений о своем состоянии. Оценивается отсутствие кровяных инфекций, состояние системы гемостаза, гормональный фон, функция сердца, щитовидной железы.
Хирургу необходимо предоставить:
- Анализы крови:
- Коагулограмма (протромбиновый индекс, МНО, фибриноген, АЧТВ)
- Группа крови, резус
- Уровень тиреотропного гормона (ТТГ)
- Женских половых гормонов (эстрогены, гестагены, тестостерон, пролактин)
- Биохимия крови (АЛАТ, АСАТ, мочевина, креатинин, билирубин, глюкоза)
- Маркеры к гепатитам и ВИЧ
- Результаты аппаратных исследований:
- Электрокардиографии
- УЗИ щитовидной железы
- УЗИ и маммографии молочных желез
В зависимости от типа анестезии (общий наркоз или местный) пациенту запрещается принимать пищу в течение 12 или 4 часов до манипуляции. Воду можно выпить последний раз за 3 часа до вмешательства.
- Пациент укладывается на спину на кушетку, под контролем маммографии хирургом размечается операционное поле, от точности будет зависеть длительность операции и ее эффективность
- Затем пациент обезболивается и накрывается стерильными хирургическими простынями, открытым остается только операционное поле. Как правило, перед анестезией проводится премедикация, позволяющая снизить уровень тревоги
- Полуовальные надрезы по линиям разметки от периферии к центру (от края железы к ареоле) завершаются в трех сантиметрах от места локализации опухоли
- Мягкие ткани отделяются от мышечной фасции большой грудной мышцы с помощью тупого инструмента
- Опухоль фиксируется в пальцах хирурга и иссекается
- Удаляются ткани в радиусе 10 мм вокруг опухоли
- Сосуды коагулируются или ушиваются
- Устанавливается дренаж для отвода крови и лимфы
- Затем рана либо ушивается, либо накрывается стерильным материалом до получения результатов гистологического исследования
- Поверх шва накладывается стерильная повязка, которая затем регулярно меняется на перевязках
- Пациент выводится из наркоза и транспортируется в палату, где остается под наблюдением в течение 3 дней
- Гематома (скопление крови в полости раны и близлежащих тканях) – устраняется при повторном вмешательстве ушиванием сосуда, введением гемостатических препаратов
- Серома (отек из-за скопления лимфы) – убирается с помощью пункции, полученная жидкость отправляется на исследование с целью исключения инфекционных осложнений
- Инфицирование (попадание гноеродной флоры в рану с последующим развитием гнойно-септических осложнений) – проводится антибактериальная терапия
- Лимфатический отек (руки и шеи со стороны прооперированной железы) – возникает в результате резекции не одного, а целой группы лимфоузлов при злокачественном процессе; требует длительного специфического лечения
При таком виде вмешательства деформация минимальна: грудь сохраняет прежний размер, уменьшение объема незначительно и практически незаметно – после удаления новообразования грудь возвращается к исходному размеру, который был у пациента до развития опухоли.
Швы носят косметический характер, со временем они бледнеют и становятся практически незаметными.
Сохраняются также функциональные возможности желез, поэтому после родов возможно естественное вскармливание.
- После секторальной резекции молочных желез пациент выписывается из стационара на третьи сутки. Дренаж удаляется на 2–3 день. Повязка остается на теле до 5–7 дней – в течение ближайшей недели необходимо ходить на перевязки, затем будет достаточно обрабатывать послеоперационные швы раствором бриллианта зеленого
- Необходимо провести профилактический курс антибактериальной терапии с целью предотвратить развитие гнойных осложнений
- Затем для заживления швов и предотвращения грубого рубцевания тканей по назначению врача могут применяться коллагеновые и силиконовые крема, ускоряющие регенерацию мази
- Рекомендуется также обогатить рацион животными белками, микроэлементами и витаминами для преодоления послеоперационного стресса и восполнения запасов железа, потерянных с кровью
Важно следить за своим состоянием в течение первой недели после вмешательства:
- Измерять температуру 2 раза в день (может быть повышена до субфебрильных значений в первые 2 дня после операции – это физиологическая реакция)
- Соблюдать режим инфекционной безопасности
- Следить за состоянием кожных покровов вокруг раны, интенсивностью болевых ощущений
При сохранении температуры долее 3 дней или ее значительном повышении, появлении боли, сильного покраснения кожи, отека груди, обильных или гнойных выделений (непрозрачных, бело-желтого или зеленоватого цвета) из раны – немедленно обратиться в стационар или к лечащему врачу.
- Прием маммологов и гинекологов международного класса
- Полное аппаратное обследование, онкопоиск
- Сегментарная резекция молочных желез ведущими хирургами Москвы
- Комфортное пребывание в стационаре клиники
- Помощь с размещением иногородних пациентов на время реабилитационного периода
- Обратная связь со специалистами
Записаться на консультацию просто – достаточно позвонить по телефону (звонки принимаются круглосуточно).
Хотелось бы, чтобы ничего не оставалось. Резидуальная опухоль молочной железы – это остаточная карцинома после хирургического вмешательства или курса химиотерапии: нерадикальная операция или недостаточный эффект от лекарств создают условия для сохранения злокачественного новообразования.
Перерождение
Резидуальная опухоль молочной железы
- Rx – в силу каких-либо причин нет возможности обнаружить остатки карциномы после лечения;
- R0 – отсутствие остаточной карциномы;
- R1 – наличие резидуальных раковых клеток определяется только при микроскопическом исследовании;
- R2 – остатки злокачественного новообразования можно определить макроскопически при обычных исследованиях (маммография, ультразвуковое сканирование, МРТ).
Оставшаяся часть злокачественного новообразования может стать основой для повторного роста карциномы. Даже при R1 из нескольких сохранившихся раковых клеток может сформироваться местный рецидив онкологии через годы после последнего курса лечения.
Остаточная опухоль: каковы причины?
Не надо обвинять онколога или хирурга. Резидуальная опухоль молочной железы – это следующие объективные причины:
- Поздняя стадия рака молочной железы, при которой практически невозможно выполнить радикальную операцию;
- Выживание раковых клеток в не увеличенном лимфоузле, который не был удален при операции;
- Не обнаруженные очаги предрака, дополняющие основной очаг в груди (дольковый или протоковый рак in situ, находящийся в стороне от основного злокачественного узла на 1 стадии онкологии – выполняется секторальная резекция, а через несколько лет обнаруживается резидуальная опухоль молочной железы);
- Нерадикальность операции, обусловленная желанием врача и пациентки сохранить ткани груди для будущей маммопластики (перед операцией проводится курс химиотерапии, который резко уменьшает размер новообразования, что становится причиной проведения органосохраняющего хирургического вмешательства);
- Обнаружение в крае резекции раковых клеток (хирург во время проведения операции был уверен в радикальности хирургического вмешательства, а врач-гистолог обнаружил микроскопические опухолевые очаги по краю удаленных тканей);
- Ложная надежда на эффективность неоадъювантной и/или адъювантной химиотерапии (предоперационная ХТ привела к полному лечебному патоморфозу, после которого пациентка отказалась от удаления груди, или проведение нескольких курсов терапии после нерадикально выполненной операции, которые не дают ожидаемого лечебного действия);
- Сохранение во время операции тканей молочной железы, где проводилась предоперационная биопсия.
Чаще всего, резидуальная опухоль молочной железы – это местный рецидив карциномы, выявляемый в ближайшие годы после комплексной терапии. Впрочем, вернувшееся злокачественное новообразование никуда и не уходило: умело спрятавшись, карцинома дождалась благоприятных условий и снова начала расти. Тактика лечения типична – по возможности, радикально удалить. И снова использовать курсы ХТ для борьбы с болезнью.
Фиброаденома молочной железы — одно из наиболее распространенных заболеваний груди у женщин. Патология характеризуется благоприятным течением, но важно тщательно соблюдать все рекомендации врача, чтобы избавиться от болезни.
- Что это такое
- Причины развития
- Виды
- Симптомы фиброаденомы
- Диагностика
- Лечение фиброаденомы
- Хирургическое лечение
- Фиброаденома и беременность
- Осложнения после лечения
- Профилактика
Что это такое
Новообразование состоит из соединительной (фиброзной) ткани и железистого эпителия. Количество новообразований может быть разным, от выявления одной небольшой опухоли, вплоть до развития большого их количества в обеих молочных железах.
По статистике, фиброаденома есть у 10% женского населения. Выявляется в разных возрастах, но чаще всего у женщин репродуктивного возраста (16—40 лет).
Течение болезни зависит от локализации опухоли, ее размера, формы, вида и прочих факторов. Чаще всего болезнь не опасна для жизни, не приводит к тяжелым необратимым осложнениям.
Фиброаденома редко перерождается в злокачественную опухоль, но даже после ее излечения либо хирургического удаления есть вероятность рецидива.
Размер новообразования в среднем варьирует от 0,3 до 1,5 см, редко превышает 3 см в диаметре. Форма опухоли — чаще овальная либо округлая, с гладкими волнистыми или ровными краями. Внешне патология зачастую незаметна, но ее часто удается выявить при пальпации во время самообследования. Женщина или врач во время обследования обнаруживает плотное легко смещаемое образование, при надавливании на которое женщина ощущает боль и дискомфорт.
Причины развития
Точная причина развития фиброаденомы не известна. Выделяют следующие факторы, которые способствуют ее развитию:
- наследственная предрасположенность — часто выявляется у кровных родственниц;
- гормональные сбои — опухоли более активно растут в пубертатный период, беременность, грудное вскармливание, климактерический период;
- заместительная гормональная терапия (оральные контрацептивы, гормоны щитовидной железы).
Психосоматик а также является фактором развития болезни. Стрессы, постоянное чувство тревоги, страха, негативные эмоции требуют повышенной секреции гормона стресса — кортизола. Для его образования необходимо большое количество эстрогена, в результате чего его количество в организме повышается. На фоне стресса снижается уровень прогестерона, который секретируется надпочечниками.
Особенностью эстрогена является то, что он стимулирует деление клеток. Прогестерон тормозит этот процесс. Важно, чтобы был правильный баланс между эстрогеном и прогестероном.
Дисбаланс эстрогена и прогестерона на фоне хронического стресса способствует развитию болезни и росту опухоли.
При постановке диагноза врач обязательно выясняет какая форма фиброаденомы у женщины. От этого зависит дальнейшая тактика лечения и прогноз на выздоровление. В зависимости от локализации, преобладающих в опухоли тканей, форме новообразования выделяют следующие виды фиброаденомы молочной железы:
- периканаликулярная фиброаденома — опухоль не спаяна с другими тканями, располагается вокруг протоков, может содержать в себе соли кальция. Не склонна к перерождению в злокачественную форму. Чаще возникает в период менопаузы;
- интраканаликулярная фиброаденома — внутрипротоковая локализация опухоли. Рыхлая консистенция с дольчатым строением без четких границ. Не склонна к малигнизации;
- смешанная — комбинация двух видов фиброаденомы;
- листовидная фиброаденома — наиболее злокачественная форма болезни. Встречается редко (5%). Склонна к быстрому росту. В некоторых случаях достигает 20—30 см. Опухоль состоит из нескольких узлов с капсулой, внутри которых находится густая желеобразная жидкость. Это атипичная фиброаденома с высокой вероятностью перерождения в саркому.
В 95% случаев фиброаденома не склонна к перерождению в онкологию, и ее удается успешно вылечить. Но вероятность малигнизации есть, поэтому при обнаружении признаков заболевания важно как можно быстрее обратиться к врачу.
Симптомы фиброаденомы
Главный и основной симптом заболевания — обнаружение плотного эластичного шарика в молочной железе. Часто женщинам удается выявить признаки самостоятельно во время самообследования. Зачастую опухоли локализуются в наружном верхнем квадранте молочной железы, но возможна и другая локализация.
Чаще опухоль одна, но возможно и большее их количество.
Помимо этого у женщин возникают следующие жалобы:
- боль при незначительном надавливании на грудь в области обнаружения опухоли, усиливающаяся перед менструацией;
- воспаление молочной железы — мастопатия. Может сопровождаться различными выделениями из сосков и требует немедленного обращению за медицинской помощью;
- ощущение дискомфорта в груди, сопровождается ее затвердением, нагрубанием;
- увеличение молочной железы, если опухоль большая.
Для болезни не характерно изменение и повреждение кожных покровов и ареолярной зоны. Опухоль крайне редко возникает в ареолярной области (возле соска). Также для фиброаденомы не типичным является вовлечение в патологический процесс подмышечных лимфоузлов.
Регулярное самообследование позволяет выявить фиброаденому в самом начале ее развития, до возникновения боли , дискомфорта, воспаления и других симптомов.
Диагностика
Диагноз устанавливает врач—маммолог или гинеколог. Женщинам рекомендуется регулярно посещать этих специалистов для своевременного выявления болезни. Врач проводит осмотр и пальпацию груди и лимфоузлов, узнает о жалобах больной. При подозрении на заболевания проводят следующие диагностические мероприятия:
- УЗИ молочных желез и лимфоузлов с эластографией для определения плотности опухоли;
- маммография;
- МРТ;
- анализ на гормоны (эстроген, пролактин);
- биопсия.
Одним из наиболее простых методов обследования является ультразвуковое исследование. Фиброаденома на УЗИ лучше видна, чем на маммографии.
Наибольшее значение для постановки диагноза имеет биопсия . Для нее производят пункцию небольшого количества ткани опухоли для детального ее изучения. Это позволят узнать состав опухоли, определить ее вид. Основной задачей биопсии является исключение или подтверждение злокачественного процесса.
Лечение фиброаденомы
Основной метод лечения — оперативное удаление опухоли. Также назначается консервативное лечение для восстановления гормонального фона. Это позволит остановить рост опухоли и предупредит рецидив болезни.
Помимо хирургического лечения в схему лечения включают:
- гормональную терапию для коррекции гормонального дисбаланса;
- противовоспалительную терапию для лечения мастита.
Консервативное лечение длительное, не менее 6 месяцев и требует тщательного контроля за состоянием больной. Врачи не рекомендуют применять народные средства , так как это может привести к ухудшению состояния больной и росту новообразования.
Если консервативное лечение неэффективно, маммолог совместно с хирургом принимают решение об оперативном удалении. Показанием для операции является размер опухоли более 2 см. Если фиброаденома больших размеров либо листовидная, врачи могут назначить срочную операцию .
Все новообразования после их удаления обязательно направляются на гистологию, где их изучают для исключения рака.
В хирургии используют такие способы удаления фиброаденомы молочной железы :
- секторальная резекция — помимо тканей опухоли частично удаляются здоровые ткани груди;
- энуклеация — лапароскопическое выскабливание опухоли с минимальным повреждением здоровых тканей;
- биопсия — удаление с помощью вакуума и специального зонда под контролем УЗИ;
- радиоволновое удаление;
- лазерное удаление;
- криоабляция.
Метод лечения зависит от типа фиброаденомы и течения болезни. Операция по удалению опухоли проводится под наркозом.
После лечения следует избегать инсоляции и регулярно посещать маммолога для профилактики рецидива.
Фиброаденома и беременность
Во время беременности в организме женщины происходит гормональная перестройка, которая может спровоцировать развитие фиброаденомы. Часто развитие болезни возникает именно в этот период. Если патология появилась до беременности, она может начать стремительно расти. Поэтому в план обследования всех беременных входит консультация маммолога и УЗИ молочной железы. Лечение зависит от типа и течения болезни. Только в случае тяжелой формы болезни со стремительным увеличением опухоли ее удаляют во время беременности. Зачастую рекомендуется удалять опухоль после родов и после завершения грудного вскармливания.
Осложнения после лечения
Современные методы лечения отличаются минимальными рисками и осложнениями. Применение малоинвазивного лечения позволяет максимально сохранить внешний вид груди.
Редко возможны следующие осложнения после удаления:
- инфицирование операционной раны;
- рубец (косметический дефект);
- уплотнение после удаления фиброаденомы ;
- воспаление раны.
Важно помнить, что даже после оперативного лечения возможно рецидив болезни и образование новой опухоли в том же месте либо в другом.
Профилактика
Так как причина появления фиброаденомы еще не изучена, эффективных методов профилактики заболевания не выявлено. Но можно существенно снизить риск развития болезни. Для этого необходимо выполнять следующие рекомендации:
- регулярно проводить самообследование молочной железы;
- посещать гинеколога и маммолога при выявлении симптомов болезни;
- проходить медицинский осмотр согласно возрастными рекомендациям;
- вести активный здоровый образ жизни;
- оральные контрацептивы принимать только по назначению гинеколога;
- бороться с лишним весом.
Эти методы помогут не только выявить болезнь на ранних этапах ее развития, но и остановить ее рост и развитие.
Читайте также:

