Что показывает гистология при раке кожи
Плоскоклеточный рак встречается значительно реже базально-клеточного и часто развивается на фоне хронических заболеваний кожи. Состоит из атипичных клеток, напоминающих шиповатые. Опухоль может локализоваться на любых участках кожи. Обладает инфильтративным ростом и способна к метастазированию. Клеточная атипия проявляется различной величиной и формой клеток, увеличением и гиперхроматозом их ядер, множеством патологических митозов. Тканевая атипия выражается в нарушении стратификации и вертикальной анизоморфности многослойного плоского эпидермиса с потерей межклеточных мостиков.
Лимфогенно метастазирует в регионарные лимфатические узлы в 5-10% случаев. Гематогенными метастазами чаще поражаются легкие и кости. Плоскоклеточный ороговевающий рак – инвазивный рак эпидермиса и волосяного фолликула.
Еще реже встречаются аденокарциномы кожи, возникающие из потовых и сальных желез кожи.
Клинические варианты рака кожи
Базально-клеточный рак
Выделяют следующие клинические формы базалиом: узловую (нодулярную), поверхностную, язвенную, рубцовую. Клиническая картина базалиомы зависит от расположения и формы опухоли. Больные жалуются на наличие язвы или опухоли, которые медленно увеличиваются в течение нескольких месяцев или лет, безболезненны, иногда сопровождаются зудом.
Узловая форма является самой распространенной формой базалиомы. Выглядит она как полушаровидной формы узел с гладкой поверхностью, розово-перламутрового цвета, плотной консистенции. В центре узла имеется углубление. Узел медленно увеличивается в размерах, достигая 5-10 мм в диаметре. На его поверхности часто можно видеть телеангиоэктазии. Узел базалиомы внешне напоминает жемчужину. Все остальные клинические формы развиваются из узловой формы базально- клеточного рака.
Поверхностная форма выглядит как бляшка с характерными четкими, приподнятыми, плотными, восковидно-блестящими краями. Диаметр очага колеблется от 1 до 30 мм, очертания очага неправильные или округлые, цвет красно-коричневый. На поверхности бляшки видны телеангиэктазии, эрозии, коричневые корки. Поверхностная форма характеризуется медленным ростом и доброкачественным течением.
Рубцовая форма базалиомы кожи выглядит как плоский плотный рубец, серо-розового цвета, расположенный ниже уровня окружающей кожи. Края очага четкие, приподнятые, с перламутровым оттенком. По периферии образования на границе с нормальной кожей имеются одна или несколько эрозий, покрытых корочками розово-коричневого цвета. Часть эрозий рубцуется, а часть - распространяется по поверхности на здоровые участки кожи. В развитии этой формы базалиомы можно наблюдать периоды, когда в клинической картине превалируют рубцы, а эрозии бывают небольших размеров или отсутствуют. Можно также наблюдать обширные, плоские, покрытые корочками эрозии с небольшими рубцами по периферии очага.
На фоне узловой или поверхностной формы базалиомы могут появляться язвы. Язвенной форме базалиомы присущ деструирующий рост с разрушением окружающих мягких тканей и костей. Язва при базалиоме кожи округлой или неправильной формы. Дно ее покрыто серо-черной коркой, сальное, угристое, красно-коричневого цвета. Края язвы приподнятые, валикообразные, розово-перламутрового цвета, с телеангиэктазиями.
Также можно встретить классификацию, в которой выделяют 4 основные формы базально-клеточного рака кожи и 10 разновидностей:
ü Нодулярная форма (микро-, макронодулярная, конглобатная, инфильтративная, пигментная, язвенная, кистозная)
ü Поверхностная (пигментная, саморубцующаяся, язвенная)
ü Склеродермоподобная (язвенная, рубцово-атрофическая)
ü Фиброэпителиома Пинкуса
Встречаются и первично-множественные базалиомы. Описан синдром Горлина, характеризующийся сочетанием множества базалиом кожи с эндокринными и психическими нарушениями и патологией костного скелета.
Плоскоклеточный рак
Плоскоклеточный рак кожи отличается своим клиническим течением от базалиомы. При плоскоклеточном раке больные предъявляют жалобы на опухоль или язву кожных покровов, которые быстро увеличиваются в размерах. При обширном поражении кожи и глубжележащих тканей и присоединении воспалительного процесса вследствие инфицирования возникают боли.
Развитие плоскоклеточного рака идет по пути формирования язвы, узла, бляшки. Язвенная форма плоскоклеточного рака кожи характеризуется резко приподнятыми, плотными краями, окружающими ее со всех сторон в виде валика. Края язвы опускаются круто вниз, придавая ей вид кратера. Дно язвы неровное. Из опухоли выделяется обильный серозно-кровянистый экссудат, который засыхает в виде корочек. От новообразования исходит неприятный запах. Раковая язва прогрессивно увеличивается в размерах, как в ширину, так и в глубину.
Раковый узел напоминает по внешнему виду цветную капусту или гриб на широком основании, поверхность его крупнобугристая. Цвет опухоли коричневый или ярко-красный. Консистенция как самого узла, так и его основа плотная. На поверхности узла могут быть эрозии и язвы. Рост данной формы плоскоклеточного рака кожи быстрый.
Раковая опухоль в виде бляшки, как правило, плотной консистенций мелкобугристой поверхностью, красного цвета, кровоточит, быстро распространяется по поверхности, а позднее и в подлежащие ткани.
Рак на рубце характеризуется его уплотнением, появлением на поверхности изъязвлений и трещин. Возможны бугристые разрастания.
Также некоторые авторы выделяют следующие формы и разновидности плоскоклеточного рака кожи:
ü Опухолевый тип (бородавчатая (гиперкератическая), папилломатозная разновидности)
ü Язвенный тип (поверхностная и глубокая (инфильтративная) разновидности
В зонах регионарного метастазирования (в паховой области, подмышечной впадине, на шее) могут появиться плотные, безболезненные, подвижные лимфатические узлы. Позднее они утрачивают подвижность, становятся болезненными, спаиваются с кожей и распадаются с образованием изъязвленных инфильтратов.
Диагностика рака кожи
Рак кожи имеет наружную локализацию, в результате чего существенных затруднений в его диагностике не возникает. В большинстве случаев (93,5%) диагноз устанавливается у пациентов с 1-2 стадиями заболевания, у 3,8% - в 3 стадии и у 0,8% - в 4 стадии.
Опухоли доступны визуальному исследования, морфологической диагностике.
Диагноз рака кожи устанавливают на основании осмотра, анамнеза заболевания, данных объективного и дополнительных методов обследования. Особенно важное значение следует придавать тщательному осмотру не только зоны патологического процесса, но и всех кожных покровов, пальпации регионарных лимфатических узлов.
Выделяют 2 основных этапа в диагностике рака кожи:
1) Первичная диагностика с определением клинической формы и гистологической структуры опухоли, степени ее дифференцировки
v Визуальный осмотр опухоли и кожных покровов
v Пальпация опухоли и прилегающих мягких тканей
v Рентгенография ОГК
v УЗИ-исследование первичной опухоли для определения ее толщины и глубины инвазии
v УЗИ-исследование регионарных лимфатических узлов, органов брюшной полости и забрюшинного пространства для поиска и исключения наличия метастазирования первичной опухоли
v Цитологическое исследование материала опухоли
v Исследование биоптата опухоли кожи (пункционная или эксцизионная биопсия)
v Цитологическая и гистологическая верификация лимфоузла при подозрении на метастазирование
2) Уточнение диагноза – определение стадии по системе TNM, оценка общего состояния, выбор тактики лечения в зависимости от конкретного клинического случая.
Цитологическое и гистологическое исследования являются окончательным этапом диагностики рака кожи. Материал для цитологического исследования получают путем мазка-отпечатка, соскоба или пункции опухоли. Мазок или соскоб выполняют при язвенной форме рака. Предварительно с поверхности опухолевой язвы удаляют корки. Мазок-отпечаток получают, прикладывая к обнажившейся язве предметное стекло (с легким нажатием). Отпечатки делаются на несколько предметных стекол с различных участков язвы. Для получения соскоба с помощью деревянного шпателя необходимо поскоблить поверхность язвы. Далее полученный материал равномерно распределяют тонким слое поверхности стекла.
Если целостность эпидермиса над опухолью не нарушена, выполняют пункцию. Пункционная биопсия проводится в условиях процедурной или перевязочной, при этом необходимо соблюдение всех принципов асептики, так же как при любых хирургических вмешательствах. Кожу в области пункции тщательно обрабатывают спиртом. Левой рукой фиксируют опухоль, а правой вводят в нее иглу с заранее надетым шприцем.
При небольших размерах опухоли ее иссекают тотально в пределах здоровых тканей под местной анестезией. При больших новообразованиях клиновидно иссекают участок опухоли так, чтобы захватить и часть неизмененных тканей на границе с опухолевым очагом. Иссечение проводят достаточно глубоко, ибо на поверхности опухоли находится слой некротизированной ткани, не содержащей опухолевых клеток.
При распространенном онкологическом процессе показано исследование подлежащих структур, в том числе, КТ и МРТ костных структур по показаниям, УЗИ-исследование. Для дифференциальной диагностики с меланомой кожи возможно проведение радионуклидного исследования.
Методы лечения
Рассмотрим основные принципы лечения рака кожи:
ü Если выполнена эксцизионная биопсия и края свободны от опухоли, то дополнительного лечения не требуется
ü При диагностике плоскоклеточной карциномы и распространении опухоли до краев применяется повторное иссечение или лучевая терапия
ü Радиотерапия (короткофокусная рентгенотерапия) обычно довольно результативна в аспекте отдаленных последствий и косметических характеристик, превосходя хирургические методы лечения, данная процедура безболезненная, но при этом требует в среднем около 15 ежедневных процедур
ü Методом выбора в лечении рака кожи может быть криодеструкция и лазерная деструкция опухоли
ü При обширных поражениях с вовлечением в процесс костей и хрящей лечение осложняется возникновением некроза. Рационально применение комбинированных методов лечения, либо хирургического лечения с последующими восстановительными оперативными вмешательствами
ü При упорном рецидивировании целесообразно применение фотодинамической терапии, либо микроскопической хирургии. Суть метода заключается в исследовании тонких срезов краев раневой поверхности после иссечения опухоли до абсолютной онкологической чистоты материала.
ü Хирургическое лечение применимо при повторном заболевании или рецидиве после радиотерапии, при раке на рубце, в условиях радиационного дерматита
ü При обнаружении метастазов в лимфатические узлы – их хирургическое удаление
ü Химиотерапия используется как метод индивидуальной терапии при макронодулярных, язвенных формах базально-клеточного рака, при неудобной локализации опухоли для других методов лечения, при множественности опухолевых очагов и больших размерах базалиомы. Химиотерапия часто идет в комбинации с криодеструкцией опухоли.
ü Иммуномодулирующая терапия – использование в лечении базально-клеточного рака кожи интерферонов, что приводит к иммуномодуляции и противоопухолевому эффекту с постепенным регрессом опухоли. Лечение проводится путем обкалывания опухоли препаратами интерферонов.
Результаты гистологического исследования при диагностике опухоли кожи более информативны, чем данные цитологического исследования. Это наглядно продемонстрировано при диагностике метатипического рака кожи, занимающего промежуточное положение между базалиомой и плоскоклеточным раком кожи. Поданным Е.С. Снарской (1994), цитологическая картина в 75% случаев метатипического рака была идентична язвенной база-лиоме и лишь в 25% случаев дала возможность предположить метатипический рак. Гистологическое исследование необходимо проводить, даже если диагноз опухоли кожи кажется ясным.
С целью исключения злокачественной опухоли кожи оно должно проводиться при всех кожных узлах, а также целесообразно при опухолях, которые планируется подвергать лучевой терапии, после которой ткань опухоли становится непригодной для гистологического исследования. Гистологическое исследование дает возможность оценить, удалена ли опухоль в пределах здоровой кожи. В некоторых случаях необходимо проведение микроскопически контролируемой операции по серийным гистологическим срезам. Гистологическое исследование необходимо для определения тактики лечения больного и прогноза заболевания. Повторные биопсии с интервалом в несколько недель или месяцев могут быть использованы для мониторинга прогрессиро-вания лимфомы кожи или эффективности ее лечения. Гистологические препараты могут длительно храниться, пересматриваться в любое время, а также использоваться как документ.
Биопсия — метод получения ткани живого организма для морфологического исследования с диагностической целью. Она должна выполняться в условиях операционной или перевязочной с соблюдением всех правил асептики и антисептики. При этом для установления границы новообразования и видимо интактной ткани необходимо хорошее освещение операционного поля. Биопсия выполняется острым инструментом, рассекающим, а не разминающим кожу.
В дерматоонкологии используются эксцизионная биопсия, при которой иссекается вся опухоль, и инцизионная биопсия, при которой иссекается только часть новообразования (в центре, а не с периферии опухоли и с захватом интактной ткани). Материал для гистологического исследования также может быть получен путем кюретажа с использованием кюретки в форме кольца или хирургической ложки. Пункционная биопсия проводится специальным трубчатым ножом диаметром от 2 до 8 мм (чаще всего диаметром 4 мм). Он представляет собой полый цилиндр с режущим краем, который продвигают в толщу кожи, врашая большим и указательным пальцами. При этом получают столбик ткани, состоящий из эпидермиса, дермы и подкожной жировой клетчатки; основание столбика удаляют ножом. Кожный дефект закрывается швом или проводится гемостаз с помощью давящей повязки либо гемостатической губки. Биопсию путем срезания бритвой, скальпелем или ножницами применяют при узловой базалиоме и керато-мантоме. Разрез следует делать параллельно линиям кожного натяжения.
Разнообразие методов исследования материала (световая, электронная микроскопия, иммунофлюоресцентное окрашивание) делает биопсию кожи одним из самых простых и информативных методов диагностики опухолей кожи.
Для обычного гистологического исследования образец помещается в 10% раствор формалина. Стандартно фиксированные препараты не пригодны для гистохимических, цитохимических, иммуногистохимических и электронномикроскопических исследований.
Для электронной микроскопии используется буфер — глутаральдегид, а перед проведением иммунофлюоресцентного исследования образец опухоли должен быть немедленно заморожен или помещен в специальный транспортный буферный раствор.
Широкое распространение получают методы иммуноморфологического анализа биопсийного материала. С помощью антител к различным компонентам наружной мембраны или цитоплазмы клеток уточняются гистогенез опухоли, степень ее дифференцировки, начальные этапы инвазии. Используемыми с этой целью маркерами могут быть как вещества антигенной природы (белки, полипептиды, полисахариды), так и относительно простые соединения или даже химические группировки, не обладающие антигенными свойствами.
Для выявления клеток плоского эпителия протоков эккринных, апокринных и сальных желёз, а также гистогенетически связанных с ними опухолей кожи, используют антитела к антигенам эпителиальной мембраны (ЕМА), состоящим из гликопротеинов с высокой молекулярной массой.
Цитокератины, представляющие собой группу промежуточных волокон различного молекулярного веса, обнаруживаются в ороговевающем и неороговевающем эпителии. Для идентификации, например, кератинов высокого молекулярного веса, экспрессируемых многослойным плоским эпителием, используются панцитокератины САМ 5.2 и АР34. Ряд антител к кератину распознают уникальные эпи-топы придаточных структур кожи. С их помощью также можно определять гистогенез или направление дифференцировки многих опухолей пилосебоцейного комплекса и потовых желез.
Маркером меланоцитов является кислый протеин S100, антитела к нему реагируют с клетками Шванна, Лангерганса и эккринных потовых желез, а также с опухолями и гамартомами, развившимися из этих клеток. Его целесообразно использовать для отличия мела-номы от других веретеноклеточных опухолей и для определения мелких отсевов меланомы, расположенных на расстоянии от первичной опухоли или в глубоких тканях кожи. Для идентификации доброкачественных и злокачественных меланоцитарных опухолей кожи также используют NK1-C3 и НМВ 45.
Для идентификации мягкотканных опухолей, наряду с антителами к цитокератинам также используют антитела к другим основным типам белков промежуточных волокон — виментину, десмину и белку нейрофиламентов. Виментин присутствует во многих клетках кожи (фибробластах, макрофагах, хондроцитах. эндотелиальных и лимфоидных клетках), поэтому применение его маркеров весьма ограничено. Напротив, десмин (полипептид с молекулярной массой 53 000) характерен для большинства миоцитов и поэтому не обнаруживается в саркомах, возникших без участия мышечной ткани. Нейрофиламенты, варьирующие по молекулярной массе от 68 000 до 200 000, идентифицируются в кожных опухолях из клеток Меркеля и карцино-идных опухолях. Менее целесообразно их использование при фиброгистиоцитарных опухолях. Хотя в некоторых истинных гистиоци-тарных опухолях могут идентифицироваться антитела к о-антитрипсину, антихимотрип-сину и лизосомам. Сравнительно недавно открыто поликлональное антитело против фактора ХШа. Предполагается, что это клеточный маркер особой субпопуляции дермальных фиброгистиоцитарных клеток, называемых дермальными дендроцитами. Несмотря на то что фактор ХШа обнаруживается во многих клетках при различных типах мягкотканных опухолей, специфичным он является лишь для определенных опухолей, например для гистиоцитомы, богатой, в отличие от выбухающей дерматофибросаркомы, фактор ХIIIа-положительными клетками.
Опухоли кровеносных и лимфатических сосудов могут быть идентифицированы различными эндотелиальными маркерами. Антитела к антигену, связанному с фактором VIII используются для идентификации нормального и неопластического эндотелия, т.к. они не реагируют с тканью лимфатических капилляров, Для идентификации сосудистого эндотелия также используется Ulex Europaeus агглютинин 1. В нефиксированных замороженных срезах для различия между опухолями лимфатических и кровеносных сосудов используют EN4 и PAL-E. Лимфатические и мелкие кровеносные сосуды положительно окрашиваются на EN4. Напротив, на PAL-E могут положительно окрашиваться венулы, вены, капилляры, артериолы и артерии, а лимфатические сосуды — отрицательно,
С целью идентификации лимфом кожи и отличия их от кожных заболевании (укусов насекомых, лимфоцитомы и т.д.) используют панель лейкоцитарных маркеров; для имму-ногистохимического выявления дифференцировочных антигенов мембран опухолевых клеток используются маркеры цитокиновых рецепторов.
Рак кожи представляет собой опухоли различных форм, которые имеют злокачественный характер, возникают в области кожных покровов.
Поскольку выделяют несколько видов, то классификация рака кожи выглядит следующим образом:
- базалиома или базальноклеточные опухоли (развитие раковых клеток происходит из базальных клеток кожного покрова):
- базальноклеточный рак;
- мультицентрический базальноклеточный рак;
- базальноклеточный рак, склеродермоподобный;
- базальноклеточный рак, фиброэпителиальный
- метатипический рак.
- плоскоклеточный рак или плоскоклеточные опухоли:
- плоскоклеточный рак in situ;
- плоскоклеточный рак без дополнительных уточнений;
- плоскоклеточный рак, ороговевающий;
- плоскоклеточный рак, неороговевающий;
- железисто-плоскоклеточный рак;
- плоскоклеточный рак, веретеноклеточный.
- опухоли придатков кожи:
- рак (карцинома) придатков кожи
- аденокарцинома потовых желез
- аденокарцинома жировых желез
- другие опухоли:
- недифференцированный рак;
- болезнь Педжета, экстрамаммарный.
Специалисты во многих случаях меланому не относят к данному заболеванию.
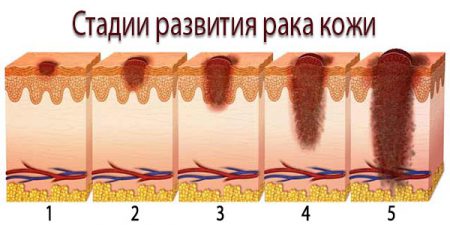
Стадии рака кожи и группировка по стадиям
- 1 стадия — характеризуется образование в размере менее 2 см, прорастание нет;
- 2 стадия — характеризуется новообразование в размере от 2,1 см до 5 см;
- 3 стадия — характеризуется образование в размере более 5 см в диаметре;
- 4 стадия — рак кожи прорастает в мышцы, хрящи и кости, расположенные под ним;
- Tis — это болезнь Боуэна, размер опухоли роли не играет, главной особенностью считаеся подтверждение гистологии.
| СТАДИИ РАКА КОЖИ | T | N | M |
| 0 стадия | Tis | N0 | M0 |
| 1 стадия | T1 | N0 | M0 |
| 2 стадия | T2 | N0 | M0 |
| 2 стади | T3 | N0 | M0 |
| 3 стадия | T4 | N0 | M0 |
| 3 стадия | T1 — T3 | N1 | M0 |
| 4 стадия | Любая T | Любая N | M1 |
| 4 стади | T4 | N0 | M0 |
Классификация рака кожи по стадиям
Международная морфологическая классификация TNM
Данная классификация применяется исключительно для рака кожи, исключая при этом веко, вульву, половой член, меланому кожи:
Т — первичная опухоль:
- Тх — невозможно оценить первичную опухоль;
- Т0 — опухоль не определяется;
- Tis — преинвазивная карцинома (carcinoma in situ).
- Τ1 — опухоль в диаметре до 2 см.;
- Т2 — опухоль в диаметре до 5 см.;
- ТЗ — опухоль в диаметре 5 см. и более;
- Т4 — опухоль, прорастает в ткани хрящи, мышцы, кости.
N — регионарные лимфатические узлы:
- NX — недостаточно информации для оценки состояния регионарных лимфоузлов;
- N0 — метастазы не поражают лимфатические узлы;
- N1 — поражение регионарных лимфоузлов метастазами.
М — отдаленные метастазы:
- MX — недостаточно информации для оценки отдаленных метастазов;
- МО — нет отдаленного метастазирования;
- Μ1 — отдаленные метастазы присутствуют.
Гистопатологическая классификация:
G — гистопатологическая дифференцировки:
- GX — степень дифференцировки не установлена;
- G 1 — высокодифференцированный рак;
- G2 — умеренно дифференцированный рак;
- G3 — низкодифференцированный рак.
- G4 — недифференцированные рак.
Причины возникновения рака кожи
Причины возникновения данного недуга бывают различны.
Но наиболее опасными врачи выделяют:
- долгое воздействие на кожу ультрафиолетового и ионизирующего излучения;
- постоянное воздействие химических веществ, которые используются при различных промышленных производствах;
- курение;
- прием антибиотиков или специальных средств, которые оказывают негативное влияние на иммунитет;
- может возникнуть, если хотя бы один член семьи болел или перенес данный недуг.
Какие признаки и симптомы рака кожи существуют?
Чтобы ответить на данный вопрос, специалисты долгое время проводили специальные эксперименты, и выделили ряд симптомов, которые встречаются наиболее часто.
К ним относят:
- на кожном покрове появляется своеобразное пятно, также наблюдается появление своеобразного узелка, цвет его может быть слегка серым или желтым, в некоторых случаях можно обнаружить блестящую бляшку;
- если у человека самая начальная стадия рака кожи, то проблем сразу может и вовсе не возникнуть;
- при развитии новообразования появляется зуд, жжение, ощущение дискомфорта, иногда наблюдается покалывание;
- возможно образование мокрой язвочки, которая кровоточит и покрывается корочкой;
- середина язвочки может зарубцеваться, но края продолжают расти, обретая все большие размеры;
- при прикосновении к этому образованию ощущается уплотнение внутри него, при этом какие-либо болевые ощущения отсутствуют.
При наблюдении хотя бы малейшего признака, человек должен не откладывать визит к специалисту.
Виды новообразований на коже: симптомы
Все типы рака кожи имеют свою симптоматику, темпы роста и развития, а также последствия после лечения:
- Базальноклеточный рак кожи характеризуется достаточно медленным ростом опухоли. Белый рак кожи не вызывает возникновения вторичных очагов болезни, только бывают очень редкие случаи, когда раковые клетки проникают глубоко в кожные слои.
- Метатипический рак. По внешнему виду метатипический рак кожи представляет собой небольшое пятно на поверхности эпидермиса, оно слегка припухшее. Сверху это образование покрыто множеством кровеносных сосудов, но с увеличением размера могут проявиться на его поверхности небольшие язвочки.
Какой бывает рак кожи, относящийся к данным видам?
- узелковые новообразования (представляет собой форму узелка, вокруг которого расположено огромное множество сосудов);
- язвенное (на коже наблюдается большое число язвочек, которые могут кровоточить и чесаться);
- пигментное (образование способно поменять цвет на более темный).
- Плоскоклеточный рак. В зависимости от разновидности рака, можно выделить также плоскоклеточный, характеризуется наличием большого узла с широким основанием, внешне напоминает гриб. Можно довольно часто наблюдать их покрытие коркой, и образование становится похоже на цветную капусту. Еще одно название этого недуга – ороговевающий рак кожи. Образования при этом типе довольно часто кровоточат.
Плоскоклеточный рак встречается чаще у мужчин, чем у женщин, область его образования – это нижняя губа, внешние половые органы, нижняя часть туловища и конечности.
Очень часто причиной его развития становятся порезы, рубцы после определенных травм, долго не заживающие раны.
На ранней стадии эта опухоль имеет размер с вишневую косточку, которая покрыта ороговевшими точечками. Они очень быстро проникают в слой кожного покрова. Новообразование склонно к достаточно быстрому росту, в результате образуется язва, края которой достаточно плотные и выпуклые. Дно этой язвы имеет бледно-красный цвет, может быть бугристым или волосянистым. Если на нее надавить, то образуется маленькое зернышко, которое получило название раковой жемчужины. Она состоит из ороговевших клеток. Очень часто идет поражение лимфатических узлов.
- Меланома — это очень агрессивная опухоль, которая практически всегда поражается ближайшие лимфатические узлы. При выявлении именно этого вида опухоли проявляется образование вторичных очагов.
Развитие происходит из кожных невусов. Внешний вид быстро разрастающегося пигментированного пятна. При ее развитии оно начинает кровоточить, чесаться, вызывать зуд и жжение. В это же время происходит увеличение лимфатических узлов.
Меланому достаточно легко обнаружить на начальной стадии. Первые ее проявления происходят в изменении родинок, увеличении их размеров, а также изменении цвета. На более поздней стадии они начинают кровоточить и чесаться. Поэтому при обнаружении каких-либо изменений, немедленно стоит обратиться к врачу.
Способы лечения
При каждой форме данного недуга назначаются определенные методы лечения.
Может применяться лучевая терапия, которая является наиболее эффективным методом.
Для ее проведения выделяют несколько показаний:
- начальные стадии заболевания;
- метастатический рак;
- проводят для профилактики после хирургического вмешательства;
- используют при появлениях рецидивов.
Различают несколько методов облучения, но суть каждого в том, что на пораженный участок кожи направляют определенное количество излучения, которое необходимо для уничтожения раковых клеток.
Согласно прогнозам, при обнаружении рака на начальных стадиях, выживает и полностью излечивается 80-100% заболевших.
Информативное видео:
Читайте также:

