Что нужно делать чтобы не было рака прямой кишки

Пищевую клетчатку связывают со снижением риска развития колоректального рака
После того, как Международное агентство по исследованию рака (IARC), которое входит в структуру Всемирной организации здравоохранения (ВОЗ), заявило в конце 2015 года, что обработанное мясо может вызывать рак толстой кишки у человека и отнесло его к канцерогенам 1-й группы, сообщения о раке толстой кишки не исчезают из новостей.
Колоректальный рак, который включает в себя рак, как толстой, так и прямой кишки, является третьим наиболее распространенным диагностируемым видом рака (не считая рак кожи). По прогнозам, в 2016 году ожидается диагностирование более 95 000 новых случаев рака толстой кишки (и более 39 000 случаев рака прямой кишки).
Толстая кишка играет чрезвычайно важную роль в вашем здоровье. В процессе прохождения пищи через эту кишку из нее удаляются жидкость и соли, чтобы подготовить остатки к выведению из организма.
Помимо того, что кишечник помогает формировать, сохранять и выводить отходы, в нем содержатся миллиарды бактерий, здоровый баланс которых имеет ключевое значение для оптимального здоровья.
Во многих случаях рак кишечника можно предотвратить
Колоректальный рак – вторая ведущая причина смерти от рака в США, но, как и многие виды рака, зачастую его можно предотвратить.
Исследователи подсчитали, что до 35 процентов смертей от онкологических заболеваний связано с рационом питания, еще 30 процентов – с табакокурением, 20 процентов – с инфекциями, и остальные – с другими факторами окружающей среды, включая воздействие радиации, стресс, уровень физической активности и загрязнение окружающей среды.
Американский институт по изучению рака (AICR) также заявил, что около трети наиболее распространенных случаев рака в США можно предотвратить с помощью здорового питания, физической активности и поддержания здорового веса.
Если говорить о колоректальном раке, процент, который можно было бы предотвратить с помощью этих факторов образа жизни, возрастает до 50.

Основные советы по предотвращению рака кишечника
☑Ешьте больше овощей и некоторых фруктов
Овощи содержат множество антиоксидантов и других соединений для борьбы с болезнями, которые очень трудно получить из других источников, как, например, магний.
Результаты одного мета-анализа показывают, что каждое увеличение употребления магния на 100 миллиграммов снижает риск колоректальной опухоли на 13 процентов, а риск колоректального рака – на 12 процентов.
Исследователи отмечают, что противораковый эффект магния может быть связан с его способностью снижать резистентность к инсулину, которая может положительно влиять на развитие опухолей.
Другие химические вещества растительного происхождения, помимо магния, способны уменьшать воспаление и устранять канцерогены, а другие – регулировать скорость воспроизводства клеток, избавляться от старых клеток и поддерживать ДНК.
Кроме того, овощи – одна из лучших форм пищевых волокон. Исследования неоднократно показывают, что у людей, которые едят много овощей, более низкие показатели рака.
☑Если вы здоровы, то умеренное употребление некоторые фруктов также может принести пользу. Согласно одному исследованию, сушеные сливы (т.е. чернослив) снижают риск рака толстой кишки, формируя бактериальную флору кишечника.
☑Ешьте больше клетчатки
Пищевую клетчатку связывают со снижением риска развития колоректального рака, в частности, первичной колоректальной аденомы и дистального рака толстой кишки. Кроме того, каждые 10 граммов клетчатки добавленные в ваш ежедневный рацион на 10 процентов снижают риск развития рака толстой кишки.
К счастью, если вы последуете предыдущему совету и будете есть больше овощей, то вы будете естественным образом получать больше клетчатки из наилучшего возможного источника –из овощей. Шелуха семян подорожника, льна, конопли и чиа также является ценным источником растворимой и нерастворимой клетчатки.
☑Оптимизируйте уровень витамина D
Это может объясняться тем, что витамин D благотворно влияет на иммунную систему, которая, в свою очередь, может помочь ограничить рост раковых опухолей.
Регулярное пребывание на солнце, посещение высококачественного солярия и/или прием добавок с витамином D3 поможет довести уровень витамина D до его оптимального диапазона – 50-70 нг/мл. Следует контролировать этот уровень, чтобы убедиться, что он остается в пределах указанного диапазона.
➡ Избегайте обработанного мяса
Обработанными называются мясные продукты, для сохранения которых применяется копчение, вяление, посол или добавление химических консервантов.
К ним относятся бекон, ветчина, пастрами, салями, пепперони, хот-доги, некоторые сосиски и гамбургеры (если для их сохранения применялась соль или химические добавки) и многое другое. Особенно проблематичными являются нитраты, которые добавляются к этим продуктам в виде консервантов, красителей и вкусовых добавок.
➡ Будьте осведомлены об употреблении красного мяса.
Исследования показывают, что у людей, которые едят, преимущественно, красное мясо (в одном исследовании – 140 г в день) риск развития колоректального рака на 24 процента выше, чем у тех, кто ест меньше мяса.
Само по себе, красное мясо, скорее всего, не проблема – скорее, важно, как оно приготовлено, и откуда оно берется. В мясе выпасных коров, например, содержатся противораковые соединения.
В красном мясе, приготовленном при высоких температурах (например, жаренном на сковороде или на гриле), также могут содержаться канцерогенные побочные продукты, такие как гетероциклические амины (ГЦА) и полициклические ароматические углеводороды (ПАУ).
Если Вы не можете отказаться от мяса полностью, я рекомендую употреблять только органическое мясо выпасных животных и не подвергать его длительной кулинарной обработке (с кровью или не слишком прожаренное).
Существуют убедительные доказательства того, что регулярные физические упражнения могут значительно снизить риск развития рака толстой кишки. Так, одно исследование установило, что у физически активных мужчин и женщин риск развития рака толстой кишки на 30-40 процентов ниже, чем у людей, которые не занимаются спортом.
Во-первых, физические упражнения снижают уровень инсулина, а контроль уровня инсулина – один из самых действенных способов снизить риск развития рака. Также выдвинуто предположение, что физические упражнения запускают механизм апоптоза (запрограммированной гибели клеток), в результате чего клетки рака гибнут.
Кроме того, физические упражнения улучшают циркуляцию иммунных клеток в крови. Их работа заключается в нейтрализации патогенных микроорганизмов по всему организму, а также в уничтожении предраковых клеток, пока они не стали злокачественными. Чем лучше эти клетки циркулируют, тем эффективнее иммунная система защищается от инфекций и заболеваний, например, рака.
➡Следите за весом и не допускайте жира на животе
Ряд исследований связывают ожирение с повышенным риском развития около десятка различных видов рака, включая рак толстой кишки. В проведенном в 2014 году исследовании были проанализированы данные более чем 5 миллионов человек старше 16 лет. Было установлено, что каждое увеличение веса тела на 5 килограммов связано с повышенным риском развития 10 типов рака.
Если вы страдаете избыточным весом или ожирением, то даже небольшая потеря веса может оказать существенно полезной для вашего здоровья. С точки зрения профилактики рака, особенно важно избавление от избыточного жира на животе, так как этот жир связан с повышенным риском развития рака толстой кишки, независимо от веса вашего тела.
➡Откажитесь от курения и алкоголя
Лабораторные исследования показали, что чеснок убивает раковые клетки и является весьма перспективным в этом смысле, если ввести его в рацион питания. Одно исследование показало, что у женщин, которые регулярно ели чеснок (а также фрукты и овощи), риск развития рака толстой кишки был снижен на 35 процентов.
У тех, кто потребляет большое количество сырого чеснока, также, по всей видимости, снижен риск развития рака желудка и колоректального рака. Кроме того, прием экстракта старого чеснока в течение шести месяцев пациентами с неоперабельными формами колоректального рака, рака печени или поджелудочной железы помог улучшить иммунную функцию, что предполагает его пользу для иммунной системы во время стресса или болезни.
Если вы добавляете сырой чеснок в свой рацион, то свежий зубчик нужно раздробить или мелко нарезать, чтобы стимулировать высвобождение фермента аллииназы, который, в свою очередь катализирует образование аллицина.
Нужно ли регулярно делать колоноскопию людям старше 50 лет?
Мужчинам и женщинам старше 50 лет, со средним риском развития колоректального рака, как правило, рекомендуется, проходить обследование гибким ректороманоскопом каждые пять лет либо делать колоноскопию каждые 10 лет. Но так уж необходимы и безопасны эти обследования? Мне уже больше 60 лет и я никогда не делал колоноскопию и не собираюсь ее делать ни в обозримом будущем, ни вообще в жизни.
Хотя я считаю, что они могут быть полезными в качестве диагностического инструмента, я уверен, что при моем рационе питания (который включает в себя ежедневное употребление сырой куркумы) и образе жизни развитие рака толстой кишки крайне маловероятно.
Но для многих людей, подверженных более высокому риску, колоноскопия может быть эффективной стратегией. Рак толстой кишки растет очень медленно и это один из основных видов рака, убивающих людей, поэтому очень важно выявить его на раннем этапе. Вы можете выбрать проведение ежегодной гваяковой пробы стула – она выявляет наличие скрытой крови в стуле, но этот анализ дает много ложноположительных ответов и последние данные свидетельствуют о его недостаточной эффективности.
Другая альтернатива – каждые пять лет проходить обследование гибким ректороманоскопом. Это похоже на колоноскопию, но при этом используется трубка меньшего размера и более короткая, поэтому верхние отделы кишечника не просматриваются. С другой стороны, эта процедура связана с меньшим количеством осложнений. Ультразвук также доказал свою ценность. В целом, самый надежный способ обследования на рак толстой кишки – это визуальный осмотр, который врач может выполнить с помощью колоноскопии.
При обнаружении полипов на ранней стадии, врач может удалить их прямо там. Поэтому колоноскопия – не только способ диагностики, но и вид хирургического вмешательства. При этом врач делает снимок полипа, отрезает от него кусочек, захватывает его и отправляет на биопсию. Это может спасти вашу жизнь, поэтому эту процедуру определенно следует принять во внимание. Тем не менее, не забывайте, что примерно одна из каждых 350 колоноскопий наносит серьезный вред. Смертность составляет около одного случая на каждые 1 000 процедур.
Кроме того, около 80 процентов эндоскопов очищаются с помощью препарата Cidex (глутарового альдегида), который НЕ стерилизует эти инструменты должным образом, что составляет потенциальную возможность передачи материала, способного вызвать инфекцию. Спросите, какой раствор применяется для очистки зонда – это может спасти вашу жизнь. Удостоверьтесь, что его стерилизуют над уксусной кислотой, во избежание потенциальной передачи инфекционного материала от предыдущих пациентов.
Как предупредить рак: 13 еще более простых советов
☑Откажитесь от сладких газированных напитков и исключите сахар из своего рациона
☑Меньше сидите, больше двигайтесь и старайтесь делать 10 000 шагов в день
☑Пейте зеленый чай, богатый источник эпигаллокатехин-3-галлата – это катехин полифенол, который борется с раком
☑Ешьте брокколи, приготовленную на пару (в приготовленной таким образом брокколи содержится больше противораковых глюкозинолатов, чем в вареной или жареной)
☑Ешьте бразильские орехи; они богаты селеном – минералом, который особенно полезен для снижения риска рака простаты, колоректального рака и рака легких
☑Ешьте артишоки – они богаты силимарином, антиоксидантом снижающим риск развития рака кожи
☑Регулярно находитесь на солнце – это поможет оптимизировать уровень витамина D
☑Нормализуйте соотношение омега-3 и омега-6 жиров в рационе, употребляя высококачественное масло криля и сокращая потребление переработанных растительных масел, таких как кукурузное, соевое и рапсовое.
☑Спите в полной темноте; свет в ночное время подавляет выработку в организме мелатонина, обладающего противораковым действием
☑Ешьте лук – отличный источник противоракового кверцетина; кверцетин подавляет рост раковых клеток опухолей молочной железы, толстой кишки, простаты, яичников, эндометрия и легких
☑Избегайте воздействия токсинов окружающей среды, в том числе канцерогенных веществ химической очистки PERC (перхлорэтилена)
☑Откажитесь от картофеля фри и чипсов, которые могут содержать высокий уровень канцерогенного акриламида (это соединение, которое образуется в процессе приготовления продуктов при высокой температуре)
☑Ешьте ферментированные овощи – они полезны для здоровья кишечника,а в процессе ферментации, который происходит при квашении капусты, вырабатываются такие противораковые соединения, как изотиоцианаты, индолы и сульфорафаны.
В последние десятилетия заболеваемость колоректальным раком выросла в разы. Если сравнивать ситуацию с 60-ми гг. прошлого века, то рак прямой кишки тогда составлял 1,2 % от всех злокачественных опухолей, рак ободочной кишки – 1,8 %. В 2017 г. статистика выглядит уже так: 5,2 % и 7,3 %, соответственно.
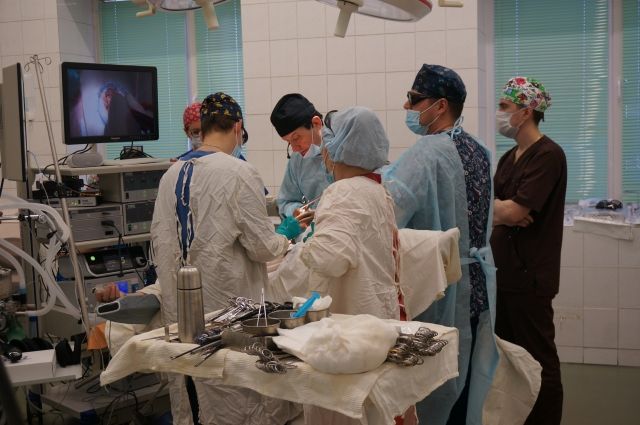
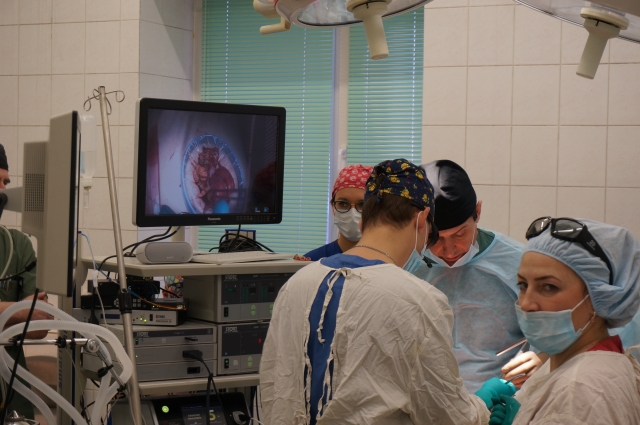
На днях в Пермском краевом онкологическом диспансере 74-летней пациентке сделали лапароскопическую операцию по удалению большой правосторонней опухоли кишечника. На хирургическое вмешательство, которое транслировали на экране в 3D-изображении, пригласили не только врачей-онкологов, но и журналистов.
Где чаще болеют?
Результат питания деликатесами – это частые запоры. И лечение недуга – одна из проблем современного здравоохранения. Это становится настолько актуальным, что в странах, где хорошо развит туризм, уже учитывают этот факт. В отелях гостям на завтрак обязательно предлагают распаренный чернослив, курагу, инжир.

Факторы риска
Запоры являются основным из факторов риска онкологических заболеваний. Если кишечник опорожняется ежедневно и своевременно, то канцерогенные газы и каловые массы не успевают активно воздействовать на его слизистую оболочку. А в случае запоров концентрация и время воздействия шлаков на слизистую толстой и прямой кишки увеличивается.
Ещё один фактор риска рака кишечника – хронические колиты, когда воспалительный процесс проявляется сменой запоров и поносов. Человек испытывает дискомфорт и болевые ощущения в животе, у него нередки вздутия и бурления. Есть случаи, когда повышается температура.
Ещё к группе риска относятся те, у кого есть наследственное заболевание – семейный полипоз. Ведь злокачественная опухоль может развиться и из полипа. Если у кого-то из родных заболевание было, нелишним будет обратиться к врачу и пройти плановое обследование.
Мужская или женская проблема?
Исходя из опыта, злокачественная опухоль кишечника чаще встречается у женщин, чем у мужчин. Несмотря на то что женщины внимательнее следят за здоровьем, обнаружить рак прямой и ободочной кишки на ранних стадиях удаётся нечасто. И это общая проблема выявления онкологических заболеваний: на ранних стадиях они протекают бессимптомно. Поэтому многие пациенты приходят к врачам в лучшем случае на второй, а иногда и на третьей стадии рака.
Немалый процент заболевших обращается лишь тогда, когда у них обнаруживают четвёртую стадию болезни. Человек идёт к медикам по другой проблеме. Его беспокоят сильные боли в печени или непрекращающийся кашель, а обследование обнаруживает у него метастазы в лёгких и печени.
Врачи начинают искать первопричину и нередко обнаруживают рак толстой и прямой кишки. Когда начинают подробно расспрашивать пациента о самочувствии, выясняют, что проблемы были давным-давно, но с обращением к доктору он тянул до последнего.
Выявить рак на ранних стадиях, говорят медики, нередко можно в ходе обычной диспансеризации в поликлинике, ведь в общий осмотр обязательно входит пальцевое обследование прямой кишки. Другое дело, что пациенты сами нередко отказываются от проведения такой диагностики.
Какие симптомы должны насторожить?
Признаков колоректального рака немного, но если они есть, то стоит своевременно записаться к врачу.
Что должно насторожить? Для рака правой половины ободочной кишки характерно необоснованное повышение температуры. Она может подняться и держаться несколько дней, потом становится нормальной, а через какое-то время ситуация снова повторяется.

Следующие симптомы – это ложные позывы, когда после опорожнения кишечника нет ощущения, что он пустой. Также пациента могут беспокоить точечные боли в правой половине живота. Это проявление развившегося воспаления на фоне злокачественной опухоли. Бывает, что опухоль справа иногда может прощупать и сам пациент, и врач.
При раке правой стороны кишечника не бывает непроходимости, пациента беспокоят ноющие боли, а при раке левой стороны, к сожалению, может развиться острая кишечная непроходимость. С резкой острой приступообразной болью люди попадают в экстренные хирургические отделения, и уже на операции у них обнаруживают опухоль.
Что делает врач?
Прежде всего узкий специалист-онколог проведёт пальцевое исследование прямой кишки. Это исключит геморрой и наличие полипов. Дальше он сам будет выстраивать методику обследования и лечения. Чаще, чтобы подтвердить диагноз, назначают обычное для таких заболеваний обследование – ректоскопию и колоноскопию.

Многих волнует вопрос: как быстро развивается рак прямой кишки? По мнению врачей-онкологов, все злокачественные опухоли развиваются от трёх до десяти лет до начала клинических проявлений. Поэтому любому заболеванию, когда его выявят, будет минимум три года. А вот за сколько времени процесс разовьётся от первой до четвёртой стадии, вам не скажет ни один врач. В этом вопросе всё индивидуально и зависит от уровня злокачественности опухоли, иммунитета человека и от множества других показателей.
Как проводят операцию?
Эндоскопические (через прокол) операции по удалению рака прямой кишки – более щадящие. Они позволяют пациенту быстрее покинуть хирургическое отделение и начать лечение, которое назначил врач. Однако эндоскопические операции делают в Пермском крае не так часто, как полостные.
В ряде случаев у прооперированных пациентов случаются рецидивы. Пусковым механизмом проявления метастазов могут стать стрессовые ситуации, которые происходят с человеком: тяжело заболел гриппом, потерял близкого человека, уволили с работы, ограбили. В такой период у человека снижается уровень иммунного ответа и иммунной защиты, и раковые клетки начинают быстрее размножаться и проявляться как отдалённые метастазы.
От 50 до 60 % прооперированных больных колоректальным раком первой-третьей стадии переживают пятилетний рубеж. Статистика такова: если рак прямой кишки удалили на первой стадии – то более 80 % пациентов живут дольше пяти лет, на второй – 70 %, на третьей – 50 % и ниже.
Если говорить о профилактике рака, то всем кажется: не ешь одного, не пей другого, и будет тебе счастье. Однако первичной профилактики в онкологии не существует. Тем более от рака нельзя поставить прививку, как, например, от гриппа или кори. Однако прислушаться к организму и своевременно обратиться к врачам при перечисленных выше симптомах вам обязательно стоит!
Рак прямой кишки – распространенное онкологическое заболевание. Точных причин роста заболеваемости ученые не называют, но обращают внимание, что.
. в группе риска находится население экономически развитых стран и жители больших городов. Среди основных причин, ведущих к заболеванию, статисты и онкологи выделяют два главных фактора: характер питания и наследственность.
Что вызывает рак прямой кишки
При наличии в семье родственников в разных поколениях с онкологическим заболеванием прямой кишки говорят о наследственной предрасположенности к колоректальному раку. Но неправильное питание и наличие хронических болезней конечных отделов кишечника даже без отягощенной наследственности могут стать причиной появления злокачественной опухоли.
Пищевой рацион, бедный клетчаткой, но с избытком красного мяса, животных жиров, жареного, мучного и сладкого приводит к накоплению в кишечнике жирных кислот, превращающихся в канцерогены. Малоподвижный и сидячий образ жизни в свою очередь способствует застою крови в венах таза и приводит к нарушению функций слизистой оболочки прямой кишки. В толстом кишечнике возникают хронические воспалительные процессы, провоцируя мутации клеток.
Что такое рак прямой кишки?
Рак прямой кишки – это злокачественное новообразование, развивающееся в слизистой оболочке конечной части сегмента толстой кишки, заканчивающейся анусом. Опухоль развивается, расширяет свои границы на слизистой и со временем выходит за ее пределы.
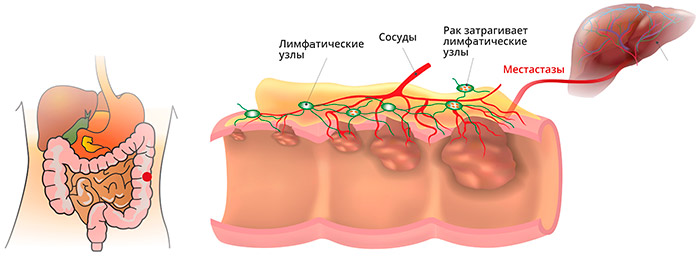
Появляются вторичные патологические очаги (метастазы), которые в первую очередь поражают лимфоузлы и органы малого таза, и постепенно распространяются по всему организму. Раковая опухоль в прямой кишке может также развиваться на фоне предраковых заболеваний: полипов, трещин, свищей, проктитов.
Как начинается рак прямой кишки
Первые признаки рака прямой кишки проявляются нарушением стула в виде запоров или диареи, дискомфортом, ощущением тяжести, состоянием слабости. С увеличением размеров опухоли появляются небольшие кровотечения, которые нередко принимаются пациентом за геморроидальные, а появившиеся боли он относит на обострившиеся проблемы с печенью и желчным пузырем.
Постоянный дискомфорт, боли, ложные частые позывы к дефекации вынуждают его посетить вначале гастроэнтеролога или проктолога, и если у доктора возникает подозрение на рак, то пациента перенаправляют к онкологу. К онкологу-колопроктологу больной чаще всего попадает через 3-5 месяцев от начала проявления заболевания.
Как определяют рак прямой кишки
Современная онкология имеет высокотехнологичную аппаратуру и позволяет выявить заболевание на любой стадии развития:
- пальцевое исследование позволяет оценить состояние почти половины длины прямой кишки и выявить опухоль у 90% больных с онкологией нижних отделов;
- при выявлении скрытой крови в анализах кала и мочи назначается дальнейшее гистологическое и цитологическое исследование, УЗИ, МРТ, биопсия;
- проводится анализ на онкомаркеры, общий, клинический и биохимический анализы крови.
Онкомаркеры – это белки, которые вырабатываются злокачественными образованиями в процессе их жизнедеятельности. Наибольшая их концентрация в крови, по увеличенному количеству этих своеобразных меток можно выявить участок кишечника с онкологией.
Для этого используют специфические маркеры – СА 242, РЭА и неспецифические – АФП.
Стадии рака прямой кишки
Раковая опухоль прямой кишки развивается медленно, на протяжении нескольких лет, чаще всего бессимптомно на первых порах, и проходит 4 стадии развития:
- 1 степень – опухоль размером до 2 см, близлежащие ткани воспаляются, но метастазов нет.
- 2 степень – размер опухоли до 5 см, метастазы или отсутствуют, или одиночные, появляется болевой синдром.
- 3 степень – опухоль больше 5 см, уже проросла сквозь все слои кишечной стенки и дала множественные метастазы в прилежащие лимфоузлы, слабость, потеря веса.
- 4 степень – метастазы в брюшной полости, печени, легких, позвоночнике, головном мозге, сама опухоль начинает распадаться.
Можно ли обойтись без операции при раке прямой кишки?
Рак прямой кишки может быть излечен только оперативным путем, его также нельзя вылечить народными средствами. Хирургическая операция является основным методом лечения рака толстой и прямой кишки.
Лучевая терапия и химиотерапия используются как дополнение к хирургическому лечению, и имеют второстепенное значение в комплексном лечении. Но, чем раньше диагностирована опухоль, и чем выше она расположена, тем проще операция, лучше результаты и полнее реабилитация.
Сложные операции с удалением прямой кишки, анального канала и мышц сфинктера требуют формирования у пациента постоянной колостомы на передней брюшной стенке. К ней крепится калоприемник, который надо периодически заменять по утрам или перед сном. За стомой и кожей вокруг отверстия нужно тщательно ухаживать, чтобы не было раздражения.
Сколько живут после операции
Прогноз продолжительности жизни после удаления опухоли на прямой кишке будет зависеть от стадии онкологического поражения, возраста и характера проведенного лечения. Недуг, выявленный на 1-2 этапе поражения, и операция на ранних стадиях, дают хирургу возможность удалить опухоль и первые незначительные метастазы, не затрагивающие жизненно важные органы. В этих случаях 65-85 % молодых пациентов выздоравливают полностью, а остальные имеют от 2 до 5 лет полноценной жизни.
Резко снижается вероятность появления рецидива рака по прошествии 5 лет после операции, поэтому этот период считается критическим. При поражении более 5 лимфатических узлов или при метастазах в соседних органах, в тканях печени и легких шансов продлить больному жизнь очень мало. В этих случаях не доживают до года.
Послеоперационный восстановительный период также занимает важное место в выживаемости пациента. В краткие сроки нужно восстановить организм больного после хирургического вмешательства и химиотерапии с помощью лечебного питания, и не допустить рецидивов заболевания.
Как предотвратить рак прямой кишки
Хорошей профилактикой рака прямой кишки служит правильное питание: употребление продуктов, богатых клетчаткой, овощей и фруктов, каш из злаков, орехов, которые способствуют эффективному очищению кишечника, до 2 литров чистой питьевой воды в день. Кроме этого следует придерживаться следующих правил:
- нужно своевременно лечить предраковые заболевания, которые вызывают воспаление толстой кишки – болезнь Крона.
- не допускать появления запоров, исключить из питания фаст-фуды;
- не контактировать с вредными химическими веществами;
- при отягощенной наследственности необходимо проводить периодические обследования на предмет опухоли в прямой кишке.
После 40 лет рекомендуется проходить скрининг
Во всем мире онкологи отмечают возрастание частоты заболеваний раком прямой кишки, а с возрастом человека риск заболеть увеличивается. С целью своевременной диагностики рака Американское общество рака и Национальный раковый институт США рекомендуют населению всех стран проходить скрининг на рак прямой кишки по следующей методике:
- ежегодно проводить пальцевое исследование прямой кишки лицам старше 40 лет;
- ежегодно выполнять тест на определение скрытой крови в стуле лицам старше 50 лет;
- каждые 3-5 лет проводить фиброколоноскопию лицам старше 50 лет.
В Украине с учетом повышенной радиологической ситуацией фиброколоноскопию нужно проводить каждые 2 года.
Провести диагностику, чтобы заблаговременно выявить заболевание, может каждый житель Украины. Для этого нужно записаться на обследование к проктологу в своем городе.
Запомните! Своевременно диагностированный рак поддается результативному лечению.

- Группа особого риска: причины рака прямой кишки
- Полипы кишечника
- Стадии рака прямой кишки
- Чем может проявляться рак прямой кишки?
- Метастазы при раке прямой кишки
- Симптомы рака прямой кишки
- Диагностика рака прямой кишки
- Лечится ли рак прямой кишки?
- Варианты лечения рака прямой кишки на разных стадиях
- Профилактика рака прямой кишки
- Продолжительность жизни
- Цены на лечение рака прямой кишки
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже - до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины .
В зависимости от этих характеристик, выделяют пять стадий:
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение , что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего - в аноректальном отделе (5-8 %).
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак - аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин "колоректальный рак", врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:

Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры , развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию. Запись на консультацию круглосуточно
Читайте также: