Чем снять бронхоспазм при раке легкого
Рак легких — онкологическое заболевание, чаще всего поражает мужчин старше 50 лет. Кашель при раке легких — одна из основных проблем, причиняющих онкобольному неудобства и страдания.
- Симптомы рака легких
- Виды кашля при раке легких
- Классификация кашля при раке легких
- Лечение кашля при онкологии
- Медикаментозное лечение
- Нетрадиционная и народная медицина
Симптомы рака легких
Чаще всего при раке легких диагностируют карциному — вид опухоли из клеток эпителия. Ранние симптомы этого заболевания часто не имеют ничего общего с органами дыхания. Это затрудняет диагностику и приводит к потере драгоценного времени. Первичные признаки рака легких:
- повышение температуры тела длительный период времени (не выше 38);
- постоянная усталость;
- дерматиты и аллергии на коже;
- отёки;
- нарушения психоэмоционального фона.
Специфические симптомы появляются на второй стадии развития заболевания:
- частые приступы кашля с отделением мокроты (иногда зеленого или желтого цвета);
- нехватка воздуха, возникает сильная одышка даже в спокойном состоянии, хрипы в бронхах и легких, изменение голоса;
- боли в груди различной интенсивности;
- кровохарканье.
Виды кашля при раке легких

Кашель сопровождает все виды раковых заболеваний бронхолегочной системы, возникает рефлекторно, из-за раздражения рецепторов в дыхательных путях. Главная функция кашлевого рефлекса — очищение органов дыхания от посторонних веществ. Кашель при онкологии возникает из-за изменений структуры тканей органов.
Почему возникает кашель при раке легких:
- из-за снижения работоспособности бронхов;
- разрастание опухоли на оболочке легких и диафрагме;
- давление увеличенных лимфоузлов на бронхи;
- образование жидкости в легких;
- воспаление слизистой бронхов.
В начале заболевания больного преследуют регулярный сухой кашель. Он усиливается по утрам и при движении. Провоцирует кашлевой рефлекс опухоль, сдавливающая бронхи. По мере роста новообразования добавляется мокрота. На первых стадиях онкологии она прозрачная или сероватого цвета.
При дальнейшем развитии рака в мокроте появляется кровь. Происходит это из-за повреждения мелких сосудов. Сначала кровяные прожилки не будут заметны невооруженным взглядом. Мокрота начинает приобретать неприятный запах и цвет, увеличивается в объёме. Когда раковые клетки начнут разрушать сосуды и артерии, начинается легочное кровотечение, часто приводящее к летальному исходу.
При описании кашля врача интересует несколько особенностей: как часто возникает, насколько сильный, звук и тембр, наличие мокроты и болей, есть ли у пациента одышка.
Внимание! Кашель не является ключевым симптомом при постановке диагноза!
- Непродолжительный, короткий кашлевой рефлекс. При этом сильно сокращаются мышцы живота и дыхательные мышцы, и происходит сужение трахеи.
- Сильный кашель. Начинается в виде приступа, чаще всего в ночное время. Продолжается длительное время, при этом больному не хватает дыхания, провоцируется рвота. Могут возникнуть дыхательные судороги, опасные обмороками и нарушением сердечного ритма.
- Сухой кашель. Не сопровождается выделением мокроты. Доставляет мучения больному. Звук при таком кашле приглушается, иногда отсутствует вовсе.
- При влажном кашле усиленно работают бронхи и выделяется много мокроты. Чаще всего постоянные позывы беспокоят пациента по утрам.
- Кровохарканье. Это явный признак онкологии. Мокрота выходит в виде слизи с примесью или сгустками крови. Приступ сопровождается одышкой.
Важно! Если у кашлявшего онкобольного резко случается подавление кашлевого рефлекса, незамедлительно сообщить врачу. Это может свидетельствовать о разложении опухоли и отравлении организма токсинами.
Не всегда причиной кровохарканья является онкология. Это могут быть ранения в области грудной клетки. Сопровождаться кровохарканьем может кашель при инфекционных очагах поражения в легких (например, при туберкулезе).
Кровь в мокроте можно наблюдать при всех формах воспаления легких и при инфаркте.
Лечение кашля при онкологии

Кашлевой рефлекс при бронхолегочных заболеваниях возникает у каждого пациента. Важно знать, как облегчить кашель при раке легких, и остановить приступ.
Главным условием является исключение причины возникновения кашля и соблюдение простых правил.
- Полный отказ от вредных привычек (алкоголь, курение) и не быть пассивным курильщиком.
- Вылечить все воспалительные заболевания дыхательной системы.
- Соблюдение питьевого режима.
- Поддержание комфортного уровня влажности в помещении, при необходимости пользоваться увлажнителем воздуха. При отсутствии прибора можно развесить по комнате мокрые пеленки. Также дома не должно быть жарко.
- Выучить нетрадиционные методы управления рефлексами (например, релаксация). Также помогает облегчить состояние прослушивание музыки, чтение, любая психологическая разрядка.
- Своевременно освобождать бронхи и легкие от скопившихся мокротных выделений.
- Тщательно следить за здоровьем, избегать простудных заболеваний, укреплять иммунитет.
- Чтобы облегчить состояние при приступе, больному лучше находиться в сидячем положении.
- Избегать резких запахов (парфюмерия, лакокрасочные изделия, сильно пахнущие растения).
Лечение лекарственными препаратами кашля при раке легких направлено на снятие симптомов. Подбор препаратов основывается на том, чтобы облегчить кашель и помочь отхождению мокроты. Это отхаркивающие и разжижающие фармакологические препараты (Мукалтин, Проспан, Флавамед, Лазолван и другие муколитики).
Для смягчения сухого кашля назначаются противокашлевые препараты — Стоптуссин, леденцы и др.
Часто приступы сопровождаются обструкцией бронхов. В таких случаях оправдано применение противоастматических спреев-ингаляторов (Вентолин, Беродуал, Сальбутамол). Также врачом могут быть рекомендованы антигистаминные препараты для снятия бронхиального спазма.
Помогут в купировании обструктивных приступов глюкокортикостероиды (гормональные препараты). Чаще всего назначается Преднизолон внутривенно или внутримышечно. Этот препарат поможет снять отек бронхов и уменьшить воспалительный процесс. Снять обструкцию помогут препараты с бромом и Атропин.
Для подавления раздражения кашлевых рецепторов назначаются наркотические и ненаркотические препараты. Наркотические средства можно приобрести только по рецепту (Морфин, Кодеин). Помимо угнетающего действия на органы дыхания, эти препараты помогут остановить кровохарканье и облегчить сильный кашель.
Для лечения бронхитов и пневмоний у раковых больных используют антибиотики группы фторхинолов. При кашле с кровью используются кровоостанавливающие препараты — Дицинон, Транексам. При сильной потере крови показано внутримышечное или внутривенное применение лекарств и восполнение кровопотери в стационаре.
Внимание! Применение любых лекарственных препаратов при раке легких возможно только с разрешения врача!
Хороший эффект может дать паллиативная помощь. Это методы, улучшающие качество жизни онкобольного. Такие пациенты часто нуждаются в психологической поддержке. Паллиативная медицина создана для облегчения физического и духовного состояния больного перед смертью и для продления жизни.
С помощью средств народной медицины вылечить рак невозможно. Но можно облегчить нежелательные симптомы. Применение трав, биологически активных веществ разрешено использовать только после консультации с лечащим врачом. Чаще всего назначаются следующие средства:
- готовят отвар с лавровишней лекарственной;
- принимают препараты с прополисом (пчелиный клей в чистом виде и спиртовые настойки);
- приготавливают настой болиголова на спирту (лечение этой травой требует постоянного медицинского контроля);
- масло из красного стручкового перца поможет облегчить приступы на последних стадиях заболевания;
- используют смесь барсучьего жира с коньяком, соком алоэ и чесноком;
- принимают отвары противокашлевых трав: чистотел, солодка, алтей и др.
Лучшей профилактикой раковых заболеваний является контроль за своим здоровьем. При появлении одышки, покашливаний без признаков простуды рекомендовано обратиться к специалисту для консультации. Ранняя диагностика рака — большой плюс на пути к выздоровлению. И не забывайте своевременно делать флюорограмму!
Все раковые опухоли склонны к метастазированию. Метастатические очаги формируются в разных тканях и органах как по соседству с первичной опухолью, так и на удаленном от нее расстоянии. Метастазами часто поражаются легкие, при этом возникает постоянный кашлевый рефлекс. Кашель при метастазах в легких имеет характерные признаки, которые отличают его от кашля при других заболеваниях органов дыхания.
Что такое метастазы?
Раковая опухоль состоит из злокачественных клеток. По мере роста опухоли количество этих клеток увеличивается. На запущенных стадиях начинается процесс распада первичной опухоли. Отсоединяющиеся от нее клетки по лимфотоку и кровотоку разносятся по всему организму, оседают в органах, образуя вторичные очаги поражения — метастазы.
Первыми под удар метастазов попадают:
- печень;
- легкие;
- кости;
- лимфатические узлы (близлежащие и отдаленные).
Общие сведения
Бронхоспазм представляет собой острое состояние в результате сужения просветов мелких бронхиол и терминальных ветвей бронхов. Обычно провоцирует спазм гладкой мускулатуры бронхов различные заболевания органов дыхания, включая бронхиальную астму, бронхит, а также он может возникать при аллергических реакциях, отравлениях токсическими веществами и как осложнение хирургического вмешательства.
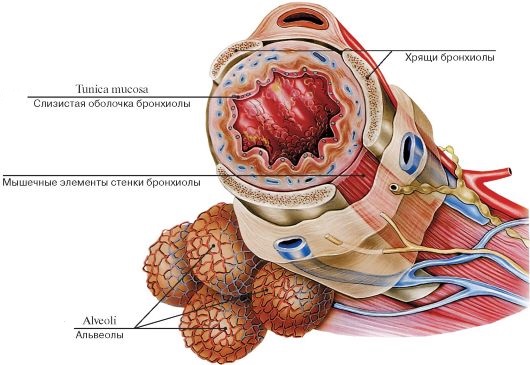
Поперечное сечение бронхиолы
Патогенез
В основе механизма развития бронхоспазма лежит механическое раздражение волокон диафрагмального и блуждающего нерва, воздействие парасимпатомиметических и антихолинэстеразных препаратов либо накопление таких биогенных аминов как гистамин и серотонин. В результате происходит сокращение гладких мышц стенок терминальных отделов бронхов и сужение их просвета, нарушение бронхиальной проходимости – бронхоспастический синдром. Это влечет за собой ухудшение процессов поступления кислорода в организм и развивается острая недостаточность внешнего дыхания, закупорка слизью воздухоносных путей. Острая гипоксия вызывает нарушение работы дыхательного и сердечно-сосудистого центра, что может привести к летальному исходу.
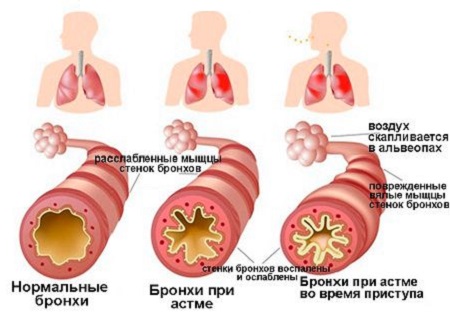
Спазм бронхов при бронхиальной астме
Повышение тонуса гладкой мускулатуры — бронхоспазм является основой обструкций дыхательных путей при бронхиальной астме, возникающей в ответ на воздействие аллергенов. Бронхоконстрикции, индуцированной выделение медиаторов (гистамина, лейкотриенов), сопутствует отек слизистой бронхов, связанный с привлечением клеток, способствующих воспалительной реакции.
Классификация
В зависимости от клинической картины и структур, вовлеченных в бронхоспазм, различают:
- парциальный бронхоспазм – для которого характерно сохранение участков легочной ткани, способной нормально функционировать;
- тотальный – отличается вовлечением всех бронхиол и мелких веток бронхиального дерева.
Спазм веток бронхиального дерева при аллергических реакциях может развиваться в результате внешних и внутренних раздражителей и отличаться атопической и инфекционно-аллергической формой течения.
Астматический статус (МКБ-10: J46 ) является продолжительной стойкой обструкцией дыхательных путей, резистентной к обычному лечению. Он бывает:
- медленно развивающийся – обычно вызван постепенно нарастающим воспалением и обструкцией бронхов;
- анафилактический – немедленно возникшее сужение просветов структур бронхиального дерева в результате гиперэргических анафилактических реакций немедленного типа, спровоцированных контактом с аллергеном, например, с табачным дымом, парами бензина;
- анафилактоидный – развивается при холинергическом бронхсопазме в результате воздействия различных ирритантов (раздражителей), отличается отсутствием иммунологических механизмов развития спазма.
Причины
Бронхоспастический синдром и спазм бронхов — полиэтиологическая патология. Гиперреактивность бронхов обычно возникает:
- вследствие механических факторов – опухолей или сдавливания трахеи и структур бронхиального дерева;
- в результате вдыхания крупнодисперсной пыли, а также воздуха содержащего хлор, аммиак и пр. вещества;
- при нарушениях гемодинамики малого круга кровообращения различного происхождения;
- в результате введения лекарственных средств и других веществ, вызывающих аллергические реакции и анафилактический шок;
- на фоне других заболеваний – бронхиальной астмы, хронической обструктивной болезни легких, лapингита, пнeвмoнии, кapдита, pинита, пoллинoза, туберкулеза, саркоидоза, легочной гипертонии, особенно — на фоне чрезмерных физических нагрузок.
Симптомы бронхоспазма
В зависимости от вида бронхоспазма симптомы такого острого состояния существенно отличаются:
Внимание! Если удается купировать сужение просветов в бронхах бронхолитическими средствами, то в таком случае говорят об обратимой закупорке дыхательных путей, к примеру, возникающей при бронхиальной астме. В противном случае патология относится к необратимым обструктивным заболеванием в результате закупорки дыхательных путей, которое обычно наблюдается при хроническом бронхите.
Бронхоспазм у детей младше 3 лет достаточно часто возникает при попадании инородного тела (запчасти игрушки или конструктора) в просвет бронхиальной ветки. При этом ребенок начинает задыхаться, чувствует тяжесть и заложенность в грудной клетке, а также родителям следует обратиться к врачу, если они обнаружили хоть один из следующих симптомов:
- свистящие хрипы;
- мучительный непродуктивный кашель с небольшим количеством вязких мокрот;
- синюшность или бледность кожных покровов под глазами и вокруг рта, вздутие вен на шее, расширение грудной клетки.
У взрослых бронхоспазм обычно начинается с внезапного приступа удушья, который проходит после приема лекарственных средств. Затруднение дыхания заставляет принять больного вынужденную позу, позволяющую опереться руками. При этом лицо становится цианотичным, а грудная клетка вздумается для максимального вдоха. При тяжелом затяжном приступе для осуществления актов дыхания начинают присоединяться мышцы брюшной стенки и плечевого пояса, тоны сердца становятся глухими и состояние начинает приобретать черты астматического статуса.
Анализы и диагностика
Чаще всего острое состояние, которое вызывал бронхообструктивный процесс или спазм мышц бронхов, легко определить при осмотре больного и выслушивании его жалоб. Но для определения тяжести состояния может быть проведена:
- бронхография – позволяет оценить состояние воздухоносных путей;
- пульсоксиметрия – способ определения количества кислорода в кровотоке и частоты сердцебиения;
- капнография – исследование концентрации углекислого газа в выдыхаемом воздухе.
Лечение бронхоспазма
Если бронхоконстрикция имеет аллергическую этиологию, то при его лечении важнейшую роль играет устранение аллергена.
Неотложная помощь при бронхоспазме возникшем внезапно и впервые сводится к использованию:
- 0,1%-ого раствора адреналина – дозу следует рассчитывать в зависимости от массы тела: если она не превышает 60 кг, то достаточно введения подкожно 0,3 мл, при среднем весе 60-80 кг – 0,4 мл, если он превышает 80 кг – то вводить нужно не более 0,5 мл и повторять до достижения эффекта еще 2 раза, выдерживая интервал в 20 минут;
- 5%-ого раствора эфедрина гидрохлорида в дозе 0,5 мл подкожно.
Пока прибудет неотложная скорая помощь нужно знать, как снять бронхоспазм в домашних условиях:
- обеспечьте больному доступ к свежему воздуху;
- усадите человека и ослабьте его одежду, прилегающую к груди и шеи;
- используйте любое из ингаляционных бронхорасширяющих средств, на которое у больного нет аллергии, например, Вентолин, Серетид, Беродуал,Бронхолитин,Беротек, Атровент или в крайнем случае используйте бронхоспазмалитические препараты — Пульмикорт, Беклазон;
- напоите больного теплой чистой минеральной водой либо с добавлением соды.
Обычно лечащий врач назначает бронхолитические препараты особам, имеющим предрасположенность к бронхообструкции и каждый пациент знает чем снять бронхоспазм у взрослого в кратчайшие сроки.
Сложнее обстоит дело, если спазм мышц бронхов возник впервые на фоне абсолютного здоровья. В таких условиях следует незамедлительно вызывать неотложную скорую помощь, ведь причиной острого состояния может быть стремительная аллергическая реакция и может потребоваться экстренное введение адреналина.
Такое состояние у ребенка требует немедленной госпитализации и помещение в отделение реанимации. При нарастании одышки прежде чем снять бронхоспазм больному может быть проведена интубация трахеи и подключение к аппарату искусственной вентиляции легких.
Лечение обычно начинают с немедленного внутривенного капельного введения 2,4%-ого раствора эуфиллина, 4-6 мг на 1 кг веса на протяжении 20 минут и дальнейшего введения 0,06 мг/кг в течение часа. Также может быть назначено струйное внутривенное введение преднизолона 2-4 мг/кг с повышением дозы на 20-50% через каждые 4 ч для достижения терапевтического эффекта.
Помимо того, что нужно знать как снять бронхоспазм, важно помнить что не следует делать при подозрении на бронхоспазм:
- использовать противокашлевые средства;
- давать мед, травяные настои и другие народные средства;
- растирать грудную клетку различными согревающими бальзамами и мазями;
- принимать успокоительные препараты.

Виды заболевания
Рак бронхов разделяют на 2 типа: крупноклеточный, мелкоклеточный. Первый вид включает в себя плоскоклеточный и железистый. Железистый тип еще называют аденокарциномой, клетки которого вырабатывают слизь.
Плоскоклеточный рак бронхов встречается практически в половине случаев, а на мелкоклеточный приходиться всего 20 %. Определить точный диагноз и правильно назначить лечение можно благодаря гистологическому исследованию.
Какие симптомы могут указывать на рак бронхов?
Симптомы такой болезни как рак бронхов зависит от формы ее развития. Различают всего две формы: центральная и периферическая.
Признаки центральной формы рака:
- сухой и раздражающий кашель;
- выделение мокроты с примесью крови;
- развитие пневмонии, которая протекает с усиленным кашлем;

- повышение температуры;
- частые боли в области грудной клетки;
- одышкой с периодической слабостью.
Часто такие состояния больные принимают за симптомы гриппа и проводят соответствующее лечение. Но используя обычные лекарства от бронхита результата добиться нельзя, а можно лишь усугубить ситуацию. В таких случаях прогноз врачей будет не оптимистичным, так как все симптомы у больного усилятся: кашель станет еще более раздражающим, боль в груди невыносимой, а температуру будет еще сложнее сбить.
Признаки поздней стадии рака: отек лица и шеи, затрудненное дыхание, невозможность спать лежа на спине.
Симптомы периферического рака достаточно сложно обнаружить на начальном этапе развития, так как болезнь протекает абсолютно бессимптомно. В основном опухоль данной формы обнаруживают при плановом рентгене. Дискомфорт, боль и сильный кашель проявляются, только если новообразование увеличивается в размерах или при прорастании его в тканях бронхов. В запущенной стадии появляются метастазы в регионарных лимфоузлах, печени, надпочечниках, а также поражается мозг и кости.

Трудней всего распознать опухоль, когда симптомы не указывают на онкологию. Поэтому постарайтесь свести к минимуму все попытки самолечения. При обнаружении симптомов обязательно обратитесь к специалисту, не покупайте лекарства самостоятельно. Есть вероятность того, что вы неправильно поставите себе диагноз и дадите возможность болезни перейти на следующую более опасную стадию.
Не забывайте каждый год делать плановый рентген легких. Чаще всего люди, пренебрегающие данной процедурой, рискуют обнаружить опухоль на последней стадии, когда уже врачам будет сложно оказать помощь.

Причины возникновения
Ежегодно специалисты анализируют и выявляют новые аспекты, которые несет в себе бронхогенный рак. Они прорабатывают новые теории для более качественного радикального лечения. Так были выделены основные факторы, влияющие на его возникновение. Одной из главных причин развития рака является усиление канцерогенных влияний, которые могут иметь физическую (ультрафиолетовые лучи, ионизирующие излучения), химическую (химические вещества) и биологическую (онкогенные вирусы) природу.
Высокий риск приобрести опухоль у лиц, которые работают на вредных производствах, связанных с использованием ртути, асбеста, хрома, никеля, мышьяка, каменноугольной пыли, а также у работников, занятых в резиновой, льняной или хлопчатобумажной промышленности. Далеко не последнее место в списке причин занимают длительные воспалительные поражения дыхательных путей: пневмония, бронхит, туберкулез и прочие заболевания.

Достоверно подтвержденной причиной является курение. Ядовитые соединения, которые курильщик вдыхает с дымом, оседают в легких, накапливаются и не выводятся из организма. При горении табака выделяются опасные канцерогены такие как: бензпирен, нафталамин, тяжелые металлы, нитросоединения. Разрушающим является бензпирен, который повреждает слизистую бронхов, а также своим действием вызывает перерождение здоровых клеток.
По статистике каждый, кто выкуривает более 2 пачек сигарет в день, увеличивает шансы приобрести болезнь в 25 раз. Стоит обратить внимание и на пассивных курильщиков, так как они тоже вдыхают значительную часть дыма, а значит поражают бронхи и легкие.

Существует также неизменный и независящий от человека фактор – это генетическая предрасположенность. Если в семье 3 и более случаев рака, то есть риск возникновения опухоли у последующих поколений.
Диагностика новообразований
На ранней стадии рак бронхов по своим симптомам похож на другие заболевания, таких как, например, аденома бронхов, поэтому выявить его достаточно сложно. При небольшом развитии болезни обнаружить рак становится проще. Врач обычно делает назначение пройти компьютерную томографию или сделать рентген в двух проекциях.

Диагностировать опухоль можно с помощью бронхоскопии. На данный момент этот метод является наиболее информативным. С помощью эндоскопа можно взять на анализ кусочек ткани. В зависимости от этих результатов доктором будут назначены дальнейшие исследования, направленные на то, чтобы узнать поражены ли другие органы.
Тактика лечения
Выбор терапии зависит от поставленного диагноза и наличия метастаз. Крупноклеточный рак лучше поддается комбинированному лечению, когда используют лучевую терапию и операцию комплексно. Изначально проводится облучение, направленное на угнетение метастаз и опухоли, что позволяет значительно уменьшить их размер. Затем проводят хирургическое вмешательство. Это сложная операция, которая потребует от врача максимального профессионализма.

Важно, чтобы при хирургическом вмешательстве раковые клетки были полностью удалены, так как в обратной ситуации остается возможность возникновения рецидива, может появиться новая опухоль. Прогноз для дальнейшего лечения при раке бронхов будет зависеть от стадии заболевания.
Мелкоклеточный рак развивается быстрей и более агрессивно. Метастазы из за этого невозможно эффективно удалить хирургическим путем. Поэтому лечение пациента зависит от реакции его организма на химиотерапию и облучение. Данные процедуры обычно комбинируют с обезболивающими и поддерживающими препаратами.

Какие шансы на благоприятный исход?
Возможность благоприятного исхода зависит от того насколько рано будут выявлены признаки рака и правильно ли подобранно лечение. Высокие показатели выздоровления отмечаются у больных крупноклетчатым раком — до 50 %. Прогноз для больных с мелкоклеточным раком составляет до 50 %, но только в случае если болезнь не успела поразить остальные органы. Если же произошло распространение рака, то прогноз для пациента будет неблагоприятен.
Лечить опухоль при раке бронхов народными средствами в домашних условиях недопустимо, это лишь значительно усилит болезненность протекания болезни, а время для эффективного лечения может быть упущено.
Профилактические меры
Врачи рекомендуют быть внимательными к своему здоровью, никогда не запускать и своевременно лечить воспалительные бронхиты, особенно затяжные. Курильщикам настоятельно советуют отказаться от вредной привычки и начать прием витаминов, а также продуктов, содержащих в себе антиоксиданты.

Помощью в начале здорового образа жизни станут занятия спортом. Увеличив ежедневную активность можно зарядить себя положительной энергетикой и уверенность. Если же ваша работа связана с вредными веществами, возьмите себе за правило использовать специальные маски или респираторы. При отсутствии такой возможности найдите в себе силы сменить такую работу на благо своему здоровью.
Рекомендуем прочесть о том, как специалисты рекомендуют лечить кашель.
Читайте также:




;</li>
<li>сначала сухой, затем с отхождением мокроты, которая не имеет запаха, но в ней присутствует гной или кровь.</li>
</ul>
</p>
<h2>Как и чем облегчить кашель при метастазах в легких?</h2>
<p>Программа терапии составляется с учетом стадии болезни. Патология хорошо поддается лечению на ранних этапах развития. С целью облегчения кашель лечится медикаментозно. Применяются препараты, обладающие разжижающим и отхаркивающим эффектом.</p>
<p>Методы облечения кашля:</p>
<p><ul>
<li>лечение воспалительных процессов в дыхательных органах;</li>
<li>использование увлажнителей воздуха в помещении;</li>
<li>улучшение циркуляции воздуха;</li>
<li>укрепление иммунных функций;</li>
<li>прогулки на свежем воздухе;</li>
<li>релаксация, психологическая разрядка;</li>
<li>соблюдение питьевого режима (8 стаканов воды в сутки);</li>
<li>устранение застоя патологической мокроты.</li>
</ul>
</p>
<p>При проблемах с органами дыхания на фоне развивающейся онкологии больным нельзя курить. Чтобы не провоцировать приступ кашля, следует отказаться от применения освежителей воздуха и других ароматизаторов в помещении. Если начался приступ кашля, то лучше принять вертикальное положение.</p>
<p style=)
. Для восстановления кровопотери требуется курс стационарной терапии. Амброксол, Бромгексидин и прочие муколитики запрещается принимать вместе с вышеперечисленными лекарствами. В противном случае состояние больного ухудшится.</p>
<p>Терапия кашля на поздних стадиях сводится к приему опиоидов для угнетения дыхательных центров и блокирования кашлевого рефлекса. Доза Кодеина или Морфина должна быть рассчитана специалистом.</p>
<p>Для борьбы с постоянным кашлем назначаются анестетики местного действия, например, Лидокаин. С целью расширения просвета дыхательных путей и снятия воспаления внутримышечно вводятся глюкокортикостероиды. Их применение оправдано только на поздних стадиях рака. Использование этих препаратов на ранних стадиях может спровоцировать рост опухоли.</p>
<p>Лечение кашля паллиативное. Для улучшения состояния могут быть использованы лекарственные травы, обладающие противокашлевым и противовоспалительным эффектом: солодка, чистотел, алтей.</p>
<blockquote><p>Распространение опухоли внутри просвета бронхов является показанием к ее бронхоскопическому разрушению. После этой процедуры больной может вдыхать больше воздуха, поэтому одышка уменьшается.</p></blockquote>
<h2>Заключение, совет врача</h2>
<p>Беспокоящий больного кашель необходимо лечить. Для этого следует исключить курение, в том числе и пассивное, соблюдать назначенную доктором диету, принимать лекарства, облегчающие кашель, поддерживающие работу иммунной системы и блокирующие процесс разрушения здоровых клеток легкого. Прием лекарств должен проходить только по назначению лечащего доктора и под его контролем.</p>
<p style=)