Чем отличается периферический рак легкого от центрального
Рак легкого – злокачественное новообразование эпителиального происхождения, развивающееся из слизистых оболочек бронхиального дерева, бронхиальных желез (бронхогенный рак ) или альвеолярной ткани (легочный или пневмогенный рак). Рак легкого лидирует в структуре смертности населения от злокачественных опухолей. Летальность при раке легких составляет 85% от общего числа заболевших, несмотря на успехи современной медицины.
Развитие рака легкого неодинаково при опухолях разной гистологической структуры. Для дифференцированного плоскоклеточного рака характерно медленное течение, недифференцированный рак развивается быстро и дает обширные метастазы. Самым злокачественным течением обладает мелкоклеточный рак легкого. развивается скрытно и быстро, рано метастазирует, имеет плохой прогноз. Чаще опухоль возникает в правом легком - в 52%, в левом легком – в 48% случаев.
Раковая опухоль преимущественно локализуется в верхней доле легкого (60%), реже в нижней или средней (30% и 10% соответственно). Это объясняется более мощным воздухообменом в верхних долях, а также особенностями анатомического строения бронхиального дерева, в котором главный бронх правого легкого прямо продолжает трахею, а левый в зоне бифуркации образует с трахеей острый угол. Поэтому канцерогенные вещества, инородные тела. частицы дыма, устремляясь в хорошо аэрируемые зоны и длительно задерживаясь в них, вызывают рост опухолей.
Метастазирование рака легких возможно по трем путям: лимфогенному, гематогенному и имплантационному.
Наиболее частым является лимфогенное метастазирование рака легких в бронхопульмональные, пульмональные, паратрахеальные, трахеобронхиальные, бифуркационные, околопищеводные лимфоузлы. Первыми при лимфогенном метастазировании поражаются пульмональные лимфоузлы в зоне разделения долевого бронха на сегментарные ветви. Затем в метастатический процесс вовлекаются бронхопульмональные лимфатические узлы вдоль долевого бронха. В дальнейшем возникают метастазы в лимфоузлах корня легкого и непарной вены, трахеобронхиальных лимфоузлах. Следующими вовлекаются в процесс перикардиальные, паратрахеальные и околопищеводные лимфатические узлы. Отдаленные метастазы возникают в лимфоузлах печени, средостения, надключичной области.
Метастазирование рака легкого гематогенным путем происходит при врастании опухоли в кровеносные сосуды, при этом наиболее часто поражаются другое легкое, почки, печень, надпочечники, мозг, позвоночник. Имплантационное метастазирование рака легких возможно по плевре в случае прорастания в нее опухоли.
Причины развития рака легких
Факторы возникновения и механизмы развития рака легкого не отличаются от этиологии и патогенеза других злокачественных опухолей легкого. В развитии рака легких главная роль отводится экзогенным факторам: курению, загрязнению воздушного бассейна веществами-канцерогенами, воздействию радиации (особенно радона).
Классификация рака легкого
По гистологической структуре выделяют 4 типа рака легкого: плоскоклеточный, крупноклеточный, мелкоклеточный и железистый (аденокарцинома ). Знание гистологической формы рака легкого важно в плане выбора лечения и прогноза заболевания. Известно, что плоскоклеточный рак легкого развивается относительно медленно и обычно не дает ранних метастазов. Аденокарцинома также характеризуется сравнительно медленным развитием, но ей свойственна ранняя гематогенная диссеминация. Мелкоклеточный и другие недифференцированные формы рака легкого скоротечны, с ранним обширным лимфогенным и гематогенным метастазированием.
Замечено, что чем ниже степень дифференцировки опухоли, тем злокачественнее ее течение.
По локализации относительно бронхов рак легких может быть центральным, возникающим в крупных бронхах (главном, долевом, сегментарном), и периферическим, исходящим из субсегментарных бронхов и их ветвей, а также из альвеолярной ткани. Центральный рак легкого встречается чаще (в 70%), периферический – гораздо реже (в 30%).
Симптомы рака легких
Клиника рака легкого схожа с проявлениями других злокачественных опухолей легких. Типичными симптомами служат постоянный кашель с мокротой слизисто-гнойного характера, одышка, субфебрильная температура тела, боли в грудной клетке, кровохарканье. Некоторые различия в клинике рака легких обусловлены анатомической локализацией опухоли.
Раковая опухоль, локализующаяся в крупном бронхе, дает ранние клинические симптомы за счет раздражения слизистой оболочки бронха, нарушения его проходимости и вентиляции соответствующего сегмента, доли или целого легкого.
Заинтересованность плевры и нервных стволов вызывает появление болевого синдрома, ракового плеврита и нарушений в зонах иннервации соответствующих нервов (диафрагмального, блуждающего или возвратного). Метастазирование рака легкого в отдаленные органы обусловливает вторичную симптоматику со стороны пораженных органов.
Прорастание опухолью бронха вызывает появление кашля с мокротой и нередко с примесью крови. При возникновении гиповентиляции, а затем ателектаза сегмента или доли легкого присоединяется раковая пневмония. проявляющаяся повышенной температурой тела, появлением гнойной мокроты и одышки. Раковая пневмония хорошо поддается противовоспалительной терапии, но рецидивирует вновь. Раковая пневмония часто сопровождается геморрагическим плевритом.
Прорастание или сдавление опухолью блуждающего нерва вызывает паралич голосовых мышц и проявляется осиплостью голоса. Поражение диафрагмального нерва приводит к параличу диафрагмы. Прорастание раковой опухоли в перикард вызывает появление болей в сердце, перикардита. Заинтересованность верхней полой вены приводит к нарушению венозного и лимфатического оттока от верхней половины туловища. Так называемый, синдром верхней полой вены проявляется одутловатостью и отечностью лица, гиперемией с цианотичным оттенком, набуханием вен на руках, шее, грудной клетке, одышкой, в тяжелых случаях - головной болью, зрительными расстройствами и нарушением сознания.
Периферический рак легкого на ранних этапах своего развития бессимптомен, т. к. болевые рецепторы в легочной ткани отсутствуют. По мере увеличения опухолевого узла происходит вовлечение в процесс бронхов, плевры, соседних органов. К местным симптомам периферического рака легких относятся кашель с мокротой и прожилками крови, синдром сдавления верхней полой вены, осиплость голоса. Прорастание опухоли в плевру сопровождается раковым плевритом и сдавлением легкого плевральным выпотом.
Развитие рака легких сопровождается нарастанием общей симптоматики: интоксикации, одышки, слабости, потери веса, повышения температуры тела.
В запущенных формах рака легкого присоединяются осложнения со стороны пораженных метастазами органов, распад первичной опухоли, явления бронхиальной обструкции. ателектазы, профузные легочные кровотечения. Причинами смерти при раке легких чаще всего служат обширные метастазы, раковые пневмонии и плевриты, кахексия (тяжелое истощение организма).
Диагностика рака легких
Диагностика при подозрении на рак легкого включает в себя:
Подробнее о методах диагностики рака легкого читайте здесь.
Лечение рака легких
Ведущими в лечении рака легких являются хирургический метод в сочетании с лучевой терапией и химиотерапией. Операцию проводят торакальные хирурги.
При наличии противопоказаний или неэффективности данных методов проводится паллиативное лечение, направленное на облегчение состояния неизлечимо больного пациента. К паллиативным методам лечения относятся обезболивание, кислородотерапия, детоксикация, паллиативные операции: наложение трахеостомы. гастростомы. энтеростомы, нефростомы и т.д.). При раковых пневмониях проводится противовоспалительное лечение, при раковых плевритах – дренирование плевральной полости, при легочных кровотечениях – гемостатическая терапия.
Прогноз и профилактика рака легких
Наихудший прогноз статистически отмечается при нелеченном раке легких: почти 90% пациентов погибают через 1-2 года после постановки диагноза. При некомбинированном хирургическом лечении рака легкого пятилетняя выживаемость составляет около 30%. Лечение рака легких на I cтадии дает показатель пятилетней выживаемости в 80%, на II – 45%, на III – 20%.
Самостоятельная лучевая или химиотерапия дает 10%-ную пятилетнюю выживаемость пациентов с раком легких; при комбинированном лечении (хирургическом + химиотерапии + лучевой терапии) процент выживаемости за это же период равен 40%. Прогностически неблагоприятно метастазирование рака легких в лимфоузлы и отдаленные органы.
Вопросы профилактики рака легких актуальны в связи с высокими показателями смертности населения от данного заболевания. Важнейшими элементами профилактики рака легких являются активная санпросветработа, предупреждение развития воспалительных и деструктивных заболеваний легких, выявление и лечение доброкачественных опухолей легких, отказ от курения, устранение профессиональных вредностей и повседневного воздействия канцерогенных факторов. Прохождение флюорографии не реже одного раза в 2 года позволяет обнаружить рак легкого на ранних стадиях и не допустить развития осложнений, связанных с запущенными формами опухолевого процесса.
С каждым годом наблюдается все интенсивней рост онкологической патологии. Первое место в структуре онкологических заболевания занимает рак легких. Это связано как с загрязнением окружающей среды, так и с курением, алкоголизмом, генетической предрасположенностью и другими факторами. Статистика смертей от рака легких тоже устрашает. Все связано с тем, что человек долгое время вообще не замечает симптомов, а даже когда замечает – легко находит им более простое объяснение. Затем следует период симптоматического лечения, а только когда совсем тяжко становится – больные обращаются за помощью. К сожалению, дольше половины пациентов при появлении выраженной клинической картины уже имеют многочисленные метастазы.
В зависимости от локализации разделяют центральный и периферический рак легких, а в случае вовлечение в процесс всего легкого, он носит название массивный. Центральный локализуется в крупных бронхах, а периферический рак легких – в бронхах с меньшим диаметром вплоть до альвеол. Но ученые утверждают, что отличия не только в локализации, но и в строении, происхождении, патогенезе, клинике и др. Например, считается, что курение и длительное вдыхание загрязненного воздуха является этиологическим фактором для центрального, а для периферического рака легких свойственно лимфогенное и гематогенное попадание канцерогенов.
Сколько времени живут с периферическим раком легких зависит от многих факторов, в том числе от лечения. Прогноз при периферическом раке достоверно благоприятней при своевременной диагностике и эффективной специфической терапии.
Около семидесяти процентов случаев периферического рака правого легкого, как и локализуется в верхних долях, около двадцати – в нижних, а в средних – меньше десяти. Гистологически же периферический рак чаще всего представлен либо аденокарциномой, либо плоскоклеточным раком.
Именно периферическая форма рака протекает практически бессимптомно. Диагностика на ранних стадия чаще связана с профилактическими медицинскими осмотрами.
Юсуповская больница оснащена всей современной аппаратурой, которая необходима для диагностики рака легких. Комфортабельные палаты, вежливый персонал, врачи высшей квалификации – это все залог успешного лечения.
Симптомы
Симптомы периферического рака легких чаще всего появляются на поздних стадиях. Клинические симптомы при периферическом раке в большинстве случаев связанные либо с сдавлением соседних органов или структур, либо с метастатическим поражением.
Периферический рак легкого имеет несколько форм – узловую, пневмониеподобную и верхушечную. Формы отличаются течением, клинической картиной и др.
Узловая форма дает клиническую картину, когда начинает давить на бронхи, плевру или сосуды. Это и становится причиной появления боли, кашля, выделения мокроты.
Пневмониеподобная протекает как воспаление легких, часто осложняется плевритом, но, что естественно, на терапию антибиотиками не отвечает, что и заставляет врача задуматься.
Лечение верхушечного рака так же имеет свои особенности, ведь, например, в случае оперативного лечения, возможно удаление вместе с ключицей и ребром. Химиотерапевтическое и лучевое лечение зачастую применяют в комплексе.
Прогноз
Сколько живут при периферическом раке легкого зависит от стадии, строения, возраста, сопутствующей патологии, наличия метастазов и др. К сожалению, продолжительность жизни, как и выживаемость при раке легких оставляет желать лучшего. Именно поэтому нельзя упускать ни минуты и как можно раньше приступать к лечению.
В случае наличия запущенной стадии периферического рака легкого и отказа от лечения продолжительность жизни измеряется в нескольких месяцах.
В случае своевременной диагностики и адекватного лечения пятилетняя выживаемость наблюдается в около шестидесяти процентов случаев, согласно статистическим данным.
Врачи Юсуповской больницы со своего опыта могут привести примеры многочисленных длительных ремиссий и выздоровлений, которых они смогли добиться своим трудом. Развиваясь, пытаясь найти решения специалисты Юсуповской больницы в круглосуточном режиме спасают жизни пациентов.
Периферический рак легкого – это новообразование в дыхательных путях, образующееся из эпителиальных клеток, которое не сложно отличить от другой онкологии бронхов и легких. Новообразование может развиваться из эпителия слизистой оболочки бронхов, легочных альвеол и желез бронхиол. Чаще всего подвержены мелкие бронхи и бронхиолы отсюда и название – периферический рак.
- Симптомы
- Причины
- Стадии заболевания
- Типы периферического рака лёгкого
- Формы
- Периферический рак левого легкого
- Периферический рак правого легкого
- Стадии
- 1 стадия
- 2 стадия
- 3 стадия
- 4 стадия
- Лечение
- Прогноз
Симптомы
На начальных стадиях данное заболевание определить очень сложно. Позднее, когда опухоль прорастает в плевру, в крупные бронхи, когда из периферии переходит в центральный рак легкого, начинаются более яркие признаки злокачественного новообразования. Появляется одышка, боли в грудной области (с той стороны где локализуется опухоль), сильный кашель с вкраплениями крови и слизи. Дальнейшие симптомы и признаки:
- Затруднение глотания.
- Осиплый, хриплый голос.
- Синдром Панкоста. Проявляется, когда опухоль прорастает и задевает сосуды плечевого пояса, характеризуется как слабость в мышцах рук, с дальнейшей атрофией.
- Повышенная субфебрильная температура.
- Сосудистая недостаточность.
- Мокрота с кровью.
- Неврологические нарушения. Проявляется когда метастатические клетки попадают в мозг, воздействуя на диафрагмальный, возвратный и другие нервы грудной полости, вызывая паралич.
- Выпот в плевральную полость. Характеризуется выпотом экссудата в грудную полость. При удалении жидкость, экссудат появляется значительно быстро.
Причины
Стадии заболевания
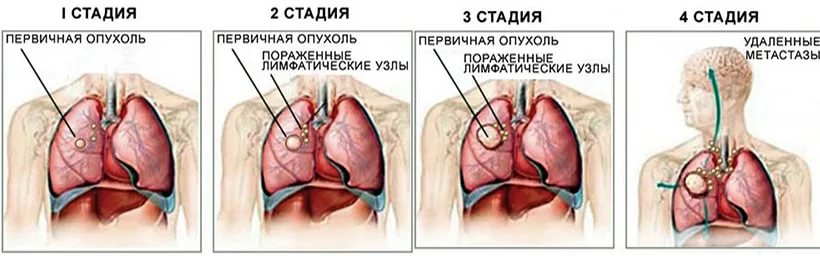
Признано считать, что есть три течения развития:
- Биологическая. От начала развития опухоли и до появления первых видимых симптомов, которые будут официально подтверждены диагностическими исследованиями.
- Доклинический. В данный период нет никаких признаков заболевания, этот факт и снижает вероятность попасть к врачу, а значит и диагностировать заболевание на ранних стадиях.
- Клинический. От появления первых симптомов и первичного обращения к врачам.
Также быстрота развития зависит от типа самого рака.
Типы периферического рака лёгкого
Немелкоклеточный рак растет медленно, если пациент не обращается к врачу, то срок жизни будет примерно 5-8 лет, к нему относят:
- Аденомакарцинома;
- Крупноклеточный рак;
- Плоскоклеточный.
Мелкоклеточный рак развивается агрессивно и без соответствующего лечения больной может прожить примерно до двух лет. При данной форме рака всегда есть клинические признаки и чаще всего человек не обращает на них внимание или путает с другими заболеваниями.
Формы
- Полостная форма – это опухоль в центральной части органа с полостью. В процессе развития злокачественного образование центральная часть опухоли распадается, так как не хватает питательных ресурсов для дальнейшего развития. Опухоль достигает не менее 10 см. Клинические симптомы периферической локализации практически бессимптомны. Полосную форму периферического рака легко спутать с кистами, туберкулезом и абсцессами в легких, так как на рентгене они очень похожи. Данную форму диагностируют поздно, поэтому выживаемость не высокая.
- Кортико-плевральная форма – одна из форм плоскоклеточного рака. Опухоль округлой или овальной формы, располагающаяся в субплевральном пространстве и проникающаяся в грудную клетку, а точнее в смежные ребра и в грудные позвонки. При данной форме опухоли наблюдается плеврит.
Периферический рак левого легкого
Опухоль локализуется в верхней и нижней долях.
- Периферический рак верхней доли правого легкого. Рак верхней доли левого легкого на рентгене дифференцировка контуров новообразования четко выражена, сама опухоль имеет разнообразную форму и неоднородную структуру. Сосудистые стволы корней легких расширены. Лимфоузлы в пределах физиологической нормы.
- Периферический рак нижней долилевого легкого — опухоль также четко выражена, но в данном случае увеличиваются надключичные, внутригрудные и предлестничные лимфатические узлы.
Периферический рак правого легкого
Такая же локализация, как и в левом легком. Встречается на порядок чаще чем рак левого легкого. Характеристика точно такая же как и в левом легком.
- Узловая форма — в начале образования местом локализации является терминальные бронхиолы. Симптомы проявляются, когда опухоль проникает в сами легкие и мягкие ткани. На рентгене просматривается новообразование четкой дифференциации с бугристой поверхностью. Если на рентгене видно углубление, то это свидетельствую о прорастании в опухоль сосуда.
- Пневмониеподобный периферический (железистый рак) — новообразование берет начало с бронха, распространяясь по всей доли. Первичные симптомы малозаметны: сухой кашель, отделяется мокрота, но в не больших количествах, далее становится жидкая, обильная и пенистая. При попадании бактерий или вирусов в легкие симптомы характерны для рецидивирующей пневмонии. Для точной постановки диагноза необходимо сдавать мокроту для исследования экссудата.
- Синдром Панкоста — локализуется в верхушки легкого, при данной форме раковая опухоль поражается нервы и сосуды.
- Синдром Горнера — это триада симптомов, чаще всего наблюдается вместе с синдромом Панкоста, характеризуется опущение или впадение верхнего века, западением глазного яблока и атипичным сужением зрачка.
Стадии
В первую очередь, что необходимо выяснить врачу, так — это стадию рака, чтобы конкретно определиться с лечением пациента. Чем раньше были диагностирован рак, тем благоприятнее прогноз в терапии.
- 1А — образование не более 30 мм в диаметре.
- 1В — рак не достигает более 50 мм.
На данной стадии злокачественное образование не дает метастазов и не задевает лимфатическую систему. Первая стадия является более благоприятной, так как можно удалить новообразование и есть шансы на полное выздоровление. Клинические признаки еще не проявляются, а значит пациент маловероятно обратится к специалисту, и шансы на выздоровление снижаются. Могут быть такие симптомы как першение в горле, несильный кашель.
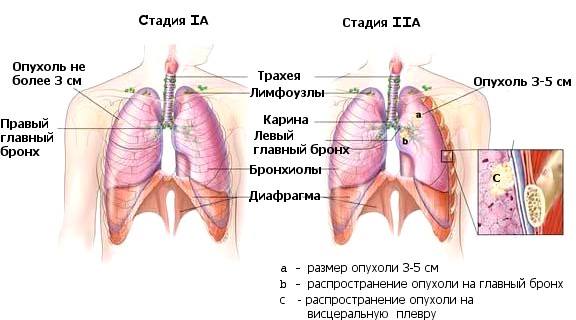
- 2А — размер около 50 мм, новообразование приближается к лимфоузлам, но не затрагивая их.
- 2В — Рак достигает 70 мм, лимфоузлы не затронуты. Метастазы возможны в близлежащие ткани.
Клинические симптомы уже проявляются такие как повышенная температура, кашель с мокротой, болевой синдром, быстрая потеря веса. Выживаемость на второй стадии меньше, но есть возможность хирургически удалить образование. При правильном лечении жизнь пациента можно продлить до пяти лет.
- 3А — Размер более 70 мм. Злокачественное образование затрагивает региональные лимфатические узлы. Метастазы поражают органы грудной клетки, сосуды, идущие к сердцу.
- 3В — Размер так же более 70 мм. Рак уже начинает проникать в паренхиму легкого и затрагивает лимфатическую систему в целом. Метастазы достигают сердца.
На третьей стадии лечение практически не помогает. Клинические признаки ярко выражены: мокрота с кровью, сильные боли в грудной области, непрерывный кашель. Врачи назначают наркотические препараты, чтобы облегчить страдания больного. Выживаемость критически низкая — примерно 9%.
Рак не поддается лечению. Метастазы через кровяное русло достигли все органы и ткани, уже появляются сопутствующие онкопроцессы в других концах организма. Экссудат постоянно откачивают, но он стремительно появляется вновь. Срок жизни снижается к нулю, сколько проживет человек с раком легких в 4 стадии никто не знает, все зависит от резистентности организмы и конечно же от методики лечения.
Лечение
Метод лечения зависит от типа, формы и стадии заболевания.
Современные методы лечения:
Могут быть осложнения после любого лечения: нарушение глотания, прорастание опухоли дальше, в соседние органы, кровотечение, стеноз трахеи.
Прогноз
Если опухоль обнаружена в:
- Первой стадии – выживаемость 50 %.
- Во второй стадии – 20-30%.
- В третьей – живут до 5-ти лет примерно 5-10%.
- В четвертой – 1-4%.
Онкологическая патология бронхо-легочной системы представляет собой довольно серьезную проблему. Легкие – орган, не имеющий болевых рецепторов в своей структуре. Поэтому боль, как симптом поражения, появляется на довольно поздних стадиях заболевания. В статье рассмотрены основные аспекты этиологии, клиники, диагностики и лечения периферического рака легких.
- Особенности верхушечной локализации опухоли
- Паранеопластический синдром
- Метастазирование
Этиологические факторы
До конца не совсем понятно, что же конкретно вызывает периферический рак легкого. Однако точно определены те факторы, которые могут поспособствовать появлению этого заболевания и его быстрому прогрессированию.
Любая опухоль легкого развивается быстрее при курении. Стаж систематического вдыхания никотина непосредственно влияет на степень угрозы развития онкологической патологии. К тому же, чем больше сигарет за сутки использует пациент, тем более выраженными будут хронические воспалительные и дегенеративные изменения эпителиальной выстилки дыхательных путей и легких.
Периферическая форма ракового поражения бронхо-легочной системы возникает в большей степени не бронхогенным путем (вдыхание канцерогенных соединений), как центральный рак, а гематогенно. Например, вдыхание асбеста или металлов с канцерогенным действием приводит к появлению центрального рака легких. Он поражает крупные бронхи. Периферический рак легких возникал чаще у тех лиц, у которых в крови была повышена концентрация тех же канцерогенных соединений.
Экологическая обстановка оказывает существенное влияние на риски появления онкопатологии легочно-бронхиальной системы. Жители городов и мегаполисов подвержены колонизации дыхательных путей ирритантами и поллютантами различного химического состава.
Хроническое воспаление бронхов – весомый фактор риска. Это касается пациентов с хронической бронхообструктивной болезнью и бронхитами.
Любое воспаление, протекающее длительно, может стать фактором озлокачествления. Особенно, когда речь идет об органах, выстланных эпителиальными клетками.
Наследственность, замыкая этот перечень, на деле занимает далеко не последнее место среди возможных причин онкологической трансформации нормальных клеток. Имеют значение не только опухоли легких или бронхов, но и раковый процесс любой локализации.
Симптоматика заболевания
Периферическое объемное образование, локализованное в любом легком, оказывает объемное давление либо на бронхи, либо прорастает плевру, либо другие соседние структуры и органы в зависимости от размеров. Современные доктора-онкологи выделяют несколько групп клинических проявлений.

Первая группа симптомов представляет собой признаки интраторакального распространения опухолевой массы. Однако, в отличие от бронхогенного (центрального) рака периферическая форма онкологического заболевания проявляется не так четко.
Кашель появляется при значительных размерах. То же касается кровохарканья. Этот симптом знаменует деструкцию опухолевого конгломерата или же прорастание бронха с нарушением целостности его слизистой.
Боль за грудиной и одышка тоже более типичны для рака центрального происхождения. Но известно, что при больших размерах периферическая форма клинически становится неотличимой от бронхогенной.
Охриплость голоса возникает при поражении левого возвратного нерва. Периферический рак левого легкого довольно часто сопровождается этим ярким синдромом. Но пациент жалуется на это уже при серьезных размерах образования. Периферический рак верхней доли левого легкого – редкая находка у молодых пациентов.
Там чаще локализуется туберкулезное поражение. Но с возрастом первый и второй сегмент становятся местом локализации периферической злокачественной опухоли. Периферический рак нижней доли левого легкого (равно, как и правого) встречается реже, чем пневмония. Это второе по частоте встречаемости заболевания этой области. Клинические особенности опухоли описываемой локализации представить сложно.
Чаще все-таки развивается периферический рак правого легкого. Это связано с анатомическими особенностями ветвления бронхов. Периферический рак верхней доли правого легкого встречается чаще у пожилых пациентов. Выявление рентгенологических изменений в этой области требует дополнительного исследования с помощью томографической методики.
С учетом синтопии легких на поздних стадиях болезни развиваются симптомы поражения соседних органов. Дисфагия часто беспокоит пациентов при вовлечении стенки пищевода. При распространении опухоли на сердечную мышцу или перикард возникают функциональные нарушения: аритмии, гипертония или гипотония.
Апикальный рак развивается не так часто, как опухоли вышеописанных локализаций. Следует отметить, что верхушка легкого – излюбленная локализация туберкулезного процесса. Поэтому необходимо исключить в первую очередь именно это хроническое инфекционное заболевание.
Рак верхушки легкого протекает с довольно четкими симптомами, которые недооцениваются врачами смежных специальностей.
Так, боли в области плечевого сустава, сопровождающиеся атрофическими изменениями мышц предплечья, ревматологами и терапевтами расцениваются как проявление плечелопаточного периартрита или остеоартроза.
Верхушечный рак легкого носит в литературе иное название – рак Панкоста. Симптомокомплекс при этой локализации называется также.
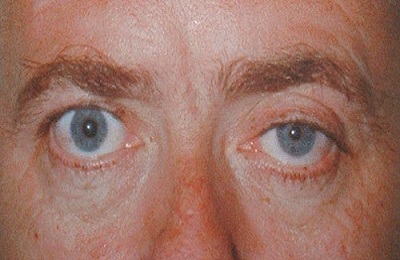
Он включает поражение 1 и 2 ребра, выявляемое на рентгенограмме легких. Характерен симптом Горнера, который включает триаду признаков:
- миоз – сужение зрачка,
- энофтальм,
- птоз (опущение) века на стороне поражения.
Эти проявления связаны с вовлечением в процесс симпатического ствола.
Речь идет о нарушении гормонального фона и метаболических сдвигов, вызванных опухолевым процессом. Чаще всего развитие четкого и очевидного паранеопластического синдрома связано с немелкоклеточным вариантом периферического рака.
Типично выраженная мышечная слабость. Она может сопровождаться появлением судорожного синдрома. Это связано с гипомагниемией.
Эндокринные изменения касаются в большей степени кушингоидного синдрома. В рамках гиперкортицизма развивается повышенное артериальное давление. Может беспокоить потемнение кожного покрова (гиперпигментация) сначала в области сгибов и складок, затем диффузное.
Отеки также могут свидетельствовать о паранеопластическом синдроме. Но они могут быть также вызваны синдромом верхней полой вены при сдавлении этого сосуда опухолью извне и последующем тромбозе.
Возникновение отсевных очагов – неизбежная часть ракового процесса. Метастазы опухолей легких распространяются тремя путями:
![]()
Основной путь – лимфогенный. Это связано с тем, что легкие – парный орган, имеющий густую сеть лимфатических капилляров, которые несут лимфу в более крупные лимфатические коллекторы.- Гематогенный.
- Контактный или имплантационный. Он приводит к развитию канцероматоза плевральных листков.
Лимфогенный путь считается основным. Поражаются сначала региональные узлы. Возможно контралатеральное метастазирование. В зависимости от того, какие лимфатические коллекторы поражены раковыми клетками, онкологи классифицируют заболевание.
Гематогенно метастазы распространяются по различным органам. Довольно часто поражаются надпочечники. При этом выявляются симптомы недостаточности функции этого органа: слабость, падение артериального давления, аритмии (ощущения перебоев в работе сердца), электролитные сдвиги в лабораторных анализах.
Рентгенограмма грудной клетки и исследование черепа при помощи рентгена или компьютерной томографии выявляет поражение костей. Примерно у пятой части пациентов можно встретить метастазы именно там.
Выявление метастатических очагов в головном мозге и печени встречается с одинаковой частотой. Поэтому второй этап диагностики включает ультразвуковое исследование органов брюшной полости и томография черепа.
Диагностические мероприятия
Скрининговый метод обнаружения заболевания – флюорография. Сегодня кратность этого исследования – один раз в год.
Периферический рак легкого протекает очень быстро. Поэтому доктора любых специальностей должны обращать внимание на клинические проявления.
Обычно «,малые», симптомы остаются незамеченными. А именно они свидетельствуют о том, что болезнь только начинается. К сожалению, они очень неспецифичные, и сами пациенты по поводу их появления редко обращаются за консультативной медицинской помощью. Что же относится к этим симптомам?
- похудение без очевидных причин,
![]()
немотивированный отказ от пищи,- слабость,
- депрессивные расстройства,
- потеря интереса к жизни,
- ощущения неполного вдоха,
- головные боли,
- расстройства сна.
Общий анализ крови может выявить ускорение СОЭ. При значительном превышении нормальных показателей необходимо начать поиск онкопатологии. Также характерна анемия – снижение уровня гемоглобина. При детальном исследовании выясняется ее перераспределительный характер (сидероахрестическая анемия).
Биохимический анализ крови выявляет повышение уровня кальция и снижения концентрации магния. Может быть увеличен уровень С-реактивного белка.
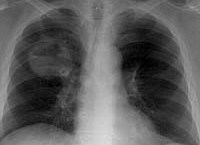
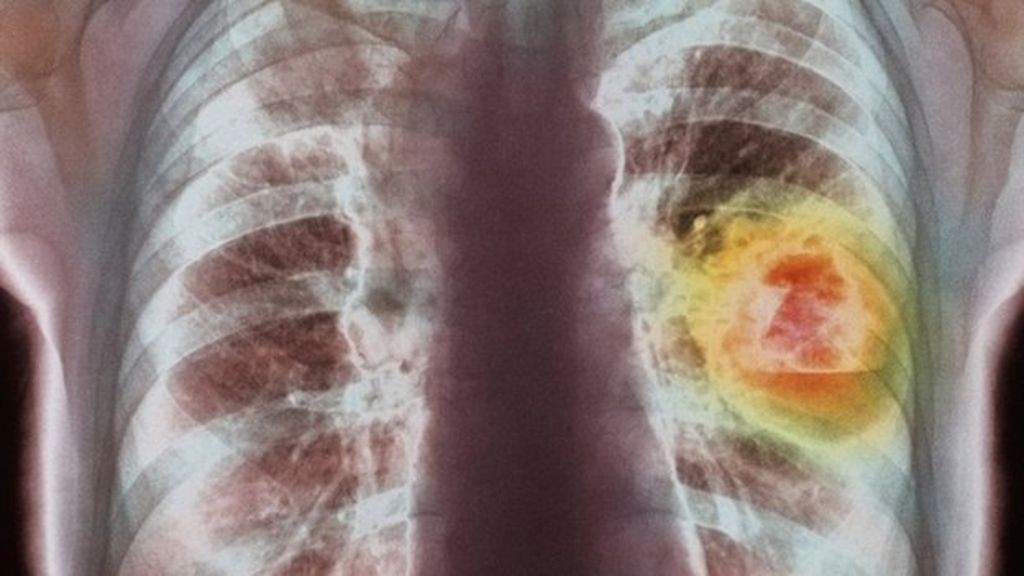
Рентгенография показательна на поздних стадиях. Признаки периферического рака легких мало чем отличаются от проявлений бронхогенной опухоли на снимке, особенно на поздних стадиях.
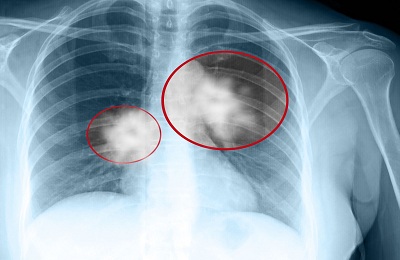
Существуют особые формы периферического рака легких. Шаровидная опухоль на рентгене видна как круглая тень. Контуры ее неровные. Клинически, стоит сказать, она редко себя проявляет. Это связано с тем, что шаровидный рак исходит из клеток бронхов 4 порядка.
Параканкрозная пневмония – воспаление ткани легкого, окружающей объемное образование. На фоне лечения с помощью антибиотиков размеры опухоли заметно уменьшаются, но рентгенолога должно насторожить появление лучистости вокруг фокуса затемнения. Это говорит о воспалении лимфатических сосудов – лимфангоите.
Полостная форма периферического рака легких представляет собой образование, которое подверглось распаду в своей центральной части. Это связано с ишемией ткани. На рентгенограмме это будет кольцевидная тень с горизонтальным уровнем жидкости. Контуры неровные.
Второй этап диагностики носит уточняющий характер. Он необходим для того, чтобы определить форму болезни, распространенность опухоли, ее гистологическую структуру, степень дифференцировки, гормональную активность.
Необходимо выявить наличие метастазов, ведь все это влияет на прогноз и тактику лечения. Для того чтобы понять размеры и степень вовлечения соседних органов и структур, необходимо провести томографию. Медиастиноскопия, бронхоскопия, торакоскопия призваны оценить, поражено ли средостение, сердце, пищевод, плевра, лимфатические коллекторы.
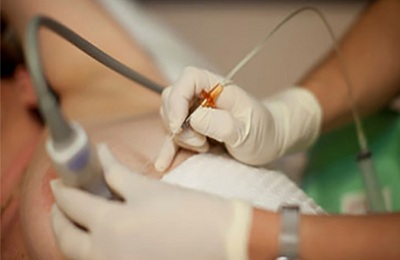
Пункция с трасторакальным доступом позволяет осуществить забор биологического материала на цитологическое обследование. Клеточный состав, дифференцировка клеток, гистохимические особенности позволят оценить операбельность ситуации.
Метастазы часто локализованы в мозге, печени. Ультразвуковое исследование органов брюшной полости необходимо для визуализации печени. Головной мозг исследуется при помощи томографии.
Часто вовлекаемые надпочечники тоже нужно обследовать. МРТ – неотъемлемая методика для достижения этой цели. Сканирование костных структур организма и рентгенография выявляют очаги в костях. Бронхоскопический этап важен для дифференциальной диагностики. Им не стоит пренебрегать, но в то же время направлять пациентов на такое исследование нужно по показаниям.
Подходы к терапии и прогноз
Лечить рак легких можно двумя способами: хирургическое вмешательство и лучевая терапия. Первый метод имеет целесообразность далеко не всегда.
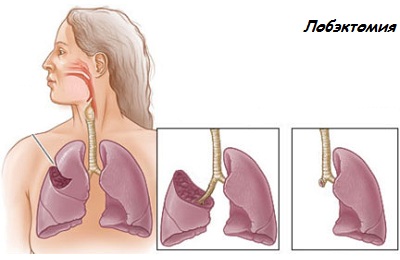
Если метастазов нет, а размеры опухоли не превышают 3 см в диаметре, и при этом не вовлечены соседние структуры, показана лобэктомия. Это удаление доли легкого. Довольно большой объем операции продиктован большим количеством рецидивов. К тому же, этого требуют правила абластики и антибластики, на которых зиждется онкохирургия.
При поражении изолатеральных лимфатических коллекторов (на одной стороне) первого порядка метастатическими очагами также может быть оправданна лобэктомия. Но отечественные онкохирурги предпочитают удаление целого легкого – пульмонэктомию.
Прорастание опухолью пищевода, метастазы в контралатеральные лимфатические узлы, отдаленные органы – мозг, печень, надпочечники – противопоказания к операции. Также тяжелая сопутствующая патология в стадии декомпенсации будет препятствовать хирургическому вмешательству.
На эти случаи используется лучевая терапия. Она может быть дополнением к операции. Тогда это лечение возникшего периферического рака одного или обоих легких называется комплексным.
Лучевое воздействие на образование целесообразно перед операцией, чтобы уменьшить размеры опухоли. На выживаемость влияет множество факторов. Они связаны как с характеристиками опухолевого процесса, так и с общим состоянием пациента:
- Степень прорастания соседних органов отягощает прогноз хотя бы потому, что делает раковое образование неоперабельным.
![]()
Метастазы ухудшают функциональную активность важных органов – мозга и печени, а также надпочечников.- Кахексия – финальный этап раковой болезни.
- Отсутствие метастазов и поражения большого числа лимфатических коллекторов с выполненным оперативным вмешательством многократно увеличивает такой важный статистический показатель, как пятилетняя выживаемость.
- Декомпенсация сердечных и почечных заболеваний вне зависимости от онкологических характеристик отягощает прогноз.
Таким образом, главная проблем онкологиии – своевременная диагностика и адекватное лечение. Периферический рак легкого при внимательном отношении к собственному организму может быть вовремя выявлен и успешно пролечен.
Читайте также: