Чем отличается гематома от опухоли
Мало кто в своей жизни ни разу не имел на теле синяков. Они могли быть большие и маленькие, болезненные и совершенно неощутимые, появившиеся после удара или непонятно по каким причинам.
Что такое синяк
В полости кровь может находиться в жидком состоянии, загустевшем или уже полностью свернувшейся. Если при травме произойдет разрыв не только сосудов, но и кожного покрова, вытекающую из раны кровь можно созерцать визуально. Если же верхний слой кожи остался цел, она будет наблюдаться в виде синеватого или багрового синяка.
Что такое гематома
Различие
Чем отличается гематома от синяка? Из вышесказанного понятно, что и то, и другое - скопления в образовавшихся полостях большого или малого количества крови, которая вытекла из разорванных кровеносных сосудов. Различий между этими двумя понятиями несколько.
Классификация гематом
Вы удивитесь, узнав, сколько в официальной медицине существует видов гематом. Критериев, определяющих различия, несколько:
1. По состоянию экссудата и крови, составляющих гематому:
- свежая (кровь в ней жидкая);
- организовавшаяся (кровь уже свернувшаяся или сильно загустевшая);
- инфицированная (к крови добавились патогенные микроорганизмы);
- нагноившаяся.
- мелкие, точечные;
- крупные (свыше 3-5 мм в диаметре).
Такие синяки на теле могут располагаться одиночно либо группами.
3. По месту локализации:
- гематома подкожная;
- субсерозная (излияние крови во внутренние полости – брюшную, легочную);
- внутричерепная (субдуральная, эпидуральная);
- внутримышечная.
4. По клиническим признакам:
- пульсирующая;
- осумкованная;
- не пульсирующая.
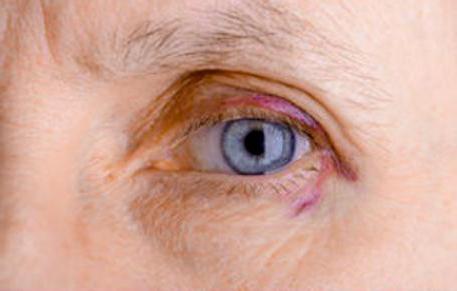
Можно сказать, что синяк – это гематома подкожная, не пульсирующая, крупная, свежая либо организовавшаяся.
Иногда гематомы разделяют по типу поврежденных сосудов:
- артериальная;
- венозная;
- смешанная.
Синяк может появиться при нарушении целостности как мелких венозных сосудов (венул), так и артериальных (капилляров).
Этиология синяков
К вышесказанным пояснениям того, чем отличается гематома от синяка, можно добавить причины, по которым у человека появляются такие образования. Сначала рассмотрим, откуда берутся синяки. Поскольку они всегда образуются в подкожном слое, вызвать их появление могут любые травмы с нарушением целостности мелких и средних кровеносных сосудов, расположенных в подкожно-жировой клетчатке. Таковыми являются:
- ушиб;
- удар;
- сжатие, сдавливание;
- щипок;
- укол (синяки наблюдаются при внутримышечных инъекциях, потому что игла шприца задела и травмировала мелкие сосуды);
- внутривенные инъекции (синяки наблюдаются оттого, что из проколотой вены в образовавшееся пространство вытекла кровь).
На ногах синяки могут появиться при варикозе и флебите, а на лице - после медицинских манипуляций, например удаления зуба.
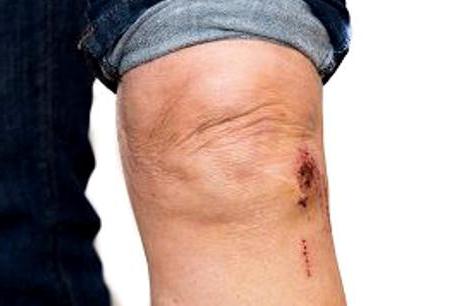
Этиология гематом
Если говорить о полостях с кровью в подкожном слое, то по сути являются идентичными образованиями синяк и гематома. Разница между ними наблюдается, если говорить о заполненных кровью полостях во внутренних органах. Такие образования могут появиться также вследствие удара, например черепно-мозговой травмы. Кроме того, гематомы внутри организма появляются по следующим причинам:
Изменение цветности
Наверное, каждый замечал, что синяки на теле имеют свойство со временем менять свой цвет.
В основном в первые часы после возникновения видимая глазу гематома имеет окраску в красно-багровых тонах, что вызвано содержанием в излившейся крови оксигемоглобина. Вскоре он переходит в гемоглобин, в результате чего гематома становится сине-фиолетовой. Примерно за 5-6 дней гемоглобин распадается на метгемоглобин и вердохромоген, цвет которого зеленый. Поэтому и гематома приобретает зеленоватые оттенки. Трансформация частиц крови продолжается, и примерно через неделю вердохромоген распадается на билирубин и биливердин, окрашивающие гематому в желтые тона. После этого она постепенно обесцвечивается и сравнивается с общим тоном кожи.
Скорость изменения цвета гематомы зависит от ее величины, толщины, локализации и индивидуальных особенностей организма пациента. У гематом большой площади и толщины может одновременно наблюдаться несколько расцветок.
Симптомы синяков
Говоря о том, чем отличается гематома от синяка, нельзя обойти вниманием и симптоматику этих образований. Синяки могут появиться практически сразу после травмы сосудов. В этом случае их классифицируют как ранние. Такие образования редко доставляют проблемы со здоровьем. Только когда они появятся на лице, то у некоторых людей вызывают психологический дискомфорт. Характерные черты синяков:
- безболезненны, если их не касаться с большим усилием;
- не влекут за собой опухания травмированного места;
- не вызывают болезненных ощущений при движении.
Иногда бывает, что синяки появляются несколько позже после получения травмы (через один или несколько дней). В этом случае их классифицируют как поздние или очень поздние. Такие синяки практически ничем не отличаются от ранних, но до их визуального появления человек может испытывать болезненные ощущения в месте получения травмы.
Симптомы гематом
У человека в любом месте на теле может появиться простая поверхностная гематома. Код по МКБ 10 у нее Т 14.0. Симптомы поверхностных гематом такие же, как и у синяков.
Внутримышечные гематомы почти всегда очень болезненны. У человека наблюдаются:
- припухлость в месте травмы;
- скованность движений;
- затруднения или невозможность из-за боли выполнить некоторые движения;
- иногда у пострадавшего поднимается температура.
Если возникла гематома во внутренних органах, на первый план всегда выступает боль в этом органе, а иногда и в соседних областях. Остальная симптоматика зависит от места травмирования. Так, если гематома появилась в органах ЖКТ, может наблюдаться тошнота, рвота. Если в области легких, появляется кашель (иногда с кровью), затруднение при дыхании. Гематома в головном мозге сопровождается головной болью, тошнотой, иногда помутнением сознания и временной потерей зрения.
Лечение
Наружные гематомы обычно диагностируются по клиническим показаниям. Часто в месте ушиба у больного наблюдаются кровоподтеки на коже, которые представляют собой скопление крови, натекшей из разорванного сосуда, но без образования полости. В народе кровоподтеки тоже называют синяками.
Для выявления и диагностики внутренних гематом проводятся инструментальные исследования – МРТ, КТ, УЗИ. Лечение этих образований всегда сложное, требующее приема специфических медицинских препаратов. Особенно тяжело лечатся гематомы в головном мозге. В большинстве случаев они требуют установки дренажа или срочного хирургического вмешательства с целью отвода излившейся крови. Прогноз исхода таких гематом часто бывает неблагоприятным.
Гематома (синяк) образуется вследствие ушиба – закрытого механического повреждения мягких тканей. Она может образоваться от удара тупым предметом или падения на твёрдую поверхность.
Ушибы сопровождаются болевыми ощущениями и образованием припухлости на месте повреждения.
- Как образуется гематома
- Чем опасна гематома
- Как выглядит гематома
- Лечение гематомы
- Первая помощь
- Народные методы лечения гематомы
Как образуется гематома
В момент удара человек чувствует боль, но через несколько минут она заметно ослабевает. Затем на месте ушиба начинает развиваться припухлость – отёк мягких тканей. Иногда, отёк образуется только на 2-3 день после получения травмы.
При серьёзных ударах происходит разрыв мелких кровеносных сосудов и на месте удара образуется гематома – кровоизлияние в подкожную клетчатку. В простонародье гематому называют – синяк.
Ушибы и травмы могут быть двух видов: внешние и внутренние. К внешним относятся гематомы, кровоподтёки, опухоли, рваные раны. Внутренние – это закрытые переломы, вывихи, растяжения, смещения внутренних органов, повреждения внутренних органов. Гематома может захватывать любые внутренние органы и ткани, а не только кожу. Её распространение зависит от тяжести ушиба.
Чем опасна гематома
Сильный удар может вызвать серьёзное повреждение и привести к тяжёлым последствиям – к травматическому некрозу. Травматический некроз – это отмирание мышц и мягких тканей.
Продукты распада отмерших тканей попадают в кровь и вызывают травматический токсикоз – отравление всего организма. Некроз кожи может развиться при обширной отслойке кожи, которая вызвана ударом, направленным по касательной поверхности.
Тяжёлый ушиб, оставленный без лечения, может привести к образованию осумкованной гематомы. Это сгусток запёкшейся крови, который окружён соединительной тканью. Возможно образование участков костной ткани в толще мышц.
Как выглядит гематома
При повреждении более глубокорасположенных тканей синяк может стать заметным на вторые-третьи сутки. Иногда он появляется вдали от места удара.
В зависимости от тяжести ушиба может образоваться напряжённая гематома. Это кровяной сгусток, который сдавливает окружающие ткани. При таком виде гематом отмечаются распирающая боль, уплотнение и напряжение мышц, онемение кожи.
Гематома, синяк имеет вид пятна, который меняет свой цвет на протяжении нескольких дней. В начале образования гематома имеет ярко-красный цвет, затем пятно становится последовательно фиолетовым, синим, зелёным, жёлтым и наконец, исчезает совсем.
Синяк – это запёкшаяся кровь в мягких тканях. Изменение цвета гематомы происходит вследствие распада красящего вещества крови – гемоглобина.
Лечение гематомы
При тяжёлом ушибе с сильной болью и большим кровоизлиянием необходима госпитализация в хирургическое отделение больницы.
Лёгкие ушибы врачебной помощи не требуют. Появление гематомы при лёгких ушибах и травмах можно предотвратить, достаточно лишь правильно оказать первую помощь.
Лечение ушибов без тяжёлых повреждений сводится к применению холода в первые часы после травмы. Холод способствует рассасыванию кровоизлияния и уменьшению боли. К месту ушиба следует прикладывать пузырь со льдом или полотенце, смоченное в холодной воде.
- Для уменьшения болевых ощущений и для того, чтобы синяк быстрее сошёл, нужно наложить на травмированное место давящую повязку. Она уменьшит подкожное кровотечение из повреждённых капилляров.
- Чтобы уменьшить кровоизлияние при ушибах и других травмах нужно как можно скорее приложить к ушибленному месту холодную примочку или какой-либо холодный предмет.
Раньше, для рассасывания гематомы, начиная со вторых суток, рекомендовали начать тепловые процедуры. В настоящее время врачи настаивают на более длительном применении холода – до 3 суток.
Тепловые процедуры (грелки, тёплые ванны), а затем массаж, физиотерапию следует использовать позже.
После снятия тугой повязки некоторое время следует принимать противовоспалительные препараты (аспирин) и болеутоляющие средства.
Ни в коем случае нельзя парить ногу или руку – это только усугубит травму. Ушибы и синяки нельзя мазать йодом. Йод вызывает ещё больший прилив крови и отёк.
Народные методы лечения гематомы
В первые часы после снятия тугой повязки и после применения холода на место ушиба можно прикладывать компрессы с димексидом. Для приготовления компресса димексид необходимо развести водой.
Пропорции димексида и воды, следующие: компресс для ног и спины – 1/1, компресс для лица и груди 1/4. Обильно намочить марлевую повязку димексидом, наложить на гематому, покрыть полиэтиленовой плёнкой. На полиэтилен наложить вату и бинт. Компресс можно оставить на всю ночь.
Важно! Компресс с димексидом использовать только в том случае, если нет индивидуальной непереносимости лекарственного средства.
Чтобы ускорить рассасывание поверхностной гематомы (синяка) можно воспользоваться следующими рецептами.
Сразу после ушиба во избежание появления синяков и опухолей рекомендуется смазать травмированный участок муравьиным спиртом.
При сильном болевом ушибе помогают примочки с глиной. Глину тщательно размять с холодной водой, наполовину разбавленной уксусом, сделать 2 лепёшки. Одну лепёшку прикладывать к больному месту при ушибах без нарушения целостности кожи. Другую лепёшку держать на холоде. Согревшуюся на теле лепёшку заменять на холодную.
Капустный лист помять скалкой или бутылкой, сделать компресс на ушибленное место.
Смешать в равных частях с вазелином бодягу. Наложить на больное место и держать 5—10 минут. Бодяга хорошо помогает при гематомах.
Развести мумиё в небольшом количестве воды, делать компрессы на область синяка 5-6 раз в день.
Появившиеся после ушиба синяки смазывают 2–3 раза в день сливочным маслом.

Фото: Pixabay
В случае серьёзных ушибов на повреждённый участок кожи наложить компресс: листья и стебли каллизии душистой растереть, выложить приготовленную кашицу на сложённый вдвое бинт и приложить его к повреждённому месту. Закрепить компресс бинтом, и оставить на 1,5–2 часа.
К ушибленному месту приложить пузырь со льдом или грелку с холодной водой. После снятия холода больное место хорошо растереть камфарным спиртом.
Приготовить кашицу из соевой муки и прикладывать на поверхность кровоподтёков.
Сок руты душистой (можно использовать отвар или порошок из травы) в смеси 1/1 с мёдом полезно прикладывать к ушибам и кровоподтёкам.
Для лечения долго не проходящего синяка. Сварить 0,5 кг старой белой фасоли. Разваренные бобы размять и приложить к гематоме. Сверху перевязать бинтом. Лучше, если пострадавший от травмы человек поспит с этой повязкой всю ночь.
Снять опухоль и отёк ушибленного места помогает сабельник болотный (пятилистник). Измельчённую траву сабельника приложить к опухшим после ушиба местам.
Если сразу после ушиба появилась гематома, к ней нужно приложить сложённую вчетверо льняную тряпочку, смоченную отваром травы тысячелистника. По мере высыхания ткани её нужно заменять на новую.
Гематомы далеко не приятное зрелище, если они появились на теле в результате даже мелкой травмы – от них сложно избавиться за одни сутки.
В зависимости от тяжести ушиба и индивидуальных особенностей организма самостоятельно гематома окончательно исчезает только через 10 дней. На коже остаётся только лёгкий жёлтый цвет. Если вовремя и грамотно оказать первую помощь, регулярно делать примочки и компрессы – кожный покров восстановится значительно быстрее.
Что такое лимфедема?
Регулярные отеки могут свидетельствовать о различных серьезных нарушениях в организме. Лимфедема проявляется нарастающим отеком мягких тканей по причине закупорки лимфатических капилляров и периферических сосудов. Лечение отечности зависит от первопричины.
Лимфедему классифицируют на первичную наследственную и несистемную. Развивается в результате врожденных патологий лимфатической системы. Прогрессирует во время беременности, после перенесенных травм. Чаще всего поражается дистальный отдел ноги, стопы, кисти руки.
Вторичную, приобретенную. Нарушение оттока лимфы может быть связано с развитием воспалительного процесса в мягких тканях при травмах конечностей, головы, шеи, лица, носа.
Отмечают также хроническую форму лимфедемы, которая может рецидивировать на протяжении всей жизни под воздействием неблагоприятных факторов. Хроническая отечность подразумевает комплексное и продолжительное лечение.
Как идентифицировать гематому?
Гематома на голове может образоваться практически моментально после механического повреждения или же по прошествии нескольких часов. Выявить опухоль, наполненную кровью и лимфой, несложно визуально. Гематома имеет вид выделяющейся шишки ярко-красного либо бордового оттенка. Со временем цвет опухоли изменяется под воздействием преобразования гемоглобина. Обычно шишка приобретает зеленовато-желтый оттенок, а затем становится светло-желтой.
При пальпации гематомы на голове пострадавший ощущает резкую боль. Надавливание на ушибленную область не приводит к смещению образованной опухоли.
Причины лимфедемы
В патогенезе развития отечного синдрома существенное значение имеет нарушение газообмена, системная гемо и лимфодинамика, повышение проницаемости клеточных мембран и сосудов, повреждение сосудистого эндотелия.
- болезни сердечно-сосудистой, эндокринной, лимфатической системы;
- нарушения в работе почек, печени, органов ЖКТ;
- малоподвижный образ жизни;
- инфекционно-воспалительные процессы в тканях, суставах, костных структурах;
- наследственная предрасположенность.
Отечность может возникать вследствие длительного приема нестероидных, гормональных лекарств. Отеки имеют мягкую консистенцию, чаще всего появляются по утрам в области лица, кисти руки, на шее, веках, ниже колена.
Диагностика
Перед тем как начать лечить патологию, проводится диагностика. Физикальное обследование пациента включает:
- общий осмотр: заключается в оценке локализации и площади повреждения, а также цвета области травмы;
- пальпация: проводится оценка болезненности в области повреждения, напряженности подкожного образования, определение признаков наличия флюктуации.
На амбулаторном уровне и при экстренной госпитализации больного показаны следующие диагностические обследования:
- рентгенография черепа в двух проекциях;
- компьютерная и/или магнитно-резонансная томография головного мозга.
Дополнительные диагностические обследования:
- общий анализ крови;
- рентгенография скуловых костей и костей носа.
Повреждения мягких тканей
Отечность мягких тканей может быть вызвана механическими повреждениями, которые не сопровождаются нарушением целостности эпидермиса. Ушибы, растяжения приводят к нарушению лимфотока, увеличению проницаемости, разрыву сосудов. Совокупность этих факторов является основной причиной, по которой возникает посттравматический отек.
Симптомы отечности мягких тканей чаще всего проявляются постепенно. Выраженность симптомов зависит от силы, характера повреждения тканей. Посттравматический отек развивается на 2-3 сутки после травмирования. Нарушается питание клеточных структур, ткани в зоне поражения воспалены. Припухлость после ушиба наиболее выражена в тканях с богатой клетчаткой, к примеру, на лице, поверхности стопы.
Повреждения мягких тканей конечностей лица, головы, шеи, других частей тела могут быть обусловлены ударом тупыми предметами, падениями с высоты, производственными травмами (придавливанием, падением на руки, ноги тяжелых предметов).
Прямые травмы тканей без нарушения их целостности приводят к разрыву структур подкожно-жировой клетчатки, коллагеновых волокон, образованию гематом, повреждению мышц, сухожилий, связок.
Посттравматический отек тканей может быть спровоцирован вывихами, переломами, растяжениями. К примеру, перелом ноги, руки, всегда сопровождаются повреждением, сильной отечностью мягких тканей. В тканях образуются кровоподтеки, гематомы. Очень сильно отекает ноги после вывиха колена, перелома лодыжки, травме стопы.
В первые часы после травмы лечение должно быть направлено на уменьшение болевого синдрома, устранение воспаления, снижение притока крови к очагам повреждений.
Снять посттравматический отек можно при помощи холодных компрессов, приложенных к месту поражения. Назначают сосудосуживающие, симптоматические, противовоспалительные лекарства.
После устранения воспаления, назначают лечение, направленное на ускорение оттока инфильтрата из тканей: УВЧ, лимфодренаж, тепловые процедуры.
Когда следует обращаться к врачу
Врачебная помощь может понадобиться при наличии у больного следующих признаков:
- Потеря сознания – тревожный признак, который показывает серьезность полученной травмы. Больному необходимо оказать профессиональную помощь.
- Пострадавший отмечает сильные кровоподтеки.
- Нарушается координация движений.
- Человек теряет возможность общения с окружающими.
- Пульсация на месте гематомы свидетельствует о повреждении артерии. Необходимо срочно остановить кровотечение.
Нельзя заниматься самолечением после таких ушибов. При выявлении обширных участков гематом может помочь только пункция. В ходе процедуры врач вскрывает полость и откачивает кровь.
Внутричерепная гематома может угрожать жизни. Часто необходима экстренная медицинская помощь.
После любого значительного удара головы с потерей сознания или при появлении любых признаков и симптомов, которые могут указывать на наличие внутричерепной гематомы, следует обратиться к врачу.
Симптомы внутричерепной гематомы могут проявиться не сразу, поэтому внимательно наблюдайте за последующими изменениями физического, умственного и эмоционального состояния.
Послеоперационный отек
Послеоперационный отек тканей – распространенное явление после проведения хирургических вмешательств, которые стали причиной воспалительных процессов. Послеоперационный отек мягких тканей вызывает лимфатический застой. Степень отечности зависит от индивидуальных особенностей организма.
После операции при повреждении капилляров и сосудов нарушается отток жидкости из межклеточного пространства. Послеоперационный отек развивается на 2-4 сутки после операции.
Чтобы снять послеоперационный отек назначают лимфатический дренаж, компрессионный трикотаж, лечебную диету, медикаментозную терапию, средства нетрадиционной медицины.
Если послеоперационный период происходит без осложнений, пациент соблюдает прописанные лечащим врачом рекомендации, отек мягких тканей спадает на пятый-седьмой день. В некоторых случаях послеоперационный отек спадает через две-три недели. Лечение должно проходить только под контролем лечащего врача.
Как оказать первую помощь дома и в каких случаях обратиться в больницу
При выявлении крупной внутричерепной гематомы понадобиться помощь хирурга. Восстановление после такой операции может потребовать много времени.
Это связано с тем, что при субдуральном кровоизлиянии необходимо провести трепанацию. Операция заключается в проделывании в черепе отверстия.
Способ позволяет хирургу удалить скопившиеся в этом месте сгустки крови. Сразу после операции устанавливается дренаж.
На следующий день поврежденная оболочка зашивается.
Больному перед операцией нельзя принимать препараты, которые затрудняют свертываемость крови.
Операция по удалению гематомы проводится под общим
Отечность конечностей
Отечность мягких тканей одной ноги, обеих конечностей вызвана нарушением венозного, лимфатического оттока, увеличением проницаемости капилляров, нарушением процессов связывания жидкости с белками крови. Причиной отека конечностей являются переломы ноги, руки, вывих, сильный ушиб колена, растяжение, разрыв связок, сухожилий.
Опухание ноги ниже колена вызывают общие и местными неблагоприятные причины, которые запускают механизм образования отека. Выраженный отек тканей ноги развивается при бурсите, артритах. Отмечают покраснение кожи, болевой синдром при интенсивном сгибании колена.
Отечность голеностопа
В зависимости от причин возникновения, отечность стопы может иметь эпизодический или хронический характер. Отек стопы чаще всего развивается на фоне сердечной недостаточности, болезней почек, печени. К очевидным причинам патологии относят травмы, полученные при прямом ударе стопы, переломы.
Растяжения, разрывы связок, сухожилий, вывихи, смещения также являются достаточно распространенной причиной отечности голеностопного сустава. Отечность может возникнуть в результате подвывиха стопы, при переломах костей пальцевых фаланг, повреждениях плюсневых костей стопы, врожденных анатомических аномалий, артритах, артрозах, бурситах.
Отечность стопы сопровождается сильными болевыми симптомами, дискомфортом, который вызван увеличением давления на голеностопный сустав, развитием воспаления. Лечение отечности стопы зависит от первопричины.
Симптомы
В результате травмы могут возникать такие симптомы:
- головная боль;
- приступы тошноты, которые со временем способны переходить в позывы к рвоте;
- помрачение сознания;
- головокружение;
- развитие сонливости;
- спутанность речи, замедленное мышление;
- ухудшение ориентации в пространстве;
- разбалансированность координации движений;
- увеличение зрачков глаз;
- общая слабость.
При сильном внутреннем кровоизлиянии, спровоцированном травмой, может возникнуть летаргический сон, спазм мышц или коматозное состояние. Именно поэтому за больным необходимо наблюдать регулярно. Чтобы исключить более серьёзные травмы, проводится рентген или компьютерная диагностика головы.
Отечность мягких тканей колена
Отек колена проявляется при смещении коленной чашечки, ушибах, после проведения хирургических операций. После травмы в связках, мышечных структурах, тканях, окружающих коленный сустав появляется спазм, препятствующий нормальному лимфо и кровотоку. В межтканевом пространстве происходит скопление жидкости, что и является причиной отечности. Отек колена возникает сразу после травмы или проявляется через некоторое время.
При сильном ушибе кожа в области больного колена отекает, краснеет. Любое движение сопровождается болевым синдромом, дискомфортом. Боль локализуется в зоне действия механического фактора.
Интенсивность болевого синдрома пропорциональна силе удара, площади очага поражения. Постепенно болевые ощущения уменьшаются, активизируются тканевые факторы. Отек колена сопровождается воспалительным процессом. Ткани пропитываются лимфой, воспалительным инфильтратом, образуется посттравматический отек мягких тканей.
Лечение отека колена включает применение холодных примочек, противоотечных мазей.
Отечность рук
Отеки руки могут быть вызваны повреждениями, системными заболеваниями, патологиями лимфатической системы. Отек руки у женщин может возникать после удаления молочной железы, во время беременности. Нередко отечность рук возникает наряду с отеками нижних конечностей. Данная патология может являться осложнением гнойно-воспалительного заболевания руки, возникать при переломах, травмах фаланг пальцев.
Отеки мягких тканей верхних конечностей проявляется припухлостью руки, увеличением региональных лимфоузлов, недомоганием, повышением температуры. Симптоматика зависит от причины, которая привела к скоплению лишней жидкости.
Лечение отека конечностей направлено на восстановление кровообращения. Пациентам прописывают противовоспалительные лечебные мази, мочегонные средства, назначают ЛФК, массаж, физиотерапию.
Сердечно-сосудистые болезни
При сердечно-сосудистых заболеваниях артериальное давление повышается за счёт повышения сердечного выброса или повышения общего периферического сопротивления сосудов. Особенности артериальной гипертензии при сердечно-сосудистых заболеваниях:
- Голова болит приступообразно, боль возникает при повышении давления, и её интенсивность снижается при его снижении;
- При сердечной недостаточности периодически возникает отёк ног, чаще всего по вечерам, утром отёк проходит. Лицо при сердечных отёках обычно не опухает;
- Артериальное давление повышено за счёт систолического (верхнего) давления;
- Боли в сердце, чувство сжатия, сердцебиение;
- Отёк не болит, упругий на ощупь, на месте надавливания пальцем остаётся ямка, которая исчезает в течение нескольких секунд;
- Могут возникать мелкие подкожные кровоизлияния;
- Изменения количества и состава мочи нет;
- Тяжёлое осложнение сердечно-сосудистых заболеваний – отёк лёгких, который сопровождается одышкой, сердцебиением, болью в груди и страхом смерти. При отёке лёгких нужно немедленно вызвать скорую, придать пациенту удобное для него положение сидя (ортопноэ с опущенными ногами), при этом на область ног можно (и даже нужно) накладывать жгуты, чтобы снизить поступление крови в верхние отделы туловища.
Состояние пациента изменчиво – самочувствие может резко измениться в течение дня под воздействием эмоциональных или физических нагрузок, употребления кофе, алкоголя, курения.
Для лечения сердечно-сосудистых заболеваний назначают бета-блокаторы, блокаторы кальциевых каналов, антиаритмические препараты, диуретики.
Отеки лица
Травмы носа, шеи, головы, сопровождающиеся повреждением, отечностью мягких тканей, повреждением подкожной клетчатки относятся к наиболее распространенным повреждениям в области лица. Возникают при ударах тупыми предметами, падениях с высоты.
Травмы носа, шеи, головы чаще всего диагностируют у детей, спортсменов. Отечность лица может возникать по причине чрезмерного употребления алкоголя, нарушениях в работе поек.
Травмы головы часто вызывают отек слизистой оболочки носа, мягких тканей лица, что приводит к затруднению носового дыхания. Ушиб носа сопровождается кровотечением, гематомой носовой перегородки.
Снять отек тканей лица после получения травмы носа, головы поможет холодный компресс, сосудосуживающие препараты. При травмах головы пациентам назначают постельный режим, физиотерапию.
Помощь народными средствами
При ушибе головы помогает нанесение мазей и гелей, обладающих рассасывающим действием. Чтобы уменьшить отек мозга больному назначают прием маннитола.
Предотвратить повторное кровотечение помогает викасол и контрикал. Устранить сильное возбуждение можно, принимая транквилизаторы.
Лечить подобные повреждения способен такой состав:
- 0,5 стакана обычного 3-процентного уксуса;
- пол-ложки чайной соли;
- все ингредиенты смешивают и используют для смачивания компресса.
Если этим снадобьем воспользоваться сразу после ушиба, то, вероятнее всего, гематома так и не появится. Примочку следует держать на голове не меньше получаса.
Неплохо заживляет ушибы и обычное сливочное масло. Им смазывают больное место несколько раз, с интервалом в 30 минут.
Спустя двое суток после травмирования следует прикладывать компресс, смоченный в смеси этилового спирта с уксусом в равных пропорциях. Используйте средство трижды в день по 10 минут.
Скорейшему рассасыванию гематомы способствует сухое тепло. Нагретую соль в мешочке или шерстяном носке нужно держать на месте появлении синяка по 30 минут, вечером. Для этой же цели йодом наносят сетку на кожу.
ПОДРОБНЕЕ ПРО: Что такое верхнее и нижнее давление, за что отвечает? Допустимая разница между верхним и нижним давлением по возрасту, норма разницы, причины повышения или понижения верхнего и нижнего давления
Отечность шеи
Отеки шеи отмечают при увеличении лимфоузлов, инфекционных, вирусных болезнях, которые поражают верхние дыхательные пути.
Двухстороннюю отечность шеи диагностируют при простудных заболеваниях. На развитие лимфангиомы указывает припухлость, локализованная в нижней части шеи. Твердая отечность по бокам шеи возникает при заболевании верхних дыхательных путей, воспалении слизистой оболочки носа.
Отечность шеи может быть вызвана аллергенами. Наиболее тяжелые случаи возникновения отеков шеи имеют аллергическую природу происхождения – отек Квинке.
Стремительно нарастающий аллергический отек шеи приводит к нарушению дыхательных процессов, требует незамедлительного лечения.
Своевременно проведенное лечение отеков дает хорошие результаты. Болевые симптомы проходят, отек рассасывается, функции органа восстанавливаются.
Читайте также:

