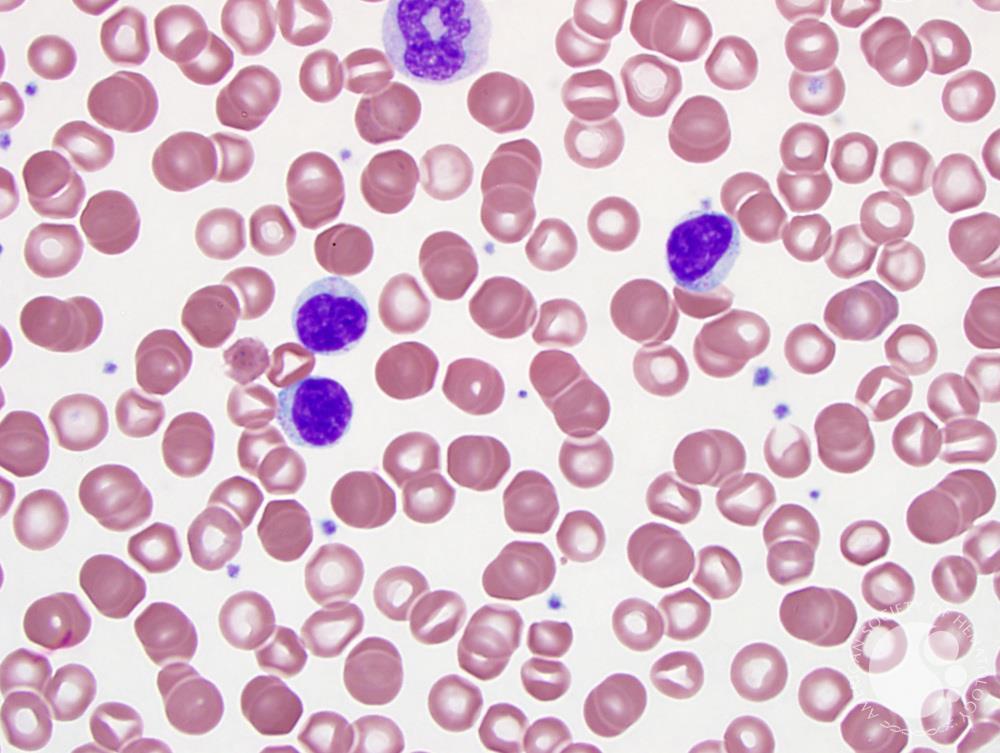
Церебральный васкулит при лимфопролиферативном синдроме
Аутоиммунный лимфопролиферативный синдром – передающееся по наследству патологическое состояние. Принадлежит к категории гетерогенных. Есть два механизма наследования: аутосомный доминантный и рецессивный. В редких случаях причина – соматические мутации. Лимфопролиферативный синдром может быть приобретенным.
История и факты
Впервые первоначальный х-сцепленный лимфопролиферативный синдром мальчиков был официально признан и оформлен в науке в 1967 году. С 1976 его причисляют к первичному иммунодефициту. Внимание ученых к патологическому состоянию приковано с последних десятилетий прошлого столетия. Уже тогда было выявлено, что базой развития заболевания становится неправильный лимфоцитный апоптоз.

Выявляя особенности аутоиммунного лимфопролиферативного синдрома, ученые установили, что всем больным свойственна неправильная экспрессия рецепторов мембран fasl, CD95. Именно этот нюанс определяет генетически объясняющуюся способность клеток умирать. Патологическое состояние развивается в случае генной мутации, влияющей на апоптоз.
Биология и анатомия: как все происходит?
В медицинской пропедевтике лимфопролиферативный синдром принято делить на несколько разновидностей. Для классификации учитывают особенности генетических отличий конкретного случая. Генные мутации могут затрагивать восьмую и десятую каспазы, CD95, CD178. В то же время стоит отметить, что не существует общепризнанной официальной классификации случаев на группы.
Особенности проявления
Симптомы заболевания исключительно разнообразны. Обычно х-сцепленный лимфопролиферативный синдром выявляют на первых годах жизни, несколько реже – в более старшем возрасте (до пятнадцатилетнего). Ключевой симптом – пролиферация лимфоидной ткани, провоцирующая спленомегалию, лимфаденопатию. Явлениям присущ хронический характер течения. Одновременно больной страдает от проявлений аутоиммунного дисбаланса. Анализы помогают выявить аутоиммунную цитопению. Она возможна в форме нейтро-, тромбоцитопении, анемии. Несколько реже цитопения появляется ранее пролиферации лимфоидных тканей.
Х-сцепленный лимфопролиферативный синдром провоцирует нарушения в работе кроветворной, кровеносной систем. Как правило, фиксируется гепатит аутоиммунной природы. Многие страдают от экземы, гломерулонефрита. Пациентам свойственны увеит, тиреоидит. Приблизительно у каждого десятого со временем формируется лимфома из клеток типа В.
Клинические проявления
Лимфопролиферативный синдром у детей имеет ряд типовых признаков. Наиболее яркий – лимфопролиферация. Процессу присущ доброкачественный характер, патологическое состояние хроническое. Обычно формируется уже в раннем детстве, иногда устанавливается у годовалых малышей. Состояние сохраняется от полугода и более. Вместе с тем наблюдается персистирующее разрастание лимфоузлов периферической лимфосистемы. Для постановки диагноза необходимо выявить такие процессы в трех группах узлов или большем количестве. Узлы плотные, с расположенными поблизости тканями не спаяны. У многих анализы помогают выявить гепатоспленомегалию.
Х-сцепленный лимфопролиферативный синдром у мальчиков проявляет себя аутоиммунными признаками. Классический вариант – анемия, нейтро-, тромбоцитопения. Возможен васкулит. Нередки случаи артрита, гепатита. Больные склонны к увеиту, гломерулонефриту, тиреоидиту. Возможны некоторые другие болезни аутоиммунной природы.
Обратить внимание!
Лимфопролиферативный синдром сопряжен с высокой вероятностью развития злокачественного формирования. Область локализации процесса непредсказуема. Неправильно протекающий апоптоз, работа которого сопряжена с активностью рецепторов Fas, приводит к понижению контроля за процессами разрастания тканей. Растет способность выживать у клеток, переживших патологическую трансформацию. В норме указанный ген – это угнетающий развитие компонентов опухолей фактор.
Чаще заболевание сопровождается формированием лимфом типа В, Т. Кроме того, высока вероятность раковых процессов в молочной железе, кишечном тракте, органах дыхания. Миело-лимфопролиферативный синдром с высокой степенью вероятности может спровоцировать лимфогранулематоз.
При аутоиммунном заболевании пациент склонен к крапивнице, васкулиту. У некоторых отмечается замедленное развитие организма.
Уточнение диагноза
Лимфопролиферативный синдром диагностируют, если установлена не носящая злокачественный характер лимфаденопатия. Возможна спленомегалия. Диагноз ставят при комбинации этих двух явлений или присутствии любого из них, если длительность развития состояния – полгода и больше. При подозрении на диагноз необходимо направить пациента на анализы. В лабораторных условиях устанавливают сбой опосредованного лимфоцитного апоптоза, уточняют концентрацию клеточных структур CD4, CD8 Т: при содержании более 1% можно говорить о патологическом состоянии.
Особенности случая
Далее рассматривается форма заболевания, не связанная с нарушением генетики в период развития эмбриона. Нижеописанное касается приобретенной формы заболевания.
Лимфопролиферативный синдром – симптомокомплекс, который может сопровождать не только лимфолейкоз, протекающий по типовому сценарию, но и более редкие формы патологического состояния. Иногда его устанавливают при волосатоклеточным лейкозе, лимфатическом, в качестве осложнения которого – цитолиз. Известно, что комплекс симптомов может развиться на фоне медикаментозной терапии, облучения, влияния химических компонентов. Большое внимание в современной медицине привлекает посттрансплантационный лимфопролиферативный синдром, существенно ухудшающий прогнозы перенесшего операцию человека. В развитии синдрома, полученного не наследственным путем, наиболее сильно влияние ретровирусов.
Нюансы и распространенность
Медицинская статистика показывает, что преимущественный процент пациентов с лимфопролиферативным синдромом – люди старше пятидесятилетнего возраста. Изредка заболевание выявляется у тех, кто младше 25, но такие случаи единичны. Среди мужского пола частота встречаемости в среднем вдвое выше, нежели у женщин. Исходя из течения, говорят о доброкачественной форме, спленомегалической, опухолевой, склонной к быстрому прогрессу, затрагивающей костный мозг, брюшную полость. Также есть пролимфоцитарный тип.
Когда только начинает развиваться лимфопролиферативный синдром, внутренние болезни не беспокоят, человек чувствует себя удовлетворительно, отсутствуют активные жалобы. Некоторые отмечают слабость, склонность к простудам. Несколько активнее нормы функционируют потовые железы. Заболевание на этом этапе можно выявить в рамках профилактического обследования или на случайном осмотре. Основные признаки – ненормально крупные лимфоузлы, лимфоцитоз, повышение концентрации лейкоцитов в кровеносной системе.
Специфика симптоматики
При заболевании склонны к увеличению лимфоузлы на шее, в подмышечной ямке. Несколько позже, когда болезнь приобретает развернутую форму, отмечается увеличение прочих групп. Размеры сильно варьируются, как и консистенция: некоторых похожи на неплотное тесто, при исследовании болью не отзываются, между собой или с кожными покровами не сливаются. Для таких участков нехарактерно формирование язв или нагноений.
Когда болезнь приобретает развернутую форму, проявления становятся ярко выраженными, пациент ощущает себя слабым, резко понижается способность работать. У больного активно работают потовые железы, он теряет вес, страдает от жара. Лимфатические узлы существенно увеличены, что и привлекает внимание при первичном осмотре.
Осмотр больного: комплекс проявлений
При обследовании пациента заподозрить лимфопролиферативный синдром можно, если четко диагностируется лифмоаденопатия. У многих больных видна трансформация отдельных участков кожи: появляется инфильтрат, выявляются неспецифические пораженные участки. Если человек ранее страдал от кожных заболеваний, они обостряются в силу описываемого синдрома. Многих беспокоит эксфолиативная эритродермия. На фоне синдрома возможно развитие герпеса, крапивницы, дермита.
Для уточнения состояния необходимо направить больного на КТ, УЗИ. На лимфопролиферативный синдром указывает рост лимфоузлов в грудине, брюшной полости, при этом состояние не всегда сопровождается проявлениями компрессии. У пациента больше нормы селезенка, печень. Изучение слизистых пищеварительного тракта позволяет заметить лейкемическую инфильтрацию. Дополнительные проявления – язвы в желудке, кишечном тракте, кровотечения в этой области. Есть вероятность мальабсорбционного синдрома.
Прогресс состояния
При лимфопролиферативном синдроме возможно вовлечение дыхательной системы в патологические процессы. Лейкемическая инфильтрация может затронуть как верхние отделы, так и нижние пути прохождения воздуха. Больной кашляет, беспокоит одышка, возможно отхаркивание мокроты с кровянистыми включениями. Иногда устанавливают плеврит.
В ряде случаев описанный синдром провоцирует инфильтрацию почечной паренхимы. Такое состояние крайне редко проявляет себя типичной симптоматикой. Возможно распространение инфильтрата на ЦНС, что приводит к менингиту, некоторым формам энцефалита и параличу нервных структур, может стать причиной комы. При распространении инфильтрата на кавернозные тела больной страдает от продолжительной и провоцирующей боль эрекции, в медицине называемой приапизмом.
Лабораторные анализы
При подозрении на лимфопролиферативный синдром пациента направляют на исследование крови. Указанное состояние сопровождается ростом концентрации лимфоцитов, лейкоцитов. Возможна анемия.
Лабораторные анализы помогают диагностировать у пациента гемат-, протеинурию. Анализ на биохимию уточняет гипогаммаглобулинемию. В небольшом проценте случаев у пациентов устанавливают гипоальбуминемию. Гепатоцитный цитолиз указывает на себя гиперферментемией.
Иммунологическое исследование указывает на повышение концентрации в селезенке, кровеносной системе лимфоцитов, сбой баланса хелперов и супрессоров из числа лимфоцитов. Вместе с тем снижается концентрация IgG, IgA, IgM (для двух последних изменения особенно ярко выражены). Иммунофенотипирование – основание заключить, что лейкозные клеточные структуры – CD 5, 19, 20, 23 из класса В-лимфоцитов. Результаты цитогенетического анализа в 65 % случаев указывают на аномалии хромосом.

Что делать?
При лимфопролиферативном синдроме больному показано соблюдение разработанного врачом лечебного режима – программа выбирается индивидуально. Пациенту назначают цитостатические препараты. Особенно актуально это, если состояние здоровья быстро ухудшается, печень и селезенка, лимфоузлы стремительно увеличиваются. Цитостатики незаменимы при лейкемической инфильтрации волокон ЦНС, а также в случае, если процессы затрагивают органы вне кроветворной системы. Состояние указывает на себя сильной болью и сбоем функциональности систем и органов.
Если количество лейкоцитов в кровеносной системе неуклонно и быстро растет, показаны хлорбутин, спиробромин. Неплохую реакцию организма позволяют получить проспидин, циклофосфан. Иногда врачи рекомендуют остановиться на пафенциле. Если к этому есть специфические показания, могут назначить полихимиотерапию. В рамках такого курса цитостатические средства, влияющие на организм разными образами, комбинируют между собой.
Мероприятия и способы: как помочь пациенту?
При повышении содержания лейкоцитов до уровня 200*10 на 9/л рекомендован лимфоцитафарез. Если отдельные лимфоузлы резко и сильно увеличиваются, такие процессы выявлены в селезенке, если лимфаденопатия переходит в системную генерализованную форму, назначают лучевое лечение. При разрастании селезенки, не корректирующемся медикаментозными средствами и облучением, пациенту рекомендована спленэктомия. Ее необходимо пройти, если часты инфаркты этого органа, а также при заболевании, сопровождающемся выраженной спленомегалией, определенными формами лейкоцитозома, лейкоза. Спленэктомия незаменима при гранулоцито-, эритро-, тромбоцитопении, анемии аутоиммунного типа, тромбоцитопении, которую не удается регулировать глюкокортикоидами.
Если гормональные соединения показывают выраженный эффект при тромбоцитопении, если установлена гемолитическая анемия, а предваряющим для этого патологического состояния был хронический лимфолейкоз, назначают глюкокортикоиды как основной курс терапии. Эти препараты помогают при хроническом сублейкемическом течении лимфолейкоза, сопровождающемся сильным разрастанием печени, селезенки, лимфатических узлов. Глюкокортикоиды используют, если пациент не переносит цитостатические медикаменты, нет возможно применить облучение либо патологическое состояние проявляет стойкость к таким терапевтическим подходам.
Важные нюансы
Гормональные средства незаменимы, если цитостатические стали причиной цитопении, геморрагического синдрома. Их применяют в рамках полихимиотерапии, комбинируя основной курс и преднизолон.
Для описываемого патологического состояния характерны осложнения инфекционной природы. При таком развитии ситуации больному показан курс антибиотиков. Чаще всего применяют препараты обширного спектра эффективности. Хорошо зарекомендовали себя макролиды, аминогликозиды. Можно использовать полусинтетические средства из пенициллинового ряда, цефалоспоринового, иммуноглобулин.
Миелопролиферативный синдром
Это патологическое состояние нередко рассматривают в рамках образовательной программы вместе с описанным выше. Термином принято обозначать патологию, при которой активно вырабатываются миелоидные клетки. Причина явления – неправильная работа стволовых клеток системы, ответственной за производство крови. Синдром объединяет в себя несколько болезней – лейкоз, миелофиброз, тромбоцитоз, полицитемию. Сюда же принято относить миелодиспластический синдром.
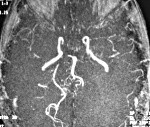
Церебральный васкулит — это заболевание, вызванное воспалительным процессом в стенке мозговых сосудов. Возникает в основном вторично. Проявления вариабельны: энцефалопатия, парезы, психические нарушения, эпилептические приступы, обмороки, зрительные расстройства, тугоухость, атаксия. Диагностика опирается на клинические сведения, данные неврологического статуса, результаты МРТ, церебральной ангиографии, исследования ликвора, биохимии крови. Лечение проводится дифференцированно в соответствии с этиологией и клиническими особенностями. Может включать кортикостероиды, цитостатики, сосудистые препараты, ноотропы, симптоматические средства.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы церебрального васкулита
- Первичный церебральный васкулит
- Вторичный церебральный васкулит
- Осложнения
- Диагностика
- Лечение церебрального васкулита
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины
Этиология идиопатического (первичного) изолированного поражения церебральных сосудов неизвестна. Не исключена роль травматических повреждений, стрессов, переохлаждений как триггеров, провоцирующих дебют васкулита. В литературе по неврологии описаны случаи развития заболевания после черепно-мозговой травмы. Причинами вторичного ЦВ могут выступать:
Патогенез
Механизм развития изолированного ЦВ не установлен. Морфологически в сосудистой стенке выявляются инфильтраты (скопления одноядерных клеток), наблюдается формирование гранулём. Вторичный церебральный васкулит при системных сосудистых и ревматических заболеваниях имеет аутоиммунный патогенез: сосудистая стенка повреждается антителами, вырабатывающимися к её элементам вследствие неадекватной реакции иммунной системы. В остальных случаях воспалительный механизм запускается прямым воздействием этиофактора (токсинов, бактерий, вирусов).
Воспаление сосудистой стенки приводит к её истончению, сужению сосудистого просвета, повышенной проницаемости. Развиваются гемодинамические расстройства, ухудшается кровоснабжение отдельных участков головного мозга, возникают эпизоды церебральной ишемии, лакунарные инфаркты, мелкоочаговые кровоизлияния. Обычно церебральный процесс носит распространённый множественный характер.
Классификация
Наблюдаются существенные различия в течении идиопатических и вторичных форм ЦВ. Поэтому клиническую значимость имеет разделение заболевания в соответствии с этиологией на:
- Первичный церебральный васкулит — идиопатические воспалительные изменения исключительно мозговых артерий. Системное сосудистое поражение, фоновые болезни отсутствуют.
- Вторичные формы — воспалительный процесс в стенке артерий возникает в результате основного заболевания. Составляют подавляющее большинство случаев ЦВ.
Подобно системным васкулитам, церебральный процесс протекает с преимущественным вовлечением артерий определённого калибра. В зависимости от диаметра выделяют:
- ЦВ с поражением крупных сосудистых стволов. Наблюдается при болезни Такаясу, височном артериите.
- ЦВ с поражением сосудов мелкого и среднего калибра. Характерен для микроскопического полиангиита, системной волчанки.
Симптомы церебрального васкулита
Имеет острую манифестацию с интенсивной головной боли, эпилептического пароксизма или внезапного появления очагового неврологического дефицита. Отдельные исследователи указывают на возможность продолжительного субклинического периода, предшествующего дебюту заболевания. В последующем реализуется один из следующих вариантов симптоматики: острая энцефалопатия с психическими расстройствами, многоочаговые проявления, сходные с клиникой рассеянного склероза, общемозговые и очаговые симптомы, типичные для объёмного образования мозга.
Наиболее характерна пирамидная недостаточность в виде пареза одной, чаще двух, конечностей с повышением тонуса мышц и рефлексов. Ряд случаев сопровождается стоволово-мозжечковым симптомокомплексом: нистагм (подёргивание глазных яблок), мозжечковая атаксия (шаткость походки, дискоординация, несоразмерность движений), расстройство глазодвигательной функции. Возможны нарушения речи (афазия), выпадение части зрительных полей (гемианопсия), судорожный синдром (симптоматическая эпилепсия).
Отличается постепенным нарастанием проявлений. В начальном периоде больные жалуются на ухудшение слуха, ослабление зрения, головную боль, предобморочные эпизоды, опущение верхнего века. Развёрнутый период зависит от основной патологии. Вовлечение мозговых сосудов в рамках системного васкулита проявляется гиперкинезами (непроизвольными двигательными актами), обмороками, эпизодами катаплексии и нарколепсии, судорожными приступами.
Церебральный васкулит ревматической этиологии характеризуется клиникой преходящей малой хореи с приступообразным возникновением гиперкинеза. Васкулит мозга при СКВ в 60% случаев протекает с транзиторными психическими отклонениями (беспокойством, расстройством поведения, психозами). Частыми проявлениями ЦВ туберкулёзного генеза выступают парезы, хореоатетоз, дизартрия, нарушения ориентации. При реккетсиозах наблюдаются коматозные состояния, судорожные пароксизмы.
Осложнения
Острое расстройство мозгового кровоснабжения в зоне поражённой васкулитом мозговой артерии приводит к возникновению инсульта. Чаще наблюдаются мелкоочаговые ишемические инсульты, носящие повторный характер. Истончение патологически изменённой сосудистой стенки может осложниться разрывом и геморрагическим инсультом. Возникающая вследствие васкулита хроническая ишемия мозга приводит к снижению когнитивных функций (памяти, внимания, мышления), формированию деменции. Осложнением судорожного синдрома является эпилептический статус. В редких случаях течение заболевания может привести к развитию комы.
Диагностика
Неоднородность механизмов возникновения, течения, клинической картины ЦВ существенно осложняют постановку диагноза, требуют участия нескольких специалистов: невролога, ревматолога, инфекциониста, психиатра. Важное значение имеет выявление/исключение базового заболевания. Основными этапами диагностического алгоритма являются:
- Неврологический осмотр. Выявляет пирамидные расстройства, патологические рефлексы, признаки дисфункции мозжечка и ствола мозга, симптомы внутричерепной гипертензии.
- Консультация офтальмолога. Включает проверку остроты зрения, офтальмоскопию, периметрию. Определяет снижение зрения, отёчность дисков зрительных нервов, гемианопсию.
- МРТ головного мозга. В дебюте болезни может не фиксировать патологических изменений. В последующем патология на МРТ диагностируется у 50-65% пациентов. Наблюдаются преимущественно множественные мелкие очаги в веществе головного мозга, отёчность мозгового вещества, зоны перенесённых лакунарных инфарктов, острых ишемических эпизодов.
- Церебральная ангиография. Может осуществляться рентгенологически и при помощи МРТ сосудов. По различным данным, выявить сосудистые изменения удаётся у 40-90% больных. На ангиограммах отмечается смазанность сосудистого контура, сужения, участки дилятации, прерывание, окклюзия, наличие множественных коллатералей.
- УЗДГ и дуплексное сканирование церебрального кровотокавыявляют неспецифические изменения гемодинамики, которые могут быть результатом других сосудистых заболеваний. Иногда используется в оценке динамики на фоне проводимой терапии.
- Исследование цереброспинальной жидкости. Может не выявлять отклонений. При ревматическом генезе васкулита наблюдается лимфоцитоз, умеренно повышенная концентрация белка. Определению инфекционной этиологии способствует ПЦР, РИФ с ликвором.
- Биохимическое исследование крови. Позволяет обнаружить наличие маркеров ревматических и аутоиммунных заболеваний. Включает анализ на РФ, СРБ, антитела к Sm и Scl-70, волчаночный антикоагулянт, комплемент С3 и С4, антинуклеарные антитела.
- Биопсия церебральной паренхимы. Исследование биоптатов позволяет выявить воспалительные изменения артерий мелкого калибра. Однако участок с изменёнными сосудами может не попасть в биопсийный материал. Возможно поражение крупных артерий, биопсия которых не проводится.
Дифференцировать церебральный васкулит следует с многоочаговыми энцефалитами, церебральным атеросклерозом, демиелинизирующей патологией (рассеянным склерозом, оптикомиелитом, склерозом Бало). У молодых больных необходимо исключить антифосфолипидный синдром.
Лечение церебрального васкулита
Терапия изолированных форм, вторичного церебрального поражения при системных и ревматических васкулитах проводится глюкокортикостероидами. Состоит из 2 этапов: ударного и поддерживающего лечения. В тяжёлых случаях стероиды комбинируют с цитостатиками (азатиоприном, циклофосфамидом). Базовая терапия других вариантов вторичного васкулита зависит от основной патологии. Инфекционная этиология требует соответствующего антибактериального или противовирусного лечения, токсическая — дезинтоксикации.
С целью улучшения мозгового кровотока применяются вазоактивные препараты, средства улучшающие реологические свойства крови. Поддержание метаболизма нервных клеток, стимуляция когнитивных функций осуществляется назначением ноотропов. В комплексное лечение входит симптоматическая терапия, лечебная физкультура и массаж паретичных конечностей, занятия с логопедом (при расстройствах речи) и т. д.
Прогноз и профилактика
В целом церебральный васкулит поддаётся лечению и имеет благоприятный прогноз. Некоторые неврологи указывают на лучший эффект терапии у больных с хорошо накапливающими контраст МР-очагами Трудности диагностики в ряде случаев приводят к запоздалой постановке диагноза и позднему началу терапии, что обуславливает прогрессирование симптоматики до глубокой инвалидизации, летального исхода. Специфическая профилактика отсутствует. Предупреждение вторичного ЦВ сводится к исключению интоксикаций, своевременному лечению инфекций и системных болезней.
Неинфекционное воспаление стенок кровеносных сосудов головного мозга называется церебральный васкулит. Такое заболевание встречается очень редко. При этом выделяют первичный изолированный васкулит, один из видов церебрального поражения при системной патологии сосудов. Вторичный вид развивается на фоне других болезней. Больные отмечают появление сильных болей, обмороков и судорог. Такое заболевание очень опасное для жизни пациента. При появлении первых признаков болезни, нужно пойти к доктору в больницу и прийти все обследования.
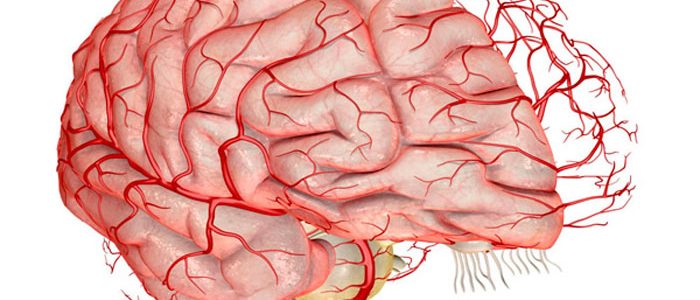
Что вызывает патологию?
Причины развития воспаления сосудов головного мозга до конца не изучены.
Но существует несколько факторов, которые вызывают васкулит ЦНС:
- системная красная волчанка;
- ревматоидный артрит;
- системная склеродермия;
- ревматизм;
- инфекционное поражение;
- онкологические патологии;
- системный васкулит;
- отравление медицинскими препаратами;
- аутоиммунные патологии;
- наркомания.
Симптомы церебрального васкулита
Существуют такие виды патологии и их проявления, представленные в таблице:
| Вид заболевания | Симптоматика |
|---|---|
| Изолированные первичные поражения сосудов | Выраженная головная боль |
| Сокращение мышц тела | |
| Снижение чувствительности | |
| Нарушение зрения и слуха; | |
| Паралич | |
| Нарушение психики и характера | |
| Нарастающая усталость | |
| Поражение при системных васкулитах | Головные боли |
| Насильственные движения | |
| Судороги | |
| Ухудшение слуха и зрения | |
| Опущение век | |
| Обмороки | |
| Головокружения | |
| Вторичный церебральный васкулит | Прогрессирующее слабоумие |
| Судороги | |
| Психозы | |
| Инсульты | |
| Нарушения речи | |
| Параличи | |
| Дезориентация в пространстве |
Тонкости диагностики
Если у больного развилось поражение сосудов головного мозга, ему необходимо обратиться к специалисту. Невропатолог проведет опрос об особенностях проявлений болезни и осмотрит пациента. Затем доктор отметит отличительные характеристики от других заболеваний центральной нервной системы и направит на специальные методики диагностики. К ним относятся:
- общее исследование крови и мочи;
- биохимия крови;
- аллергопробы;
- иммунногорамма;
- ангиография сосудов мозга;
- УЗИ;
- МРТ;
- анализ на подтверждение инфекции.
Лечение болезни
Церебральный васкулит — редкое и опасное заболевание. При появлении первых симптомов, нужно немедленно обратиться к невропатологу. Врач соберет анамнез болезни, проведет наиболее информативные методы диагностики и назначит лечение. Чтобы вылечить васкулит ЦНС специалист назначит медикаменты и диетическое питание. Применять самостоятельно любые препараты или другие методы терапии нельзя, так как это приводит к ухудшению состояния больного.
При появлении симптомов болезни, специалисты назначают лекарства, представленные в таблице:
При церебральном васкулите необходимо придерживаться диеты. Она включает в себя:
- Исключение острых, соленых, жирных и пряных блюд.
- Ограничение употребления сахара и мучных изделий.
- Обогащение рациона злаками, различными крупами, свежими овощами и фруктами.
- Употребление нежирных белковых продуктов: рыба, мясо, молоко, яйца, бобы и орехи.
- Питье достаточного количества жидкости.
Какой прогноз и профилактика болезни?
При своевременном обращении к специалистам и применении терапевтических мероприятий, исход заболевания благоприятный. Для профилактики развития церебрального васкулита необходимо соблюдать все правила диетического питания, придерживаться рекомендаций по медикаментозному лечению. При появлении патологий, которые приводят к развитию васкулита ЦНС, нужно своевременно пойти к специалисту. Если повторно возникли симптомы заболевания, необходимо обратиться к лечащему врачу и пройти обследование.
Синдром Шегрена (СШ) — хроническое аутоиммунное заболевание, характеризующееся лимфоцитарнои инфильтрацией экзокринных желез.
Его основные клинические признаки включают ксеростомию и ксерофтальмию.
Эти проявления могут быть первичными (первичный СШ, или болезнь Шегрена).
Они также могут встречаться при диффузных болезнях соединительной ткани или других аутоиммунных процессах (аутоиммунный тиреоидит, билиарныи цирроз печени).
Болезнь Шегрена чаще встречается у женщин, чем у мужчин (соотношение 10—25:1), в возрасте старше 30 лет, и очень редко у детей.
Клинические синдромы болезни подразделяются на 2 основные группы — симптомы, связанные с поражением секретирующих эпителиальных желез, и системные проявления заболевания.
Патология экзокринных желез включает кератоконъюнктивит, обусловленный снижением выработки слезной жидкости. Поражение слюнных желез проявляется их увеличением, ксеростомией и хроническим паренхиматозным паротитом.
Кроме того, наблюдается сухость слизистых оболочек носа, глотки, гортани, трахеи, бронхов, наружных половых органов, влагалища и кожи. У многих больных диагностируется хронический атрофический гастрит с секреторной недостаточностью, поражение 12-перстной кишки (гипомоторная дискинезия), кишечника (запоры, неустойчивый стул, боли при пальпации толстой кишки) и хронический панкреатит.
Более чем у половины больных синдромом Шегрена выявляются системные проявления [H.Moutsopoulos et al., 1980]. Они весьма многообразны. К ним относятся поражение суставов (75—85%) в виде артралгий, небольшой утренней скованности или рецидивирующего неэрозивного артрита мелких суставов. Могут беспокоить умеренные миалгии (10—15%). Тяжелый миозит встречается редко. Характерно развитие региональной или генерализованной лимфаденопатии. Примерно у 5% больных заболевание трансформируется в лимфопролиферативные опухоли.
У части пациентов в клинической картине доминирует поражение легких в виде интерстициальной пневмонии, обусловленной лимфоидной инфильтрацией легких, или интерстициального легочного фиброза. Иногда встречается плеврит.
Поражение почек наблюдается редко и может быть связано с канальцевым ацидозом, генерализованной аминоцидурией и фосфатурией, а также хроническим интерстициальным нефритом.
Очень редко на фоне тяжелой криоглобулинемии наблюдается развитие гломерулонефрита, ведущего к почечной недостаточности.
Поражение сосудов
При болезни Шегрена в патологический процесс могут вовлекаться сосуды мелкого и среднего калибра.
Описаны 4 морфологических типа васкулита [M.Tsokos et al., 1987]:
1. Острый некротизирующий васкулит, напоминающий узелковый полиартериит (УП), но без образования аневризма. При нем наблюдается поражение всех компонентов стенки артерий мелкого и среднего калибра с инфильтрацией их лейкоцитами и фибриноидным некрозом.
2. Лейкоцитокластический кожный васкулит. Для него характерна лейкоцитарная инфильтрация, фибриноидный некроз капилляров и посткапиллярных венул, экстравазация эритроцитов.
3. Лимфоцитарный васкулит проявляется инфильтрацией сосудистой стенки капилляров и венул лимфоцитами, плазматическими клетками и гистоцитами в отсутствие некроза. При этом васкулите изменения обычно находят в коже, реже в мышцах и периферических нервах.
4. Облитерирующий эндартериит — невоспалительная обструктивная васкулопатия сосудов среднего калибра, обычно развивающаяся у больных с длительно текущим васкулитом.
Клинические проявления
Эти изменения часто сочетаются с феноменом Рейно [A.Kraus et al., 1992]. Описано поражение сосудов внутренних органов, включая почки, желудочно-кишечный тракт, селезенку и молочные железы. Иногда уртикарный васкулит может быть первым проявлением первичного СШ [W.Gammon & C.Wheeler, 1973].
Лабораторные признаки
У больных с васкулитом, как правило, наблюдается выраженная гипергаммаглобулинемия, высокие титры ревматоидного фактора (РФ) и антитела к Ro/La [M.Tsokos et al., 1987; E.Alexander et al., 1983] (табл. 19.4). Имеет место положительная связь между наличием антител Ro/SSA и васкулитом кожи, высокими титрами РФ, криоглобулинемией и гипокомплементемией [E.Alexander et al., 1993].
Таблица 19.4. Лабораторные нарушения у больных первичным синдромом Шегрена и васкулитом (R.Molina et al.,1985; M.Tsokos et al.,1987)
| Признак | Частота (%) |
| Ревматоидный фактор | 100 |
| Антинуклеарные антитела | 100 |
| Криоглобулинемия | 100 |
| Антитела к Rо/SSA: | |
| нейтрофильный тип | 74 |
| лимфоцитарный тип | 11 |
| Антитела к La/SSB: | |
| нейтрофильный тип | 44 |
| лимфоцитарный тип | 11 |
| Снижение уровня комплемента | 77 |
У больных с этими антителами морфологические изменения в сосудах чаще соответствуют лейкоцитокластическому васкулиту, а без них — лимфоцитарному [R.Molina et al., 1985]. При этом антинейтрофильные цитоплазматические антитела (АНЦА) не обнаруживаются.
Часто встречается криоглобулинемия, обычно смешанная моноклональная II типа, с моноклональным IgMic РФ [A.Tzioufaz et al., 1988]. Установлено, что у больных синдромом Шегрена с системными проявлениями в 100% случаев в моче и в 80% случаев в сыворотке крови присутствуют легкие цепи моноклональных иммуноглобулинов, в то время как у остальных пациентов они выявляются значительно реже (соответственно в 43 и 25% случаев) [H.Moutsopoulos et al., 1983].
Моноклональный IgM ревматоидный фактор при первичном СШ экспрессирует перекрестнореагирующие идиотипы (17109 и G6), которые не встречаются у больных синдромом Шегрена на фоне ревматоидного артрита (PA) [R.Fox et al., 1986]. Следует отметить, что его уровень выше при системных проявлениях болезни и моноклональной криоглобулинемии [P.Katsikis et al., 1990]. Отмечена достоверная корреляция между экспрессией перекрестнореагирующего идиотипа и развититем периферической нейропатии и гломерулонефрита [A.Tzioufas et al., 1996].
Лечение
Кожный васкулит при СШ хорошо поддается лечению глюкокортикоидами (ГК). Лечение системного васкулита основано на применении циклофосфана (ЦФ) (1г/м2) и преднизолона (0,5—1,0 мг/кг/сутки) в сочетании с повторными процедурами плазмафереза [В.И.Васильев и соавт., 1987]. Показано также назначение дезагрегантов (пентоксифиллин).
Насонов Е.Л., Баранов А.А., Шилкина Н.П.
Читайте также:

