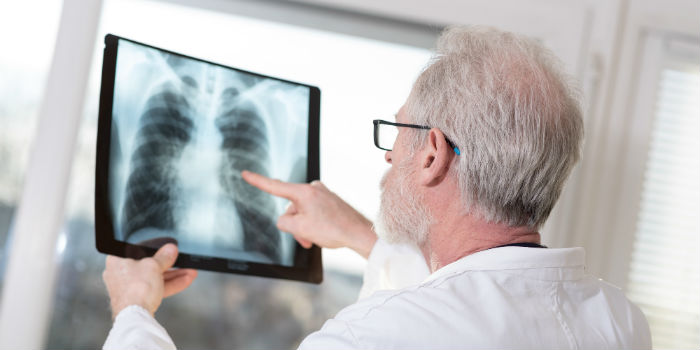
Центральний рак правої легені
Центральний рак легені — це утворення і розвиток злоякісної пухлини в бронхах середнього і великого калібру. Від інших видів патології він відрізняється не тільки локалізацією, а й структурними змінами. Особливо в області кореня легені. Ця форма раку зустрічається найбільш часто. Походження пов’язане з вдиханням шкідливих, канцерогенних речовин. За статистикою чоловіки хворіють в 7-10 разів частіше, ніж жінки. Пік прогресування хвороби припадає на вік 60-70 років.
- Причини і патогенез захворювання
- Класифікація раку легенів
- Клінічні симптоми захворювання
- Методи лікування пухлини легені
- Прогноз захворювання
Причини і патогенез захворювання

Злоякісна пухлина легенів розвивається в результаті тривалого і систематичного впливу токсичних хімічних сполук . Вони потрапляють в організм людини шляхом вдихання забрудненого повітря при таких обставинах:
-
куріння, в тому числі і пасивне;
шкідливі умови на виробництві (гірничодобувна, хімічна, металургійна, суднобудівна, деревообробна промисловість);
контакт з такими хімічними речовинами, як азбест, хлором, миш’яком, кадмієм, радоном;
радіація (радіоактивне опромінення).
Спровокувати активність злоякісних клітин можуть хронічні запальні вогнища в організмі — бронхіти, запалення легенів, туберкульоз, бронхоектатична хвороба.
Центральний рак паренхіми зароджується в великих бронхах. Найчастіше це центр легкого і прилеглі ділянки до його серединної площини. У патологічний процес втягуються сегментарні відділи бронхів, частки органу. При цьому порушується прохідність дихальних шляхів, газообміном функція, проявляються ознаки гіповентиляції. При раку нерідко розвивається ателектаз (спадання, стискання частини легені).
Стан пацієнта залежить від того, як росте пухлина:
-
ендобронхіально — проростає всередину бронха, звужуючи його просвіт;
перибронхиально — локалізується навколо бронхів;
паравазально — формування пухлини під епітелієм, що вистилає нижні дихальні шляхи.
Якщо у пацієнта сформувався ателектаз, це може привести до повної блокади надходження повітря в уражені відділи.
Етапи патогенетичного перетворення:
-
1-й — ініціація. Проникнення токсичного агента в легені з наступною його активацією. Отруйна речовина взаємодіє з ДНК епітеліальних клітин. Так зароджуються латентні ракові клітини, які не виявляються при обстеженні.
2-й — промоція. При систематичному надходженні канцерогенів в дихальні шляхи в клітинах починають інтенсивно відбуватися генні мутації. Це призводить до утворення ракових генів. Атипові клітини починають активно розмножуватися, швидко утворюється пухлинний вузол.
3-й — пухлинна прогресія. Наростають основні ознаки злоякісного процесу. Клітини набувають неправильну структуру, з’являються неправильні морфологічні форми (різні розміри). Ракові структури проникають у навколишні м’які тканини, руйнують їх. Це забезпечується за рахунок неопластической трансформації клітин.
Класифікація раку легенів

Симптоми центрального раку легенів залежать від стадії захворювання. Існує міжнародна класифікація (TNM). Це абревіатура, в перекладі з латинської мови вона позначає — пухлина (Т), вузол (N), метастази (М). Систематизація потрібна для оцінки параметрів пухлини, її розмірів, ступеня проростання в навколишні тканини і органи, виявлення кількості уражених лімфатичних вузлів і метастазів.
Характеристику злоякісної пухлини дають на підставі класифікації TNM:
-
1-я стадія. Розмір новоутворення не більше 3 см. У патологічний процес не залучені плевральні листки, лімфатичні вузли. Окремі метастази відсутні.
2-я стадія. Пухлина в розмірах не більше 3 см, але з’являються метастази в довколишніх лімфатичних вузлах бронхів.
3-тя (А) стадія. Ракове утворення може бути будь-якого розміру. Воно зачіпає листки плеври. Метастази виявляються в протилежних відділах органу, включаючи підключичні і середостінні лімфатичні вузли.
3-тя (В) стадія. Пухлина різних розмірів. Вона проникає в сусідні органи — серце, хребет, стравохід, кровоносні судини. Метастази виявляються в бронхолегеневих і надключичних лімфовузлах.
4-я стадія. Паренхіма легенів вражена дрібноклітинний рак. Він може бути поширеним або обмеженим. Присутні віддалені метастази.
Клінічні симптоми захворювання
Прояв патології має безліч варіантів. Це залежить від особливостей організму і стадії захворювання.

Існує три періоди розвитку симптомів.
Перший період біологічний. Це час від початку зародження новоутворення до появи ознак, які можна побачити при рентгенологічному дослідженні. Другий період — безсимптомний або доклинический. Рак можна побачити тільки на знімках рентгена.
На цих етапах у пацієнтів повністю відсутні будь-які симптоми хвороби. Людина не відчуває розладів зі здоров’ям. У другій фазі розвитку хвороби іноді можуть проявлятися певні ознаки, але вони не вказують прямо на патологію:
зниження фізичної активності і працездатності;
втрата життєвого тонусу;
втрата інтересу до оточуючих людей і життя в цілому.
Далі у людини розвиваються симптоми, що нагадують респіраторні вірусні інфекції. Часто запалюються слизові дихальних шляхів. Епізодично повторюються симптоми грипу, бронхіту, пневмонії. Такі прояви фіксуються вже на 3 стадії (клінічної) пухлинного процесу. Відзначається рецидивний підйом температури тіла зі спадами і занепадом сил.
Для усунення гіпертермії пацієнти самостійно приймають жарознижуючі засоби. Це допомагає не кілька днів, потім температура повертається знову. Безрезультатна боротьба протягом 1-2 місяців змушує хворого звернутися до лікаря. Центральний рак правої легені протікає легше, так як менш вражені органи середостіння.
Коли в патологічний процес втягується великий бронх, розвивається сухий кашель, який не приносить полегшення . Це один з провідних симптомів раку. Поступово він переходить в надсадний і постійний.
При центральному раку правої легені 3 стадії у пацієнтів відкашлюється мокрота з червоними прожилками. Кровохаркання — це наслідок проростання пухлини в стінки бронхів, порушення цілісності тканин. Деструкція ендотелію судин призводить до незначних кровотеч.
Центральний рак лівої легені протікає важче. Це обумовлено тим, що в патологічний процес залучаються довколишні органи — плевра, серце, діафрагма, великі нерви і судини. У хворого з’являються болі в грудях, які можуть інтерпретувати як міжреберна невралгія.

Больові відчуття бувають різної інтенсивності. Якщо пухлина проростає в плевру і внутрігрудні зв’язки, ребра, викликаючи з деструкцію, то хворий відчуває нестерпний біль. Вони носять постійний характер, не знімається анальгетическими засобами. Найсильніші болю бувають при ураженні верхівки легені, коли пошкоджується розташоване там плечове нервове сплетіння.
Симптоми дихальної та серцевої недостатності при раку:
порушення ритмів серця;
скорочення обсягів циркулюючої крові в малому колі кровообігу;
вимикання участі окремих ділянок легких в процесі дихання.
Ці ознаки характерні для 4 стадії раку, коли пухлина знаходиться в занедбаному стані.
При ураженні стравоходу порушується прохідність харчової грудки в шлунок. Метастази в лімфатичних вузлах трахеї призводять до перекриття кровотоку в верхньої порожнистої вени. Наслідки — порушення кровообігу в серці, застій крові в області шиї, обличчя, верхньої частини тулуба.
Шляхом поширення пухлинних клітин за допомогою кровоносної русла з’являються метастази у віддалених частинах тіла — головному мозку, кістках, нирках, печінці. Поступово, в залежності від ступеня ураження органу порушується його функціонування.
Методи лікування пухлини легені

Лікування пацієнтів з діагнозом рак легенів включає комплекс терапевтичних та хірургічних заходів. Щоб перемогти хворобу, потрібно комбінувати різні способи.
Консервативні методи — це застосування хімічних препаратів та радіоактивне опромінення.
Променева терапія включає використання потужних, сучасних рентгенотерапевтичних установок, бетатронів (циклічний прискорювач електронів), гамматронов, лінійних прискорювачів.
Препарати хіміотерапевтичного дії, які призначають при злоякісному освіту і метастазах:
Консервативні методи лікування менш ефективні, ніж хірургічні.
Для видалення пухлини пацієнтові проводять резекцію частини ураженої легені. Разом з пухлиною також видаляють регіонарний лімфатичний апарат.
Під час виконання операції дотримуються всі вимоги онкологічних принципів:
-
абластічность — дотримання технічних рекомендацій, які дозволяють запобігти розсіювання атипових клітин за межами операційного поля;
облік регіонарних метастазів;
облік зональності метастазів.
Прогноз захворювання
Якщо ракову пухлину не лікувати, то протягом 2 років помирає 90% пацієнтів з моменту виявлення хвороби.

Після операції прогноз виживання становить 30% протягом 5-6 років.
Якщо рак виявить на 1-2 стадії, то його можна повністю вилікувати.
При призначенні хворому хірургічного та терапевтичного лікування виживаність збільшується ще на 40%. В середньому можна прожити 8-10 років.
Якщо використовувати тільки консервативне лікування, виживаність протягом 5 років не перевищить 10-12%.
На 4 стадії хвороби зупинити її прогресування і домогтися ремісії неможливо.
На результат захворювання впливає правильна діагностика захворювання. Важливо виявити всі існуючі метастази. Якщо вони відсутні, це дає великий шанс пацієнтові на повне одужання.
Вихід хвороби також залежить від результатів гістологічного дослідження, яке дозволяє виявити тип атипових клітин, ступінь їх агресивності.
Центральний рак легені відрізняється високими показниками смертності . Тому існують цілі програми на державному рівні щодо профілактики цього захворювання. Це комплексний підхід у вирішенні проблеми, який включає проведення просвітницьких робіт, особливо з молоддю, зниження чисельності людей, що палять, систематична диспансеризація населення, забезпечення сприятливої екологічної обстановки.
Основа профілактики — відповідальне ставлення до свого здоров’я кожної людини, самоконтроль свого стану, своєчасне проходження флюорографії, профілактичних оглядів і обстежень.
Рак легкого является одним из самых распространенных онкологических заболеваний в мире. При центральном расположении опухоль поражает бронхи первых трех генераций: главные, долевые и сегментарные.
- Причины появления
- Классификация
- Симптомы и возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
Причины появления
Факторы развития рака легкого можно объединить в три группы: генетические, экзогенные (внешние) и эндогенные (внутренние). К генетическим причинам относятся:
- Семейный характер заболевания — три и более случая появления рака легкого у ближайших родственников.
- Наличие у пациента в анамнезе другой злокачественной опухоли.
Внешние факторы, которые оказывают влияние на развитие данного новообразования:
- Курение. Именно пристрастие к этой привычке является основной причиной развития рака легкого. Причем к появлению опухоли может привести не только активное, но и пассивное курение.
- Воздействие канцерогенов: выхлопных газов; некоторых органических веществ (например, мышьяка, кадмия); смол и коксов, которые появляются в воздухе в результате переработки угля и нефти.
- Профессиональная вредность: работа на урановых рудниках; промышленная переработка стали, древесины, металла. Также риск появления рака легкого повышен у тех работников, которые контактируют с каменной пылью, асбестом, алюминием и никелем. Сочетание данных факторов с курением еще более увеличивает вероятность развития болезни.
К эндогенным факторам развития центрального рака легкого относят:
- Возраст более 50 лет.
- Хронические воспалительные процессы в бронхах.
- Наличие эндокринных заболеваний.
- Иммунодефицитные состояния (ВИЧ-инфекция, терапия цитостатическими препаратами).
Под воздействием неблагоприятных факторов формируются предраковые изменения в бронхах. Они играют важную роль в патогенезе данного заболевания.
Классификация
Выделяют несколько принципов классификации данного вида злокачественной опухоли. По гистологическому строению центральный рак легких может быть:
- Плоскоклеточным (веретеноклеточным).
- Мелкоклеточным.
- Железистым (аденокарцинома).
- Крупноклеточным.
- Железисто-плоскоклеточным (диморфным).
- Злокачественной опухолью бронхиальных желёз.
Исходя из классификации TNM, общей для всех злокачественных новообразований, существует 4 стадии развития центрального рака легкого:
- I стадии соответствует опухоль без распространения на соседние органы и метастазирования.
- Злокачественный процесс II стадии характеризуется наличием регионарных метастазов или переходом новообразования на плевру, грудную стенку, диафрагму.
- III стадия присваивается раку с метастазированием в лимфоузлы (бифуркационные, трахеобронхиальные, паратрахеальные).
- Новообразование IV стадии характеризуется наличием отдаленных метастазов и выходит за пределы легкого.
Согласно особенностям клинических и рентгенологических проявлений, были определены его анатомические формы роста:
- Эндобронхиальная опухоль, для которой характерен экзофитный рост, полипообразный вид. Клиническая особенность данной формы центрального рака — ранние нарушения вентиляции пораженного участка легкого.
- Перибронхиальная форма. Новообразование в этом случае растет внутрь стенки бронха. Формирование сужения просвета возможно за счет его сдавления снаружи.
- Разветвленный рак тоже растет эндофитно (по направлению к окружающим тканям) и принимает форму бронхиального дерева.
Нередкими являются случаи обнаружения смешанных форм заболевания. Формирование подобных новообразований происходит за счет присоединения к опухоли в процессе развития других компонентов.
Симптомы и возможные осложнения
Характер и выраженность симптомов заболевания зависят от размера и типа роста образования, его гистологического строения, характера метастазирования, наличия воспалительных процессов в слизистой оболочке бронхов. Особенности анатомического строения главных бронхов (правый короче и шире, чем левый) способствуют тому, что центральный рак правого легкого встречается чаще. Проявления болезни бывают первичными (местными), вторичными и общими.
К местным симптомам относятся:
- Кашель. Возникает в результате раздражения слизистой оболочки бронха опухолью и встречается практически у всех больных центральным раком легкого. В начале заболевания отмечаются покашливания, а по мере роста новообразования кашель становится постоянным, мучительным и надсадным. По характеру он обычно бывает сухим, но может наблюдаться и выделение слизистой мокроты.
- Кровохарканье. Появляется в связи с распадом центрального рака, деструкцией слизистой бронха. Наблюдается примерно в половине случаев. Обычно кровь в мокроте содержится в виде прожилок, темных сгустков. Между эпизодами кровохарканья могут наблюдаться как короткие, так и продолжительные промежутки.
- Боль в грудной клетке, которая может быть эпизодической, постоянной, упорной, покалывающей, острой, с иррадиацией по ходу нервов. Также ее появление может быть спровоцировано вовлечением в процесс плевры, а на поздних стадиях рака — поражением межреберных нервов, самих ребер, внутригрудной фасции.
- Одышка, появление которой обусловлено гиповентиляцией при ателектазе, смещением средостения. Как правило, данный симптом выявляется при распространенных опухолях.
Вторичные симптомы центрального рака легкого появляются позже. Обусловлены они воздействием растущей опухоли на другие органы или ее метастазированием. В данную группу входят такие проявления заболевания, как:
- Вовлечение соседних органов. Может развиться сдавление верхней полой вены с отеком лица и шеи, застоем венозной крови. При поражении возвратного нерва наблюдается дисфония. Врастание опухоли в стенку пищевода приводит к дисфагии и образованию свищей.
- Явления регионарного и отдаленного метастазирования. Чаще всего гематогенные метастазы рака легкого появляются в головном и спинном мозге, почках, печени.
- Развитие паранеопластического синдрома — проявление опухоли, которое обусловлено реакциями неспецифического характера со стороны других органов и систем. У больных раком легкого подобные проявления наблюдаются чаще, чем при любых других новообразованиях.
К общим симптомам заболевания относят повышенную утомляемость, слабость, снижение веса. В редких случаях они могут в течение довольно продолжительного времени быть единственными проявлениями.
Течение центральной формы рака легкого может осложниться следующими состояниями:
- Нарушением вентиляции вследствие снижения бронхиальной проходимости, формированием ателектазов.
- Пневмонитом, который развивается на фоне стеноза бронха.
- Гнойным расплавлением ткани легкого и формированием полости в ателектазе, который развился по причине гиповентиляции. Реже в этом участке легочной ткани происходит образование соединительной ткани и сморщивание легкого.
Еще одним распространенным осложнением данного вида рака является плеврит. Он образуется обычно по причине прорастания новообразования в плевру или сосуды.
Диагностика
Методы физикального обследования, к которым относятся осмотр, пальпация, перкуссия, аускультация, играют второстепенную роль в диагностике ранних стадий центрального рака. На первом этапе обследования больного с поздними стадиями могут наблюдаться:
- Видимая на глаз асимметрия грудной клетки. Например, рак левого легкого значительных размеров будет способствовать отставанию грудной клетки слева при дыхании.
- Пальпаторное увеличение периферических лимфоузлов, размера печени.
- Перкуторные признаки ателектаза.
- Ослабленное дыхание, стенотические хрипы, которые выявляются при аускультации.

К инструментальным методам, которые используются для диагностики рака легкого, относят:
- Рентгенографию в двух проекциях. При центральном расположении опухоли выявляются признаки стеноза долевого или сегментарного бронха.
- Компьютерную томографию в прямой, боковой и косых проекциях. Данное исследование позволяет подробно изучить состояние бронхов (наличие в них окклюзии, стеноза), характер и степень распространения новообразования в ткани самого легкого и в окружающих органах (плевре, средостении, диафрагме, ближайших лимфоузлах).
- Цитологический анализ мокроты, который является наиболее информативным после проведения бронхоскопии (выявление раковых клеток наблюдается в этом случае у 90% больных).
- Бронхоскопическое исследование, во время которого проводят прямую биопсию или получают материал для гистологического исследования с помощью отпечатка опухоли. Кроме того, во время этой процедуры возможно выполнение транстрахеобронхиальной пункции лимфоузлов.
- Эндоскопическое трансбронхиальное ультразвуковое исследование с возможностью получения биологического материала — одна из новейших разработок в диагностике центрального рака легкого.
Характер метастазирования опухоли оценивается при помощи таких исследований, как МРТ головного и спинного мозга, ультразвукового исследования органов забрюшинного пространства и брюшной полости. Метастазы в костной ткани обнаруживаются при помощи сцинтиграфии.
Лечение
Основным методом лечения центрального рака легкого является оперативное удаление. Также онкологи используют лучевое лечение, химиотерапию и фотодинамическую терапию.
При иссечении центрального рака удаляется участок ткани легкого в объеме не менее доли с минимальным отступом в 2 см от границы новообразования в сторону здоровых тканей. Также выполняют удаление регионарных лимфоузлов.
К вариантам хирургического вмешательства при данном заболевании относят:
- Лобэктомию (удаление доли легкого).
- Билобэктомию (иссечение двух долей).
- Пневмонэктомию (удаление легкого полностью).
В случае распространения новообразования на соседние органы, может быть проведена их резекция. Так, например, при расположении рака вблизи трахеи, возможно ее частичное удаление.
Лучевая терапия может использоваться как радикальный метод или в рамках паллиативной помощи больному. Как самостоятельный способ лечения применяется для опухолей I-II стадий в случае наличия противопоказаний к оперативному лечению.
Назначение химиотерапевтических препаратов рассматривается при раке легкого как вспомогательный метод. Лучший результат обеспечивает сочетание радио- и химиотерапии (при их последовательном или одновременном использовании).
Прогноз
Без лечения 90% больных центральной формой рака легкого умирают в среднем в течение 2 лет со времени обнаружения опухоли. При своевременном лечении (оперативном удалении) на начальной стадии показатель 5-летней выживаемости пациентов составляет 80%, на II стадии — 45%, а на III — всего 20%. Применение комбинированного лечения увеличивает продолжительность жизни оперированных больных. Значительно ухудшается прогноз при появлении регионарных и отдаленных метастазов.
Профилактика
Выделяют первичную и вторичную профилактику развития рака легкого. К первичным мерам относится разработка и проведение государственных и медицинских мероприятий, которые направлены на снижение воздействия на организм канцерогенных веществ. Главными целями первичной профилактики считают борьбу с курением, загрязнением воздуха промышленными предприятиями и выхлопными газами, негативным действием профессиональных факторов.
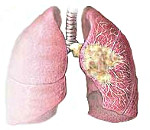
Центральный рак легкого – это злокачественная опухоль, поражающая крупные бронхи, вплоть до субсегментарных ветвей. Ранние симптомы центрального рака легкого включают кашель, кровохарканье, одышку; поздние симптомы связаны с осложнениями: обтурационной пневмонией, синдромом ВПВ, метастазами. Верификация диагноза осуществляется путем проведения рентгенографии и КТ легких, бронхоскопии с прицельной биопсией, спирометрии. В операбельных случаях лечение центрального рака легкого хирургическое, радикальное (объем резекции от лобэктомии до расширенной или комбинированной пневмонэктомии), дополненное послеоперационной лучевой терапией, химиотерапией.
МКБ-10

- Причины
- Классификация
- Симптомы центрального рака
- Осложнения
- Диагностика
- Лечение центрального рака легкого
- Хирургические методы
- Консервативное лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Центральный рак легкого – бронхогенный рак с внутри- или перибронхиапьным ростом, исходящий из проксимальных отделов бронхиального дерева - главных, долевых или сегментарных бронхов. Это самая частая клинико-рентгенологическая форма заболевания, составляющая до 70% рака легкого (на долю периферического рака легкого приходится порядка 30%). Однако если периферический рак чаще при выявляется при профилактической флюорографии, еще до возникновения симптомов, то центральный - преимущественно в связи с появлением жалоб. Это приводит к тому, что каждый третий пациент с центральным раком легкого, самостоятельно обратившейся к врачу, оказывается уже неоперабельным.
У мужчин рак легкого развивается в 8 раз чаще, чем у женщин. На момент выявления опухоли возраст больных обычно составляет от 50 до 75 лет. Рак легкого является актуальнейшей проблемой клинической пульмонологии и онкологии, что связано как с его высоким удельным весом в структуре онкозаболеваемости, так и с устойчивым ростом случаев патологии.

Причины
Все факторы, влияющие на частоту развития центрального рака легкого, подразделяются на генетические и модифицирующие. Критериями генетической предрасположенности служат 3 и более случая рака легкого в семье, наличие у пациента синдрома полинеоплазии - первично-множественных опухолей злокачественного характера.
Модифицирующие факторы могут быть экзогенными и эндогенными; большинство из них потенциально предотвратимы. Значимыми экзогенными факторами служат:
- курение: ежедневное выкуривание одной пачки сигарет увеличивает риск возникновения центрального рака легкого в 25 раз и смертность в 10 раз.
- воздействие на эпителий бронхов канцерогенов окружающей среды (полиароматических углеводородов, газов, смол и пр.), производственных поллютантов (удобрений, паров кислот и щелочей, мышьяка, кадмия, хрома).
- ионизирующая радиация обладает системным воздействием на организм, увеличивающая риск развития злокачественных новообразований.
Неустранимыми факторами риска считаются мужской пол и возраст старше 45 лет. К важнейшим эндогенными причинам относятся:
- ХНЗЛ (хроническая пневмония, хронический бронхит, пневмофиброз и др.);
- туберкулез легких.
Обычно центральный рак легкого развивается на фоне дисплазии слизистой бронхов, поэтому неудивительно, что среди заболевших свыше 80% являются заядлыми курильщиками, а 50% страдают хроническим бронхитом.
Классификация
Согласно клинико-анатомической классификации, центральный рак легкого подразделяется на эндобронхиальный (эндофитный и экзофитный), перибронхиальный узловой и перибронхиальный разветвленный. По гистоморфологическим особенностям строения различают плоскоклеточный (эпидермальный), мелкоклеточный, крупноклеточный рак, аденокарциному легкого и другие редко встречающиеся формы. В 80% случаев центральный рак легкого верифицируется как плоскоклеточный. В отечественной классификации центрального рака легкого выделяют 4 стадии онкопроцесса:
- 1 стадия - диаметр опухоли до 3 см, локализация на уровне сегментарного бронха; признаков метастазирования нет.
- 2 стадия - диаметр опухоли до 6 см, локализация на уровне долевого бронха; есть единичные метастазы в бронхопульмональных лимфоузлах.
- 3 стадия - диаметр опухоли больше 6 см, отмечается переход на главный или другой долевой бронх; есть метастазы в трахеобронхиальных, бифуркационных, паратрахеальных лимфоузлах.
- 4 стадия – распространение опухоли за пределы легкого с переходом на трахею, перикард, пищевод, диафрагму, крупные сосуды, позвонки, грудную стенку. Определяется раковый плеврит, множественное регионарное и отдаленное метастазирование.
Симптомы центрального рака
Клинику заболевания характеризуют три группы симптомов: первичные (местные), вторичные и общие. Первичные симптомы принадлежат к числу наиболее ранних; они обусловлены инфильтрацией опухолью стенки бронха и частичным нарушением его проходимости. Обычно вначале появляется надсадный сухой кашель, интенсивность которого более выражена по ночам.
По мере нарастания обтурации бронха появляется слизистая или слизисто-гнойная мокрота. У половины пациентов возникает кровохарканье в виде прожилок алой крови; реже центральный рак легкого манифестирует легочным кровотечением. Выраженность одышки зависит от калибра пораженного бронха. Типичны боли в груди как на пораженной, так и противоположной стороне.
Вторичная симптоматика отражает осложнения, сопутствующие центральному раку легкого. Такими осложнениями могут являться обтурационная пневмония, сдавление или прорастание соседних органов, регионарное и отдаленное метастазирование. При полной обтурации просвета бронха опухолью развивается пневмония, которая нередко носит абсцедирующий характер. При этом кашель становится влажным, мокрота – обильной и гнойной. Повышается температура тела, возникают ознобы, усиливаются признаки интоксикации. Усугубляется одышка, может развиться реактивный плеврит.
Общие симптомы при центральном раке легкого связаны с раковой интоксикацией и сопутствующими воспалительными изменениями. Они включают недомогание, утомляемость, снижение аппетита, похудание, субфебрилитет и др. Обычно они присоединяются уже в распространенных стадиях. У 2-4% пациентов выявляются паранеопластические синдромы: коагулопатии, артралгии, гипертрофическая остеоартропатия, мигрирующий тромбофлебит и др.
Осложнения
В случае прорастания внутригрудных структур нарастают боли в грудной клетки, могут развиваться синдромы медиастинальной компрессии и синдром верхней полой вены. На распространенный характер центрального рака легкого может указывать осиплость голоса, дисфагия, отечность лица и шеи, набухание шейных вен, головокружение. При наличии отдаленных метастазов в костной ткани появляются боли в костях и позвоночнике, патологические переломы. Метастазирование в головной мозг сопровождается интенсивными головными болями, моторными и психическими расстройствами.
Диагностика
Центральный рак легкого часто протекает под маской рецидивирующих пневмоний, поэтому во всех подозрительных случаях требуется углубленно обследование пациента у пульмонолога с проведением комплекса рентгенологических, бронхологических, цитоморфологических исследований. При общем осмотре уделяется внимание состоянию периферических лимфоузлов, перкуторным и аускультативным признакам нарушения вентиляции. В алгоритм обследования входит:
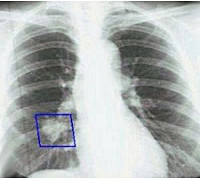
- Лучевая диагностика. В обязательном порядке всем больным проводится двухпроекционная рентгенография легких. Рентгенпризнаки центрального рака легкого представлены наличием шаровидного узла в корне легкого и расширением его тени, ателектазом, обтурационной эмфиземой, усилением легочного рисунка в зоне корня. Линейная томография корня легкого помогает уточнить размер и локализацию опухоли. КТ легких информативно для оценки взаимоотношения опухоли с сосудами легких и структурами средостения.
- Эндоскопия бронхов. С целью визуального обнаружения опухоли, уточнения ее границ и забора опухолевой ткани производится бронхоскопия с биопсией. В 70-80% случаях информативным оказывается анализ мокроты на атипичные клетки, цитологическое исследование смыва с бронхов.
- ФВД. На основании данных спирометрии представляется возможным судить о степени бронхообструкции и дыхательных резервах.

При центральной форме рака легкого дифференциальная диагностика осуществляется с инфильтративным и фиброзно-кавернозным туберкулезом, пневмонией, абсцессом легкого, БЭБ, инородными телами бронхов, аденомами бронхов, кистами средостения и др.
Лечение центрального рака легкого
Выбор способа лечения зависит от его стадии, гистологической формы, сопутствующих заболеваний. С этой целью в онкологии используют хирургический, лучевой и химиотерапевтический методы, а также их комбинации.
Противопоказаниями к проведению операции может служить значительная распространенность онкопроцесса (неоперабельность), низкие функциональные показатели деятельности сердечно-сосудистой и дыхательной систем, декомпенсация сопутствующей патологии. Радикальными операциями при центральном раке легкого являются:
- Резекции легких в объеме не менее одной доли (лобэктомия, билобэктомия). В хирургии центрального рака легкого широко используются клиновидные или циркулярные резекции бронхов, дополняющие лобэктомию.
- Расширенная пневмонэктомия. Прорастание опухолью перикарда, диафрагмы, пищевода, полой вены, аорты, реберной стенки служит основанием для комбинированной пенвмонэктомии.
В постоперационном периоде пациентам обычно назначается химиотерапия; возможна комбинация операции с последующей лучевой терапией. Известно, что такое сочетание повышает 5-летнюю выживаемость прооперированных пациентов на 10%. При неоперабельных формах центрального рака легкого проводится лучевое или лекарственное лечение, симптоматическая терапия (анальгетики, противокашлевые, кровоостанавливающие средства, эндоскопическая реканализация просвета бронха).
Прогноз
Прогноз выживаемости зависит от стадии рака и радикальности проведенного лечения. Среди пациентов, прооперированных на 1 стадии, 5-летний послеоперационный рубеж преодолевают 70%, на 2 стадии - 45%, 3 стадии - 20%. Однако ситуация осложняется тем, что число операбельных больных среди самостоятельно обратившихся составляет не более 30%. Из них 40% пациентам требуется выполнение различных модификаций пневмонэктомии и 60% - лоб- и билобэктомии. Послеоперационная летальность колеблется в диапазоне 3-7%. Без операции больные погибают в течение ближайших 2-х лет после установления диагноза.
Профилактика
Важнейшими направлениями профилактики рака легкого служат массовое профилактическое обследование населения, предупреждение развития фоновых заболеваний, формирование здоровых привычек, исключение контакта с канцерогенами. Эти вопросы являются приоритетными и поддерживаются на государственном уровне.
Читайте также:

