Биопсия меланомы ухудшает течение болезни
Что включает в себя диагностика меланомы
Диагностика меланомы начинается со сбора анамнеза болезни. Доктор выясняет детали возникновения очагов на коже, характере изменения их внешнего вида (цвет, форма, размеры), а также другие сопутствующие симптомы. В обязательном порядке устанавливается наличие подобных заболеваний в семье и предрасполагающих к развитию факторов риска.
В процессе объективного осмотра доктор обращает внимание на следующие признаки:
• размер и цвет родинки (невуса);
• наличие шероховатостей на поверхности родинки;
• образование изъязвлений, шелушения, дополнительных очагов пигментации.
Важное значение имеет также наличие изменений на других участках кожных покровов (формирование отдаленных метастазов) и наиболее близких к предполагаемому злокачественному очагу.
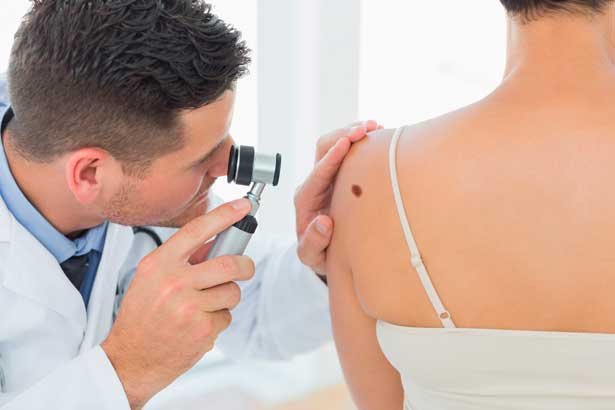
В случае предварительного меланомного диагноза пациент обязательно должен проконсультироваться у дерматолога. Достаточно распространен такой вид диагностики меланомы как дерматоскопия. Для этого применяют специальный прибор – дерматоскоп. Под дополнительным источником света под сильной увеличительной линзой проводится тщательный осмотр подозрительного очага. Для дерматолога-профессионала такого исследования может быть вполне достаточно для того, чтобы заподозрить меланому на ранних стадиях болезни.
Виды биопсии и гистологическое исследование
В большинстве случаев при подозрении на меланомный процесс требуется проведение биопсии. Из подозрительного кожного очага берется некоторое количество клеток для дальнейшего изучения специалистом под микроскопом. Существует достаточно много вариантов забора клеток, предпочтение того или иного метода зависит от локализации образования на коже, его размеров и некоторых других факторов. Процедура взятие клеточных образцов проводится под местным обезболиванием. После биопсии на коже нередко остается небольшой соединительнотканный рубец.
В настоящее время для диагностики меланомы применяются следующие виды биопсии:
После взятия образцов тканей из подозрительного очага на коже дальнейшие исследования будет проводить опытный врач-морфолог. От его внимательности и профессиональных навыков во многом будет зависеть информативность проведенного исследования.
Проведение биопсийного метода исследования
В некоторых случаях диагностики меланомы требуется проведение биопсии не только кожного очага, но и других образований, например, лимфатических узлов или даже внутренних органов. В случае подтверждения злокачественного процесса пункция ближайших к ней лимфатических узлов будет просто необходима.
Иногда проведение биопсии требуется для установления типа злокачественной опухоли. Нередко она прогрессирует так быстро, что в кратчайшие сроки достигает внутренних органов (мозг, легкие, печень) и формирует вторичные метастатические очаги. В таком случае возможно выявление сначала метастазов, а затем – первичной опухоли, установить происхождение таких образований и их строение помогает биопсия.
Меланома редко возникает внутри органов, а не на поверхности кожи. Чтобы установить строение и происхождение опухоли требуется биопсия. Нередко метастазы возникают уже после удаления первичного очага, поэтому биопсия требуется для выяснения причины формирования этих очагов.
Столь тщательная диагностика меланомы необходима для составления правильной схемы лечения, так как разные виды злокачественных новообразований по-разному чувствительны к разным видам специфического лечения.
Аспирационный тонкоигольный забор ткани
Тонкоигольная аспирационная биопсия (сокращенно ТАБ) не используется для взятия клеточных образцов из невусов, но может быть применена с целью выявления метастатических очагов в регионарных лимфоузлах, которые расположены в непосредственной близости от опухоли. Процедура достаточно проста: используется медицинский шприц с полой внутри иглой. Нередко требуется проведение локального обезболивания.
Непосредственно перед введением иглы доктор пальпирует искомый лимфоузел. Если возникает необходимость пункции глубоко расположенного лимфатического узла, то ее проведение происходит под контролем УЗИ или томографа.
ТАБ – это достаточно безопасный и щадящий вариант биопсии, но его существенным недостатком является возможный недостаток взятых клеток для последующего гистологического исследования.
Хирургия
В этом случае увеличенный лимфатический узел иссекается полностью через кожный разрез. Это малое оперативное вмешательство осуществляется под местным обезболиванием.
Проведение хирургической биопсии необходимо при подозрении на гематогенное или лимфогенное распространение злокачественных клеток и отрицательном ответе гистологического исследования первичного очага.
Исследование так называемого сторожевого лимфоузла
Это исследование проводится в случае выявления некоторых настораживающих клинических признаков с целью выявления наличия или отсутствия прогрессирования злокачественного процесса в регионарные лимфатические узлы.
В область меланомы с помощью шприца вводится определенное радиоактивное вещество, не представляющее опасности для пациента. Это соединение накапливается в лимфоузлах. Через определенный промежуток времени оценивается процесс накопления этого соединения специальным прибором. В дальнейшем проводится биопсия и гистологическое исследование именно того лимфоузла, где выявлено наибольшее поглощение радиоизотопа.
Дальнейшее обследование лимфатической системы при отсутствии злокачественных клеток внутри сторожевого лимфоузла нецелесообразно. Наоборот, при выявлении таких клеток показано иссечение лимфоузлов (лимфодиссекция).
Для подбора эффективного метода лечения вы можете обратиться за
- методы инновационной терапии;
- возможности участия в экспериментальной терапии;
- как получить квоту на бесплатное лечение в онкоцентр;
- организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
Меланома – злокачественная опухоль, которая может мигрировать практически во все органы и ткани. Это существенно ухудшает прогноз и осложняет лечение, если оно начато на поздней стадии. В то же время, при своевременной диагностике меланомы кожи тотальное удаление очага во многих случаях позволяет успешно справиться с болезнью.
На самом деле в 70% случаев ранняя диагностика меланомы кожи не вызывает затруднений – новообразование имеет характерный внешний вид. На нашем сайте вы найдете подробное описание злокачественной опухоли и ее основные отличия от доброкачественных родинок.
Врачи – дерматологи знают, как определить меланому на ранней стадии. Поэтому при появлении первых подозрительных симптомов необходимо сразу же обратиться к онкодерматологу.
Какие именно признаки должны стать поводом для визита к врачу?
Как распознать меланому при подозрении на это заболевание
Данный тип злокачественных опухолей кожи в течение длительного времени ничем не дает о себе знать. В результате человек продолжает вести привычный образ жизни, не подозревая об опасности. Как распознать меланому на ранней стадии, если ее появление чаще всего не сопровождается какими-либо сигналами со стороны организма?
Методы диагностики меланомы
При первичной постановке диагноза обследование меланом в профильных клинических центрах проводится с использованием лабораторных анализов, инструментальных и аппаратных методов.
До появления современных дерматоскопов исследование меланомы осуществлялось с помощью обычной лупы и не всегда было достаточно информативным.
Используемые в настоящее время компьютеризированные системы для микродерматоскопии предоставляют возможность в щадящем режиме изучить малейшие особенности подозрительной родинки, в результате чего процент диагностики меланомы на ранней стадии существенно повышается.
В комплекс диагностики также могут входить следующие исследования:
- Определение толщины злокачественной родинки с помощью специального инструмента – микрометра.
- Анализ уровня специфических онкомаркеров.
Результаты измерений дают возможность врачам дифференцировать поверхностно-распространенную форму от узловой.
Новообразования узлового типа стремительно прогрессируют, склонны к рецидивам и метастазированию.
Поверхностно-распространенные опухоли растут медленно. При своевременном удалении такого очага прогноз объем лечения минимальный, а прогноз – благоприятный.
Уровень VEGF, sIL-6, sIL-6 и других специфических онкомаркеров на меланому кожи помогает определить размер и объем образования, а также спрогнозировать характер ответа на лечение и оценить прогноз.
Основной онкомаркер меланомы кожи – белок S-100, количество которого в крови больного служит дополнительным критерием при диагностике стадии заболевания, определения наличия вторичных очагов в печени и костях, количества метастазов, а также эффективности иммунотерапии и химиотерапии.
Как распознать меланому наиболее точно? Единственный точный метод определения вида и особенностей новообразований кожи – биопсия, с помощью которой устанавливается наличие или отсутствие злокачественных клеток, а также их тип.
При биопсии меланомы материал для лабораторного исследования берут из проблемного участка. В зависимости от способа иссечения ткани различают бритвенную, пункционную, инцизионную и эксцизионную биопсию.
Бритвенная биопсия показана при минимальном риске обнаружения злокачественного очага. Задача такого исследования – определить характер изменений на поверхности кожи. Забор биопсийного материала из подозрительной родинки с помощью пункции выполняется при более высоких рисках.
Два остальных способа используются для получения клеточного материала, если есть основания подозревать, что процесс уже распространился на более глубокие слои.
Наиболее предпочтительный метод при наличии характерных внешних признаков – эксцизионная биопсия, при которой опухоль удаляется целиком. Анализ полученного из нее образца дает возможность установить тип раковых клеток, что необходимо для составления наиболее эффективной схемы лечения. Своевременная диагностика меланомы на ранней стадии с проведением эксцизионной биопсии существенно улучшает прогноз, в ряде случаев позволяя отказаться от химиотерапии и других видов вспомогательного лечения.
Сторожевой лимфоузел – это тот лимфоузел в который первоначально может происходить метастазирование новообразования.
Для этих целей в область удаленной опухоли вводят специальное радиоконтрастное вещество, которое через определенный промежуток времени накапливается в близлежащих лимфоузлах.
Вслед за этим выполняется поиск сторожевого узла, то есть лимфатического узла с наибольшей концентрацией введенных изотопов.
После этого врач проводит пункцию этого узла и отправляет полученный материал на исследование. При необходимости лимфоузел или несколько лимфатических узлов удаляются полностью.
Биопсия сторожевого лимфоузла при меланоме позволяет определить наличие в нем мигрировавших раковых клеток. Их отсутствие – хороший прогностический признак.
В ряде случаев биопсию сторожевого лимфоузла заменяют процедурой ПЭТ КТ, которая также показывает поражение лимфоузлов опухолью
На поздних стадиях для оценки распространенности процесса назначаются различные виды сканирования – КТ, МРТ, ПЭТ, сцинтиграфия. По результатам этих исследований составляется план терапии вторичных очагов и определяется ее тактика.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.

Научная степень: кандидат медицинских наук
Специализация: онколог , гематолог , химиотерапевт
Должность: главврач
Город: Москва
Про загадочную, сложную и трудновыполнимую процедуру со скромным названием — биопсия/пункция увеличенного лимфатического узла.
04.02.2020
Читаю Вас уже много лет.
В январе 2015г. у меня удалили меланому в правой части спины. Гистология показала толщину 0,5 мм, по Кларку II, без изъявлений.
Пересмотр гистологии в московской онкобольнице ***** подтвердил диагноз — поверхностно-распространяющаяся меланома спины без изъявлений, Кларк 2, толщина 0,4 мм.
В обоих случаях не было данных по митозам. Т.к. толщина подтвердилась небольшая, сторожевые лимфоузлы удалять я не стал.
В сентября 2019г. я прошел очередной осмотр — все в норме, включая осмотр родинок с дерматоскопом. До этого — все всегда было в норме.
Ровно через 5 лет в январе 2020г. у меня поднялась температура выше 38, озноб и на руке я заметил болезненную шишку. Через несколько дней частный осмотр на узи выявил 5 увеличенных лимфоузлов в правой подмышке и 4-5 в правой руке (плечо и локтевой сгиб) с подозрением на mts. Узи ОБП — без вопросов.
Пересмотр узи через неделю в онкологии, когда узел уже не болел, самочувствие улучшилось и визуально шишка уменьшилась на руке — подтвердил mts в лимфоузлы и дополнительно было выявлено подозрение на mts в селезенке. На КТ — mts в подмышке подтвердили, по селезенке susp.mts.
Все другие анализы — ПАМ, ПАК (формула в норме), S100, АЛТ, АСТ, ЛДГ, Билибурин в норме, Креатинин и гемоглобин чуть выше нормы.
(Тут я позволю себе небольшую вставочку. Для тех, кто только начинает вникать в тонкости своего заболевания будет очень интересно прим Дядя Вадик)
— Спасибо за оперативный ответ.
Не тонкоигольная! Именно tru cut надо делать. Это немного другое . В отличии от тонкоигольной, где берется жидкость из л/у, tru cut до кучи берет ткань. Там технология другая.
В принципе, да, можно и в московскую МЮ. По поводу события… я бы сказал, что не редкое, а оооооочень редкое. + не уменьшаются мтс сами по себе.
19.02.2020
Здравствуйте Вадим.
Я ранее вам писал о том что у меня вылезли лимфоузлы при толщине начальной меланомы 0.4-0.5 мм. Сегодня вырезали кучу узлов в подмышке и на руке — врач сказал сначала сделаем экспресс- тест а если подтвердится удаляем (т.е., как я понял, никаких пункций/биопсий никто брать не ста прим Дядя Вадик). Вот видать и подтвердилась раз у меня рука и подмышка перебинтованы и встроен дренаж.
Возможно причины в моей дурости — полтора года назад несильно обжег спину и плечи рано утром. Да и на первой гистологии было указано про регрессивные изменения, на повторной из ***** больнице — такого не было.
Мне предлагают облучение и потом химию. Может у вас есть опыт в такой ситуации, буду признателен по оптимальной схеме лечения. В Израиль наверное не потяну, рассматриваю Блохина в Москве.
Мдя. Даже не знаю что сказать, если честно. Либо мы имеем дело с оооооочень редким случаем, либо гистология, все же, не точная (я ко второму варианту склоняюсь). Но сейчас что уже говорить…
1. Сдать анализ на BRAF и C-KIT мутации.
2. Если найдут BRAF то начинать курс таргетной терапии Тафинлар +Мекинист
3. Если мутации нет, то Опдиво или Кейтруду.
4. Все препараты есть в ЖНВЛП и положены вам бесплатно. И никакие схемы тут не требуются. Открываем клинические рекомендации 2019г и там все находим (а КР обязательны для исполнения на всей территории РФ)
5. От облучения в данном случае толку не будет (от него вообще особого толку нет при меланоме)
6. Никаких Израилей вам не нужно.
Вот такой предварительный план. С Уважением, Вадим
02.03.2020
Здравствуйте Вадим!
Получил выписку- мтс нет, реактивная гиперплазия. Оказывается во время операции срочная гистология тоже была отрицательной, чтоб подстраховаться они побольше вырезали. Вы были правы. Спасибо за ответы.
Вот такая короткая, но ёмкая история.
Есть такая классная, но мало кому известная процедура — БИОПСИЯ. Осталось только рассказать об этом миру…..
З.Ы З.Ы А вообще, все это мегадейство, от диагностики, до операции , характеризуется вот такой картинкой:
З.Ы З.Ы Куда они все подевались, вот такие врачи? У меня создается впечатление, что все эти прелести технического прогресса постепенно заменяют людям моск, а это не правильно.

Лечение осуществляется в сотрудничестве с зарубежными партнёрами. Это позволяет врачам Европейской онкологической клиники при необходимости назначать лечение препаратами, доступными для применения только в нескольких странах мира и предлагать пациентам участие в клинических испытаниях новейших препаратов.
В зависимости от внешнего вида и характера роста, выделяют несколько разновидностей меланомы кожи:
Лечение меланомы
Эффективность лечения меланомы напрямую зависит от того, насколько быстро она диагностирована. Меланома, диагностированная на ранних стадиях, излечима.
На третьей стадии удаляют опухоль и все расположенные рядом лимфоузлы, дополняя лечение лучевой терапией и химиотерапией. Если болезнь зашла далеко, и клетки опухоли успели распространиться по организму, пациенту может быть назначено паллиативное лечение , направленное на купирование симптомов.
Как лечим мы
Помимо колоссального опыта и профессионализма врачей, помимо новейшей технической базы и актуального набора используемых препаратов, одним из существенных преимуществ лечения меланомы в Европейской онкологической клинике является личное отношение специалистов к данному заболеванию. Почему для Андрея Львовича Пылёва лечение меланомы является сферой особого научного интереса — в следующем видео:

Опасность меланомы
Меланома считается опаснейшей формой рака кожи из-за своей способности к быстрому и агрессивному метастазированию. Под эпидермисом располагается второй слой — дерма, или собственно кожа. Эти два слоя разделены особым барьером — базальной мембраной. Когда меланома становится распространенной, она прорастает сквозь базальную мембрану и распространяется в более глубокие слои кожи.
Клетки меланомы легко распространяются по всему организму, приводя к образованию метастазов, которые, в свою очередь, также способны к неограниченному росту, разрушающему окружающие опухоль ткани.
Факторы риска меланомы
Единой причины возникновения меланомы не существует. Опухоль развивается из меланоцитов. Эти клетки находятся в верхнем слое кожи (эпидермисе) и содержат темно-коричневый пигмент — меланин, который защищает нижележащие ткани от вредного ультрафиолетового излучения. Именно меланин определяет цвет нашей кожи и дает нам возможность загорать, поскольку под воздействием солнечного света (или ламп солярия) количество меланоцитов увеличивается. Если интенсивность ультрафиолетового излучения невелика, кожа постепенно потемнеет, на ней появится мягкий стойкий загар. Напротив, длительное пребывание на солнце, особенно в полуденные часы, приводит к ожогам, которые, в свою очередь, и являются основным фактором риска развития меланомы. Не менее опасны в этом плане и солярии. Вероятность развития меланомы напрямую зависит от цвета кожи: чем она светлее и чем легче человек обгорает, тем выше шансы перерождения меланоцитов. Людям с розовато-белой кожей вообще не рекомендуется загорать. Солнечные ожоги особенно опасны в детстве.
Другие известные факторы риска:
Стоит ли бояться родинок? В большинстве случаев – нет. Хотя пигментный невус потенциально и может переродиться в злокачественную опухоль, исследования показывают, что чаще всего меланома возникает на неизмененной коже. Но если родинка начала быстро расти, и ее внешний вид меняется, нужно посетить врача.
Какими симптомами проявляется меланома?
Существует простая схема, которая поможет понять, что с родинкой, возможно, что-то не так. Основные проявления обозначаются первыми буквами английского алфавита. Если заметили у себя что-то из этого списка, нужно посетить врача и провериться:
- A (Asymmetrical) – асимметрия. Родинка имеет неправильную форму, если мысленно сложить ее пополам, то контуры не совпадут.
- B (Border) – края. У меланомы они неровные и нечеткие.
- C (Colours) – меланома имеет неравномерный цвет, могут присутствовать разные оттенки, от светло-коричневого до практически черного.
- D (Diameter) – диаметр. У доброкачественных родинок он обычно не более 6 мм.
- E (Enlargement or elevation) – рост вширь или в высоту. Если родинка в течение длительного времени заметно растет, скорее всего, она окажется злокачественной.
Иногда во время обследования у пациента обнаруживают метастазы, которые явно произошли из меланомы, но самой первичной опухоли нет. Чаще всего это бывает из-за того, что меланома исчезла сама, или пациент ранее удалил ее у косметологов, приняв за обычную родинку. Поэтому, даже если вы хотите избавиться от обычной родинки, которая явно не выглядит злокачественной, лучше обращаться не в косметологические салоны, а в клинику, где можно пройти осмотр врача, выполнить биопсию.
Беспигментная меланома
Статистика показывает, что только 95% меланом пигментированы в разной степени. Остальные 5% — беспигментные меланомы.
Раковые клетки содержат небольшое количество пигмента меланина, опухоль имеет нехарактерный внешний вид, чаще выглядит как небольшая бугристость под кожей. Из-за этого беспигментная меланома более коварна, чем пигментированная. Ее сложнее выявить, такие больные позже обращаются к врачу. Диагноз часто устанавливается спустя год и позже. Это ухудшает результаты лечения и прогнозы.
Беспигментная меланома может иметь красную, розовую, лиловую окраску или выглядеть как нормальная кожа. Ее форма асимметричная, края нечеткие. Иногда возникают боль и зуд, кровоточивость, язвочки на коже. Ранняя диагностика беспигментной меланомы затруднена из-за отсутствия окраски, но при этом она так же агрессивна, как пигментированная, тоже рано дает метастазы.
Редкие виды меланомы
Меланома может возникать не только на коже. Пигментные клетки – меланоциты – есть в слизистых оболочках пищеварительного тракта и органов мочеполовой системы, в сосудистой оболочке глаза, мозговых оболочках. В любом из этих мест может возникать меланома.
Внутриглазная меланома развивается из меланоцитов, которые находятся в среднем слое стенки глазного яблока. Он называется увеальным трактом и состоит из трех частей:
- Наиболее распространенное место локализации меланом – сосудистая оболочка. Она содержит кровеносные сосуды, питающие глазное яблоко. Меланома сосудистой оболочки – самая распространенная злокачественная опухоль глазного яблока у взрослых людей.
- Ресничное (цилиарное) тело находится позади радужки и содержит мышцы, которые меняют размер зрачка, степень кривизны хрусталика. Здесь тоже может возникать меланома.
- Радужная оболочка придает глазам цвет. В ее центре находится зрачок. Меланомы, которые возникают в радужке, обычно имеют небольшие размеры и редко метастазируют.
Зачастую внутриглазную меланому обнаруживают окулисты во время осмотра. Возможные симптомы заболевания:
Стадии меланомы
Окончательно установить стадию меланомы можно только после того, как выполнено гистологическое исследование. Стадирование осуществляется в соответствии с общепринятой международной классификацией TNM, где буква T обозначает размеры и глубину прорастания первичной опухоли, N – поражение регионарных лимфатических узлов, M – наличие отдаленных метастазов.
Определение стадии T основано на измерении наибольшей толщины опухоли, то есть глубины ее прорастания в кожу. Этот показатель называется толщиной по Бреслоу, по фамилии автора, предложившего метод в 1970 году:
- Tis – раковые клетки находятся в пределах самого поверхностного слоя кожи – эпидермиса.
- T1 – толщина менее 1 мм.
- T2 – толщина 1–2 мм.
- T3 – толщина 2–4 мм.
- T4 – толщина более 4 мм.
Буква N обозначает наличие метастазов в регионарных лимфатических узлах. Она может иметь значения 0, 1, 2 и 3. N0 – регионарные лимфатические узлы не поражены. N3 – наличие метастазов более чем в трех регионарных лимфатических узлах.
Буква M обозначает наличие отдаленных метастазов. Она может принимать значения 0 и 1. M0 – отдаленных метастазов нет. M1 – обнаружены отдаленные метастазы.
Диагностика меланомы
Если вы подозреваете у себя меланому, необходимо обратиться к дерматологу или онкологу, чтобы пройти тщательное обследование. Как правило, оно начинается со сбора анамнеза и осмотра пациента. Врачу необходимо знать: когда на коже появилось подозрительное новообразование; факторы, которые могли спровоцировать его появление; была ли такая же опухоль у родственников. При осмотре специалист оценивает размер, форму и цвет подозрительных участков, определяет наличие шелушения и кровоточивости. Врач также ощупывает расположенные рядом лимфатические узлы.
Расспроса и осмотра без дополнительного специального обследования недостаточно — для диагностики меланомы применяют дерматоскопию, биопсию новообразования и близлежащих лимфатических узлов. Отдаленные очаги опухоли, метастазы, можно выявить с помощью КТ, МРТ или радиоизотопного сканирования .
Дерматоскопия - неинвазивный способ изучения пигментных новообразований, позволяющий рассматривать их в многократном увеличении прямо на коже. Это простой и объективный метод, который можно использовать для массового обследования.
Цифровая дерматоскопия — более современный вариант обычной дерматоскопии, при котором для получения изображения используется цифровая камера, а изображение выводится на монитор компьютера. Цифровая дерматоскопия позволяет в динамике сравнивать снимки с полученными ранее.
Биопсия
Есть несколько способов взятия биопсии, выбор конкретного зависит от места и характера поражения:
Меланома встречается намного реже, чем другие формы рака кожи, однако она наиболее агрессивна. Эта опухоль легко прорастает сразу несколько слоев кожи и распространяется по организму с кровью и лимфой, давая метастазы во внутренних органах. За несколько месяцев у пациента может развиться необратимое поражение мозга, легких, костей и др.
Каждое пигментное новообразование у людей старше 20–30 лет должно обследоваться с подозрением на меланому.
Цитологическое исследование
Биопсия
Биопсия заслуживает особого внимания. Некоторые исследователи ранее считали, что биопсия при меланоме как метод диагностики и дифференциальной диагностики не имеет права на существование из-за высокой опасности провокации метастазирования, в том числе имплантационного. В настоящее время благодаря исследованиям, проведённым в Австралии и США, взгляд на эту проблему пересмотрен.
К сожалению, некоторые клиницисты и в настоящее время придерживаются старых взглядов, что существенно отражается на качестве лечения больных. Общеклиническая практика показывает, что нередко выполняют обезображивающую внешность, неоправданно расширенную операцию по поводу изъязвившегося пигментного невуса, ошибочно диагностированного как меланома. И наоборот, своевременно не верифицированный диагноз меланомы приводит к ранней смерти больного. Причиной таких ошибок служит, с одной стороны, незнание современных принципов диагностики, а с другой – некомпетентость в области пластической и реконструктивной хирургии.
Критика биопсии, проводимой до хирургического лечения меланомы, не оправдана. Доказано, что биопсия с последующим лечением меланомы не влияет на 5- и 10-летнюю выживаемость пациентов.
Согласно исследованиям Национальных институтов здоровья (США), ни один из методов хирургического лечения, в том числе электрокоагуляция и криодеструкция, при пигментированных образованиях кожи и слизистых оболочек не должен проводиться без документальной верификации диагноза онкологом.
Таким образом, любое новообразование, манифестирующее как меланома, должно быть подвергнуто морфологическому исследованию с последующим лечением.
Эксцизионная биопсия
Эксцизионную биопсию рекомендуют при образованиях диаметром менее 1,5 см с локализацией в анатомических областях, где резекция блока тканей не повлечёт за собой косметический дефект.
Операцию можно производить как под местной инфильтрационной анестезией, так и под общим обезболиванием в зависимости от состояния здоровья и желаний пациента.
Делают кожный разрез эллипсовидной формы, длинная ось которого должна проходить по направлению проекции сосудов лимфатического дренажа данной анатомической области, когда опухоль локализуется на туловище или конечностях. На голове и шее длинную ось разреза кожи из эстетических соображений следует располагать в естественных складках и снижать до минимума натяжение кожи для оптимального формирования рубца.
Разрез должен проходить в подкожно-жировом слое, но ни в коем случае не проникать под собственную фасцию. Опухоль иссекают, отступя от её края на 2 мм, поскольку рекомендованный ранее отступ в 0,5–1 см недостаточен при злокачественном образовании и чрезмерен при доброкачественном. Если диагноз злокачественной меланомы подтверждается, то следующим шагом будет проведение повторного иссечения места биопсии с отступами от края, обусловленными толщиной опухоли. Доказано, что если в течение 1 нед после эксцизионной биопсии проводить радикальное хирургическое лечение, то это не влияет на выживаемость больных, т.е. проведение биопсии не сказывается отрицательно на прогнозе заболевания и не является стимулом для диссеминации опухоли. По более поздним данным, этот срок может быть увеличен до 21 дня (3 нед). Вместе с тем с общехирургической позиции, рану не следует держать открытой более 1 нед в связи с вероятным развитием в ней воспаления.
Инцизионная биопсия
Инцизионная биопсия может быть рекомендована при пигментных опухолях больших размеров или таких, которые располагаются в зонах, где полное их иссечение создаст трудности с закрытием дефекта и может сопровождаться обезображиванием больного.
Взятие кусочка ткани производят с обязательным захватом края новообразования таким образом, чтобы в объект исследования была включена граница здоровой и опухолевой ткани. Если диагноз меланомы или какого-либо другого злокачественного образования отвергается, то больному проводят щадящее комплексное лечение. Оно может включать в себя консервативные методы, лазеро-, крио-, электродеструкцию, а также иссечение и известные способы кожной пластики (встречные треугольные, выдвижные, ротационные, в том числе двухлепестковые, лоскуты, расщеплённые и полнослойные кожные трансплантаты, применение баллонных экспандеров). В случае, если диагноз злокачественной меланомы подтверждается, производят радикальную операцию с пластическим замещением дефекта.
Данный вид биопсии даёт возможность хирургу спланировать лечение больного, исходя из гистологического диагноза. Отрицательная сторона этого метода – вероятность невключения в изучаемый кусочек ткани наиболее глубокой части опухоли. Окончательное решение о выборе способа лечения необходимо принимать лишь после исследования операционного материала.
Биопсия подногтевого новообразования
Обязательной является психологическая подготовка больных к исследованию и лечению, которая иногда требует участия психолога. В США практикуется проведение всего обследования больного (в том числе цито- и гистологического) одним лечащим онкологом. На этапе замещения дефекта (при установленном диагнозе) рекомендуют прибегать к помощи пластического хирурга.
Принципы проведения биопсии при подозрении на меланому
Выделяют следующие принципы проведения биопсии:
При использовании местной анестезии инъекционная игла никогда не должна вводиться в пигментное новообразование или под него.
Иссечение следует производить в форме эллипса, расположенного по длинной оси возможного последующего широкого иссечения ткани (при верификации диагноза меланомы) и в то же время по направлению проекции лимфатического дренажа (регионарных лимфатических узлов). Круговое иссечение может спровоцировать неверный результат измерения толщины опухоли по Breslow или даже сделать невозможным морфологическое исследование. В этой связи подобное иссечение не должно иметь место при взятии биоптата.
Образование удаляют, отступя от края на 2 мм, как это требуется при иссечении доброкачественной опухоли.
Гистологическое исследование по принципу cito замороженных срезов, несомненно, даёт преимущество немедленного ответа, но вероятность ошибок здесь достаточно высока (до 20%). Необходимость в пункционной биопсии регионарных лимфатических узлов с цитологическим исследованием аспирата возникает при установлении стадии уже выявленной меланомы кожи. Её производят только у пациентов с пальпируемыми регионарными лимфатическими узлами.
В США существует стандартизованный подход в диагностике меланомы, который предполагает следующие диагностические процедуры:
Клинические лабораторные методы обследования, включая исследование биохимического профиля печени.
Рентгенологическое исследование груди.
КТ при II–III стадии заболевания, а также радиоизотопное исследование костей, головного мозга и печени.
Заключение о результатах исследования должно включать сведения по следующим позициям:
Краткий анамнез больного
Глубина инвазии/толщина опухоли (в мм)
Края (насколько опухоль распространяется шире поражения кожных покровов)
Стадия по Clark (I–V)
Предшествующее повреждение, в том числе предрак (присутствует/отсутствует)
Ангиолимфатическая инвазия (присутствует/отсутствует)
Иммунный ответ (лимфоцитарная инфильтрация)
Направление прорастания (радиальный или вертикальный рост)
Читайте также:

