Базальноклеточные карциномы век глаз
Лечению и диагностике базальноклеточной карциномы посмщшо множество публикаций (1-57). Эта опухоль— наиболее часто встречающееся злокачественное новообразование кожи, в Соединенных Штатах ежегодно лечится более 4Q0QQQ пациентов. Чаще всего она возникает в области головы и шеи, нередко—на веках, и составляет более 90% злокачественных опухолей век в Северной Америке. Ваза.льноклеточная карцинома обычно развивается у взрос- зы\ пациентов со светлой кожей в возрасте от 50 до 80 лет. Ваза льноклеточная карцинома может развиваться и в более молодом возрасте, особенно у пациентов с предрасполагающими заболеваниями, такими, как синдром невоидной раза льноклеточной карциномы, сальный невус Jadassohn и ли пигментная ксеродерма (9-13).
\о гя в различных сериях наблюдений частота заболевания варьирует, по нашему опыту базальноклеточная карцинома развивается на нижнем веке приблизительно в о5%. на внутренней спайке век — в 15%, на верхнем веке—-в 15% и на наружной спайке век — в 5% случаев. Обычно новообразование безболезненно, но более инвазивные базалиомы с периневральным прорастанием в ткани века и глазницы могут вызывать боли.
Выделяют несколько клинических вариантов базалиомы, которые могут поражать веки, в том числе узловая, язвенно-узловая, пигментированная, кистозная, морфеаподобная и поверхностная формы. Отличительным признаком в большинстве случаев является перламутровый оттенок и воскообразная или полупрозрачная консистенция опухоли, более заметные на приподнятых краях новообразования. Характерным и важным симптомом являются телеангиэктазии, отмечаемые главным образом по краям новообразования. При локализации вблизи края века базальноклеточная карцинома обычно вызывает потерю ресниц в зоне поражения. Основные типы опухоли, встречающиеся на веках — это узловая, язвенно-узловая и морфеаподобная формы.
Более 80% случаев базальноклеточной карциномы век составляют узловые или язвенно-узловые базалиомы (3). Сначала они выглядят как плоские или куполообразные полупрозрачные новообразования, которые постепенно увеличиваются в размерах. По мере увеличения опухоли, ее центральная часть перестает получать достаточное кровоснабжение, изъязвляется и после чего формируется часто встречающаяся язвенно-узловая форма. Изъяз- внвшееся новообразование иногда может кровоточить. Морфеаподобная или склерозирующая форма базалиомы встречается реже, составляя примерно 2% от всех базалиом. Эта форма выглядит как бледное относительно плоское новообразование с клинически нечетко определяемыми границами, сопровождающаяся потерей ресниц. Поскольку явная опухоль не наблюдается, часто первоначально ошибочно предполагается блефарит.
Запущенная или при неадекватном лечении базальноклеточная карцинома, особенно морфеаподобная форма, может быть очень инвазивной и прорастать в слезоотводящие пути, глазницу и, изредка, в полость черепа. Прорастание опухолью глазницы обычно вызывает диплопию или дислокацию глазного яблока, но птоз наблюдается нечасто, за исключением очень далеко зашедших случаев поражений глазницы. Спонтанный регресс базальноклеточной карциномы случается редко (52).
Дифференциальный диагноз
Большинство обсуждаемых в настоящем разделе новообразований могут симулировать базальноклеточную карциному, их клинические проявления обсуждаются в соответствующих разделах. При кератоакантоме также наблюдается изъязвление, но для нее характерны более быстрое развитие и прогресс. Пигментированную базальноклеточную карциному следует дифференцировать от меланоцитарного невуса, меланомы и себорейного кератоза. Кистозный тип базалиомы может напоминать экзокринную или апокринную гидроцистому.
Патологическая анатомия
Патогенез
Известны факторы, предрасполагающие к развитию базалиомы век: возраст, светлая кожа, инсоляция, воздействие мышьяка, наличие рубцов, перенесенное ранее воздействие ионизирующего облучения и иммуносупрессия. Как упоминалось выше, у пациентов с синдромом невоидной базальноклеточной карциномы и пигментной ксеродермой также играет роль наследственность. Также была отмечена связь с сальным невусом Jadassohn. Табакокурение было включено в число предрасполагающих факторов у женщин, но не у мужчин (4). В одном
сообщении предполагалось, что патогенетическим провоцирующим фактором также может являться хроническая инфестация волосяных фолликулов клещом Demodex folliculorum (5). Но поскольку демодекоз широко распространен, для проверки этих наблюдений требуются дополнительные исследования.
Считается, что цитологически базальноклеточная карцинома развивается из плюрипотентных стволовых клеток, сохраняющихся на протяжении всей жизни, и связанных с базальными клетками эпидермиса и наружной оболочки корня волоса. Полагают, что зрелые дифференцированные базальные клетки не являются источником базалиомы.
Лечение
При более крупных подозрительных на базальноклеточную карциному новообразованиях перед выполнением обширного хирургического иссечения и реконструкции для гистологической диагностики берется необходимое количество ткани можно методом инцизионной или тре- панбиопсии. После подтверждения диагноза обширная эксцизия с контролем методом замороженных срезов или микрохирургия по Mohs обеспечивают хорошую частоту контроля опухоли (38).
В некоторых случаях, когда хирургическая резекция невыполнима, хорошего контроля опухоли можно достичь при помощи криотерапии (34). Некоторые авторы считают криотерапию методом выбора при маленьких базальноклеточных карциномах (40). Лучевая терапия обычно считается терапией резерва для лечения агрессивных рецидивирующих опухолей или применяется у пациентов, которые вследствие своего физического состояния не могут быть прооперированы (43). При подозрении на рецидив с поражением глазницы выполняется КТ и/или МРТ. При отсутствии лечения или после неполного иссечения базальноклеточная карцинома может прорастать в глазницу, полость носа и головной мозг. В таких случаях часто необходимо выполнение экзентерации глазницы и/или лучевая терапия.
Мы считаем, что при выявлении нерезектабельной опухоли глазницы, наилучшим методом лечения является экзентерация (49). Экзентерацию глазницы приходится выполнять примерно в 1% случаев базальноклеточной карциномы век. Для лечения экстраокулярной базалиомы применяются и другие методы, как-то: кюретаж и фуль- гурация, фотодинамическая терапия, применение интерферона, неомицина местно и местная или системная химиотерапия. Эти методы лечения базальноклеточной карциномы не получили широкого распространения. Недавно возник интерес к применению крема с имиквимо- дом для лечения отдельных случаев базальноклеточной карциномы экстраокулярных и периокулярной зон; метод показал хорошие результаты, он показан престарелым пациентам, которым нельзя выполнить операцию, или при поверхностном новообразовании (22-32).
Регионарные метастазы при базальноклеточной карциноме наблюдаются крайне редко (50, 51). Удаленные метастазы встречаются также редко, несмотря на то, что опухоль может прорастать лимфатические сосуды. Однако неполное удаление опухоли может сопровождаться развитием агрессивного рецидива, что приводит к уменьшению частоты выздоровлений. Отсутствие лечения или неполное первичное иссечение может приводить к прорастанию опухолью глазницы и, редко, к смерти вследствие прорастания опухолью полости черепа через каналы глазницы. Смертность при базальноклеточной карциноме век составляет, вероятно, менее 1% (54).
Синдром невоидной базальноклеточной карциномы
Синдром базальноклеточного невуса, также известный как синдром Gorlin-Goltz или синдром Goltz, заслуживает отдельного упоминания. Это мультисистемный ауто- сомнодоминантный синдром, при котором происходит поражение тканей и эктодермального, и мезодермально- го происхождения (10-13). В некоторых случаях причиной синдрома является аномалия гена PTCH (patched) хромосомы 9q22.3-q31. Заболевание чаще встречается у мужчин. Обычно у больного в постпубертатном периоде развиваются множественные базальноклеточные карциномы. Сопутствующие изменения включают в себя одонтогенные кератокисты, точечные углубления на ладонях и подошвах (которые могут представлять собою forme frustes базальноклеточной карциномы), эктопическую кальцификацию falx cerebri и скелетные аномалии, такие, как расщепленные ребра, и, редко, другие опухоли, например медуллобластому и менингиому. Реже наблюдются другие глазные аномалии; врожденные катаракты, колобомы сосудистой оболочки и зрительного нерва, косоглазие, нистагм и микрофтальм. Этот синдром встречается у 0,7% пациентов с базальноклеточной карциномой.
При синдроме невоидной базальноклеточной карциномы у больного могут развиваться тысячи базалиом. Часто новообразования имеют красно-коричневый цвет, размер их вариабелен: от 1 до 10 мм. Они могут быть пигментированными или эритематозными, форма—узловая, язвенная или на ножке. В нашей серии наблюдений из 105 пациентов с базальноклеточными карциномами век мы наблюдали четыре случая (11). Базальноклеточные карциномы чаще всего развиваются на лице, в том числе на веках. Клинически и гистологически новообразования, возникающие при синдроме невоидной базальноклеточной карциномы аналогичны обычным базалиомам.
К'ченне базалиом, возникших при синдроме невоид- ной базальноклеточной карциномы такое же, как и при базалиомах. При этом синдроме большое значение имеет хирургическое иссечение или применение других описанных выше методов лечения базалиом, пока новообразования еще не достигли больших размеров. При синдроме невоидной базальноклеточной карциномы описано успешное лечение диффузных базальноклеточных карцином и базалоидных фолликулярных гамартом при помощи фотодинамической терапии с 5-аминолевулино- вой кислотой обширных участков кожи (34).
Висмодегиб — пероральный препарат для специфической терапии синдрома невоидной базальноклеточной карциномы, вызывающий регресс опухолей, но требующий длительного постоянного применения; препарат относительно дорог и плохо переносится пациентами (20,21).

Рисунок 2.31. Язвенно-узловая базальноклеточная карцинома нижнего века у 71-летней женщины. Нижнее веко —место наиболее частой локализации периокулярной базальноклеточной карциномы.

Рисунок 2.32. Язвенно-узловая базальноклеточная карцинома области внутренней спайки век у 85-лежего мужчины. Зона внутренней спайки — вторая по частоте локализация периокулярной баэалиомы.

Рисунок 2.33. Узловая базальноклеточная карцинома верхнего века у 61 -летней женщины. Базальноклеточная карцинома верхнего века встречается реже.

Рисунок 2.34. Язвенно-узловая базальноклеточная карцинома области наружной спайки век у 87-летнего мужчины. Наружная спайка —самая редкая локализация баэалиомы век.

Рисунок 2.35. Гистологический препарат язвенно-узловой базальноклеточной карциномы, видны плотно расположенные ба- зофильные ядра и центральный кратер (гематоксилин-эозин X10).
Есть три вида рака кожи – базалиома, плоскоклеточный рак и меланома. Наименее агрессивной формой является базалиома или базальноклеточная карцинома. Она редко дает метастазы, поэтому в большинстве случаев имеет благоприятный прогноз. Развивается опухоль на открытых участках кожи, в том числе на веках. Чаще всего базалиомой века страдают пожилые люди.

Базалиома глаза чаще развивается в пожилом возрасте
Причины развития базалиомы века
Основную группу риска развития базалиомы на глазу составляют люди старше 40 лет. Клетки кожи в этом возрасте уже стареют, мутации происходят чаще, и общее состояние организма способствует развитию онкологии. Наиболее часто опухоль поражает нижнее веко.
Базалиома нижнего века появляется и у молодых людей под действием внешних факторов и нарушений внутри организма. Развитию опухоли способствуют:
- Генетическая предрасположенность. Риск заболевания повышается, если близкий родственник страдал базалиомой на любом участке кожи.
- Ультрафиолетовое облучение.
- Пигментная ксеродерма. Это врожденное заболевание, которое характеризуется непереносимостью к ультрафиолету.
- Химические ожоги глаз.
- Хронически сниженный иммунитет. Это состояние вызывают такие заболевания как СПИД и сахарный диабет.
Базалиома века редко появляется у детей и подростков, но есть случаи врожденного синдрома Горлина-Гольца, это форма базальноклеточного рака.
Разновидности и симптомы базалиомы на глазу
Базалиома не дает метастаз и растет медленно, в течение нескольких месяцев и даже лет. Но ее не назовешь полностью безопасной. Базальноклеточная карцинома может поражать разные зоны глаза:
- нижнее веко;
- медиальную спайку век;
- верхнее веко;
- наружную спайку век.
Опухоли медиальной спайки переходят на пазухи и глазную орбиту. Этот вид базалиомы трудно диагностировать и лечить, он имеет высокую склонность к рецидиву.

Базалиомы могут располагаться на разных частях глаза
Различают узелковую изъязвленную и очень редкую склерозирующую форму базалиомы.
Узелковая форма на ранних стадиях проявляется в виде небольшого бугорка. Он имеет развитую сосудистую сетку, при нажатии безболезненный. Со временем на поверхности опухоли появляются язвочки, и она покрывается корочкой. Растет новообразование в ширину в течение нескольких месяцев. На поздних стадиях опухоль принимает вид бляшки с приподнятыми волокнообразными краями или большого узла, напоминающего гриб. Кровеносные сосуды по бокам опухоли расширены.
Первые полгода новообразование растет медленно, затем рост ускоряется, в центре узла или бляшки появляется изъязвление.
Склерозирующая опухоль растет из-под кожи и вызывает деформацию века. Ее края очерчены не четко. При прощупывании размер новообразования оказывается большим, чем кажется при визуальном осмотре.
Диагностика базалиомы века
При появлении любых нарушений кожного покрова в области глаза нужно идти в больницу. За помощью можно обращаться к терапевту, дерматологу, офтальмологу или онкологу. Диагностика включает в себя:
- составление анамнеза;
- осмотр места поражения;
- дерматоскопию и биопсию.
Биопсия это обязательная процедура, которая позволяет определить характер новообразования (доброкачественно или злокачественное) и глубину поражения. Делают соскоб или берут пункцию из участка опухоли, и рассматривают ткани под микроскопом.
После диагностики и установления точного диагноза врач назначает метод лечения.

Новообразование обязательно осматривается в дерматоскоп
Методы лечения глазной базалиомы
Лечить опухоль на глазу очень сложно. Нужно сделать так, чтоб удалить опухолевые клетки полностью, максимально сохранив здоровые ткани.
Основной метод лечения базальноклеточного рака нижнего века это хирургическая операция. Если опухоль обнаружена в ранней стадии развития, то ее вырезают с небольшим участком окружающей здоровой ткани. В случае с крупным новообразованием используют более радикальный подход.
Часто используют микрографическую хирургию. Для полного удаления ракового образования проводят удаление с серийной заморозкой срезов. Срезы кодируются цветом, чтобы потом гистологическим методом было легко идентифицировать оставшиеся зоны ракового очага.
Микрографическая хирургия с заморозкой и анализом тканей повышает успех операции. Ее используют, когда новообразование расположено на спайках век, границы опухоли слабо очерчены и не выявлены, когда имеются отростки.
Если гистология не выявляет раковых клеток, лечение считают оконченным и приступают к восстановлению века.
Лучевую терапию применяют для небольших узловых новообразований в медиальных углах щели глаза, только если хирургическое вмешательство противопоказано. Для лечения базалиомы верхнего века облучение не применяют.

Лучевая терапия редко применяется против базалиомы глаза
Реконструкция века
Реконструкция века очень важный этап. Операция нужна для восстановления целостности кожи, возвращения нормальной подвижности века. Реконструкция пластинок века очень сложный процесс. В случае сильного повреждения пластинки, ее заменяют тканью с подобной структурой.
Техники реконструкции, в зависимости от размеров дефекта:
Нарушения, которые занимают меньше трети века, ушиваются. Это делают, если ткани вокруг раны эластичные.
Нарушения, которые занимают участок меньше половины века, ушиваются полукруглым кожным лоскутом.
Нарушения большого размера, реконструируют:
- с использованием лоскута кожи, взятого со щеки (закрытие нижнего века);
- с использованием хряща и слизистой оболочки перегородки носа (восстановление задней пластинки);
- разделением века;
- межбровным лоскутом (исправление дефектов в медиальных углах щели глаза).
Реконструкцию проводят очень аккуратно, чтоб полностью сохранить функции верхнего и нижнего века, их тонус и подвижность.

Реконструкция века позволяет минимизировать последствия удаления базалиомы
Профилактика рецидива базалиомы глаза
Базалиома глаза в зависимости от локализации и формы имеет разную склонность к рецидиву. Избежать повторения болезни после излечения поможет профилактика.
- Регулярные осмотры у лечащего врача (1-2 раза в год).
- Уменьшение пребывания на солнце.
- Соблюдение правил загара в солярии.
- Сбалансированное питание, обогащенное витаминами.
- Уменьшение влияния стресса.
- Своевременное и полное лечение вирусных инфекций.
- Гигиена глаз. Нельзя использовать просроченную или непроверенную косметику, тереть глаза грязными руками, платками или полотенцами.
Людям после 40 лет, не зависимо от того, переносили ли они заболевание ранее, нужно проходить профилактические медосмотры.
Базалиома на тканях века заболевание поддающееся лечению и имеет благоприятный прогноз при своевременном обнаружении. При любых заметных новообразованиях или болевых ощущениях в области век нужно обращаться к врачу. Терапия сохранит красоту глаз и комфортные ощущения.
Лечению и диагностике базальноклеточной карциномы посвящено множество публикаций (1-57). Эта опухоль— наиболее часто встречающееся злокачественное новообразование кожи, в Соединенных Штатах ежегодно лечится более 400000 пациентов. Чаще всего она возникает в области головы и шеи, нередко — на веках, и составляет более 90% злокачественных опухолей век в Северной Америке. Базальноклеточная карцинома обычно развивается у взрослых пациентов со светлой кожей в возрасте от 50 до 80 лет. Базальноклеточная карцинома может развиваться и в более молодом возрасте, особенно у пациентов с предрасполагающими заболеваниями, такими, как синдром невоидной базальноклеточной карциномы, сальный невус Jadassohn или пигментная ксеродерма (9-13).
а) Клинические проявления. Хотя в различных сериях наблюдений частота заболевания варьирует, по нашему опыту базальноклеточная карцинома развивается на нижнем веке приблизительно в 65%, на внутренней спайке век — в 15%, на верхнем веке — в 15% и на наружной спайке век — в 5% случаев. Обычно новообразование безболезненно, но более инвазивные базалиомы с периневральным прорастанием в ткани века и глазницы могут вызывать боли.
Выделяют несколько клинических вариантов базалиомы, которые могут поражать веки, в том числе узловая, язвенно-узловая, пигментированная, кистозная, морфеаподобная и поверхностная формы. Отличительным признаком в большинстве случаев является перламутровый оттенок и воскообразная или полупрозрачная консистенция опухоли, более заметные на приподнятых краях новообразования. Характерным и важным симптомом являются телеангиэктазии, отмечаемые главным образом по краям новообразования. При локализации вблизи края века базальноклеточная карцинома обычно вызывает потерю ресниц в зоне поражения. Основные типы опухоли, встречающиеся на веках — это узловая, язвенно-узловая и морфеаподобная формы.
Более 80% случаев базальноклеточной карциномы век составляют узловые или язвенно-узловые базалиомы (3). Сначала они выглядят как плоские или куполообразные полупрозрачные новообразования, которые постепенно увеличиваются в размерах. По мере увеличения опухоли, ее центральная часть перестает получать достаточное кровоснабжение, изъязвляется и после чего формируется часто встречающаяся язвенно-узловая форма. Изъязвившееся новообразование иногда может кровоточить. Морфеаподобная или склерозирующая форма базалиомы встречается реже, составляя примерно 2% от всех базалиом. Эта форма выглядит как бледное относительно плоское новообразование с клинически нечетко определяемыми границами, сопровождающаяся потерей ресниц. Поскольку явная опухоль не наблюдается, часто первоначально ошибочно предполагается блефарит.
Запущенная или при неадекватном лечении базальноклеточная карцинома, особенно морфеаподобная форма, может быть очень инвазивной и прорастать в слезоотводящие пути, глазницу и, изредка, в полость черепа. Прорастание опухолью глазницы обычно вызывает диплопию или дислокацию глазного яблока, но птоз наблюдается нечасто, за исключением очень далеко зашедших случаев поражений глазницы. Спонтанный регресс базальноклеточной карциномы случается редко (52).
б) Дифференциальный диагноз. Большинство обсуждаемых в настоящем разделе новообразований могут симулировать базальноклеточную карциному, их клинические проявления обсуждаются в соответствующих разделах. При кератоакантоме также наблюдается изъязвление, но для нее характерны более быстрое развитие и прогресс. Пигментированную базальноклеточную карциному следует дифференцировать от меланоцитарного невуса, меланомы и себорейного кератоза. Кистозный тип базалиомы может напоминать экзокринную или апокринную гидроцистому.
БАЗАЛЬНОКЛЕТОЧНАЯ КАРЦИНОМА ВЕК: МОРФЕАФОРМНЫЙ (СКЛЕРОТИЧЕСКИЙ) ТИП
Хотя в большинстве случаев базальноклеточных карцином век наблюдается характерный узловой, язвенно-узловой или морфеаформный тип роста, встречаются также многочисленные варианты.
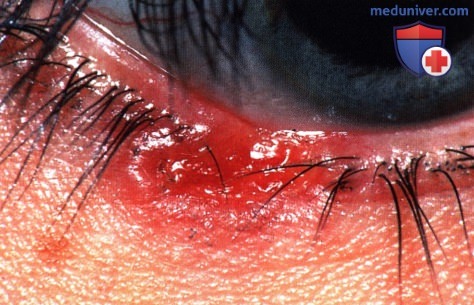
Язвенно-узловая базальноклеточная карцинома нижнего века у в остальном здоровой 17-летней девушки. Эта опухоль у подростков встречается редко. 
Диффузная неправильной формы пигментированная базальноклеточная карцинома в области внутренней спайки у в остальном здорового 52-летнего мужчины. Любопытно, что у этого же пациента развилась злокачественная меланома конъюнктивы парного глаза. 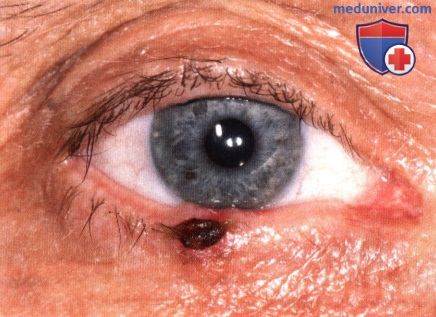
Кровоточащая изъязвленная базальноклеточная карцинома нижнего века. 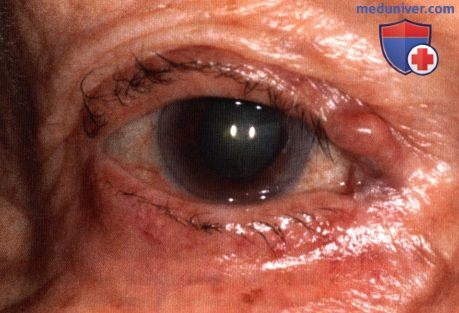
Узловая неязвенная базальноклеточная карцинома средней трети верхнего века, заметно отсутствие ресниц. 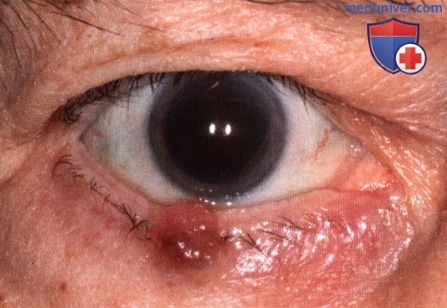
Васкуляризованная изъязвленная базальноклеточная карцинома нижнего века, ресницы отсутствуют. 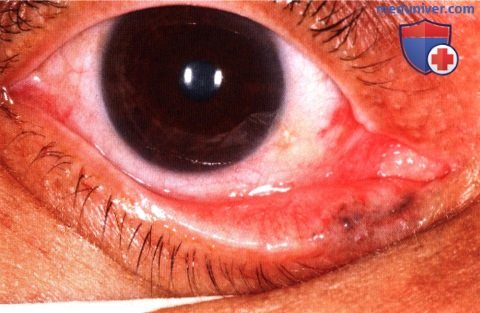
Слегка пигментированная морфеаформная базальноклеточная карцинома, прорастающая конъюнктиву и сопровождающаяся потерей ресницу чернокожей женщины.
г) Патогенез. Известны факторы, предрасполагающие к развитию базалиомы век: возраст, светлая кожа, инсоляция, воздействие мышьяка, наличие рубцов, перенесенное ранее воздействие ионизирующего облучения и иммуносупрессия. Как упоминалось выше, у пациентов с синдромом невоидной базальноклеточной карциномы и пигментной ксеродермой также играет роль наследственность. Также была отмечена связь с сальным невусом Jadassohn. Табакокурение было включено в число предрасполагающих факторов у женщин, но не у мужчин (4). В одном сообщении предполагалось, что патогенетическим провоцирующим фактором также может являться хроническая инфестация волосяных фолликулов клещом Demodex folliculorum (5). Но поскольку демодекоз широко распространен, для проверки этих наблюдений требуются дополнительные исследования.
Считается, что цитологически базальноклеточная карцинома развивается из плюрипотентных стволовых клеток, сохраняющихся на протяжении всей жизни, и связанных с базальными клетками эпидермиса и наружной оболочки корня волоса. Полагают, что зрелые дифференцированные базальные клетки не являются источником базалиомы.
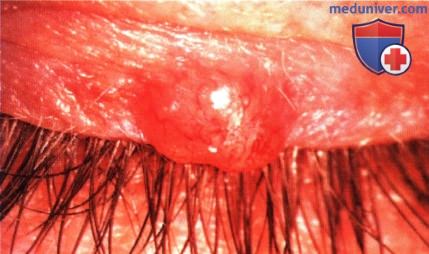
Четко отграниченная базальноклеточная карцинома верхнего века у 61 - летней женщины. 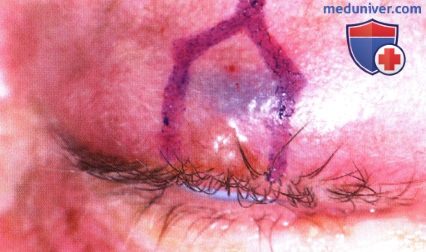
Пятиугольный разрез намечен карандашом. 
Скальпелем и ножницами иссечен пятиугольник кожи, содержащий опухоль. 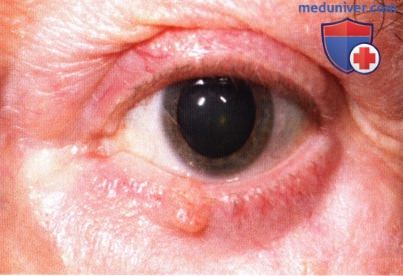
Базальноклеточная карцинома у престарелого пациента с общесоматическими заболеваниями, которому был назначен имиквимод. 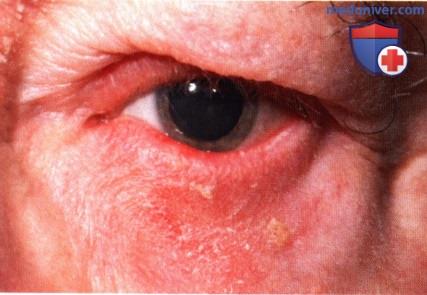
Тот же пациент, что и на рисунке выше после шести недель местного применения имиквимода, отмечается гиперемия кожи, шелушение и разрешение опухоли. 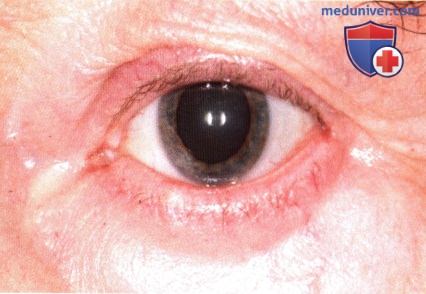
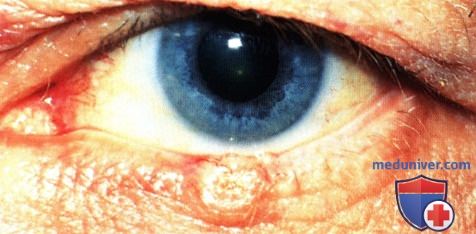
Тот же пациент, что и на рисунке выше, через шесть месяцев после местного лечения имиквимодом опухоль полностью исчезла.
Иссечение типичной базальноклеточной карциномы нижнего века у 60-летнего мужчины с выполнением стандартного пятиугольного разреза и наложением первичных швов. Контроль осуществлялся методом приготовления замороженных срезов; наложены первичные швы с пластикой височным полукруглым лоскутом по Tenzel. 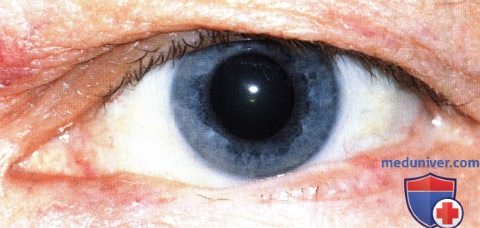
Внешний вид того же пациента, что и на рисунке выше через несколько недель после операции, получены удовлетворительные результаты. 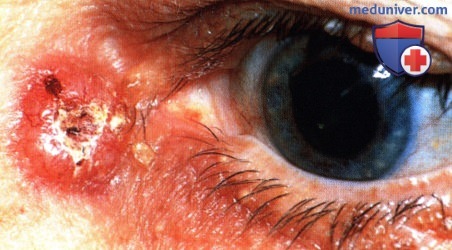
Иссечение и заживление первичным натяжением. Типичная базальноклеточная карцинома в области внутренней спайки век у 70-летней женщины. После циркулярного разреза и контроля с приготовлением замороженных срезов из-за обширного дефекта и натяжения кожи наложение первичных швов затруднено, поэтому рана была оставлена заживать без ушивания. 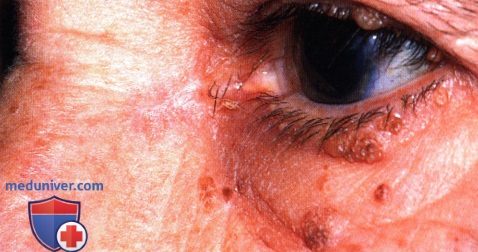
Внешний вид той же пациентки, что и на рисунке выше после иссечения и заживления через образование грануляционной ткани. 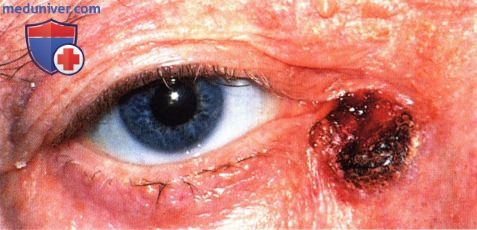
Иссечение и пластика кожным лоскутом. Типичная базальноклеточная карцинома в области внутренней спайки. Новообразование удалено, контроль методом приготовления замороженных срезов, для закрытия дефекта выполнена пластика свободным кожным лоскутом с верхнего века противоположного глаза. Донорская кожа также может забираться из заушной области или других зон. 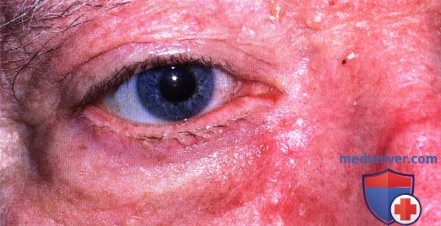
Внешний вид того же пациента, что и на рисунке выше. Через четыре месяца, получены прекрасные результаты.
В случаях распространенных опухолей, прорастающих глазницу, предпочтительным видом лечения является экзентерация.

Агрессивная базальноклеточная карцинома в области наружной спайки век, прорастающая глубоко в глазницу у 63-летнего мужчины. 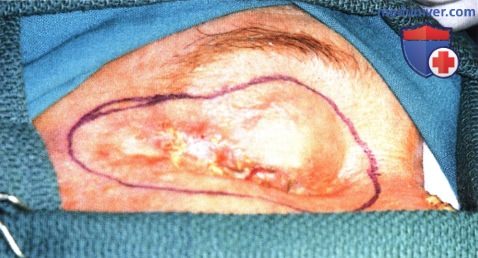
Отмечен запланированный разрез вокруг той же опухоли, что и на рисунке выше. Во время операции веки были целенаправленно удалены. 
Фотография макропрепарата глазницы сразу же после операции экзентерации у того же пациента, что и на рисунке выше. 
Базальноклеточная карцинома нижнего века и области наружной спайки век, диффузно прорастающая переднюю часть глазницы и вызвавшая ретракцию и смещение глазного яблока вверх, у 69-летнего мужчины. 
Вид сбоку того же пациента, что и на рисунке выше, видна ретракция тканей нижнего века вследствие фиброза и склероза глазничной части опухоли. Новообразование оказалось морфеаформной (склерозирующей) базальноклеточной карциномой. 
Фотография макропрепарата глазницы сразу же после операции экзентерации у того же пациента, что и на рисунке выше.
При более крупных подозрительных на базальноклеточную карциному новообразованиях перед выполнением обширного хирургического иссечения и реконструкции для гистологической диагностики берется необходимое количество ткани можно методом инцизионной или трепанбиопсин. После подтверждения диагноза обширная эксцизия с контролем методом замороженных срезов или микрохирургия по Mohs обеспечивают хорошую частоту контроля опухоли (38).
В некоторых случаях, когда хирургическая резекция невыполнима, хорошего контроля опухоли можно достичь при помощи криотерапии (34). Некоторые авторы считают криотерапию методом выбора при маленьких базальноклеточных карциномах (40). Лучевая терапия обычно считается терапией резерва для лечения агрессивных рецидивирующих опухолей или применяется у пациентов, которые вследствие своего физического состояния не могут быть прооперированы (43). При подозрении на рецидив с поражением глазницы выполняется КТ и/или МРТ. При отсутствии лечения или после неполного иссечения базальноклеточная карцинома может прорастать в глазницу, полость носа и головной мозг. В таких случаях часто необходимо выполнение экзентерации глазницы и/или лучевая терапия.
Мы считаем, что при выявлении нерезектабельной опухоли глазницы, наилучшим методом лечения является экзентерация (49). Экзентерацию глазницы приходится выполнять примерно в 1% случаев базальноклеточной карциномы век. Для лечения экстраокулярной базалиомы применяются и другие методы, как-то: кюретаж и фульгурация, фотодинамическая терапия, применение интерферона, неомицина местно и местная или системная химиотерапия. Эти методы лечения базальноклеточной карциномы не получили широкого распространения. Недавно возник интерес к применению крема с имиквимодом для лечения отдельных случаев базальноклеточной карциномы экстраокулярных и периокулярной зон; метод показал хорошие результаты, он показан престарелым пациентам, которым нельзя выполнить операцию, или при поверхностном новообразовании (22-32).
Регионарные метастазы при базальноклеточной карциноме наблюдаются крайне редко (50, 51). Удаленные метастазы встречаются также редко, несмотря на то, что опухоль может прорастать лимфатические сосуды. Однако неполное удаление опухоли может сопровождаться развитием агрессивного рецидива, что приводит к уменьшению частоты выздоровлений. Отсутствие лечения или неполное первичное иссечение может приводить к прорастанию опухолью глазницы и, редко, к смерти вследствие прорастания опухолью полости черепа через каналы глазницы. Смертность при базальноклеточной карциноме век составляет, вероятно, менее 1% (54).
е) Синдром невоидной базальноклеточной карциномы. Синдром базальноклеточного невуса, также известный как синдром Gorlin-Goltz или синдром Goltz, заслуживает отдельного упоминания. Это мультисистемный аутосомнодоминантный синдром, при котором происходит поражение тканей и эктодермального, и мезодермального происхождения (10-13). В некоторых случаях причиной синдрома является аномалия гена PTCH (patched) хромосомы 9q22.3-q31. Заболевание чаще встречается у мужчин. Обычно у больного в постпубертатном периоде развиваются множественные базальноклеточные карциномы. Сопутствующие изменения включают в себя одонтогенные кератокисты, точечные углубления на ладонях и подошвах (которые могут представлять собою forme frustes базальноклеточной карциномы), эктопическую кальцификацию falx cerebri и скелетные аномалии, такие, как расщепленные ребра, и, редко, другие опухоли, например медуллобластому и менингиому. Реже наблюдаются другие глазные аномалии: врожденные катаракты, колобомы сосудистой оболочки и зрительного нерва, косоглазие, нистагм и микрофтальм. Этот синдром встречается у 0,7% пациентов с базальноклеточной карциномой.
При синдроме невоидной базальноклеточной карциномы у больного могут развиваться тысячи базалиом. Часто новообразования имеют красно-коричневый цвет, размер их вариабелен: от 1 до 10 мм. Они могут быть пигментированными или эритематозными, форма — узловая, язвенная или на ножке. В нашей серии наблюдений из 105 пациентов с базальноклеточными карциномами век мы наблюдали четыре случая (11). Базальноклеточные карциномы чаще всего развиваются на лице, в том числе на веках. Клинически и гистологически новообразования, возникающие при синдроме невоидной базальноклеточной карциномы аналогичны обычным базалиомам.
Лечение базалиом, возникших при синдроме невоидной базальноклеточной карциномы такое же, как и при других базалиомах. При этом синдроме большое значение имеет хирургическое иссечение или применение других описанных выше методов лечения базалиом, пока новообразования еще не достигли больших размеров. При синдроме невоидной базальноклеточной карциномы описано успешное лечение диффузных базальноклеточных карцином и базалоидных фолликулярных гамартом при помощи фотодинамической терапии с 5-аминолевулиновой кислотой обширных участков кожи (34).
Висмодегиб — пероральный препарат для специфической терапии синдрома невоидной базальноклеточной карциномы, вызывающий регресс опухолей, но требующий длительного постоянного применения; препарат относительно дорог и плохо переносится пациентами (20,21).
- Вернуться в оглавление раздела "Онкология"
Редактор: Искандер Милевски. Дата публикации: 3.5.2020
Читайте также:

