Атипичные клетки в опухоли молочной железы что это такое
Что представляет собой процедура?
Мазок на цитологию – это исследование всего верхнего слоя шейки матки с применением микроскопа. Обследование применяется для своевременного выявления онкологии. Такой метод является самым удобным ввиду безболезненности и простоты.
Цитология шейки матки полезна не только для обнаружения рака, она позволяет узнать об изменениях в структуре и работе клеток, выявить начинающиеся инфекции и воспаления.
Другое название такого обследования – ПАП-тест. Его рекомендуется проводить всем женщинам в возрасте с 20 до 60 лет в целях профилактики не реже чем раз в год. ПАП-тест помогает в точности определить все отклонения в женской половой системе.
Какое предназначение у ПАП-теста?
Цитология цервикального канала нужна каждой женщине для профилактики. Отклонения в строении клеточной структуры могут быть очень опасными не только для самочувствия, но и для жизни. ПАП-тест помогает зафиксировать возможную онкологию на ранней стадии.
Мазок дает представление о состоянии слизистой и наличии патогенных микроорганизмов на ней. Точные показатели анализ дать не может, поэтому для точного определения распространения микробов нужно прибегнуть к дополнительным исследованиям.
Виды атипии
Функциональная атипия
– это развитие опухоли, даже если ее клетки не получают кислород. Гипоксия не останавливает рост опухоли. Усиливается анаэробный гликолиз, расщепление глюкозы в опухолевых клетках при отсутствии снабжения кислородом идет, как и при кислородном снабжении. Это делает клетки опухоли устойчивыми к недостатку кислорода. Гликолитические процессы в опухоли преобладают над окислительными. В тканях накапливается молочная кислота, они приобретают схожесть с эмбриональными тканями. Цитоплазма опухолевых клеток содержит большое количество белков, недоокисленных продуктов обмена, нейтральных жиров, фосфолипидов, гликоген, нуклеиновые кислоты, холестерин. При функциональной атипии клетка содержит много воды, ионов кальция и натрия, в ней меньше, чем в нормальной, магния и калия.
Структурная атипия
подразделяется на клеточную и тканевую атипию. Структурная (морфологическая) атипия – это нарушение структуры клетки, начиная от молекулярного уровня и заканчивая видом клетки, то есть, нарушена ультраструктурная, цитотипическая и гистотипическая дифференцировка. Даже в границах одной опухоли могут присутствовать клетки, которые будут отличаться друг от друга строением и формой.
Клеточная (цитологическая) атипия
– изменение внешнего вида клетки, ее формы, размера, то есть опухолевое проявление на клеточном уровне. В некоторых злокачественных опухолях встречается мономорфность, однако в большинстве опухолей атипичные клетки полиморфные. Атипичные клетки характеризуются ядерным атипизмом – увеличением ядра. Нарушается ядерно-цитоплазматическое соотношение, появляется все больше фигур деления, происходит патологический митоз (нарушается хромосомное распределение между дочерними клетками, преемственность в ряду поколений). Полиморфизм клеточных ядер вызывает изменение плотности окраски, изменение и разнообразие размеров ядра и его формы, что сильно отличает их от нормы. Клеточная атипия может быть сильно и слабо выражена, иногда клетки теряют сходство с исходной тканью, что не позволяет определить их тканевое происхождение. При крайнем состоянии биологического атипизма опухоли ее строение становится проще, более однообразным по клеточному составу. Новообразования состоят из клеток, в которых увеличилось количество свободных рибосом, которые не связаны с эндоплазматической сетью. Ядра выглядят сегментировано, окружены микротрубочками (инвагинатами), в которых находится цитоплазменные элементы. Иногда ядра имеют строение, напоминающее пористую губку – ядра имеют изрезанность мембраны и дольчатость.
Тканевая атипия
– это нарушение расположения клеток, которое не соответствует порядку расположения в данной ткани. Опухолевые клетки отличает хаос – клетки располагаются в виде беспорядочных скоплений, хаотично ориентированных. Клетки злокачественной опухоли проникают в лимфатическое русло, кровеносные сосуды, метастазируют в другие органы и ткани.
Кому нужно делать ПАП-тест ежемесячно?
Мазок на цитологию необходимо проводить всем женщинам с 18 лет в целях профилактики, но существуют определенные группы риска, которым желательно проводить анализ раз в месяц.
При наличии хотя бы одного их этих отклонений, ПАП-тест нужно проводить ежемесячно:
- Нарушения в менструальном цикле;
- Венерические заболевания;
- Генитальный герпес;
- Генитальные бородавки;
- Бесплодие;
- Слабый иммунитет;
- Перенесенные раковые заболевания.
Как проводится исследование?
Процедура мазка совершенно безболезненна. Женщина садится в гинекологическое кресло, а врач делает несколько мазков с разных поверхностей влагалища: вагинальные стенки, цервикальный канал и парауретральные каналы. Для проведения процедуры гинеколог пользуется специальным шпателем и зеркалом. Чтобы инструменты не доставляли дискомфорта, врач нагревает их при помощи горячей воды.
Результаты исследования мазка
Расшифровка полученных показателей – самый важный этап в анализе на цитологию. По результатам врач может получить представление о состоянии микрофлоры и плоских эпителиальных клеток, наличии воспалительных процессов.
Результаты расшифровываются по методике Папаниколау, всего выделяют пять стадий развития различных отклонений, для каждой есть свое описание.
- Первая стадия характеризуется отсутствием тех или иных отклонений, все клетки эпителия в нормальном состоянии, масса ядер не увеличена. Такой результат говорит о здоровье женщины.
- При второй стадии в клетках есть некоторые незначительные изменения. Обычно они вызваны различными воспалительными процессами в половой системе. Вторая стадия является нормой, но следует провести дополнительные исследования, чтоб выяснить причину изменений. Иногда встречаются единичные двуядерные клетки.
- На третьей стадии присутствуют клетки с аномальным строением. Как правило, это двуядерные клетки. При получении такого результата нужно провести мазок еще раз и пройти дополнительные исследования.
- Во время четвертой стадии в клетках матки есть злокачественные изменения. Появляются изменения в строении хромосом и цитоплазмы, масса ядер увеличивается. По этому результату нельзя построить конечный диагноз, необходимо пройти дальнейшее обследование.
- Для пятой стадии характерно наличие большого количества злокачественных клеток.
Исследование пытается определить, есть ли на поверхности шейки матки атипичные клетки. Обычно мутации онкогенного характера влияют и на ядро, и на цитоплазму клетки. У измененных клеток увеличено ядро, а у цитоплазмы есть аномалии в развитии.
Скопления атипичных клеток – это рак или нет?
Здесь стоит обратить внимание на то, что атипичные клетки не всегда станут раковыми опухолями. Даже при развитии опухоли не стоит забывать о том, что они могут оставаться злокачественными. Однако при наличии воспаления и ослабления иммунитета вероятность развития злокачественной опухоли или раковых опухолей, с метастазами.
Но стоит помнить, что в здоровом организме, при отсутствии мутагенов, раздражающих факторов, атипичные клетки уничтожаются организмом и не представляют опасности для человека.
Для того, чтобы обезопасить себя и своих детей от вредного воздействия и свести на минимум возможность развития злокачественных клеток, необходимо следовать простым советам.
Советы по профилактике перерождения атипичных клеток в раковые опухоли:
- Укрепление иммунитета.
- Правильное питание и обязательное употребление свежих и натуральных продуктов, ограничение вредных и ненатуральных продуктов, которые приведут в накоплении токсинов.
- Заниматься спортом, вести здоровый образ жизни, но не злоупотреблять физическими нагрузками. В конечном итоге усиленное занятие спортом является мутагенным фактором. Спорт может привести к травмам и перенапряжению организма, что может станет причиной развития раковых опухолей.
- Помимо этого, необходимо регулярно проходить плановые медицинские обследования. Не стоит относиться к этому как к ненужной и бесполезной трате времени. Это то, что может вас спасти, если вы вовремя обнаружите проблему.
- Если были обнаружены атипичные клетки и опухоли, стоит немедленно приступить к их лечению.
- Своевременно приступать к лечению воспалительных процессов, не допуская хронических осложнений.
Какие патологии являются причиной положительных результатов ПАП-теста?
Женщина здорова, если все полученные показатели соответствуют нормам и отклонений в строении клеток нет. Если результаты отклоняются от норм, то чаще всего у женщины присутствует патология. Иногда на поверхности шейки матки появляются одиночные эритроциты и гистиоциты, что свидетельствует о воспалении.
Наличие клеток с аномальным строением не всегда свидетельствует о наличии онкологического заболевания. Они могут говорить о венерическом заболевании или инфекции.
- Хламидиоз. Это самая распространенная инфекция, передающаяся половым путем. Как правило, хламидиоз протекает бессимптомно. Заболевание практически не поддается диагностике лабораторными методами. Отсутствие лечения хламидиоза приводит к серьезным осложнениям.
- Гонорея. Инфекция мочеполовой системы. Хроническая форма гонореи нередко приводит к бесплодию.
- Генитальные бородавки (ВПЧ). Папилломавирусная инфекция очень опасна для женского здоровья, из-за нее образуются бородавки на поверхности влагалища и шейки матки. Заболевание нередко приводит к бесплодию.
- Трихомониаз. Заболевание является довольно распространенным. Среди признаков трихомониаза: жжение и зуд, зеленые выделения с неприятным тухлым запахом, болевые ощущения при мочеиспускании и половой близости.
- Молочница. Присутствие грибков в микрофлоре влагалища – норма, но иногда из-за сбоев в работе организма они начинают бесконтрольно размножаться. У женщины появляются белые выделения с кислым молочным запахом.
Чтобы выяснить, какое заболевание послужило причиной изменения структуры клеток, нужно провести комплекс дополнительных исследований матки, маточных труб, яичников.
Отличия ракового элемента от здоровой клетки
Отличить злокачественную частицу от нормальной можно по ряду присутствующих свойств – внешнему виду, внутреннему строению, функциональным особенностям.
- деление происходит постоянно, не достигая телофазы;
- жизнь короче здоровой, но быстрый рост наносит сильный вред организму;
- разрастание осуществляется при любых условиях, препятствующих росту нормального генома;
- отсутствует природная регенерация;
- внешне напоминает узелок овальной или округлой формы, возможна капсула с жидкой субстанцией.
По данным признакам врачи отличают раковые элементы и могут определить тип заболевания.
Что такое жидкостная цитология?
Такой тип обследования является технологически новым. Принцип сбора клеток остается тем же, но при жидкостной цитологии биоматериал помещается не сразу на стекло, а в емкость с жидким консервантом. Этот флакон отправляют на исследование.
В лабораториях полученный материал очищается при помощи специального оборудования от лейкоцитов, эритроцитов, тромбоцитов и др. Далее биоматериал наносят тонким слоем на стеклышко, фиксируют и окрашивают.
Жидкостный метод имеет свои преимущества, главный из которых – почва для более глубокого исследования состояние клеток. Недостаток метода заключается в том, что квалифицированных специалистов, прошедших особое обучение, очень мало, их можно найти только в крупных клиниках.
Жидкостная цитология более информативная для выявления именно рака. Женщинам, склонным к появлению онкологии, необходимо проводить скрининг рака шейки матки несколько раз в год.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
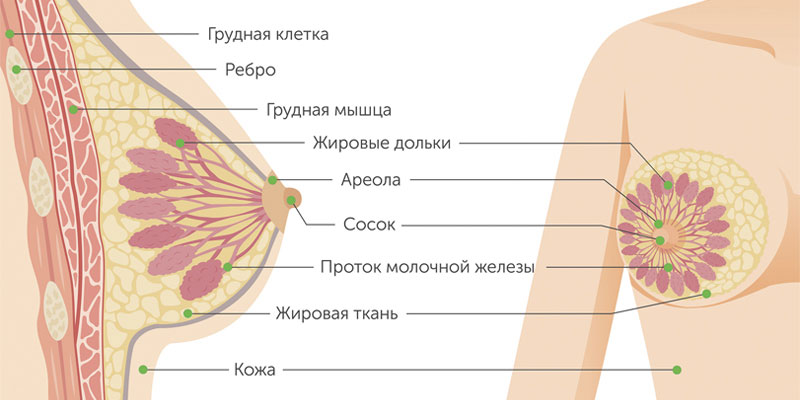
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий).
Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Как подготовиться к процедуре?
Цитологическое исследование – одно из самых важных в гинекологии. Перед ним необходимо подготовиться, чтоб результаты были точными.
Необходимо хорошо подмыться перед процедурой. Промежность нужно вымыть специальным мылом для интимной гигиены со слабокислой реакцией.
Несколько дней до цитологии нужно отказаться от спринцеваний и клизм. Прием всех препаратов нужно прекратить. Желательно отказаться от половых связей два дня до цитологии.

Киста молочной железы является распространенным женским диагнозом.
Такая проблема может обнаружиться у любой женщины, даже у той, которая никогда не имела никаких жалоб на свое здоровье.
Кистозные образования разделяются на несколько видов и одним из наиболее опасных среди них является атипичная киста в груди.
Об этом и многом другом мы рассмотрим в данной статье.
Атипичная киста – что это такое?

Такая разновидность кистозных образований, как и другие виды кисты (о том, что такое киста и чем она отличается от фиброаденомы, подробно рассказано тут).
Представляют собой полость с жидкостью, которая развилась при расширении молочного протока в груди.
У атипичного типа этого недуга имеется фиброзная капсула, имеющая округлую или овальную форму и разные размеры.
Кроме того, только для этого вида характерны разрастания внутри полости и по ее стенкам.
Каковы симптомы недуга?
Атипичные кисты могут иметь как маленькие, так и большие размеры. От величины такой кисты часто зависит и самочувствие пациентки.
А большие новообразования данного типа могут доставлять женщине некоторые неудобства, которые проявляются в виде:
- чувства жжения;
- боли;
- зуда.
Более того, атипичные кисты могут воспаляться и инфицироваться. При возникновении таких процессов внутри новообразования характерно проявление таких симптомов как повышенная температура тела, покраснения некоторых областей груди и увеличение в размерах подмышечных лимфоузлов.
Для этого вида, как и для некоторых других разновидностей кистозных образований молочной железы, свойственно увеличение в размерах перед менструальным циклом (о том, от чего зависит рост и размер кист, читайте тут). Поэтому каждой женщине рекомендуется в данный период произвести самостоятельный пальпационный осмотр.
Чем может быть обусловлена данная форма образования?

Киста в организме женщины появляется вследствие каких-либо гормональных нарушений. А атипичная форма может развиваться, если новообразование, которое раньше было типичным, находится в организме слишком длительное время.
Также переход новообразования в атипичную разновидность может происходить за счет воспалительных реакций, возникающих внутри нее. Опасность атипичности есть и у образований, в составе которых есть соли кальция.
В некоторых случаях такие образования возникают при повторном возникновении кист в молочной железе после проведения операций по их удалению, то есть в случае рецидива патологии. Также они нередко развиваются, если у женщины в груди есть папилломатозные образования доброкачественного или злокачественного характера.
Факторы риска заболевания раком молочной железы
Онкологию молочной железы называют самым опасным раковым заболеванием репродуктивной системы женщины. Поэтому любая представительница слабого пола должна знать факторы риска развития такого заболевания. Особенно это касается женщин, у которых диагностированы атипичные кисты молочной железы, так как они имеют большой риск перерождения в злокачественные новообразования.
К факторам рискам заболевания раком груди относят:
- наследственный фактор;
- наличие мастопатии, проявлением которой являются и любые виды кистозных образований груди;
- ранее прекращение менструального цикла;
- прием гормонов;
- неправильный образ жизни (курение и алкоголь);
- лишний вес;
- наличие таких заболеваний как проблемы со щитовидной железой или сахарный диабет.
Риск заболевания раком молочной железы у каждой женщины возрастает с возрастом. Поэтому, чем старше женщина, тем больше внимания она должна уделять своему здоровью и обязательно регулярно посещать маммолога.
Как происходит лечение?
Такая форма кисты, в отличие от иных разновидностей кистозных образований, не лечится медикаментозной терапией. Для ее лечения применяется либо пункция, либо хирургическая операция. Выбор метода зависит от результатов биопсического исследования, которое всегда назначается при атипичной кисте.
Если анализ показал отсутствие раковых клеток, то достаточно проведения пункции, а если онкологический фактор присутствует, то необходима операция.

Такой метод относится к единственному консервативному способу лечения атипичного кистозного образования. Проводится данная процедура под контролем УЗИ.
- Заключается она в ведении в полость кисты иглы и откачивание из нее всей жидкости.
- Затем в кистозное образование вводят специальный раствор, который способствует уничтожению образования.
- После этого женщина обязательно становится на учет и должна регулярно проходит обследование.

Чаще всего для удаления таких образований используют лапароскопию. Данная операция проводится под общим наркозом.
Во время нее хирург делает два надреза, в которые будут вводиться лапароскоп и хирургические инструменты.
Лапароскоп, используемый в этой операции, является специальным прибором с видеокамерой, дающий возможность хирургу видеть на экране все свои действия. После введения лапароскопа, врач при помощи инструмента удаляет кисту.
Диагностика заболевания
- Диагностика такого образования всегда начинается со сбора анамнеза и пальпационного осмотра. Во время такого осмотра врач оценивает общее состояние груди и кожных покровов, проверяет, не увеличены ли лимфатические узлы и нет ли выделений из сосков.
Точность такой процедуры оценивают приблизительно в 90-95%. Это исследование позволяет не только установить наличие образования, но и увидеть утолщения его стенок, что может являться признаком его атипичности. Еще одним исследованием новообразования является УЗИ. Такой способ диагностики характеризуется высокой эффективностью.
Его преимуществом является то, что он безвреден для организма и позволяет изучить внутренние стенки новообразования и определить действительно ли она является атипичной. Еще одним исследованием, которое может назначаться пациентке для точной постановки диагноза, является пневмоцистография. Для проведения такого анализа берут тонкую иглу и вводят ее в кистозное образование для выкачивания из него жидкости.
Потом в кисту вводится воздух и пациентке делается рентген, который дает возможность увидеть состояние внутренних стенок полости. Завершающей диагностической процедурой является биопсия кисты, осуществляемая тонкой иглой. Образец содержимого кисты отправляется на исследование, после чего специалист узнает вид образования и есть ли в нем признаки онкологии.
Чаще всего результат биопсии атипичной разновидности показывает наличие в содержимом крови и большого количества клеток.
Атипичная киста является самым опасным видом кистозных образований, потому что среди такой разновидности самый большой процент перехода этого заболевания в рак. Для того чтобы снизить риск возникновения такой проблемы очень важно регулярно посещать маммолога и следовать всем его рекомендациям.

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
Читайте также:

