Аляев ю г опухоль почки



Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
По данным урологической клиники ММА им. И.М. Сеченова, нефролитиаз отмечается у 11,1% больных с опухолью почки. Сочетание опухоли почки и камня противоположного мочеточника мы наблюдали у 5 (0,6%) больных. Определение рациональной и эффективной тактики лечения у этой категории больных имеет важное практическое значение, так как клинические проявления нефролитиаза и связанные с ним осложнения (атака острого пиелонефрита, анурия, развитие гидронефротической трансформации) могут развиться в оставшейся почке после нефрэктомии по поводу опухоли (Ю.Г. Аляев, Е.И. Андриеш, 1992; М.Ф. Трапезникова и соавт., 1995). При сочетании опухоли и камня мочеточника на противоположной стороне следует в первую очередь определить последовательность проведения лечебных мероприятий. Мы считаем, что оперативное вмешательство по поводу опухоли (нефрэктомия или органосохраняющая операция) должно осуществляться только после восстановления пассажа мочи с противоположной стороны. Приводим наблюдение сочетания опухоли почки больших размеров и камня противоположного мочеточника.
Больная, 33 года, поступила в урологическую клинику ММА им. И.М. Сеченова в ноябре 1999 г. с жалобами на тупую боль в поясничной области слева. Впервые приступообразную боль в поясничной области отметила в 1996 г. При обследовании выявлен камень правой почки. В октябре 1999 г. стала отмечать тупую боль в поясничной области слева, имел место эпизод тотальной макрогематурии с червеобразными сгустками.
При поступлении состояние удовлетворительное, АД 130/80 мм рт. ст., живот мягкий, безболезненный, в левой подреберной и подвздошной области прощупывается малоподвижное, с неровной поверхностью, плотное объемное образование. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание не нарушено.
Анализ крови: эритроциты - 4,5 млн, Нв - 11,9 г %, лейкоциты - 8500, СОЭ - 23 мм/ч, содержание в сыворотке крови мочевины - 7 мг %, креатинина - 1,2 мг %, мочевой кислоты - 5 мг % , глюкозы - 121 мг %. Анализ мочи: лейкоциты 2-5 в поле зрения, эритроциты - единичные в поле зрения, рН - 5, уд. вес 1004 - 1017 при диурезе 650 мл.
При УЗИ справа определяется выраженная дилатация чашечно-лоханочной системы - лоханки до 3,5 см, чашечек до 3 см (рис. 1).
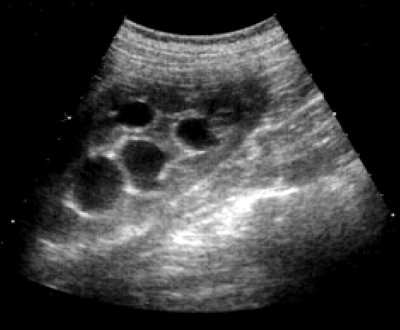
Рис. 1. Дилатация чашечно-лоханочной системы правой почки.
Слева всю почку занимает объемное образование неоднородной структуры размером 14 х 7,5 см (рис. 2).
I. Общие положения
Опухоли почки представляют собой многочисленную группу но вообразований различной морфологической структуры. Они могут быть доброкачественными или злокачественными. Наиболее часто встречается почечно клеточный рак (ПКР) , который развивается из эпителия проксимальных извитых канальцев. Опухоли почки состав ляют около 3% всех новообразований, причем в последние десятиле тия частота их выявления значительно возросла (по некоторым данным, более чем в 2 раза). Вероятно, это обусловлено широким применением ультразвукового исследования (УЗИ) и компьютерной томографии (КТ), которые позволяют диагностировать бессимптом ный рак почки на ранних стадиях (в 25–30% случаев). Более отчетли во стала определяться характерная черта данного заболевания: у зна чительной части больных оно прогрессирует медленно, ежегодно опухоль увеличивается на 1–2 см. На долю рака приходится 85–90% всех злокачественных опухолей почки. Среди доброкачественных но вообразований почки, составляющих 6–8%, преобладают ангиомио липома, аденома и онкоцитома. Несмотря на попытки определения доброкачественной или злокачественной природы опухолей почки на основании результатов ультразвуковых или рентгенологических методов, окончательный диагноз можно поставить только с помощью морфологического исследования.
В среднем заболеваемость раком почки составляет 4 на 100 000 на селения. Мужчины болеют в 2 раза чаще, чем женщины. Пик заболе ваемости у них приходится на возраст старше 50 лет, а у женщин – на 3 е и 4 е десятилетия жизни. При обнаружении опухоли почки у де тей в первую очередь следует заподозрить опухоль Вильмса. Частота других опухолевых поражений почек в детском возрасте крайне низ кая. У взрослых, напротив, опухоль Вильмса встречается редко (в 0,5–1% случаев). Опухоль Вильмса (нефробластома) была описана Максом Вильмсом в 1899 г. Из группы нефробластом выделены мезобластическая нефрома и нефробластоматоз. Происхождение
опухоли связано с нарушением пролиферации метанефрогенной бла стемы. В литературе описано всего около 170 случаев опухоли Вильм са у взрослых, максимальный возраст больного составил 85 лет. Для заболевания характерно длительное бессимптомное течение, вслед ствие чего образование достигает больших размеров и может манифе стировать метастазами (чаще всего в легкие) или видимой на глаз асимметрией живота. Возможные трудности диагностики данного за болевания у взрослых могут быть связаны с тем, что больные зачастую поступают в стационар в тяжелом состоянии, с раковой интокси кацией и кахексией, метастазами в различные органы и объемным образованием в брюшной полости, включающем опухоль почки, уве личенные регионарные лимфатические узлы, подпаянные петли кишечника и инфильтрированный сальник. Все это в сочетании с низ кой частотой развития опухоли Вильмса у взрослых может значитель но затруднять выявление первичного очага опухолевого процесса.
Этиология опухолей почки достоверно не известна. К факторам риска их развития относятся курение, травма почки, контакт с нитро зосоединениями, циклическими углеводородами и асбестом, а также злоупотребление анальгетическими препаратами, длительный гемо диализ (у больных с хронической почечной недостаточностью) и не которые заболевания, приводящие к нефросклерозу (включая арте риальную гипертензию, сахарный диабет, нефролитиаз, хронический пиелонефрит и т.д.). При выявлении указанных факторов целесооб разно выполнять скрининговые УЗИ даже при отсутствии у больных жалоб, характерных для опухоли почки.
Генетические исследования у больных с ПКР продемонстрировали возможность транслокации хромосом 3 и 11. Определенное значение в развитии рака почки имеют наследственные факторы , причем на следуется не само новообразование, а предрасположенность к нему. Например, у больных с такими наследственными заболеваниями, как болезнь Гиппеля–Линдау и болезнь Бурневиля–Прингла (тубероз ный склероз), помимо нарушений эмбриогенеза, имеется генетичес кая предрасположенность к ПКР. Опухолевый процесс у них зачас тую двусторонний и мультифокальный, а очаги опухолевого процесса чередуются с кистами.
Морфогенез ПКР включает развитие диффузного нефросклероза; появление в фокусах склероза предраковых изменений эпителия в виде очаговой гиперплазии нефроцитов с возникновением диспла зии, сопровождающейся генетической нестабильностью и повреж дениями генома эпителиальных клеток; возникновение маленьких
эпителиальных опухолей, одни из которых изначально представляют собой ПКР, а другие – аденомы; прогрессирование опухоли с нарас танием гетерогенности опухолевых клонов, которая выявляется при исследовании ДНК.
Существует несколько клинико морфологических форм ПКР: свет локлеточный (встречается наиболее часто), зернисто клеточный , же лезистый (обычная аденокарцинома), саркомоподобный (веретенокле точный и полиморфно клеточный). Возможно также сочетание гистологических вариантов ( смешанно клеточный рак).
II. Клинические проявления
Симптомы рака почки чрезвычайно многообразны. Они делятся на ренальные и экстраренальные.
Ренальные симптомы включают классическую триаду : гематурию, боль и пальпируемое образование в подреберье.
Однако данная клиническая картина свойственна далеко зашед шему опухолевому процессу и наблюдается лишь у 8% больных. Со четание боли и гематурии возможно также при нефролитиазе. Диф ференциально диагностическим признаком при этом является последовательность развития симптомов. Так, при нефролитиазе воз никает почечная колика с последующим появлением крови в моче. При опухоли почки колика развивается на фоне тотальной безболе вой макрогематурии вследствие обтурации мочеточника сгустком кро ви. Тем не менее боль при раке почки обычно ноющая.
Тотальная безболевая макрогематурия может возникать внезапно и также неожиданно прекращаться. Она обусловлена разрывом вари козно расширенных вен форникальной зоны. При этом в моче появ
ляются сгустки крови червеобразной формы, которые представляют собой свернувшуюся кровь, принявшую форму мочеточника. При появлении крови в моче показана цистоскопия с целью определения источника кровотечения.
Пальпируемое образование в подреберье , как правило, свидетель ствует о запущенности опухолевого процесса, но может стать и пер вым симптомом заболевания. При этом признаки опухоли почки (плотность, бугристость) выявляются далеко не всегда. При локали зации новообразования в верхнем сегменте почки и смещении ее кни зу может пальпироваться неизмененный нижний сегмент.
Рак почки у мужчин может сопровождаться развитием варикоцеле , которое обусловлено сдавлением яичковой вены опухолью или ее пе регибом вследствие смещения почки книзу. При опухолевой инвазии или тромбозе яичковой вены варикоцеле наблюдается как в орто , так и в клиностазе. При перегибе яичковой вены варикоцеле, как пра вило, исчезает в горизонтальном положении. Появление варикоцеле в зрелом возрасте, а также развитие варикоцеле справа позволяет за подозрить опухоль почки.
Экстраренальные симптомы опухоли почки включают анорексию, кахексию (которые могут быть не связаны с интоксикацией), лихо радку, гематологические (включая диспротеинемию) и неврологичес кие (нейромиопатия) нарушения, эндокринопатии, дерматозы и по ражение суставов. Улучшение диагностики сделало экстраренальные симптомы типичным проявлением ПКР. В настоящее время появи лись иммунологические методы ранней диагностики опухолей поч ки, основанные на определении в крови активных пептидов с прояв лениями паранеопластического синдрома.
Лихорадка при ПКР объясняется выделением эндогенных пи рогенов (например, интерлейкина 1) и редко связана с присоедине нием вторичной инфекции. Пирогены синтезируются в лейкоцитах, проникают через гематоэнцефалический барьер и воздействуют не посредственно на нейроны передней гипоталамической облас ти (центр терморегуляции). Эти нейроны имеют специфические рецепторы, при контакте которых с пирогенами активизируется аде нилатциклазная система. В клетках увеличивается количество цикли ческого аденозинмонофосфата, который изменяет чувствительность нейронов центра терморегуляции к холодовым и тепловым сигналам к холодовым чувствительность повышается, а к тепловым снижается.
Было доказано, что эндогенные пирогены могут высвобождать лак тоферрин . Этот гликопротеин содержится в большинстве жидкостей
организма и в полиморфно ядерных лейкоцитах. Он связывает двух валентное железо, удаляя его тем самым из циркуляции. Этот эффект является одной из основных причин развития анемии . Анемия может быть обусловлена также токсическим воздействием опухоли почки на костный мозг с угнетением его функции.
При выявлении эритроцитоза не стоит торопиться с диагнозом эрит ремии. Нарушение венозного оттока из почки, обусловленное тромбо зом магистральной почечной вены, способствует усилению продукции эритропоэтина , который стимулирует красный росток костного мозга.
Тромбоз и сдавление почечных вен опухолью или увеличенными забрюшинными лимфатическими узлами приводят к развитию арте риальной гипертензии . Необходимо отметить, что повышение артери ального давления часто отмечается без венозного стаза и может быть обусловлено компрессией интраренальных сосудов.
В 1961 г. Штауффер впервые описал обратимую дисфункцию пече ни у больных ПКР. Синдром Штауффера включает в себя повышение уровня щелочной фосфатазы и непрямого билирубина в крови, удли нение протромбинового времени и диспротеинемию (повышение уровня α 2 и γ глобулинов). Гистологически определяются пролифе рация купферовских клеток, печеночно клеточная пролиферация и фокальные некрозы. Синдром не специфичен для ПКР. Его патоге нез до конца не известен. Среди возможных причин отмечается пе ченочно токсический фактор , который либо продуцируется самой опухолью, либо образуется в ответ на ее появление. Теорию печеноч но токсического фактора подтверждает нормализация функции пе чени после нефрэктомии. Следует отметить, что синдром Штауффе ра до начала лечения не имеет прогностического значения. Однако сохранение патологических изменений печеночной функции или их повторное появление свидетельствует о рецидиве опухоли.
Гиперкальциемия без поражения костей служит одним из проявле ний паранеопластического синдрома. Возможные причины ее разви тия включают образование эктопического паратгормона, воздействие витамина D, его метаболитов, простагландинов, фактора активации остеобластов и факторов роста. Имеются также доказательства, что медиатором служит вещество, подобное паратгормону (ВПП), которое имитирует ряд биологических эффектов нормальной молекулы парат гормона. Так, ВПП увеличивает реабсорбцию кальция в дистальных извитых канальцах и уменьшает реабсорбцию фосфора в проксималь ных извитых канальцах, а также вызывает резорбцию кальция из кост ной ткани. Все это приводит к повышению уровня кальция в сыворотке.
III . Классификация почечно-клеточного рака
В настоящее время наиболее распространены две классификации ПКР: классификация Robson и TNM классификация.
Стадия I: опухоль не выходит за пределы фиброзной капсулы почки.
Стадия II: опухоль прорастает в паранефральную клетчатку, но не выходит за пределы фасции Героты.
Стадия III: местное распространение опухоли: А) в почечную или в нижнюю полую вену;
B) в регионарные лимфатические узлы;
C) в вены и в регионарные лимфатические узлы.
Стадия IV: прогрессирование опухолевого процесса:
А) поражение прилегающих органов (за исключением надпо чечника);
B) отдаленные метастазы.
TNM классификация (1988)
Первичная опухоль (Т)
Т Х – первичную опухоль оценить невозможно. Т 0 – признаков первичной опухоли нет.
Т 1 – опухоль ≤ 2,5 см в наибольшем диаметре, не выходящая за пре делы фиброзной капсулы почки.
Т 2 – опухоль > 2,5 см в наибольшем диаметре, не выходящая за пре делы фиброзной капсулы почки.
Т 3 – опухоль прорастает в крупные вены, или в надпочечник, или в паранефральную клетчатку, но не выходит за пределы фасции Героты.
Т 3а –опухоль прорастает в надпочечник или в паранефральную клет чатку в пределах фасции Героты.
Т 3b –опухоль распространяется в почечную вену или в нижнюю по лую вену.
Т 4 – опухоль выходит за пределы фасции Героты. Регионарные лимфатические узлы (N)
N X – оценить состояние регионарных лимфатических узлов невоз можно.
N 0 – метастазы в регионарные лимфатические узлы отсутствуют.
N 1 – имеется одиночный метастаз в лимфатический узел, размеры которого не превышают 2 см.
N 2 – имеется одиночный метастаз или множественные метастазы в лимфатические узлы, размеры которых составляют от 2 до 5 см.
N 3 – имеются метастазы в лимфатические узлы > 5 см в диаметре. N.B.: а) прорастание первичной опухоли в лимфатический узел клас
сифицируется как метастаз в лимфатический узел; б) метастаз в любой нерегионарный лимфатический узел клас сифицируется как отдаленный метастаз.
Отдаленные метастазы (М)
М Х – судить о наличии отдаленных метастазов невозможно. М 0 – отдаленных метастазов нет.
Полный текст:
- Аннотация
- Об авторах
- Список литературы
- Cited By
1. Аляев Ю.Г., Крапивин А.А. Резекция почки при раке. М.: Медицина, 2001.
2. Аляев Ю.Г., Крапивин А.А. Выбор диагностической и лечебной тактики при опухоли почки. Москва -Тверь: Триада, 2005.
3. Аляев Ю.Г., Глыбочко П.В., Григорян З.Г., Газимиев М.А. Органосохраняю-щие операции при опухоли почки. М.: ГЭОТАР-Медиа, 2009.
4. Григорян З.Г. Опухоль почки при заболеваниях или отсутствии противо-положной. Дис. … докт. мед. наук. М., 2007.
5. Матвеев В.Б. Хирургическое лечение двустороннего рака почек. В кн.: Кли-ническая онкоурология. Под ред. Б.П. Матвеева. М., 2003; с. 158-62.
7. Grimaldi G., Reuter V., RussoP. Bilateral non-familial renal cell carcinoma. Ann Surg Oncol 1998;5(6):548-52.
8. Хаимчаев Я.С., Набиев Ю.Н. Резекция почки при раке. Урол нефрол 1980;(1):47-51.
9. Parker R.M., Timothy R.P., Harrison J.H. Neoplasia of the solitary kidney. Trans Am Ass Genitourin Surg 1968;60:108-21.
10. Topley M., Novick A.C.,Montie J.E. Long-term results following partial nephrectomy for localized renal adenocarcinoma. J Urol 1984;131(6):1050-2.
11. Henriksson C., Geterud K.,Aldenborg F. et al. Bilateral asynchronous renal cell carcinoma. Computed tomography of the contralateral kidney 10-43 years after nephrectomy. Eur Urol 1992;22(3):209-12.
12. Аляев Ю.Г. Расширенные, комби-нированные и органосохраняющие операции при раке почки. Дис. докт. мед. наук. М., 1989; с. 212-408.
13. Аляев Ю.Г. Рак почки. Пленум правления Всероссийского общества урологов. Кемерово, 1995.
14. Давыдов М.И., Матвеев В.Б. Хирургическое лечение местно-распространенного и метастатического рака почки. М.: РОНЦ им. Н.Н. Блохи-на РАМН, 2002.
15. Лопаткин Н.А., Мазо Е.Б., Ярмо-линский И.С. Хирургия рака един-ственной и обеих почек. Урол нефрол 1983;(5):7-16.
16. Лопаткин Н.А., Козлов В.П.,Гришин М.А. Рак почки: нефрэк-томия или резекция? Урол нефрол 1992;(4-6):3-5.
17. Матвеев В.Б., Матвеев Б.П., Волко-ва М.И. и др. Роль органосохраняюще-го хирургического лечения рака почки на современном этапе. Онкоурология 2007;(2):5-11.
18. Переверзев А.С., Щукин Д.В.,Илюхин Ю.А., Мегера В.В. Оператив-ное лечение двустороннего почечноклеточного рака. Урология 2003;(2):7-12.
19. Степанов В.Н., Колпаков И.С. Консервативная хирургия при опухолях паренхимы почек. Урол нефрол 1995;(6):16-8.
20. Kessler O.J., Livne P.M., ServadioC. Bilateral asynchronous renal cell carcinoma: treatment approach. Isr J Med Sci 1993;29(11):721-5.
21. Klein E.A., Novick A.C. Nephronsparing surgery for renal cell carcinoma. Comprehensive textbook of genitourinary oncology. Baltimore, 1996; p. 207-17.
22. Kozlowski J.M. Management of distant solitary recurrence in the patient with renal cancer. Contralateral kidney and other sites. Urol Clin North Am 1994;21:601-24.
23. Muraro G.B., Dami A., Farina U.,Petacchi D. Bilateral asynchronous renal cell carcinoma: treatment approach. Isr J Med Sci 1993;29(11):721-5.
24. Novick A.C. Partial nephrectomy for renal cell carcinoma. Urology 1995;46(2):149-52.
25. Novick A.C. Nephron-sparing surgery for renal cell carcinoma. Br J Urol 1998;153:1409-14.
26. Pahernick S., Roos F., Wiesner C.,Thuroff J.W. Nephron-sparing surgery for renal cell carcinoma in a solitary kidney. World J Urol 2007;25(5):513-7.
27. Zincke H., Swanson S.K. Bilateral renal cell carcinoma: influence of synchronous and asynchronous occurrence on patient survival. J Urol 1982;128(5):913-5.

Контент доступен под лицензией Creative Commons Attribution 4.0 License.











Опухоль почки у больных мочекаменной болезнью: современное состояние проблемы
Наряду с увеличением во всем мире абсолютного числа больных опухолью почки и мочекаменной болезнью в последнее время прослеживается четкая тенденция к увеличению числа пациентов, у которых определяется сочетание этих двух заболеваний. Анализ литературы выявил ряд неразрешенных вопросов, в том числе выявление причинно-следственной связи между этими патологическими состояниями и определение рациональной лечебной тактики при их сочетании, что диктует необходимость тщательного изучения этой проблемы.
За последние несколько десятилетий определяется четкая тенденция к неуклонному росту числа больных с заболеваниями органов мочеполовой системы, что связано не только с истинным ростом заболеваемости, но и с качественным улучшением, а также внедрением принципиально новых диагностических аппаратов и методик, увеличением и продолжающимся ростом средней продолжительности жизни, старением популяции в целом в подавляющем большинстве развитых и развивающихся стран. Почечно-клеточный рак (ПКР) составляет 2–3% от всех злокачественных новообразований и около 90% среди всех новообразований почек. Соотношение мужчин и женщин, страдающих ПКР, составляет около 1,5:1, а заболеваемость растет с возрастом, достигая плато в возрастной группе 60–75 лет [1, 2]. Во всем мире ежегодно регистрируется около 270 тыс. новых случаев ПКР, и около 116 тыс. пациентов умирают от ПКР. Только в США за 2010 г. было зарегистрировано 58 тыс. новых случаев ПКР, около 13 тыс. пациентов умерли от этой патологии за тот же год [3]. В Европе в 2012 г. зарегистрировано около 84,4 тыс. новых случаев ПКР и 34,7 тыс. смертей, причиной которых послужил ПКР [4]. Общий показатель выявляемости ПКР для Европы равен 14,5 на 100 тыс. населения для мужчин и 6,9 на 100 тыс. для женщин. Таким образом, по крайней мере от 20 до 40% пациентов с впервые выявленным ПКР умирают от этого заболевания [3]. В 2011 г. в России было выявлено 19 657 новых случаев опухоли почки (ОП). Прирост показателя заболеваемости с 2000 по 2011 г. составил 31,81% с ежегодным темпом роста в 2,71% [5]. В целом за последние 20 лет отмечено повышение заболеваемости примерно на 2% во всем мире [6]. В то же время смертность от ПКР имеет тенденцию к постоянному снижению [3]. Данный факт в большей степени связан с более ранней, зачастую случайной диагностикой опухолей маленьких размеров по результатам обследования с использованием различных методов визуализации. Как следствие снижения смертности возросла и 5-летняя выживаемость после проведенного лечения по поводу ПКР [7].
Мочекаменная болезнь (МКБ) остается самой распространенной урологической патологией. Согласно данным нескольких популяционных исследований, распространенность МКБ в мире варьируется от 3,5 до 9,6% [8]. Риск развития МКБ в течение жизни составляет 1–5% в странах Азии, 5–9% в Европе, 10–15% в США и 20–25% в странах Ближнего Востока. Самая низкая распространенность МКБ – в Гренландии и Японии [9]. По данным официальной статистики, в 2012 г. показатель заболеваемости уролитиазом на 100 тыс. населения по РФ составил 550,5, а абсолютное число зарегистрированных пациентов – 787 555 [10]. При этом доля МКБ среди всех урологических заболеваний составила около 40% [11]. В то же время заболеваемость МКБ в последние годы имеет тенденцию к неуклонному росту. Согласно National Health and Nutrition Examination Survey, в США в 2012 г. доля больных МКБ составила 10,6% среди мужчин и 7,1% среди женщин по сравнению с 6,3 и 4,1% соответственно в 1994 г. [12]. В РФ прирост количества заболевших МКБ в 2012 г. по сравнению с 2002 г. составил 25,1% [10].
Наряду с увеличением количества больных ОП и МКБ прослеживается четкая тенденция к увеличению пациентов, у которых определяется сочетание этих двух заболеваний [13]. По данным разных авторов, у пациентов с ОП МКБ выявляется в 0,9–11,1% случаев [13–17]. Существуют противоречивые данные о причинно-следственной связи развития ПКР у больных МКБ. Ряд исследователей отметили повышенный риск развития ПКР у больных МКБ [18–20], однако другие авторы никакой взаимосвязи между МКБ и риском развития ПКР не выявили [21]. С целью оценки риска развития ПКР у больных МКБ в 2014 г. проведен крупнейший мета-анализ, включивший 7 исследований и 62 925 пациентов с анамнезом МКБ [22]. Установлена статистически значимая связь между МКБ и ПКР с общим 1,76-кратным увеличением риска развития ПКР по сравнению с больными без МКБ в анамнезе. Кроме того, анализ подгрупп обнаружил, что МКБ была связана с повышенным риском развития ПКР только у мужчин, но не у женщин (10,6 против 7,1% соответственно). Наиболее вероятной причиной повышенного риска развития рака почек у пациентов с камнями в почках являются индуцированный камнем инфекционно-воспалительный процесс. Было высказано предположение, согласно которому камни в почках могут вызывать изменения в локальной среде из-за хронического воспаления и инфекции, что впоследствии приводит к уротелиальной пролиферации и развитию злокачественных новообразований [21, 23]. Воспалительные клетки секретируют цитокины и хемокины в ответ на хронический рецидивирующий инфекционно-воспалительный процесс, которые впоследствии способствуют росту опухолевых клеток и прогрессированию злокачественных новообразований. Несмотря на все преимущества данного мета-анализа, в большинстве исследований отсутствует информация о потенциальных факторах развития рака почки, таких как семейный анамнез рака почки, курение, индекс массы тела, особенности питания и профессиональные вредности, каждый из которых потенциально может внести свой вклад в развитие данного заболевания [18]. Также отсутствует анализ методов лечения этих больных. Таким образом, проведенный мета-анализ в лучшем случае смог продемонстрировать ассоциацию заболеваний, но не причинно-следственную связь между МКБ и ПКР [22].
Тем не менее ранняя диагностика сочетанной патологии у этих больных имеет большое практическое значение, так как она определяет выбор тактики лечения. Поражение ипсилатеральной или контралатеральной почки другим сочетанным, но бессимптомным заболеванием нередко не выявляется клиницистами, так как их внимание в большей степени акцентировано на заболевании с активными клиническими проявлениями. Несвоевременная диагностика сопутствующего бессимптомного заболевания может приводить к развитию осложнений МКБ в послеоперационном периоде или прогрессированию опухолевого процесса и выявлению его на более поздней стадии, что может ограничить выбор метода хирургического лечения и ухудшить прогноз. Большое количество вариантов сосуществования этих заболеваний и отсутствие четких рекомендаций по их лечению усложняют определение эффективной тактики лечения каждого конкретного больного, что чрезвычайно важно, так как осложнения, связанные с сопутствующим заболеванием, могут возникнуть в любой момент после оперативного вмешательства по поводу основного заболевания, даже в отсутствие симптомов перед операцией. Принимая во внимание возможное развитие осложнений, ухудшающих прогноз для больного, крайне важно определение характера и последовательность вмешательств [13].
При обсуждении вопросов тактики лечения больных ОП с МКБ в первую очередь необходимо определиться с целесообразностью выполнения органосохраняющей операции. В настоящее время показания к резекции почки при раке расширяются [27]. Многочисленные исследования продемонстрировали, что резекция почки и энуклеация опухоли почки обеспечивают эквивалентные онкологические результаты по сравнению с радикальной нефрэктомией [28, 29]. Это позволило признать проведение резекции почки правомочной не только по абсолютным (двусторонний рак почек, рак единственной почки, рак одной почки при выраженной почечной недостаточности) и относительным (рак почки и поражение противоположной почки при невыраженной почечной недостаточности), но и по избирательным (элективным) показаниям – рак почки при здоровом противоположном органе [30]. Известно, что освобождение мочевых путей от камня не избавляет больного от МКБ, в связи с чем существует угроза нового камнеобразования с возникновением различных осложнений, а также прогрессирующего течения хронического пиелонефрита и хронической болезни почек. Подтверждением служат сообщения о рецидивном камнеобразовании в единственной почке после удаления контралатеральной почки по поводу опухоли. Кроме того, оценка остающейся почки должна быть проведена с учетом длительно существующих фоновых заболеваний, приводящих к структурным изменениям (артериоло- и нефросклероз) в паренхиме как пораженной опухолью почки, так и противоположной [13].
Таким образом, наличие у больного МКБ делает целесообразным проведение органосохраняющей операции по поводу ОП. После определения технической возможности избавления больного от опухоли и камня почки с сохранением органа и выявления отсутствия противопоказаний к такому лечению возникает ряд непростых вопросов. Одномоментное или этапное будет лечение? Какой доступ и какой метод использовать для максимально эффективного и безопасного лечения? В случае этапного лечения в какой последовательности должны быть выполнены операции? Какое время должно быть выдержано между операциями? По поводу какой патологии оперировать в первую очередь и т.д.?
Несмотря на кажущуюся простоту, выбор метода лечения данной категории больных зависит от множества факторов, среди которых в качестве наиболее важных можно выделить следующие:
- клинические проявления заболеваний (макрогематурия, острый пиелонефрит, почечная колика и др.);
- характер поражения (одно- или двустороннее);
- локализация в органе опухоли и камня;
- размеры опухоли и камня;
- количество опухолевых узлов;
- количество камней и их форма (одиночный, множественные, коралловидный);
- плотность и химический состав камня;
- стадия опухолевого процесса;
- наличие обструкции и строение верхних мочевых путей;
- функциональное состояние почек;
- возраст больного;
- сопутствующие хронические заболевания;
- техническая оснащенность операционной и уровень владения хирургической бригады конкретной техникой;
- предпочтение хирурга;
- желание пациента и т.п.
Даже после детального анализа всего внушительного перечня вышеуказанных факторов и определения, казалось бы, оптимальной тактики лечения, последняя может меняться в ходе операции. При определении метода хирургического лечения больных ОП в сочетании с МКБ нередко приходится выбирать между одномоментными, но потенциально более опасными и поэтапными, более безопасными, но требующими дополнительной госпитализации и наркоза вмешательствами. Нередко выбор падает на более безопасный метод.
Таким образом, проведенный анализ литературы, а также наши наблюдения свидетельствуют о наличии ряда неразрешенных вопросов при сочетании ОП и МКБ, что диктует необходимость дополнительного изучения этой проблемы.
1. Lipworth L., R.E. Tarone, J.K. McLaughlin. The epidemiology of renal cell carcinoma. J Urol. 2006;176(6 Pt 1):2353–2258.
2. Chow W.H., Devesa S.S. Contemporary epidemiology of renal cell cancer. Cancer J. 2008;14(5):288–301.
3. Ljungberg B., Campbell S.C., Choi H.Y., Jacqmin D., Lee J.E., Weikert S., Kiemeney L.A. The epidemiology of renal cell carcinoma. Eur Urol. 2011;60(4):615–621.
4. Ferlay J., Steliarova-Foucher E., Lortet-Tieulent J., Rosso S., Coebergh J.W., Comber H., Forman D., Bray F. Cancer incidence and mortality patterns in Europe: estimates for 40 countries in 2012. Eur J Cancer. 2013;49(6):1374–1403.
6. Cho E., H.O. Adami, P. Lindblad. Epidemiology of renal cell cancer. Hematol Oncol Clin North Am. 2011;25(4):651–665.
7. Mason R.J., Abdolell M., Trottier G., Pringle C., Lawen J.G., Bell D.G., Jewett M.A., Klotz L., Rendon R.A. Growth kinetics of renal masses: analysis of a prospective cohort of patients undergoing active surveillance. Eur Urol. 2011;59(5):863–867.
8. Curhan G.C. Epidemiology of stone disease. Urol Clin North Am. 2007;34(3):287–293.
9. Najeeb Q., Masood I., Bhaskar N., Kaur H., Singh J., Pandey R., Sodhi K.S., Prasad S., Ishaq S., Mahajan R. Effect of BMI and urinary pH on urolithiasis and its composition. Saudi J Kidney Dis Transpl. 2013;24(1):60–66.
10. Apolikhin O.I., Sivkov A.V., Moskaleva N.G., Solntseva T.V., Komarova V.A. Analysis of urological morbidity and mortality in the Russian Federation during the10-year period (2002–2012). Eksperimental’naya i klinicheskaya urologiya. 2014;(2):4–12. Russian (Аполихин О.И., Сивков А.В., Москалева Н.Г., Солнцева Т.В., Комарова В.А. Анализ урологической заболеваемости и смертности в Российской Федерации за десятилетний период (2002–2012). Экспериментальная и клиническая урология. 2014;(2):4–12).
11. Apolikhin O.I., Sivkov A.V., Beshliev D.A., Solntseva T.V., Komarova V.A. Analysis of the uronephrological morbidity and mortality in the Russian Federation during the 10-year period (2002–2012) according to the official statistics. Eksperimental’naya i klinicheskaya urologiya. 2010;(1):4–11. Russian (Аполихин О.И., Сивков А.В., Бешлиев Д.А., Солнцева Т.В., Комарова В.А. Анализ уронефрологической заболеваемости в Российской Федерации по данным официальной статистики. Экспериментальная и клиническая урология. 2010;(1):4–11).
12. Scales C.D. et al. Prevalence of kidney stones in the United States. Eur Urol. 2012;62(1):160–165.
13. Alyaev Yu.G. Grigoryan Z.G., Krapivin A.A. Kidney tumors in combination with urolithiasis. A Monograph. M: Klinika urologii MMA im. I.M. Sechenova. 2005. p. 224. Russian (Аляев Ю.Г. Григорян З.Г., Крапивин А.А. Опухоль почки в сочетании с мочекаменной болезнью. Монография. М: Клиника урологии ММА им. И.М. Сеченова. 2005. c. 224).
14. Trapeznikova M.F., Dutov V.V., Urenkov S.B. The treatment of patients with kidney tumors with concomitant kidney stones. Urologiya i nefrologiya. 1995;6:18–22. Russian (Трапезникова М.Ф., Дутов В.В., Уренков СБ. Тактика лечения больных при сочетании опухоли почки и мочекаменной болезни. Урология и нефрология. 1995;6:18–22).
15. Gazymov M.M., Volkov A.N., Gazymova D.M. Renal cancer under the guise of urolithiasis. Plenum Vserossiiskogo obshchestva urologov. Kemerovo. 1995. Р. 59. Russian (Газымов М.М., Волков А.Н., Газымова Д.М. Рак почки под маской мочекаменной болезни. Пленум Всероссийского общества урологов. Кемерово. 1995. C. 59).
18. Chung S.D., Liu S.P., Lin H.C. A population-based study on the association between urinary calculi and kidney cancer. Can Urol Assoc J. 2013;7(11–12):E716–721.
19. Maclure M., Willett W. A case-control study of diet and risk of renal adenocarcinoma. Epidemiology. 1990;1(6):430–440.
20. McCredie M., Stewart J.H. Risk factors for kidney cancer in New South Wales, Australia. II. Urologic disease, hypertension, obesity, and hormonal factors. Cancer Causes Control. 1992;3(4):323–331.
21. Chow W.H., Lindblad P., Gridley G., Nyrén O., McLaughlin J.K., Linet M.S., Pennello G.A., Adami H.O., Fraumeni J.F. Jr. Risk of urinary tract cancers following kidney or ureter stones. J Natl Cancer Inst. 1997;89(19):1453–1457.
22. Cheungpasitporn W., Thongprayoon C., O’Corragain O.A., Edmonds P.J., Ungprasert P., Kittanamongkolchai W., Erickson S.B. The risk of kidney cancer in patients with kidney stones: a systematic review and meta-analysis. QJM. 2015;108(3):205–212.
23. Li W.M., Chou Y.H., Li C.C., Liu C.C., Huang S.P., Wu W.J., Chen C.W., Su C.Y., Lee M.H., Wei Y.C., Huang C.H. Association of body mass index and urine pH in patients with urolithiasis. Urol Res. 2009;37(4):193–196.
24. Volavsek M., Strojan-Flezar M., Mikuz G. Thyroid-like follicular carcinoma of the kidney in a patient with nephrolithiasis and polycystic kidney disease: a case report. Diagn Pathol. 2013;8:108.
25. Manzanilla-García H.A., Lira-Dale A., Rosas-Nava E., Almanza-González M.S. Nephron-sparing surgery for clear cell carcinoma in a solitary functional kidney. Case report and literature review. Cir Cir. 2011;79(2):196–201.
26. Hashimoto K., Tsuji H., Hanai T., Katoh Y., Iguchi M. A case of renal cell carcinoma in a nonfunctioning kidney caused by staghorn calculus. Hinyokika Kiyo. 1998;44(2):93–95.
28. Laryngakis N.A., Guzzo T.J. Tumor enucleation for small renal masses. Curr Opin Urol. 2012;22(5):365–371.
29. Minervini A., Ficarra V., Rocco F., Antonelli A., Bertini R., Carmignani G., Cosciani Cunico S., Fontana D., Longo N., Martorana G., Mirone V., Morgia G., Novara G., Roscigno M., Schiavina R., Serni S., Simeone C., Simonato A., Siracusano S., Volpe A., Zattoni F., Zucchi A., Carini M. SATURN Project-LUNA Foundation. Simple enucleation is equivalent to traditional partial nephrectomy for renal cell carcinoma: results of a nonrandomized, retrospective, comparative study. J Urol. 2011;185(5):1604–1610.
Читайте также:

