Алина рак молочной железы
Анастасии 28 лет. Год назад она закончила лечение от рака груди и согласилась рассказать Onliner свою историю, чтобы показать: жизнь после рака существует. Более того — счастливая жизнь.
— До 27 лет я, конечно, знала, что онкология существует. Но искренне думала, что меня это никогда не коснется.

Когда в поликлинике мне делали биопсию (берут большой шприц, вставляют иголку — и прямо в грудь, без анестезии), я потеряла сознание. Пришлось онкологу нашатырь мне нести. А потом сказали ждать 10 дней — и будет готов результат.

Онколог сказал, что мне придется удалять грудь полностью. Тяжело было это принять. Я каждый день плакала. Долго думала, советовалась с мамой, с женихом, но в итоге согласилась. Меня оперировал Ростислав Киселев — спасибо ему большое, он человечный доктор. Успокаивал меня, объяснял нюансы. В итоге мне вырезали не только грудь, но и лимфоузлы. Операция прошла хорошо.

На химию я ездила на метро, боялась садиться за руль из-за слабости. Представьте: лето, я сижу в парике, мне жарко, ресниц уже нет, на руках синяки от капельниц… И мне кажется, что все, абсолютно все в вагоне смотрят на меня и понимают, что я онкобольная. Такое неприятное чувство.

Честно, я не ожидала такого поступка от мужа. Я ведь специально рассказала ему все в максимально страшных подробностях. А он все равно от меня не отказался.

Пока что я стесняюсь своего тела — такого, каким оно стало после операции. Пробовала ходить в бассейн, но там раздевалки общие. Я прямо в шкафчик этот залажу, только бы никто не увидел меня без купальника. На очередном осмотре онколог посоветовал удалить и вторую, здоровую грудь, чтобы обезопасить себя. А потом сделать операцию по восстановлению груди, вставить импланты. Сама операция бесплатная, но один имплант в среднем стоит около $1500 по курсу. То есть нужно $3000. Это очень большие деньги для нашей семьи. Как собрать такую сумму.
Мне хотелось бы сказать всем женщинам: пожалуйста, не забывайте, не откладывайте, регулярно делайте УЗИ и маммографию! При малейших подозрениях сразу же идите к врачу. Об этом нужно говорить в СМИ постоянно.

— Маммография — наследница рентгена?
— Это самый первый метод лучевой диагностики, который подарил нам Вильгельм Рентген, когда в 1895 году открыл икс-лучи. Изначально о маммографах речь не шла, возможность рентгеновской визуализации молочной железы появилась после изучения удаленного постоперационного материала на обычном рентген-аппарате. Технический прогресс с 1900 года и до наших дней занимался тем, чтобы улучшить качество изображения, а еще — снизить лучевую нагрузку, ведь ткань молочной железы очень чувствительна к излучению. Сначала появились аналоговые маммографы, а начиная с 2000-х годов — цифровые. Сегодня и в Центральной Европе, и в Минске практически все исследования молочной железы проводятся с помощью цифровой аппаратуры.

— Что изменила цифровая эпоха?
Но, несмотря на высокое качество оборудования, опыт и квалификация врача имеют решающее значение. Важно иметь возможность эту квалификацию поддерживать на высоком уровне. Например, в Великобритании, в Лондоне, где я была на стажировке, есть программа по обучению и аттестации врачей-рентгенологов. Есть пакет изображений, врач должен их оценить, а система начислит определенное количество баллов за правильно поставленный диагноз. И доктор тут же увидит, какое место он занимает среди коллег своего района, области, Лондона, всей Великобритании. Это не карательная мера. Смысл в том, чтобы врачи более тщательно подходили к обучению и стандартам. Важный момент — эта программа с помощью видеозаписи может фиксировать, как именно доктор читает снимки: на всех ли изображениях он начинает с соска и ареолы, потом идет по часовой стрелке, рассматривая всю молочную железу, и заканчивает аксиллярным отростком? Если у доктора есть стандарт чтения снимка, вряд ли он что-либо пропустит.
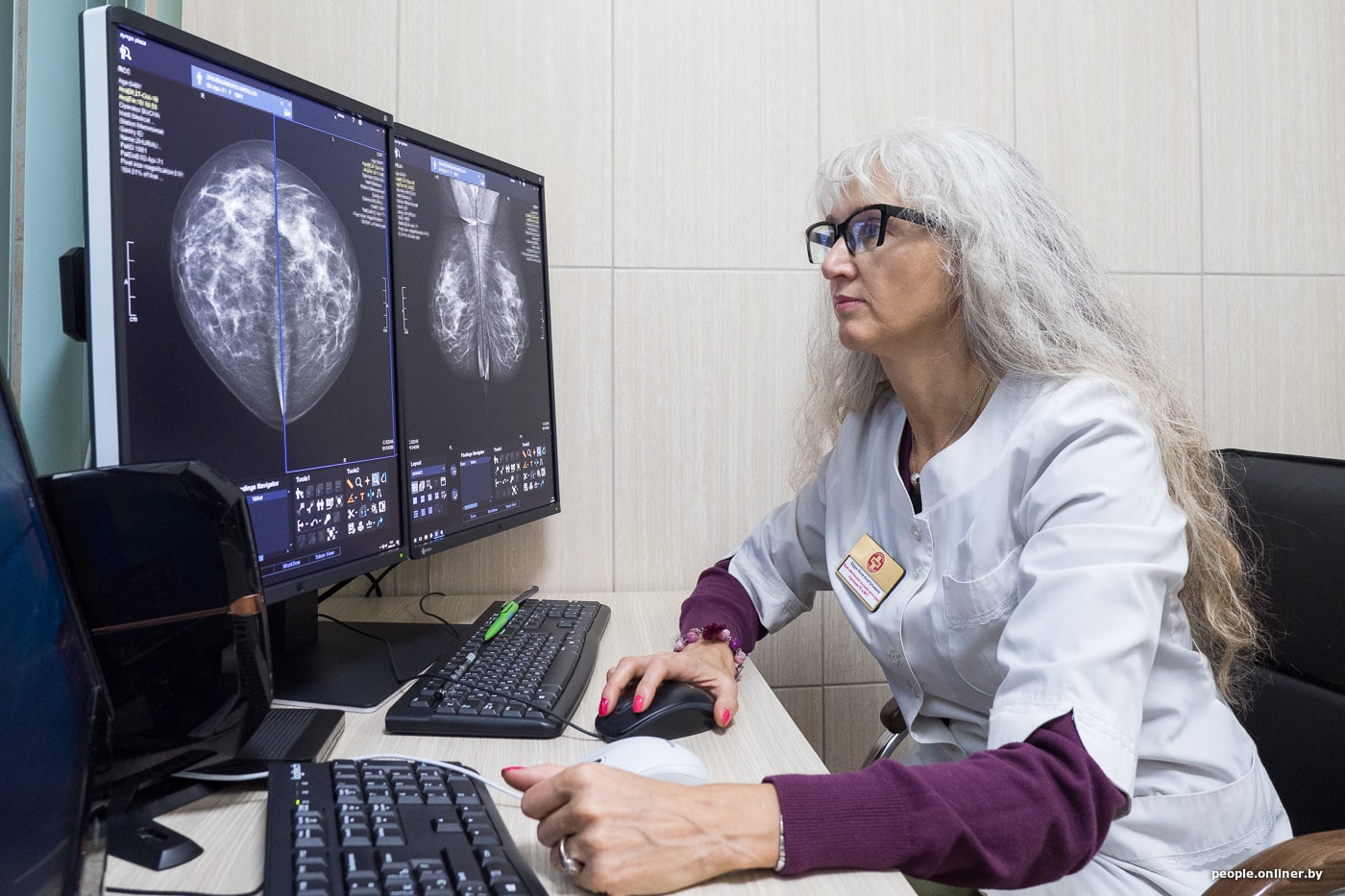
— Многие женщины опасаются, что маммография вредна. Почему-то этот миф очень устойчив. А что на самом деле?
— Это миф, конечно. Любое направление на лучевое исследование (и маммографию в том числе) обосновывается врачом. Цифровые маммографы последнего поколения обладают малой лучевой нагрузкой, которая сопоставима с рентген-исследованием органов грудной клетки.
Наблюдать за состоянием молочных желез нужно начинать с 20 лет. В первую очередь, необходимо раз в год проводить УЗИ молочных желез, а также раз в год посещать маммолога. Это касается тех женщин, которых ничего не беспокоит. Если же что-то беспокоит, то начать нужно с посещения врача-маммолога, который, учитывая возраст пациентки, направит изначально либо на УЗИ, либо на маммографию.
Начиная с 45—50 лет женщина в первую очередь выполняет маммографию с последующей консультацией маммолога, который при необходимости может добавить УЗИ молочной железы. Такая комбинация методов в разном возрастном периоде у женщин обусловлена разным структурным состоянием молочных желез.
— МРТ молочных желез подходит молодым женщинам?
— МРТ — это не метод массового обследования. МРТ молочных желез применяется в трудных диагностических случаях, когда результаты УЗИ и маммографии не совпадают; когда у женщины известен генетический статус: она является носителем BRCA1 и BRCA2; когда в семье было заболевание молочной железы у близких родственников: мамы, родной сестры, тети и так далее.
57-летняя актриса Келли Престон , жена Джона Траволты, умерла от рака груди после двух лет борьбы с заболеванием. О постигшей утрате рассказал Джон Траволта в социальных сетях.
Несмотря на всю опасность рака молочной железы, его можно победить. Например, это получилось у актрисы Джейн Фонды, писательницы Дарьи Донцовой, певицы Кайли Миноуг и других женщин. Киноактриса Анджелина Джоли и вовсе сделала предупреждающую операцию из-за генетической предрасположенности к раку груди (от этого онкозаболевания погибли мать и тетя звезды).
Рак молочной железы — это самое распространенное раковое заболевание у женщин во всем мире. На него приходится 16 процентов всех случаев заболевания раком среди женщин, по данным Всемирной организации здравоохранения.
В России этот показатель также высок. Как сообщает НМИЦ онкологии им. Н. Н. Блохина, ежегодно в стране выявляется около 50 тысяч случаев рака груди, что составляет примерно пятую часть от всех опухолей у женщин. Более 40 процентов случаев диагностируется на поздних стадиях. Каждый год от этого онкозаболевания умирают более 20 тысяч россиянок.
Важно помнить, что ранний скрининг дает шансы женщинам сохранить грудь и обойтись без хирургического вмешательства, уверены в ЦКБ №2 им. Н. А. Семашко. По данным онкологов, только 20 процентов женщин живут пять лет и более, если выявить рак молочной железы не на ранней стадии.
Что влияет на развитие онкологии
На развитие рака молочной железы у женщины (впрочем, от этого вида онкологии могут страдать и мужчины, но в меньшей степени) влияют такие факторы как: гормональный статус, различные хронические заболевания, ожирение, вирус папилломы человека, наследственность и т.д.
Например, если в одной семье по женской линии (бабушка, мама, тетя) была онкология, то последующие поколения девочек находятся в группе риска. Их шанс заболеть раком на 20 процентов больше, поэтому они должны находиться под активным наблюдением специалистов.
Наиболее яркий пример семейной онкологии груди связан с американской актрисой Анджелиной Джоли. Несколько лет назад она удалила молочные железы. Согласно ее анализам, вероятность развития рака груди, от которого умерли бабушка и мама актрисы, составляла 87 процентов. Джоли выбрала радикальное решение, также есть вариант с активным наблюдением и обследованием раз в полгода по персонально разработанному плану.
Отдельно как причину возникновения рака важно отметить вирус папилломы человека: он приводит к развитию различных опухолей в организме. Вирус выявляется у многих людей, примерно у 80 процентов, но его наличие опасно только в активном состоянии — когда иммунитет низкий. Когда иммунитет в порядке, то через два-три месяца после заражения вирус в крови может войти в латентное состояние.
Однако до конца от него избавиться нельзя, кроме этого ВПЧ легко передается. Против вируса существует вакцинация, она проводится до подросткового возраста у девочек. К сожалению, есть данные, что во взрослом возрасте прививка уже не работает. После вакцинации риск развития женской онкологии у девочек снижается до минимума.
Также возрастные изменения могут стать причиной опухоли. 50 лет — средний возраст женщины, когда чаще всего диагностируют рак груди. Но это не исключает более ранних случаев.
Симптомы рака молочной железы
Если опухоль не гормонально зависимая, то будет другой план лечения. Это влияет на диагностирование, которое может продолжаться до двух и более недель.
Хирургическое удаление груди
Потеря груди для женщины является сильным стрессовым фактором. В связи с этим разработано множество техник органосохраняющих операций – с помощью протезов, собственных тканей и т.д. Есть только одно но — у этих операций очень узкие показания.
Если перед онкологами стоит выбор сделать женщине органосохраняющую операцию с высоким риском развития рецидива или удалить железу с низким риском, то решение будет очевидным. Потому что от рецидива рака человек погибает. Органосохраняющую операцию можно сделать только на ранних стадиях развития опухоли, и чем она меньше, тем больше шанс сохранить грудь.
Также в лечении есть важный момент. Женщины с раком молочных желез очень редко подвергаются только хирургическому лечению. В основном это комплексный подход: химиотерапия, лучевая терапия и хирургия. Например, после операции женщина еще должна пройти курс облучения и делать это с протезом нельзя.
В случае с химиотерапией падает иммунитет, установка протеза также исключена, потому что может начаться воспалительный процесс.
Другой вопрос — зачем подвергать женщину лучевой и химиотерапии, если опухоль уже удалена. Затем, что врачи не могут точно знать, не осталось ли у нее микрометастазов. Рак молочной железы относится к высокоагрессивным видам онкологии, способный давать регионарные и отдаленные метастазы. Даже идеально проведенная операция и полное обследование не дает стопроцентной гарантии, что раковых клеток не осталось.
Современные способы лечения
Существует три вида лечения рака: лекарственное, лучевое и хирургическое, эти способы прошли огромный эволюционный путь. Так, операции сейчас проводятся малоинвазивным способом, который обеспечивает минимальное вмешательство в организм. Процедура, как правило, подразумевает использование эндоскопических инструментов. Например, через небольшой разрез можно удалить опухоль, если операция органосохраняющая.
Развитие лучевой терапии позволило больше облучать опухоль, чем окружающие ее ткани. Например, это могут делать такие аппараты как кибер-нож и гамма-нож. Луч установки испаряет только область опухоли, и поскольку границы удаления новообразования очень четкие, то аппарат называют ножом. Окружающие ткани повреждаются минимально.
У лекарственных препаратов тоже произошли существенные изменения. Если раньше химиопрепараты действовали на опухоль, ткани вокруг нее, да и на весь организм в целом, то сейчас разрабатываются целевые препараты. Они действуют на определенные факторы, например опухолевую прогрессию, и очень помогают в традиционной химиотерапии.
Марина Будаева — дизайнер из Сыктывкара. Шесть лет назад началась ее история борьбы с раком молочной железы. Героиня отказывается называть это борьбой и настаивает — это проблема, которую надо решить. Сейчас победа на стороне Марины, и она готова поделиться своей историей с Profilaktika Media.
Тот день я помню, как сейчас: мне 33 года. Я только что вернулась из отпуска и, ничего не подозревая, пошла в душ, где и нащупала уплотнение в груди. Тогда я сильно испугалась, — ведь еще утром ничего не было! — но по старой русской традиции обратилась только через пару дней: авось само пройдет. Не прошло.
В ноябре терапевт направила меня к онкологу и на УЗИ груди, а онколог — уже на УЗИ лимфоузлов и пункцию. Во время пункции узист сказала, что опухоль плохая, и нужна маммография. Окончательный диагноз я узнала спустя три месяца после первой консультации, — 4 февраля — во Всемирный день борьбы с раковыми заболеваниями. Вот такая ирония.
Я никому не рассказывала что прохожу обследование, и сложнее всего было сообщить о диагнозе маме: мой папа умер от рака легких, и я не представляла, какие слова подобрать

Фото с одной из прогулок Марины. Источник — архив автора
В реальном мире не обязательно нести деньги ведрами или цветы охапками — достаточно просто вечером где-нибудь посидеть, выпить чаю или помочь купить продукты. Не надо много.
Усугубляет положение табуирование рака — у нас очень мало информации об этом заболевании. Каждая поликлиника летом забита плакатами про клещей, а про онкологию ни слова. Узнать о своем диагнозе чуть больше зачастую можно только самостоятельно, но и тут ты натыкаешься на рифы — полезных и достоверных источников крайне мало, особенно — в Интернете. Помочь изменить это могут школы пациентов.


Марина после лечения
Как себя вести? Что делать, если ты болен? Что такое химио- и лучевая терапия? Как подготовиться к операции? С чем можешь столкнуться во время лечения? Где что продается? — часть ответов дают врачи, но они не могут всего знать и всего рассказать. Например, волосы выпадают не сразу и не все, а перед выпадением сильно болит кожа головы. Эти ошметки волос везде, как от линяющей собаки — это же бр-р! Перед второй терапией я уже об этом знала и просто побрилась налысо.
А еще психологи — они очень нужны! На всех этапах и особенно — после лечения. Когда тебе ставят диагноз, земля из под ног, и ты не сразу соображаешь, что делать и куда бежать.
Найти психолога легко даже в Сыктывкаре. Найти хорошего психолога — вот это реально проблема. В случае с онкобольными список профессионалов сужается до одной специализации — онкопсихологии.
Волосы выпадают не сразу и не все, а перед выпадением сильно болит кожа головы. Эти ошметки волос везде, как от линяющей собаки — это же бр-р! Перед второй терапией я уже об этом знала и просто побрилась налысо
Доверяйте. Всегда найдутся люди, готовые вам помочь. Их будет немного, но они будут. Не надо бояться врачей. Я не стеснялась спрашивать даже о ерунде, если мне было непонятно. Лучше всего завести блокнот и записывать все, о чем хочется спросить и спрашивать. Врачи и сестры не злые. И другие люди тоже.
Поддержка приходит от людей, от которых ее не ждешь. На первой работе мы долго не могли найти общий язык с коллегой, а когда он узнал, что у меня онкология, писал письма каждый день.
Жизнь — как волна на море: вверх-вниз, вверх-вниз, но если ты научишься ее ловить, многое станет удивительным
- 20 октября 2016
- 71429
- 6



В октябре 2013 года я неожиданно нащупала у себя в груди довольно большое уплотнение, которое появилось как будто мгновенно. Оно меня не беспокоило, не болело, но я всё равно пошла к врачу. В платной клинике, где я наблюдалась, меня осмотрела маммолог-онколог — повода не доверять ей не было. Мне сделали УЗИ, и врач сказала, что это фиброаденома. Я попросила сделать пункцию, но доктор отказала: мол, ничего страшного нет и я могу спать спокойно до следующего визита. Я всегда доверяла специалистам, мне и в голову не приходило сходить куда-то ещё, усомниться, перепроверить. Сейчас, оглядываясь назад, я понимаю, что очень халатно отнеслась к своему здоровью и к самой себе. Я не думала о плохом: раз врач так сказала, значит, всё хорошо.
На следующий осмотр я должна была прийти через три месяца. Я продолжала жить в прежнем режиме, абсолютно не сомневаясь в том, что здорова. Мы с семьёй поехали на море — это был долгожданный отдых в замечательном месте. Именно там я почувствовала боли в области груди — резкие, простреливающие — меня это сильно насторожило и напугало. С того момента эти ощущения стали регулярными. Вернувшись в Москву, я снова обратилась к врачу, но уже в специализированный маммологический центр.
Мой диагноз — рак молочной железы Т4N0M0: у меня была опухоль довольно внушительного размера, но лимфоузлы не были задеты, и метастазы тоже не обнаружили. Тип рака — HER2(+++), 3B стадия. Химиотерапию я проходила в Российском онкологическом научном центре имени Н. Н. Блохина; я попала в КИ — клинические исследования, где проверяли эффективность нового препарата по сравнению с другим существующим на рынке. Лечение шло по плану, который наметила мой химиотерапевт. Мне провели восемь курсов химиотерапии: каждый 21 день мне вводили через капельницу препараты, воздействующие на опухолевые клетки. После всех курсов опухоль существенно уменьшилась.
Потом последовала радикальная кожесохранная мастэктомия с одномоментной реконструкцией тканевым экспандером (временным силиконовым имплантом, объём которого может увеличиваться за счёт заполнения его специальным раствором; позднее его заменяют на пожизненный имплант) — мне удалили левую молочную железу и 13 лимфоузлов. Далее была лучевая терапия (воздействие на опухолевые клетки ионизирующим излучением), и через полгода после мастэктомии мне сделали восстановительную пластику груди. Год после химиотерапии я получала таргетный препарат, который блокирует рост и распространение злокачественных клеток, а также применяется в профилактических целях для предупреждения рецидива.
Сложно было всё — но если физическую боль можно было перетерпеть, то со своим психологическим состоянием приходилось серьёзно работать. Я себя уговаривала, иногда жалела, плакала — делала всё, чтобы моё подавленное состояние не переходило на других. Моя болезнь практически не отражалась на моих родных и близких. Я продолжала жить, как и прежде, усиленно занималась с ребёнком, готовила его к школе. Всегда улыбалась, всегда была позитивна, порой сама утешала родных, ведь им тоже было несладко. Боль от лечения невозможно передать словами — это было очень страшно, очень тяжело, порой мне казалось, что я нахожусь на пределе своих возможностей. Я не знаю, что было тяжелее, — химиотерапия или лучевая терапия: и то и другое я переносила крайне плохо.
Легче всего мне дались две операции — на фоне химиотерапии и лучевой терапии боль от них казалась мне укусами комара. Я очень просила убрать обе груди — я желала избавиться от них, чтобы не осталось ни следа от рака. Я очень благодарна своему хирургу: он не хотел ничего слышать о полном удалении, сказал, что я молодая и что мне ещё жить дальше. Евгений Алексеевич пообещал, что сделает всё как надо, и попросил меня ни о чём не переживать — больше вопросов я не задавала. Сейчас у меня замечательная грудь, очень красивая, очень мне идёт — тем более что бонусом ко всему стало увеличение груди, о котором я сама попросила врача. Моё восприятие себя очень изменилось: я перестала видеть в себе одни недостатки, научилась воспринимать себя адекватно, не обижаться на себя, не ждать, а делать всё сейчас — ведь завтра наступит новый день и придут новые желания. Я полюбила себя — может, не до конца, но я полюбила свое тело, свою новую грудь, шрамы. Мне всё сейчас в себе нравится, несмотря на набранный вес, болезненный вид, отсутствие волос. Я люблю себя, и точка.
Современное лечение рака молочной железы и яичников
О таргетных препаратах для лечения онкологии сегодня говорят все чаще, но мало кто из неспециалистов понимает, что это такое и как они работают. О преимуществах таргетной терапии и о том, почему без регулярных обследований и самообследований груди женщинам все равно не обойтись, рассказывает онколог Светлана Хохлова.

Как часто рак груди передается по наследству?
Насколько рак молочной железы и рак яичников распространены в России?
Действительно, сегодня эта проблема актуальна во всем мире, и Россия не исключение. Рак молочной железы по заболеваемости находится на первом месте среди всех злокачественных опухолей у женщин, а рак яичников - на четвертом месте среди всех онкогинекологических заболеваний. При этом РМЖ - лидирующая причина смертности от рака среди женщин, а рак яичников занимает первое место среди всех злокачественных новообразований женской половой системы.
Какова природа этих заболеваний? Что объединяет рак молочной железы и рак яичников?
Главная общая черта у этих патологий – влияние гормонального фона на яичники и молочные железы. Регуляция процессов, приводящих к возникновению и росту опухоли, при обоих видах рака осуществляется за счет гормонов. Но нередки случаи передачи заболевания “по наследству”. При этом, к слову, наследственный рак молочной железы встречается чаще, чем рак яичников.
В среднем, в мире рак молочной железы, обусловленный мутациями генов BRCA1 и BRCA2, встречается в 25-35% случаев среди наследственных форм рака молочной железы, в зависимости от возрастной категории, и проявляется намного раньше, чем рак яичников. Около 15% больных раком яичников в мире имеют мутацию в генах BRCA. 1 Если говорить о статистике в России, то процент наследственных мутаций среди женщин намного больше: в исследовании 2018 года было показано, что в российской популяции каждая третья пациентка имеет мутацию BRCA. 2
Риск развития онкологической патологии, если женщина является носителем BRCA1 или BRCA2, увеличивается с каждым годом. Так, у носителей мутации BRCA1 к 70 годам жизни риск развития РМЖ составляет 44–78%, а рака яичников — 18–54%. 3
BRCA1/2 (гены рака молочной железы 1/2) - гены, которые отвечают за регуляцию процессов восстановления генетического материала (ДНК) и предупреждают возможную опухолевую трансформацию клеток. При наличии дефектов (мутаций) в этих генах значительно повышается риск развития рака молочной железы и яичников, а также ряда других опухолей.
Кто болеет раком груди и яичников чаще всего
Существует мнение, что раку молочной железы и яичников в большей степени подвержены женщины после 45 лет, поэтому для них рекомендуется более частое обследование молочных желез и органов малого таза. Почему взрослые женщины подвержены большему риску? Какие рекомендации по профилактике вы можете дать?
Риск развития данной патологии с возрастом увеличивается за счет того, что в течение жизни накапливаются всевозможные спонтанные изменения, или мутации, поэтому и вероятность развития заболевания с возрастом увеличивается. Это касается не только онкологических, но и в целом любых болезней.
Если женщина знает о наличии мутации в генах BRCA, то она может пройти скрининговые программы, которые включают в себя маммографию, УЗИ малого таза и тест на определение маркера CA 125. С определенной периодичностью пациентке с имеющейся мутацией в обязательном порядке нужно будет пройти каждый этап скрининга.
Маркер СА 125 – это белок, который обнаруживается на опухолевых клетках эпителия яичников, а также в норме в других органах. Присутствие данного белка в крови в очень высоких концентрациях часто указывает на наличие злокачественной опухоли яичников и реже - некоторых других органов (эндометрия, толстого кишечника, легкого, молочной, поджелудочной железы).
Всем женщинам необходимо минимум раз в год посещать гинеколога, а после 30 лет - раз в год проходить маммографию.
Актуальна ли проблема рака яичников и рака молочных желез для девочек-подростков и детей? В каком возрасте необходимо начинать самостоятельное обследование и проявлять настороженность и внимательность к вопросам женского здоровья?
Для несовершеннолетних скрининговых программ нет. Даже если у девочки болеет мать, и она генетически предрасположена к развитию рака молочной железы или яичников, все равно все возможные программы и консультации (в том числе УЗИ и тест на маркеры) доступны только после 18 лет. Если вдруг возникают специфические симптомы у детей, то нужно обратиться к детскому гинекологу и уже вместе с ним индивидуально подходить к решению проблемы.
Существует мнение, что в результате деторождения у женщин сокращается риск заболевания раком молочной железы и яичников. Так ли это?
Действительно, существует несколько общих популяционных исследований, которые доказывают, что чем больше родов было у женщин, тем ниже риск возникновения рака яичников. Это объясняется тем, что в это время у женщины нет процесса овуляции, то есть яичник не повреждается, что, в свою очередь, снижает шансы развития рака молочной железы и яичников. Это один из гормональных факторов, влияющих на развитие онкологических заболеваний.
В отношении рака молочной железы большое значение имеет возраст первых родов. У женщин, имевших поздние первые роды (в возрасте старше 30 лет) или не имевших родов вообще, риск заболеть РМЖ в 2-3 раза выше, чем у рожавших до 20 лет. 4
Многие женщины репродуктивного возраста используют комбинированные оральные контрацептивы (КОКи). Многие считают, что КОКи являются фактором риска в отношении рака молочной железы и рака яичников. С чем связано данное мнение и верно ли оно?
По результатам некоторых исследований было выявлено, что КОКи могут повышать риск развития рака молочной железы и яичников. Впоследствии, при детальном анализе ученые пришли к выводу, что, наоборот, именно комбинированные противозачаточные препараты снижают риск развития данных патологий. Поэтому каждый гинеколог должен предварительно изучить, какие контрацептивы следует назначить пациентке. Как правило, риск развития рака яичников и рака молочной железы снижают комбинированные и несинтетические оральные контрацептивы.
Новое в лечении онкологических заболеваний
Расскажите, пожалуйста, о передовых научных разработках и инновациях в подходе к лечению опухолей женской репродуктивной системы. За какими вариантами будущее в лечении онкологических заболеваний?
За последние 20 лет ситуация с лечением опухолей женской репродуктивной системы кардинально изменилась. Можно сказать, что персонализированный подход к лечению поспособствовал увеличению средней продолжительности жизни пациентов. В рамках такого подхода, проводят молекулярно-генетическое тестирование опухоли и определяется ее подтип, и уже в зависимости от выявленных нарушений подбирается таргетная терапия.
Таргетные препараты действуют на определенную мишень в опухоли, которая определяет ее рост и распространение. При этом влияние таргетных препаратов, в отличии от химиотерапии, на здоровые ткани минимально. Благодаря этому можно добиться высокого ответа пациента на лечение и снизить токсичность, которая раньше при использовании обычных противоопухолевых препаратов была очень высокой, из-за чего пациенты тяжело переносили лечение. На мой взгляд, будущее именно за персонализированным подходом к лечению в зависимости от молекулярно-генетических факторов.
Применима ли таргетная терапия в лечении рака молочной железы и яичников?
В рамках терапии рака молочной железы на сегодняшний день зарегистрировано большое количество таргетных препаратов для разных подтипов опухоли. Даже при трижды негативном раке молочных желез, для которого раньше не было определено "мишеней" для таргетной терапии, есть группа пациентов с мутацией BRCA, которым может назначаться препараты из группы ингибиторов PARP как вариант эффективного лечения.
Для лечения рака яичников среди таргетных препаратов зарегистрированы антиангиогенный препарат, а при мутации в генах BRCA1/2 - ингибитор PARP.
Антиангиогенные препараты – лекарственные препараты, эффект которых основан на блокировании действия факторов роста кровеносных сосудов. Тем самым процесс образования новых капилляров замедляется, опухоль не получает достаточного количества питательных веществ и, соответственно, не может наращивать свою массу.
PARP – белок, который выполняет функцию восстановления нарушений ДНК. Опухолевые клетки с мутациями в генах BRCA имеют сильную зависимость от эффективной работы этого белка и чувствительны к его ингибиторам (лекарственные препараты, которые нарушают функцию белка). Воздействие PARP-ингибиторов на опухолевую клетку с дефектом системы восстановления ДНК приводит к ее гибели.
Какие признаки могут быть предвестниками рака молочной железы и рака яичников? На что женщина должна обратить внимание?
Онконастороженность должна присутствовать у женщины всегда, начиная с 18 лет. Нужно самой обследовать (пальпировать) молочную железу и ближайшие области. Лимфоузлы в подмышечной области – это зоны метастазирования опухоли молочной железы. Поэтому если определяются какие-то уплотнения в молочных железах или подмышечной области, нужно обратиться к маммологу и сделать биопсию или пункцию, чтобы определить характер этого образования. Иллюстрированные рекомендации по самообследованию молочных желез вы можете найти в интернете.
При раке яичников каких-то особенных внешних проявлений нет. Предпосылками могут стать нарушение менструального цикла и боли внизу живота. Если эти симптомы наблюдаются регулярно, то нужно незамедлительно обратиться к гинекологу, сделать УЗИ, сдать тест на онкомаркеры.
Кроме того, как мы уже обсудили, всем женщинам необходимо минимум раз в год посещать гинеколога, а после 30 лет - раз в год проходить маммографию.
1 Aslop, K. et al. 2012. J Clin Oncol. (30)21, pp.2655-2663; Stavropoulo, A.V. et al. 2013 PLOS One. 8(3), pp.1-10; Pal, T. et al. 2005. Cancer. 104(12), pp.2807-2816
2 OVATAR Tyulyandina A. et al. Cancer Research 2018; 78(13), abstr. 1241.
3 Л.Н. Любченко, Е.И. Батенева. Медико-генетическое консультирование и ДНК-диагностика при наследственной предрасположенности к раку молочной железы и раку яичников. Пособие для врачей. М.: ИГ РОНЦ, 2014. 64 с.
4 Britt et al. Endocr Relat Cancer. 2007;14(4):907?933
Читайте также:

