Сестринский диагноз при раке молочной железы
ЛЕКЦИЯ №3
1. Причины рака молочной железы.
2. Классификация рака молочной железы.
3. Основные клинические проявления.
4. Методы обследования. Роль самообследования и профосмотров в раннем выявлении рака молочной железы.
5. Основные направления комбинированного лечения и планирования сестринского вмешательства на различных этапах лечения.
6. Сестринский уход при лимфодеме.
7. Сестринский уход при опухолевых ранах.
Причины рака молочной железы.
Рак молочной железы – одна из самых частых форм злокачественных опухолей, по частоте эта локализация занимает 2-е место среди раковых заболеваний у женщин.
Факторы риска возникновения рака молочной железы:
ü генетическая предрасположенность (наличие рака у кровных родственников по материнской линии);
ü возраст (чаще у женщин в предклимактерическом и климактерическом периоде);
ü длительный репродуктивный период;
ü особенности детородной функции (чаще у женщин, не живших половой
жизнь, не рожавших или мало рожавших);
ü лактационная функция (чаще у женщин, которые не кормили грудью или кормили мало);
ü избыточное ионизирующее излучение на ткань молочной железы (частые рентгенологические обследования).
Факторами риска в развитии рака молочной железы являются: нездоровый образ жизни, стрессы, воздействие прямых солнечных лучей; механические повреждения молочной железы; аборты, ранние первые менструации (в возрасте до 12 лет), отказ от грудного вскармливания, поздние первые роды (после 30 лет), поздний климакс (после 55 лет); наследственность. По данным Всемирной организации здравоохранения: На рак молочной железы (РМЖ) у женщин приходится 16% всех случаев рака. Это абсолютное лидерство среди других видов злокачественных новообразований. В группе риска по РМЖ находится каждая восьмая женщина, после 40 лет вероятность заболевания повышается. Каждый год в мире выявляется более миллиона случаев заболевания РМЖ. Рак молочной железы успешно излечивается на ранних стадиях, поэтому основным методом борьбы с ним считается превентивная диагностика.
Предраковые заболевания:
ü - дисгормональныезаболевания (мастопатии) – уплотнения, боли после менструации, выделения из соска.
Лечение: нормальная половая жизнь, препараты йодистого калия, витаминотерапия, гормонотерапия.
ü доброкачественные опухоли:
а) фиброаденома (чаще в молодом возрасте), лечение – секторальная резекция и гистологическое исследование.
б) внутрипротоковая киста, внутрипротоковыецистаденомы, молочная киста (галактоцеле), лечение хирургическое.
в) опухоли соска (папилломы, фибромы, ангиомы, дермоидные кисты).
Классификация рака молочной железы.
I.По макроскопическому признаку выделяют три основные формы:
- узловой рак - плотные узлы с бугристой поверхностью, нечеткими контурами. Это самая распространенная форма заболевания;
- рак Педжета - редкая форма заболевания, сначала появляются чешуйки, корочки, под которыми возникает язва или эрозия ярко-малинового цвета, эрозия распространяется на кожу ареолы, затем захватывает большую часть кожи грудной железы. Через 1-3 года появляется узел в тканях железы, и заболевание приобретает агрессивное течение.
II. Классификация рака по стадиям:
I. стадия – опухоль небольших размеров (до 3см), без поражения регионарных лимфоузлов.
II. а стадия – опухоль до 5 см, спаяна с кожей (симптом морщинистости), без поражения регионарных лимфоузлов.
II. б стадия - опухоль до 5 см, спаяна с кожей, с поражением одиночных подмышечных лимфоузлов.
III. стадия – опухоль более 5 см, с прорастанием и изъязвлением кожи, метастазы в региональные лимфоузлы.
IV. стадия - опухоль любого размера с прорастанием в грудную клетку, отдаленные метастазы, обширные изъязвления кожи.
Основные клинические проявления.
Заболевание начинается исподволь, больные случайно обнаруживают уплотнение в грудной железе, чаще в верхненаружном квадранте. Постепенно втягивается и деформируется сосок, происходит деформация молочной железы, появляются серозные или кровянистые выделения из соска, иногда болезненные ощущения в груди.
Методы обследования.
Дата добавления: 2018-04-15 ; просмотров: 540 ;
ЗАДАНИЯ.
ЗАДАЧА №2
У пациентки по поводу рака грудной железы проведена радикальная мастэктомия. В послеоперационном периоде предложено провести 6 курсов химиотерапии. Пациентка расстроена, так как проведенный предоперационный курс химиотерапии перенесла плохо: выпадали волосы, во время химиотерапии отмечала слабость, тошноту, рвоту. В анализе крови отмечалось снижение лейкоцитов до 3х10 9 . В разговоре с медсестрой высказывает сомнение в необходимости проведения химиотерапии.
- Перечислите основные клинические симптомы рака грудной железы.
- Какие методы исследования проводят пациентке для подтверждения диагноза.
- Перечислите удовлетворение каких потребностей нарушено у пациентки.
- Определите проблемы пациентки, сформулируйте приоритетную проблему и цель.
- Составьте план сестринских вмешательств с мотивацией.
6. Наложите повязку на грудную железу.
- К основным клиническим симптомам рака грудной железы относятся:
- увеличение грудной железы
- пальпаторно определяемое опухолевидное образование
- выделение из соска
- увеличение регионарных лимфоузлов
- Маммография, пункционная биопсия, экспресс биопсия удаленной опухоли
- Нарушено удовлетворение потребности – быть здоровым, быть чистым, избегать опасности
- Проблема пациента.
- Выпадение волос.
- Страх перед предстоящей химиотерапией.
Приоритетная проблема – страх перед предстоящей химиотерапией.
Цель :пациентка, убедится в необходимости проведения химиотерапии и настроится на прохождение курса химиотерапии
| 5. Планирование | Мотивация |
| 1. Медсестра 1 раз в день будет проводить беседу с пациенткой в течение 5-10 минут о необходимости лечения химиопрератами, уверяя ее в том, что многие негативные проявления ( тошноту,рвоту) можно сгладить медикаментозной терапией. | - убедить пациентку в возможности снятия негативных проявлений химиотерапии |
| 2. Медсестра убедит пациентку, что после химиотерапии волосы восстановятся. Познакомит пациенту с подобной после проведения ранее химиотерапией, убедит, что временное облысение можно заменить ношением парика. | - моральнопсихологическая поддержка пациента. |
| 3. Медсестра ответит на вопросы пациента в отношении цели проведения химиотерапии, подберет и обеспечит пациента необходимой литературой. | - расширить уровень знаний пациента о возможностях химиотерапевтического лечения |
| 4. Медсестра проведет беседу с родственниками пациентки. | - моральнопсихологическая поддержка пациента |
| 5. К 4-5 дню пациентка согласится с мнением медсестры о необходимости химиотерапии | - определить эффективность мероприятий медсестры |
6. Студент выполнит манипуляцию, согласно алгоритма наложения повязок.
| | | следующая лекция ==> | |
| ЭТАЛОН ОТВЕТА. ЗАДАНИЯ. Какие дополнительные и специальные методы обследования проводились пациенту для подтверждения диагноза | | | ЭТАЛОН ОТВЕТА. В хирургический кабинет поликлиники обратилась женщина 42 лет с жалобами на повышение температуры до 38,60С |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Сестринский процесс при
раке молочной железы.
- · Заболеваемость раком молочной железы в России, как и в большинстве стран Европы и Северной Америки, растет.
- · В структуре онкологической заболеваемости России раку этой локализации принадлвжит первое место с1985 г.
• Во всем мире в2000 г. впервые выявлено более 796 000 случаев рака молочной железы: – в Соединенных Штатах Америки – более 183 000; – в Великобритании – около 26 000.
- В2001 г. в России выявлено 45 257 пациенток со злокачественными новообразованиями молочных желез.
- ·За последние 10 лет ежегодный прирост заболеваемости составляет 5,8%, составляя в общем 31,2%.
- В 17,8% случаев выявляемость связана с профилактическими осмотрами.
• В России у 60,0% рак молочной железы выявлен в 1-11 стадиях, у 26,1% – в 111 стадии и у 12,5% – в 1V ст
- Наиболее высокие уровни заболеваемости и темпы прироста отмечены в возрастных группах 60-64 года (136,5 на 100 000 населения) и 65-69 лет (133,2 на 100 000 населения).
- · В более молодом возрасте: 20-24, 25-29, 30–34, 35-39 – показатели заболеваемости стабилизировались, составляя: 0,59 и 0,67; 3,42 и 3,9; 13,12 и 13,5; 31,59 и 32,5 на 100 000 населения соответственно.
- · Наиболее высокие стандартизованные показатели заболеваемости зарегистрированы в Хабаровском крае – 49,7, Санкт-Петербурге – 48,3 и Москве – 46,4.
- · Злокачественные новообразования молочных желез имеют наибольший удельный вес в структуре смертности – 16,5%.
- · В2000 г. в мире от рака молочной железы умерло около 312 000 пациенток.
- · Ежегодно в США от рака молочной железы погибает 2000 – 3000 женщин.
- · В России от рака молочной железы за 2000 гг умерло 13 000 пациенток.
- · Наибольший повозрастной показатель смертности приходится на 75 и более лет – 86,2 и 70-74 года – 75,8 на 100 000 населения.
- · Самые высокие показатели смертности в2001 г. характерны для Санкт-Петербурга – 23,0, Москвы – 22,6 и Камчатской области – 22,8.
- · Более чем у 66% женщин, заболевших раком молочной железы, отсутствовали важнейшие факторы риска заболеваемости.
- · Из 367 632 находившихся под наблюдением в2001 г. в России больных раком молочной железы 199 408 женщин наблюдались 5 и более лет.
Средний показатель выживаемости при данной патологии в России.
Факторы риска
- Около 66% женщин, страдающих раком молочной железы, не подозревают о существовании факторов риска [Harris JR., 1992].
Факторы, повышающие риск:
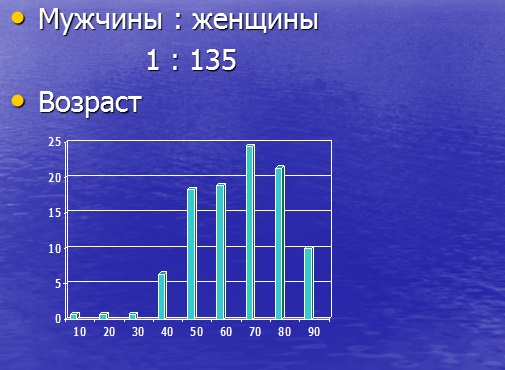
-соотношение заболевших женщин и мужчин равно 135:1.
– наибольшим риском заболеть раком молочной железы отличается возрастная группа 55-65 лег,
– лишь около 10% пациенток относятся к возрасту менее 30 лет.
-раннее менархе (ранее 13 лет) – риск возрастает в 2-2,5 раза; – поздняя менопауза (после 55 лет);
– длительный период климактерии (78% пациенток имеют различные климактерические нарушения .
• Состояние репродуктивной сферы:
– поздние первые роды (риск повышается на 40% в группе, где первая беременность и роды были в возрасте после 25 лет);
– наличие в анамнезе абортов, особенно до первых родов.
– использование во время беременности гормональных препаратов, особенно эстрогенного ряда;
– применение заместительной гормонотерапии в постменопаузальном периоде – спорный фактор риска
- заместительная гормонотерапия несколько увеличивает риск развития рака молочной железы лишь во время ее использования (приблизительно в 2,1 раза);
- по окончании ее применения риск снижается;
• срок использования с минимальным риском – 2 года; – оральные контрацептивы:
- риск минимален;
- некоторое увеличение процента женщин, заболевших раком молочной железы, отмечается при непрерывном использовании контрацептивов 6олее10 лет.
– риск увеличения заболеваемости минимален при низкой пролиферативной активности; – возрастает более чем в 3 раза при атипической пролиферации эпителия.
• Анамнестические данные о другой онкологической патологии:
– в 2 раза выше риск развития рака молочной железы среди пациенток, страдающих карциномой эндометрия или яичников;
– экспозиционная доза 100 рад увеличивает риск рака молочной железы в 3 раза; -лучевая терапия, применяемая при лечении ходжинских лимфом, увеличивает риск заболеваемости раком молочной железы,особенно у молодых пациентокстенденцией к билатеральному поражению.
– употребление алкоголя в дозе 50 мл ежедневно повышает риск заболеть раком молочной железы в 1,4 – 1,7 раза.
- Генетический фактор:
- · О наследственном характере рака молочной железы было сделано предположение после изучения клиничвских особенностей возникновения процвсса:
– средний возраст наследственных форм рака – 44 года, что приблизительно на 10-16 лет выше, чем в популяции;
-кумулятивный риск возникновения рака второй молочной железы за 20-летний период наблюдения при наследственной форме достигает 46%;
– наследственный рак молочной железы может сочетатыя с друпими типами опухолей (интегральный специфический наследственный синдром рака молочной железы).
- · Сейчас установлен генетический субстрат – гены BRCA-1 и ВАСА-2.
– BRCA-1 – цитосомально-доминантный ген, локализованный в 17-й хромосоме:
• экспрессия его увеличивает общий риск до 85%, причем 33-50% в- возрасте до 50 лет и 56-87% – в возрасте до 70 лет. Общий риск в популяции по соответствующим возрастам 2% и 7% соответственно;
- в 28-44% увеличивает риск развития рака
– BCRA-2 локализован в 13-й хромосоме:
- · экспрессия его увеличивает риск до 85%;
- · экспрессия данного гена – фактор риска для развития высокодифференцированного
рака молочной железы с низким митотическим индоксом; – генетически обусловленные синдромы:
- · рак молочной железы + опухоль мозга;
- · рак молочной железы + саркома;
- рак молочной железы + рак легкого + рак гортани + лейкоз;
• SBLA-синдром + саркома + рак молочной железы + лейкоз + карцинома коры надпочечников;
• болезнь GOWDEN + рак щитовидной железы + аденоматозный полип + рак толстой кишки + рак молочной железы;
- болезнь BLOOM + рак молочной железы;
- атаксия-теriеангиоэктазия + рак молочной железы.
- Рекомендации для группы повышенного риска:
– обследование у специалиста начиная с 20-летнего возраста;
-ежегодная маммография с возраста 25-35 лет;
-использование УЗКТ, доплерографии малого таза и обследование на СА 125,
– использование профилактической мастэктомии можно рекомендовать при соблюдении определенных принципов:
- это не экстренное мероприятие;
- возможно в менопаузальном возрасте или у кормящей женщины, имеющей ребенка;
- профилактическая мастэктомия снижает, но не исключает полностью риск заболеть раком молочной железы. Наиболеезначимые исследования:
Потенциальные факторы риска
– между низкокалорийной диетой и низким риском развития рака молочной железы.
– в большей степени является фактором риска в группе постменопаузальных больных.
- · Гипотиреоз.
- · 3аболевания печени.
- · Гипертоническая болезнь.
Факторы, снижающие риск заболеваемости раком молочной железы
- · Ранние первые роды: появление первого ребенка в возрасте ранее 18 лет.
- · Активная обращаемость:
у 37% снижался рискзаболеваемости раком молочной железы при регулярных осмотрах
– кормленые грудью в молодом возрасте позволяет снизить риск развития рака молочной

Рак груди — самая распространенная злокачественная опухоль среди женщин.
По данным ВОЗ, на рак в молочных железах приходится каждый четвертый случай онкологического заболевания в мире. Несмотря на то, что этот вид рака изучен лучше других и хорошо поддается лечению на ранних стадиях, в России смертность от него остается крайне высокой. Что делать, если у вас или кого-то из близких обнаружен рак груди?
О болезни
Каждая клетка нашего организма генетически запрограммирована многократно делиться и затем умирать. Организм контролирует этот процесс и на замену умершим вырабатываются новые клетки. Больные клетки появляются из-за мутации здоровых под воздействием внешних или внутренних враждебных факторов. Злокачественные клетки начинают расти и множиться, в результате чего их количество становится больше и с течением времени опухоль может распространяться на здоровые ткани и метастазировать.
То есть атипичные клетки начинают перемещаться по всему организму и поселяться в разных органах, где приживаются и продолжают активно делиться. Злокачественное новообразование, которое развилось из клеток железистой ткани груди, называют раком молочной железы. К слову, патология встречается не только у женщин, но и у мужчин. У них наблюдается один случай рака груди на 1 000 000 человек в год. Для сравнения, по данным American Cancer Society, риск развития злокачественной опухоли груди среди женщин в США составляет около 12%, то есть заболевает каждая восьмая.
О причинах и факторах риска
Точные причины развития карциномы груди на сегодняшний день до конца не изучены, но выделяют ряд предрасполагающих факторов, которые повышают риск развития патологии. Их можно разделить на две группы: те, которые связаны с образом жизни, и те, на которые повлиять невозможно.
К первой группе относятся пагубные привычки, например, курение. Табачный дым канцерогенен, то есть способен провоцировать возникновение опухоли. Обусловлено это тем, что в сигаретах содержатся относительно малые дозы никотина, отравление им организма происходит не сразу, а постепенно. Накопленные мутации повышают риск перерождения нормальной клетки в опухолевую. Негативное влияние оказывает и алкоголь.
По данным исследования American Society of Clinical Oncology, у женщин, употребляющих спиртные напитки даже в малых дозах и не часто, риск развития патологии груди может повышаться на 4%. Кроме того, повышению рисков способствует длительный прием гормональных контрацептивов (более 10 лет), поздние роды и отсутствие беременностей. Отрицательно сказывается на предрасположенности также недостаток физической активности и избыточный вес.

К факторам риска, на которые повлиять невозможно, относится возраст. Большинство случаев карциномы груди диагностируется у женщин старше 55 лет, у мужчин - после 65 лет. На развитие рака влияет раннее начало менструации (до 12 лет) и поздняя менопауза (после 55 лет). Еще один фактор — наличие в личном анамнезе случаев рака: если патология ранее была диагностирована в одной молочной железе, в будущем существует повышенный риск заболевания в другой. Наследственная предрасположенность, а именно мутации в генах BRCA1 и BRCA2, провоцируют примерно 10% от всех случаев рака в этой локализации. Эти гены играют ключевую роль в поддержании целостности генома, в частности, в процессах восстановления ДНК.
О симптомах
Рак — коварное заболевание, которое долгое время может протекать бессимптомно. Но стоит прислушиваться к своим ощущениям и обращать внимание на изменения груди. Любые из этих симптомов должны стать поводом для обращения к врачу:
О профилактике
Профилактика карциномы груди начинается со здоровых привычек, таких как сбалансированное и рациональное питание, отказ от употребления алкоголя и курения, а также регулярная физическая активность. Своевременно выявить рак в этой локализации поможет самостоятельный осмотр, который нужно проводить раз в месяц.
Сделать это несложно: женщина встает перед зеркалом, оценивает симметрию груди, далее пальпирует (ощупывает) каждую молочную железу напредмет уплотнений, узелков, болезненных мест, визуально исследует грудь наналичие покраснений кожи, припухлостей. Чтобы не пропустить развитие рака молочной железы необходимо помнить и о скрининге - регулярно посещайте врача-маммолога.
Специалист наприеме внимательно осматривает грудь, собирает анамнез, после чего назначает УЗИ или маммографию. Последняя показана женщинам старше 35 лет. Для женщин более младшего возраста исследование менее информативно из-за высокой плотности груди. Маммография — это разновидность рентгеновского исследования, которое позволяет заметить опухоль еще до появления первых ее признаков. При подозрении на наследственную патологию сегодня можно пройти генетическое тестирование и получить достоверную информацию о наличии или отсутствии мутаций в генах.
Если при плановом обследовании у врача появились подозрения на заболевание, то для уточнения диагноза он может назначить компьютерную или магнитно-резонансную томографию груди (КТ и МРТ). Эти методы позволяют достаточно точно определить границы образования, а также оценить распространенность опухолевого процесса. Результаты этих исследований обязательно подтверждаются с помощью биопсии молочной железы, когда взятый иглой шприца образец предполагаемого новообразования исследуется под микроскопом.
Также, если по результатам обследования в организме обнаружено новообразование, врач может назначить анализ на онкомаркеры (специфические вещества, ассоциированные с разными опухолями). Такой анализ служит методом уточняющей диагностики и не может применяться в рамках профилактического обследования, так как большинство онкомаркеров неспецифичны и могут повышаться по различным причинам, например, в ответ на воспаление.
О лечении
Ни одна из методик полностью не может справиться с тем многообразием задач, которые включены в программу лечения. Каждое направление имеет свои преимущества и недостатки, поэтому оптимальной схемой лечения для достижения наилучшего результата является комбинированный подход, то есть сочетание нескольких методик.
Оперативный метод является ведущим в лечении опухолевой патологии груди на ранней стадии.
Хирургические вмешательства бывают нескольких видов:
- мастэктомия — радикальное вмешательство, во время которого хирурги удаляют железу;
- лимфаденэктомия — операция по удалению одного пораженного лимфатического узла, например, в целях биопсии;
- лимфодиссекция — операция по иссечению всех лимфоузлов, подлежащих удалению;
- лампэктомия — органосохраняющая операция, во время которой удаляется только опухоль и небольшая область вокруг нее.
С целью профилактики рецидива после операции используется лучевая терапия. Также она показана при паллиативном лечении, если опухоль неоперабельна, или в качестве симптоматического лечения при отдаленных метастазах. Химиотерапия — это лекарственная терапия, в ходе которой используются мощные химические вещества для уничтожения быстрорастущих злокачественных клеток в организме. Ее могут назначать вразных ситуациях —это даже невсегда лечение: химиотерапия может быть профилактической, частью подготовки коперации, закрепляющим методом после хирургического лечения.
Также для лечения рака молочной железы применяют таргетную терапию — вид лекарственного лечения онкологических заболеваний, основанный на применении веществ, которые блокируют рост и распространение опухоли. Они воздействуют на определенные молекулы в этих клетках, которые и отвечают за их разрастание и распространение.
Самой надежной мерой профилактики рака является регулярное обследование и поддержание здорового образа жизни. Даже если вам пришлось столкнуться с болезнью, онкологический диагноз — не приговор. Ранняя диагностика опухоли гарантирует успешное лечение рака груди в 95% случаев.
На сайте вы узнаете все о сестринском деле, уходе, манипуляциях
РАК МОЛОЧНОЙ ЖЕЛЕЗЫ- РМЖ диагностика, лечение, причины и последствия
РЖМ — злокачественная опухоль, развивающаяся из эпителия долек или их выводных протоков.
РМЖ в России
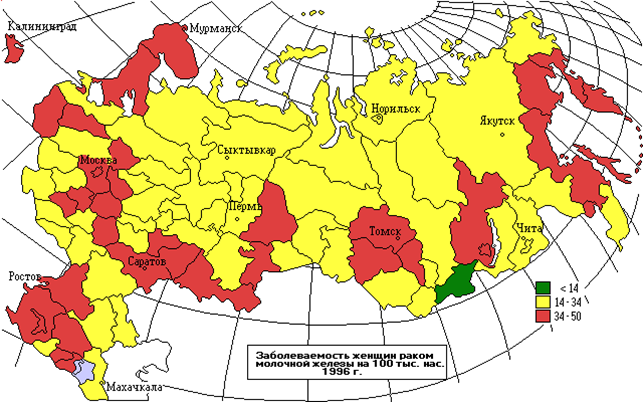
Динамика заболеваемости и смертности женского населения России от рака молочной железы
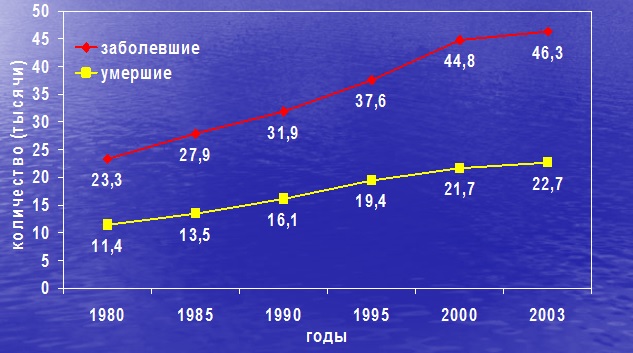
ЭПИДЕМИОЛОГИЯ
- 50% всех случаев РМЖ приходится на США, Канаду, Западную Европу, где проживает около 18% женского населения планеты. Заболеваемость растет во всех странах мира, а смертность начала снижаться в некоторых западных странах.
- Самая высокая смертность в Дании, Нидерландах, Ирландии, Израиле. Низкая заболеваемость в странах Азии, Африки, Южной Америки.
- У 7-10% женщин в течении жизни развивается РМЖ.
- Наилучшие показатели 5-летней выживаемости в США (84%), Австралии (73%), Японии (74%). В Европе 63-67%, в России 55%. В целом в мире 5-летняя выживаемость 50-60%.
Смертность от рака молочной железы в различных странах мира в 2000 гг.
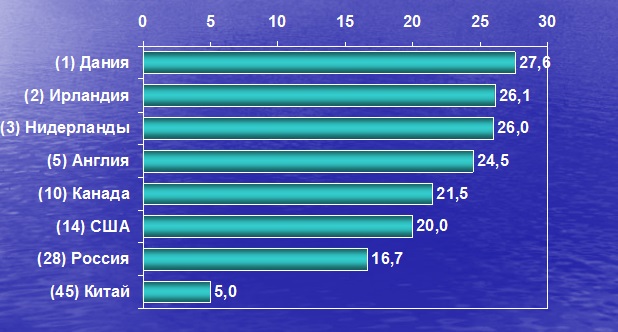
Анатомия молочной железы
Лимфатическая система молочной железы
- Внутриорганная – лимфатические капилляры, сосуды, сплетения самой молочной железы и покрывающей ее кожи.
- Внеорганная – отводящие лимфатические сосуды – коллекторы и регионарные лимфатические узлы.
Лимфатическая сеть молочной железы
Лимфатические сосуды и регионарные лимфатические узлы молочной железы
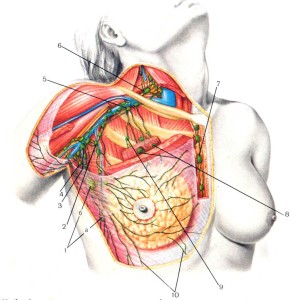
а – узел Бартельса;
б – узел Соргиуса;
2 – подмышечные 2-го уровня;
3 – подмышечные 1-го уровня;
5 – подмышечные 3-го уровня
(апикальные или подключичные);
7 – внутренние (парастернальные);
8 – межгрудные (узел Роттера);
10 – лимфатические сосуды, направляющиеся в эпигастральную область
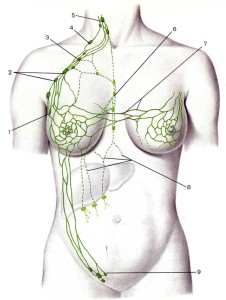
- Подмышечный;
- Подключичный;
- Парастернальный
- Медиастинальный;
- Межреберный;
- Перекрестный;
- Эпигастральный
Факторы риска РМЖ
- Пол, возраст
- Факторы репродуктивной функции
- Эндокринно-метаболические факторы
- Генетические факторы
- Экзогенные факторы
- Травма, воспаление
- Вирусная теория
- Пол, возраст
Факторы репродуктивной функции
- Раннее менархе ( ранее 13 лет )
- Поздняя менопауза ( после 55 лет )
- Продолжительность менструальной функции
- Поздние первые роды ( после 30 лет )
- Число беременностей и абортов
- Аборты, особенно до первых родов
- ЗГТ
- Использование гормональных препаратов, особенно эстрагенового ряда во время беременности
- Длительность лактации
- Процесс эволюции
- Ожирение
- Заболевания печени
- Заболевания щитовидной железы ( гипотиреоз )
- Фиброзно-кистозная болезнь
- Гиперпластические и воспалительные заболевания женской половой сферы
- Сахарный диабет
- Гипертоническая болезнь
- Кровные родственники по материнской линии
- Гиперэкспрессия гена BRCA 1, локализованного в 17 хромосоме увеличивает риск РМЖ до 50-80%.
- Гиперэкспрессия гена BRCA 2, локализованного в 13 хромосоме увеличивает риск РМЖ до 40-70%.
- Ионизирующая радиация
- Употребление алкоголя
- Избыток животных жиров в питании
- Химические канцерогены
- Курение
Патогенез РМЖ
- Повышенная выработка эстрагенов
- Снижение их утилизации
- Повышение содержания :
RE (рецепторов эстрагенов)
RP (рецепторов прогестинов)
- Внутрипротоковая папиллома;
- Внутрипротоковые иммунные пролифераты;
- Пролиферативные формы фиброзно-кистозной болезни ( особенно с атипией клеток ).
- Тип роста опухоли
- Узловые формы ( 70-75% )
- Диффузные ( 20%) :
(маститоподобная и рожеподобная)
- Рак Педжета ( 2-4% )
- Скрытые ( 1-2% )
| Tis | In situ (интрадуктальная, лобулярная , болезнь Педжета) |
| T1 | 2 см до 5 см |
| ТЗ | >5 см |
| Т4 | Грудная стенка/кожаВоспалительная карцинома |
| N1 | Смещаемые подмышечные лимфатические узлы |
| N2 | Фиксированные подмышечные лимфатические узлыВнутренние лимфатические узлы молочной железы |
| N3 | Подключичные, внутренние и надключичные лимфатические узлы в различных сочетаниях |
М – отдаленные метастазы
Мх – недостаточно данных для определения отдаленных метастазов
M0 –нет признаков отдаленных метастазов
M1 – имеются отдаленные метастазы
Морфология рака молочной железы
- Carcinoma in situ:
- Инфильтрирующие:
-инфильтрирующие протоковый рак,
-инфильтрирующий долькольвый рак,
- Рак Педжета молочной железы
Степень злокачественности опухоли
Cтепень дифференцировки опухоли
- Gx — нельзя установить степень дифференцировки
- G1 — высокая степень дифференцировки
- G2 — умеренная степень дифференцировки
- G3 — низкая степень дифференцировки
- G4 — недифференцированная опухоль
- Гипотеза W.Halsted об этапном метастазировании РМЖ (из первичной опухоли в лимфоузлы I-II-III порядка, затем гематогенная диссеминация опухоли).
- Гипотеза B.Fisher. РМЖ на стадии клинической манифестации — системное заболевание (лимфогенная и гематогенная диссеминация опухолевых клеток происходит одновременно).
Диагностика РМЖ
- Клиническая
- Инструментальная
- Диагностика метастазов
- Анамнез;
- Осмотр;
- Пальпация молочных желез.
- Анамнез заболевания;
- Перенесенные и сопутствующие заболевания гениталий, печени, щитовидной железы и т.д.;
- Гинекологический и репродуктивный анамнез;
- Сексуальная функция;
- Социально-бытовая характеристика и профессиональные факторы;
- Семейные заболевания : эндокринные, обменные, онкологические.
Симптом площадки
- Симптом Краузе
- Изменения формы МЖ
- Рак Педжета
- Прорастание кожи и распад опухоли
- Воспалительная форма РМЖ
Пальпация молочных желез
- 6-14 день цикла,
- Вертикальное и горизонтальное положение ( с-м Кенига),
- Поверхностная ориентировочная пальпация;
- Глубокая пальпация,
- Характеристики опухолевого узла,
- Пальпация регионарных лимфатических узлов,
Инструментальная диагностика
- Рентгенологическое исследование : бесконтрастная маммография( диагностическая ценность 75-95%) , прицельная маммография, аксиллография, пневмоцистография, дуктография;
- УЗИ (диагностическая ценность 85%);
- Компьютерная томография;
- Магнитно-резонансная томография;
- Позитронно-эмиссионная томография;
- Термография;
- СВЧ-радиотермометрия;
- Сцинтиграфия ( P 32 );
- Пункционная тонкоигольная аспирационная биопсия (до 70-85%);
- Трепан-биопсия;
- Рецепторный статус – ER, PR, Her-2/neu.
- Исторически – трансиллюминация.
- УЗИ рагионарных лимфатических узлов;
- Аксиллярная и черезгрудинная флебография;
- Лимфография, лимфосцинтиграфия ( Au 198 и Tc 99 );
- Сканирование костей скелета;
- Сканирование и/или УЗИ печени;
- УЗИ органов малого таза;
- Исследование опухолевых маркеров – СА 153
Эффективность диагностики
- I стадия – 81%,
- II стадия – 98 %,
- III стадия – 99%.
- Заключительный этап диагностики – гистологическое исследование удаленного во время операции препарата.
Методы лечения РМЖ
- Основные этапы эволюции хирургического лечения рака молочной железы
- до 1867 г.: иссечение опухоли.
- 1867г.: удаление молочной железы и подмышечных лимфатических узлов Moore,1867).
- 1895 г.: удаление единым блоком молочной железы вместе с обеими грудными мышцами и лимфатическими узлами, клетчаткой подключичной, подмышечной, подлопаточной областей (Halsted W.,1895; Meyer W.,1895). Стандартная радикальная мастэктомия.
- 1948 г.: удаление молочной железы вместе с малой грудной мышцей, лимфатическими узлами и клетчаткой подключичной, подмышечной, подлопаточной областей (Patey В.,DysonW.,1948).Модифицированная радикальная мастэктомия.
- 1949г.: удаление единым блоком — молочной железы, грудных мышц вместе лимфатическими узлами и клетчаткой подключичной, подмышечной, подлопаточной, парастернальных областей (Margottini M.,Bucalossi P.,1949; Холдин С.А.,1955; Баженова А.П.,1961; Veronesi U.,1962 и др.).Расширенная радикальная мастэктомия.
- 1951 г.: удаление молочной железы, грудных мышц с лимфатическими узлами , клетчаткой подключичных, подмышечных, подлопаточных, парастернальных, медиастинальных, надключичных областей ( Urban J.,1951; Wangensteen О.,1952 и др.). Сверхрадикальная мастэктомия.
- 1965 г. удаление единым блоком молочной железы вместе с клетчаткой, лимфатическими узлами подмышечной, подлопаточной областей (Madden, 1965). Модифицированная радикальная мастэктомия.
- С 70-х годов XX века начали выполнять органосохраняющие операции; различные варианты радикальных резекций (лампэктомия, туморэктомия) U.Veronesi, l988,1997.
- 1992 г.: определение сигнального лимфатического узла (Morton, 1992).
Реконструктивно-пластические операции
- Первичная маммопластика
- Отсроченная маммопластика
- Существует два основные способа имитации формы и объема молочной железы: эндопротезирование или реконструктивная операция с использованием аутогенных тканей
Паллиативные хирургические вмешательства
- У больных с местнораспространенным иноперабельным или метастатическим процессом по витальным показаниям (кровотечение или абсцедирование распадающейся опухоли) могут выполняться паллиативные оперативные вмешательства.
- Паллиативная операция, выполняемая у больной, не имеющей отдаленных метастазов или при остающихся перспективах подавления диссеминированной болезни, по возможности должна носить все признаки радикальной операции.
- Совершенно не исключено, что после проведения адъювантного лечения первая пациентка окажется радикально излеченной, а второй будут подарены годы жизни.
Лучевая терапия РМЖ
- Предоперационая ( 40-45 Гр )
- Послеоперационная ( 40-45 Гр )
- Радикальная ( 60-70 Гр )
- Паллиативная ( 2-24 Гр )
Химиотерапия РМЖ
- Неоадьювантная ( индукционная )
- Адьювантная
- При диссеминированном раке
Неоадъювантная терапия при РМЖ ( ХТ или ГТ )
- проводится до хирургического вмешательства;
- часть больных переводит из неоперабельного в операбельное состояние;
- у части больных позволяет выполнить органосохраняющие операции;
- может уменьшить риск возникновения метастазов;
- служит индикатором чувствительности опухоли к проводимому лечению.
Лекарственное лечение
- адъювантная химиотерапия применяется в большинстве случаев и минимальным количеством курсов считается – 6. Лучшим сочетанием является использование антрациклинов с таксанами (АС + таксаны) (C.Hudis, USA, 2005)
- для пожилых больных возможно использование CMF, AC с последующим приемом капецетабина
Эволюция гормонотерапии
РМЖ
Гормонотерапия РМЖ
- Антиэстрогены
тамоксифен ( нольвадекс, зитазониум )
- Ингибиторы ароматазы
стероидные (форместан, экземестан (аромазин ) )
нестероидные ( фадразол, летрозол (фемара) аминоглютетемид (цитадрен), анастразол (аримидекс))
мегейс, фарлутал, провера
Адъювантная терапия РМЖ герцептином
- 56% увеличение безрецидивной выживаемости
- 50% снижение риска развития отдаленных метастазов
- Неспецифическая иммунотерапия РМЖ
- Преинвазивный рак
Дольковый рак in situ
Наружная локализация
- Секторальная резекция
- Лучевая терапия на молочную железу
- Секторальная резекция
- Лучевая терапия на молочную железу и регионарные зоны
- Преинвазивный рак
Протоковый рак in situ и рак Педжета - Радикальная мастэктомия с сохранением грудных мышц с первичной или отсроченной маммопластикой
- В среднем у⅓—½больных РМЖ в различные сроки (иногда через 20-30 лет) после первичного лечения наступает генерализация болезни.
- На долюIII-IVст. в России приходится∽40% первичных случаев.
- Подавляющее большинство больных диссеминированным РМЖ нуждаются в системной лекарственной терапии.
- Средняя продолжительность жизни больных после генерализации процесса варьирует от 2 до 3,5 лет.
- Основные принципы лекарственной терапии диссеминированного РМЖ
- При наличии двух методов с одинаковой предполагаемой эффективностью предпочтение следует отдать менее токсичному.
- При отсутствии убедительных признаков прогрессирования опухоли не следует переходить на другой вид лечения.
- При планировании лечения следует учитывать результаты предыдущей терапии, а также последующие терапевтические мероприятия.
Показатели общей 5-летней выживаемости больных РМЖ в зависимости от стадии заболевания
- I стадия – 87-95%
- II стадия – 75-92%
- III стадия – 37-73%
- IV стадия – 10-15%
- 5-летняя выживаемость больных РМЖ в целом по стране
Основные причины запущенности РМЖ
- Недостаточная онкологическая квалификация врачей – 39%
- Не своевременное обращение заболевших к врачу – 41%
- Скрытое течение заболевания – 20%
Читайте также:

