Сепсис при лейкозе симптомы
У онкологических пациентов риск сепсиса повышен. Его развитию способствует снижение иммунитета, серьезные хирургические вмешательства. В Европейской клинике есть всё необходимое, чтобы вовремя выявить это осложнение и провести эффективное лечение.
Не совсем так. Между обычной инфекцией и сепсисом есть принципиальная разница.
Инфекция развивается, когда болезнетворные агенты – например, бактерии или вирусы – попадают в организм, повреждают органы. Естественно, наш иммунитет пытается дать чужакам отпор. У человека возникают определенные симптомы. Некоторые инфекции протекают легко, некоторые смертельны. Онкологические больные находятся в группе повышенного риска. Инфекция, которая не опасна для здорового человека, может стать для них фатальной из-за снижения защитных сил организма.
Сепсис – это когда иммунитет реагирует на попавшие в тело микроорганизмы слишком бурно. Он начинает повреждать собственные ткани по всему организму, из-за этого нарушается функция органов, и это опасно для жизни. То есть, помимо инфекции есть еще синдром системного воспалительного ответа. И здесь онкологические больные тоже находятся в группе повышенного риска.
Бактериемия и септицемия у больных раком
Бактериемией называют состояние, когда в крови человека присутствуют бактерии. Ее выявляют с помощью посева крови. Считается, что в норме кровь должна быть стерильна. Впрочем, некоторые исследования показали, что даже в крови здоровых людей могут находиться бактерии, но в целом это не доказано.
Бактериемия может возникать при некоторых инфекциях, например, при брюшном тифе, туляремии, сибирской язве. При пневмонии (воспалении легких) и менингите она уже считается тяжелым осложнением. Если бактерии попали в кровь, и иммунитет слишком бурно начал на них реагировать, развивается септицемия – это синоним сепсиса.
Самая тяжелая форма сепсиса – септический шок. Его диагностируют, когда сильно нарушается работа сердечно-сосудистой системы, ухудшается кровоснабжение всех органов, они перестают получать нужное количество кислорода и справляться со своими функциями. Такие пациенты часто погибают.
Причины возникновения сепсиса у больных раком
Существует несколько причин, из-за которых риск сепсиса у онкологических больных повышен:
- Эти пациенты часто и подолгу находятся в клиниках. Существует такое понятие, как внутрибольничная инфекция: как бы строго персонал больницы ни придерживался правил асептики и антисептики, как бы тщательно ни проводили уборки и ни включали ультрафиолетовые лампы – стопроцентной стерильности достичь невозможно, в медицинском учреждении всегда будут циркулировать микробы. Некоторые из них становятся особенно опасными, потому что постоянно существуют бок о бок с антибиотиками и успевают выработать к ним устойчивость.
- Химиопрепараты атакуют все быстро размножающиеся клетки без разбору: и раковые, и здоровые. Из-за этого могут развиваться осложнения, одно из них – снижение иммунитета.
- Организм многих онкологических больных ослаблен: из-за возраста, злокачественной опухоли и сопутствующих заболеваний, проблем с питанием. Естественно, в такой ситуации снижаются защитные силы организма.
- Для лечения в онкологии часто прибегают к инвазивным процедурам, хирургическим вмешательствам. Когда организм готов неправильно реагировать на инфекцию, сепсис может возникнуть даже из-за укола иглой, не говоря уже, например, о серьезных полостных операциях в брюшной полости.
Вывод: врачи в онкологической клинике должны внимательно наблюдать за состоянием пациентов, знать первые симптомы сепсиса, уметь его диагностировать и своевременно проводить эффективное лечение. Именно так работают в Европейской клинике. У нас есть современные методы диагностики. Например, мы одна из немногих клиник в Москве, где проводится анализ крови на бактериальный эндотоксин.
Причиной сепсиса могут стать самые разные микроорганизмы, как в результате внутрибольничной инфекции, так и заражения вне стен клиники. Согласно некоторым данным, более чем в половине случаев (52,9%) виновниками септицемии становятся грамположительные бактерии, в частности, стафилококки, стрептококки и энтерококки.
На втором месте (41,6%) – грамотрицательные бактерии: кишечные палочки, синегнойные палочки, протеи, клебсиеллы.
Реже встречается сепсис, вызванный грибками (4,1%), обычно кандидами – возбудителями молочницы.
Зачастую анализы показывают, что микроорганизмы, которые поселились в теле пациента, устойчивы ко многим антибиотикам. Поэтому подбор эффективного антибактериального лечения может стать непростой задачей.
Симптомы сепсиса при раке
Сепсис может проявляться разными симптомами, и они бывают выражены в различной степени. Иногда его сложно распознать из-за незначительных проявлений, легко спутать с другими состояниями, такими как инсульт, инфаркт, тромбоэмболия легочной артерии, анафилактический шок. Существуют специальные критерии, которые помогают врачам выявить начинающуюся септицемию и понять, что пациенту требуется обследование, лечение.
Например, если обнаружены два симптома из этого списка, диагностируют синдром системного воспалительного ответа:
- Температура тела менее 36° C или более 38° C.
- Частота сердечных сокращений более 90 ударов в минуту.
- Частота дыхания более 20 в минуту.
- Парциальное давление углекислого газа в крови более 32 мм рт. ст.
- Количество лейкоцитов в крови менее 4 000 или более 12 000 на литр.
Существуют критерии сепсиса по “быстрой” шкале qSOFA. Если есть все три из списка, скорее всего, это сепсис, нужно провести обследование:
- Частота дыхания более 22 в минуту.
- Систолическое (“верхнее”) артериальное давление 100 мм рт. ст. или менее.
- Изменение мышления.
Есть более точная шкала SOFA, она учитывает симптомы и результаты обследования.
В целом, наиболее распространенные симптомы сепсиса: повышение температуры тела, увеличение частоты сердечных сокращений, повышенная потливость, учащенное дыхание. При септическом шоке состояние резко ухудшается, падает артериальное давление, возникает спутанность сознания, ноги, руки и губы становятся холодными, синюшными. Возникают симптомы нарушений функций различных органов. Например, при поражении почек уменьшается суточный объем мочи, легких - развивается одышка, дыхательная недостаточность.
Методы лечения сепсиса при раке
Лечение при сепсисе носит комплексный характер. Основные направления:
- Если есть очаг инфекции - его нужно ликвидировать, например, вскрыть и обработать гнойник.
- Лечение антибиотиками, к которым чувствителен возбудитель (в случае с грибками - противогрибковые препараты).
- Препараты, которые помогают стабилизировать кровообращение: вазопрессоры (сосудосуживающие), инотропные (увеличивающие силу сердечных сокращений).
- Инфузионная терапия - внутривенные вливания растворов через капельницу.
- При необходимости - искусственная вентиляция легких, плазмаферез, переливание компонентов крови.
В Европейской клинике применяется инновационная методика лечения сепсиса - селективная сорбция на картриджах для экстракорпоральной гемоперфузии Toramyxin PMX-20R. Во время этой процедуры, напоминающей плазмаферез, кровь пациента пропускают через специальный фильтр, который очищает ее от эндотоксина. Этот метод помогает эффективно бороться с сепсисом, вызванным грамотрицательной и смешанной флорой.
Прогнозы на выздоровление
Смертность при септицемии составляет от 10 до 40%. Среди пациентов, у которых развился септический шок, она выше. Прогноз главным образом зависит от трех факторов:
- Разновидности и характеристик инфекционного агента.
- Особенностей, физиологии организма пациента.
- От того, насколько правильно и своевременно был установлен диагноз, начато лечение.
В Европейской клинике работает отделение интенсивной терапии, оснащенное всем необходимым оборудованием. У нас есть все возможности для того, чтобы быстро и в полном объеме оказать помощь пациенту в состоянии любой степени тяжести.

Симптомы заболевания раком крови
Гиперлейкоцитоз, известный как лейкемия, поражает 9 200 человек в год. Это заболевание лимфатической и гемопоэтической системы с зависимыми от типа, но часто идентичными симптомами лейкемии.
Первыми признаками и симптомами гиперлейкоцитоза (лейкемии), являются, например, анемия или повышенное число инфекций. Во-первых, нет признаков хронического лейкоза. Вот почему врачи обычно обнаруживают их позже.
Многие симптомы лейкемии связаны с тем, что у пациента мало здоровых клеток крови или слишком много больных лейкемических клеток. Специфические признаки зависят от того, является ли это острой или хронической лейкемией. Острые симптомы лейкемии не появляются постепенно, а происходят внезапно. Состояние пациента может ухудшиться всего за несколько дней.
Острый лейкоз и его симптомы
Сопутствующие симптомы острого лейкоза не проявляются, они возникают внезапно. Состояние пациента может ухудшиться всего за несколько дней или недель и закончиться без лечения смертью.
Типичные, но неспецифические симптомы острого гиперлейкоцитоза включают:
- Усталость,
- Снижение эффективности,
- Бледность,
- Повышенная восприимчивость к инфекции,
- Постоянная лихорадка,
- Частое кровотечение носа и десен,
- Петехии (точечные кровоизлияния кожи),
- Гингивит,
- Гематомы (синяки),
- Отсроченный гемостаз (гемостаз),
- Не самонаправленная потеря веса,
- Анорексия (потеря аппетита),
- Боль в костях,(Боль, вызванная лейкемией, возникает в костной ткани, и пациент воспринимает глубокую соматическую боль как тусклую).
- Опухшие лимфатические узлы на шее, подмышки и паху,
- Боль или давление в верхней части живота из-за увеличенной селезенки (спленомегалия),
- Расширение печени (гепатомегалия)
- Затворы мелких кровеносных сосудов, редко зудящие коричневато-красные,
- фиолетовые пятна, волдыри или узелки в коже лейкемическими клетками,
- Редко сильная головная боль из-за участия мозговых оболочек (менингит лейкаэмика),
- Фоточувствительность, лицевой паралич, помутнение зрения, тошнота и рвота,
- Головокружение или эмоциональные нарушения из-за участия центральной нервной системы,
- Одышка.
Хронический гиперлейкоцитоз и его симптомы
Хронические типы лейкемии и их симптомы обычно влияют только на взрослых. Они медленнее по сравнению с острыми формами, которые также влияют на детей. Болезнь развивается постепенно и остается незамеченной на начальных стадиях.
Часто врачи обнаруживают хроническую миелоидную (лимфому) или лимфатическую лейкемию в анализе крови, выполненном случайным образом по другим причинам. Врач подозревает лейкемию из-за большого количества лейкоцитов, характерных для всех видов заболеваний.
С распространением пораженных лейкемических клеток и подавлением здоровых компонентов крови возникают различные симптомы лейкемии. Они вызваны нарушением или подавлением образования крови в костном мозге. Пациент страдает в результате от анемии.
Это проявляется неспецифическим общим недомоганием
- Бледный внешний вид,
- Усталость
- Низкая производительность.
Эритроциты переносят кислород. Из-за прогрессирующего дефицита транспортировка жизненно важного газа и, следовательно, снабжение органов происходит в недостаточной степени. Последствиями являются упомянутые симптомы лейкемии.
Пациент с хронической лейкемией также жалуется на значительно меньшее количество эритроцитов (значение гемоглобина (пигмент красной крови) ниже 10 г на децилитр):
- Одышка и
- Сердцебиение.
Последние симптомы лейкемии возникают даже при минимальных физических усилиях.
Инфекции — результат отсутствия здоровых лейкоцитов
Отсутствие здоровых лейкоцитов приводит к снижению способности организма эффективно бороться с патогенами. В результате люди, страдающие хронической лейкемией, склонны к частым инфекциям.
Пациенты плохо себя чувствуют. Например, они жалуются на симптомы гриппа или серьезные воспалительные заболевания. К ним относятся:
- Лихорадка,
- Головная боль,
- Пневмония,
- Бронхит (бронхиальный катар),
- Воспаление десен (гингивит) также
- воспаленные корней зубов.
Другими возможными источниками воспаления являются слизистая оболочка полости рта, миндалины и кишечник. Основной причиной повышенного и рецидивирующего воспаления является уменьшение моноцитов (наибольшие клетки крови в периферической крови), гранулоциты (крупные белые кровяные клетки с мелкозернистой протоплазмой) и иммуноглобулины (отталкивающие белые).
Если есть дефицит тромбоцитов , это отрицательно влияет на способность коагуляции крови. Коагуляция крови относится к физиологическому затвердеванию крови после выхода из кровеносного сосуда.
Если количество тромбоцитов падает ниже 20 / нл, это приводит к внутреннему кровотечению с отсутствием заметной причины запуска.
Опухоль лимфатических узлов под мышками, пахом и шеей почти без исключения возникает как симптомы хронического лейкоза. Часто врачи находят у своих пациентов увеличенную селезенку (спленомегалию), которая, в свою очередь, вызывает чувство давления и боли в верхней части живота.
При спленомегалии вес селезенки превышает 350 г. Еще один признак спленомегалии — это превышение максимальных нормальных значений. Это четыре сантиметра в ширину и максимум семь сантиметров поперечного диаметра. Длина селезенки не превышает 11 сантиметров как часть спленомегалии.
Другие симптомы хронического лейкоза:
- Обесценение почек и печени (гепар),
- Потеря веса и потеря аппетита,
- Лихорадка, которая, кажется, без причины
- сильный, ночной пот,
- Боль в костях.
Ни один из симптомов лейкемии не является диагнозом болезни. Редко встречаются всем признакам болезни. Обследование крови и костного мозга пациента дает информацию о том, является ли врач правильным при подозрении на лейкемию. Если это так, в лаборатории обнаружены незрелые клетки.
Уровни крови при раке крови
Чтобы оценить тяжесть заболевания и связанные с ним симптомы лейкемии, следующий список уровней крови, относящихся к раку крови, поскольку они должны приниматься здоровым человеком:
- мужчины: 4,5 — 5,9 тыс. Млрд. / Литр крови
- Женщины: 4,0-5,2 млрд. / Литр крови
- мужчины: 140 — 180 г / литр крови.
- Женщины: 120-160 г / л крови.
- от 150 до 350 тысяч миллиардов литров крови
Гематокрит (отношение эритроцитов к плазме крови):
- Мужчины: 41 — 50 процентов
- Женщины: 37 — 46 процентов
- 4,0 — 10,0 млрд. / Литр крови.
Доля гранулоцитов составляет 50-70%, у моноцитов — 2-6%, а у лимфоцитов — 25-45%.
Симптомы миелодиспластических синдромов (MDS)
Несколько форм заболевания подпадают под название миелодиспластических синдромов. У них есть расстройство процесса созревания клеток крови в целом. В субформах это влияет на красные или белые кровяные клетки, тромбоциты или другие клетки в крови.
Типичные симптомы связанных с лейкемией миелодиспластических синдромов включают:
Так называемая анемия в результате отсутствия эритроцитов,
Она проявляется бледностью, тиннитусом, головокружением, усталостью и тошнотой.
Инфекционная восприимчивость из-за отсутствия лейкоцитов,
Кровоточащая тенденция кожи (петехии, гематомы), десны и носа при отсутствии тромбоцитов.
Лейкемия — заболевание со многими симптомами
Симптомы острого и хронического лейкоза разнообразны и неспецифичны. Они варьируются от опухолей и гриппа до опухоли лимфатических узлов и расширения внутренних органов. Тенденция к кровотечению приводит в тяжелых случаях к опасному внутреннему кровотечению.



Что такое сепсис?
Наиболее частые возбудители, которые приводят к заражению, это бактерии стафилококки, стрептококки, кишечная палочка, а также различные грибы.
Причины сепсиса у взрослых
Наиболее частая причина сепсиса – это попадание в кровь вредных микроорганизмов – бактерий, грибков и вирусов. И чем сильнее заражается организм, тем тяжелее протекает заболевание. Особенно это касается тех случаев, когда инфицирование происходит сразу несколькими видами возбудителей.
Сепсис часто может развиваться на фоне ослабленной иммунной системы. Это происходит при онкологических заболеваний, при ВИЧ, при приеме препаратов, ослабляющих иммунную систему, при лучевой терапии и других факторах.
В ряде случаев сепсис может развиваться при распространении бактерий, которые полезны для организма. Например, кишечных бактерий, которые помогают переваривать пищу. При ослабленном иммунитете эти бактерии становятся опасными. При их попадании в кровь развивается интоксикация.
Виды сепсиса у взрослых
Сепсис может развиваться на фоне различных инфекционных заболеваний. Например:
- Тяжелая ангина;
- Пневмония;
- Онкологические заболевания;
- СПИД;
- Перитонит;
- Воспаление среднего уха (отит);
- Другие тяжелые раны и инфекции.
Различают три фазы развития сепсиса:
-
Токсемия – начальная фаза заболевания, при которой возбудитель выходит из первичного очага инфекции. Сопровождается активизацией иммунной системы в ответ инфицирование;
-
Септицемия – ухудшение общего состояния пациента, в результате проникновения в кровь микроорганизмов или их токсинов;
Септикопиемия – при этой форме сепсиса вместе с общей интоксикацией в организме образуются метастатические абсцессы (гнойные очаги). Они могут находится в различных тканях и органах.
- Молниеносный сепсис с быстрым развитием септического шока и летальным исходом через 1-2 дня;
- Острый сепсис с острой воспалительной реакцией в течение 5-28 суток;
- Подострый – заболевание длится около 3-4 месяцев;
- Хронический – может продолжаться до нескольких лет.
Симптомы сепсиса у взрослых
Симптомы заболевания могут различаться в зависимости от расположения первичного очага инфекции. Однако имеются и общие симптомы, которые встречаются у всех типов заболевания. Обычно это резкое повышение температуры, жар может периодически сменяться ознобом.
Когда заболевание начинает прогрессировать, меняется внешний вид пациента, заостряются черты и меняется цвет лица, на коже появляются высыпания (гнойники). Если заболевание протекает остро у больного может развиться истощение, обезвоживание организма и пролежни. К другим симптомам сепсиса относят:
- Вялость, заторможенность сознания;
- Слабый пульс, аритмию;
- Дыхательную недостаточность;
- Чередующиеся запоры и понос;
- Нарушение мочеиспускания из-за развития токсического нефрита;
- Мутные выделения из ран.
Диагностика сепсиса у взрослых
Лечение сепсиса у взрослых
Возможен ли благополучный исход такой грозного заболевания как сепсис? Согласно статистике, около 50% случаев сепсиса заканчиваются летальным исходом. Однако вылечить заболевание все же можно, если вовремя поставить диагноз и начать лечение.
Обычно таких больных помещают в палату интенсивной терапии, где под контролем специалистов проводят антибактериальную, дезинтоксикационную, симптоматическую терапию. При необходимости поддерживают работу важных органов, назначают иммуностимулирующие средства.
Удалить очаг инфекции можно только хирургическим способом, полностью удалив гнойник. В наиболее тяжелых случаях приходится удалять целиком орган.
Для того, чтобы уничтожить возбудителя инфекции внутривенно вводят антибиотики, к которым наиболее чувствительны микроорганизмы, вызвавшие заболевание.
Длительность лечения сепсиса составляет около 2 недель. Больного можно считать выздоровевшим после полной нормализации температуры и отсутствии возбудителей в двух посевах крови.
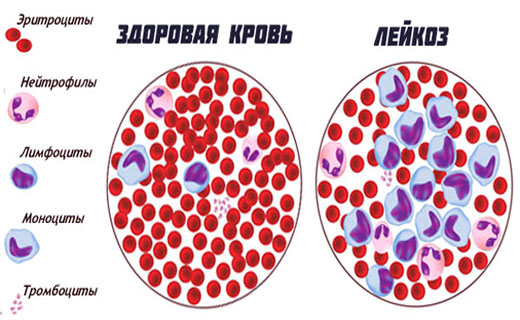
Лейкоз крови - опухоль кроветворной системы, первично поражающая кроветворные клетки костного мозга. Лейкозы крови подразделяют на два основных вида лейкозов крови - острые и хронические. Клеточным субстратом острых лейкозов являются бластные клетки, хронических лейкозов - в основном зрелые элементы. В этой статье мы рассмотрим симптомы лейкоза и основные причины лейкоза у человека.
Симптомы лейкоза
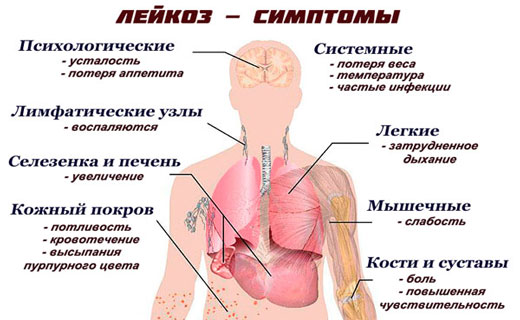
Клинические симптомы лейкоза крови одинакова для всех видов лейкозов. Начало лейкоза может быть внезапным. Тяжёлое состояние больного с симптомами лейкоза при поступлении в стационар может быть обусловлено такими причинами, как: выраженной интоксикацией, геморрагическим синдромом (результат тромбоцитопении), дыхательной недостаточностью (вследствие сдавления дыхательных путей увеличенными внутригрудными лимфатическими узлами). Возможно постепенное развитие лейкоза. Больные с лейкозом жалуются на симптомы: потерю аппетита, снижение трудоспособности, боли в костях, суставах, опухолевидные образования в области шеи, подмышечных впадинах (увеличенные лимфатические узлы).
Симптомы острого вида лейкоза
Острый вид лейкоза - злокачественное заболевание кроветворной системы, морфологический субстрат - бластные клетки. Различают острый лимфобластный вид лейкоза (ОЛЛ) и острый миелоидный вид лейкоза (ОМЛ).
Частота острого вида лейкоза
Частота острого вида лейкоза 13,2:100000 среди мужчин и 7,7:100000 среди женщин. Симптомы острого вида лейкоза чаще развивается в детском возрасте и после 40 лет. Частота острого вида лейкоза одинакова во всех возрастных группах.
Признаки лейкоза острого вида
Патогенез обусловлен пролиферацией клона опухолевых клеток с характерными симптомами цитогенетическими нарушениями при лейкозе, угнетением нормального кроветворения, выходом бластных клеток в кровь, метастазированием их в другие кроветворные (селезёнка, печень, лимфоузлы) и некроветворные (кожа, ЦНС, яички, лёгкие) органы.
Классификация острого вида лейкоза
В основу классификаций острых видов лейкоза положены внешний вид и цитохимические симптомы бластных клеток, их иммунофенотип и генетические особенности. Так, франко-американо-британская (FAB) классификация основана на морфологии лейкемических клеток (строение ядра, соотношение размеров ядра и цитоплазмы).
Острый миелоидный вид лейкоза - симптомы
Интенсивное изучение цитогенетических и иммунологических симптомов гемобластозов привело к принятию классификации острого миелоидного лейкоза. Об уровне дифференцировки лимфоидных клеток свидетельствует экспрессия на поверхности их ядерной мембраны при лейкозе, в цитоплазме и на цитоплазматической мембране различных Аг, "кластеров дифференцировки", обозначаемых аббревиатурой CD (от англ. cluster of differentiation).
Синдромы недостаточности костного мозга при лейкозе
Синдромы, обусловленные недостаточностью костного мозга, возникающей вследствие угнетения нормального кроветворения бластной пролиферацией, следующие.
Симптомы анемического синдрома: бледность, одышка, сердцебиение, сонливость.
Склонность к инфекциям (бактериальным, грибковым и вирусным). В клинической картине наблюдают как лёгкие (локальные) формы инфекций, например симптомы кандидозные стоматиты, гингивиты, поражения слизистых оболочек, вызванные вирусом простого герпеса, так и тяжёлые генерализованные процессы (пневмонии, сепсис) при лейкозе крови.
Симптомы геморрагического синдрома при лейкозе. При осмотре выявляют петехии и экхимозы на коже (самопроизвольные, в местах инъекций, механического трения). Возможны интенсивные носовые и тяжёлые внутренние кровотечения (метроррагии, желудочно-кишечные кровотечения, кровоизлияния в мозг).
ДВС-синдром. При симптомах промиелоцитарного лейкоза часто развивается ДВС-синдром.
Признаки специфического поражения при лейкозе
- Интоксикация, симптомы: лихорадка, снижение массы тела, снижение аппетита, слабость, усиленная потливость.
- Болезненность костей (особенно трубчатых, позвоночника), артралгии - характерный симптом при лейкозе.
- Лимфаденопатия при лейкозе. Возможно увеличение любой группы лимфатических узлов. Характеристика: множественные, плотные, эластичные, округлые, могут быть спаяны друг с другом, разных размеров (от 1 до 8 см); пальпация безболезненна. Увеличение брыжеечных лимфатических узлов и гипертрофия червеобразного отростка как лимфоидного органа могут вызывать боль в области живота. Гипертрофированные внутригрудные лимфатические узлы могут привести к сдавлению средостения.
- Печень и селезёнка увеличены - характерный симптом лейкоза.
- Нейролейкемия при симптомах лейкоза. Поражение ЦНС (нейролейкемия) возникает особенно часто при ОЛЛ и значительно ухудшает прогноз. Возникновение нейролейкемии обусловлено метастазированием лейкозных клеток в оболочки головного и спинного мозга или в вещество мозга (интратумор, прогностически более тяжёлый тип опухолевого роста). В неврологическом статусе возможны проявления различной тяжести - от лёгкой общемозговой симптоматики (головная боль) до очаговых поражений (нарушение сознания, нарушение зрения, дискоординация движений, дисфазия).
- Гипертрофия дёсен может быть симптомом лейкоза.
- Лейкемиды кожи (специфические узелки) чаще возникают при миеломо-нобластном и монобластном типах острого миелобластного лейкоза.
- Средостение. Гипертрофия тимуса может быть причиной сдавление органов средостения при лейкозе.
- Яички. Возможно поражение яичек (чаще при рецидивах); яички увеличены, асимметричны, безболезненны.
- Симптомы поражения почек наблюдают редко (возможен тубулоинтерстициальный нефрит).
Причины лейкоза
Основной причиной лейкоза являются хромосомные нарушения. В большинстве случаев острых лейкозов они определяют причины болезни и вид специфического лечения. Нестабильность генома лейкозных клеток может быть причиной появления в первоначальном опухолевом клоне новых субклонов, среди которых в процессе жизнедеятельности организма, а также под воздействием лечения "отбираются" наиболее автономные. Этим феноменом объясняют прогредиентность течения лейкозов, их уход из-под контроля цитостатиков, изменение места опухолевого роста, что и составляет суть опухолевой прогрессии, свойственной злокачественному росту. Постепенно угнетается нормальное кроветворение при лейкозе.
Виды лейкоза крови
Острый вид лейкоза крови
Острый вид лейкоза крови без лечения приводит к смертельному исходу в течение нескольких недель или месяцев. Если проводить лечение, прогноз для детей часто благоприятен. Острые лейкозы подразделяют на миелоидные и лимфоидные.
Хронический вид лейкоза крови
Больные с этим видом лейкоза живут без лечения в течение нескольких месяцев и лет. Хронические лейкозы подразделяют на миелоидные, лимфатические и мегакариоцитарные. Причины лейкозов неизвестны.
Диагностика лейкоза
Лабораторная и инструментальная диагностика лейкоза
Подозрение на лейкоз крови возникает при наличии клинических симптомов и следующих изменений периферической крови:
- нормохромная нормоцитарная анемия;
- количество лейкоцитов может быть различным - низким (ниже 5- Ю9/л), нормальным (от 5- 109/л до 20- 109/л), повышенным (свыше 20 o 109/л, достигая в некоторых случаях 200 o 109/л);
- нейтропения (не зависит от общего количества лейкоцитов);
- абсолютный лимфоцитоз;
- тромбоцитопения (присутствует почти всегда);
- "лейкемический провал" - присутствие бластов, зрелых форм на фоне отсутствия промежуточных форм;
- при остром миелобластном виде лейкоза можно обнаружить азурофильные гранулы и палочки Ауэра.
Пункция костного мозга при симптомам лейкоза крови
Пункция костного мозга - основной метод исследования при лейкозах крови. Его применяют с целью подтверждения диагноза и идентификации (морфологической, иммунофенотипической, цитогенетической) типа лейкоза. Аспирация костного мозга может быть затруднена в связи с его обеднением (подавление гемопоэза) и увеличенным содержанием в нём волокнистых структур.
Миелограмма (количественное определение всех клеточных форм костного мозга) при симптомах острых лейкозов:
- увеличение содержания бластных клеток более 5% и до тотального бластоза;
- морфология бластов различна в зависимости от типа лейкоза;
- увеличение промежуточных форм;
- лимфоцитоз;
- красный росток кроветворения угнетён (за исключением острого эритромиелоза);
- мегакариоциты отсутствуют или их количество незначительно (за исключением острого мегакариобластного вида лейкоза).
Цитохимическое исследование - основной метод диагностики видов острых лейкозов крови. Его проводят с целью выявления специфических для различных бластов ферментов. Так, при OJIJT определяется положительная ШИК-реакция на гликоген, отрицательная реакция на липиды, пероксидазу, хлорацетатэстеразу. При острых миелобластных видах лейкозов - положительная реакция на миелопероксидазу, липиды, хлорацетатэстеразу. ШИК-реакция зависит от формы острого миелоидного лейкоза.
Иммунофенотипирование бластов проводят автоматизированным методом на проточном цитофлюориметре или иммуноферментным методом на стекле с использованием световой микроскопии. Последний имеет то преимущество при симптомах лейкоза крови, что его можно проводить параллельно с цитохимическим исследованием. Иммунофенотипирование позволяет определить с помощью моноклональных AT наличие или отсутствие кластеров дифференцировки бластных клеток (CD-маркёры). Его проведение в первую очередь необходимо для точной диагностики ОЛЛ, а также в трудных случаях дифференциальной диагностики острых лимфобластных и миелобластных лейкозов. Это принципиальный момент, поскольку лечение этих видов лейкоза крови разное.
Цитогенетическое исследование лейкозных клеток позволяет определить хромосомные аномалии и дальнейший прогноз этого вида и причины лейкоза крови.
Другие обязательные первичные методы исследования разных причин лейкоза
Исследование ликвора при симптомах лейкоза. Повышенный цитоз за счёт бластов указывает на нейролейкемию.
Рентгенологическое исследование органов грудной клетки при лейкозе крови: расширение тени средостения за счёт увеличения внутригрудных лимфатических узлов, лейкемиды в лёгких.
Биохимический анализ крови, ЭКГ, эхокардиография, ЭЭГ необходимы для определения исходных показателей функций жизненно важных органов и проводятся перед началом и во время химиотерапии, поскольку применяемые цитостатики обладают кардиотоксичными, гепатотоксичными и нефротоксичными свойствами при лейкозе крови.
УЗИ при симптомах лейкоза крови: увеличение печени и селезёнки, очаги лейкемоидной инфильтрации в паренхиматозных органах.
Дифференциальная диагностика лейкоза крови
Инфекционный мононуклеоз может сочетаться с увеличением селезёнки, повышением температуры тела, появлением изменённых лимфоцитов (большие, с широкой каймой цитоплазмы, могут быть приняты за бласты) на фоне характерных симптомах (цикличность заболевания, ангина, желтуха, кардиопатия, мононуклеары в крови, положительная серологическая реакция на вирус Эпстайна-Барр).
ВИЧ-инфекция при симптомах лейкоза крови. Генерализованная лимфаденопатия характерна для ВИЧ-инфекции. Окончательный диагноз ВИЧ-инфекции ставят при наличии в крови вирусных маркёров.
Панцитопения - ведущий лабораторный симптом при апластической анемии и лейкозе крови. Характерная морфологическая картина костного мозга - замещение кроветворной ткани жировой, снижение клеточности, отсутствие бластов. В анамнезе возможен приём ЛС (токсических веществ), вызывающих аплазию. Панцитопения может быть вызвана аутоиммунными процессами, связанными, например, с СКВ. При соответствующих синдромах (симптомы: поражение кожи, почек, сердечно-сосудистой системы) в крови находят волчаночные клетки при лейкозе крови. Панцитопения характерна для витамин B12-дефицитной анемии. В анамнезе - сопутствующая патология, операции на ЖКТ. В клинической картине три ведущих синдрома - анемия, трофические нарушения, фуникулярный миелоз. В периферической крови и в костном мозге - мегалобласты. Положительный эффект от терапии витамином Bi2, фолиевой кислотой.
Лейкемоидные реакции - значительное повышение количества лейкоцитов со сдвигом лейкоцитарной формулы влево. Причиной лейкемоидных реакций при лейкозе могут быть тяжёлые воспалительные заболевания, применение некоторых медикаментов (преднизолон). В отличие от острых лейкозов, лейкемоидных реакций бластного типа не бывает.
Читайте также:

