Рак подвздошной кишки симптомы и признаки болезни
Опухоли тонкого кишечника – группа доброкачественных либо злокачественных новообразований, поражающих двенадцатиперстную, подвздошную и тощую кишку. Опухоль, локализованная в тонкой кишке, прижизненно диагностируется крайне редко, так как не имеет яркой симптоматики и успешно маскируется под другие заболевания. Несмотря на то, что тонкая кишка представляет собой 3/4 всей длины пищеварительного тракта и более 90% его площади, опухоли этой части ЖКТ встречаются лишь в 0,5-3,5% случаев. Злокачественные опухоли тонкой кишки диагностируются еще реже и составляют 0,01% всей онкопатологии тонкого кишечника.
В большинстве случаев рак тонкого кишечника развивается на фоне хронических ферментативных или воспалительных заболеваний ЖКТ или эпителиальных доброкачественных опухолей кишечника. Преобладающее поражение 12-перстной кишки объясняется раздражающим действием желчи и сока поджелудочной железы на начальный отдел тонкого кишечника, а также его активным контактом с канцерогенами, поступающими в пищеварительный тракт с пищей.
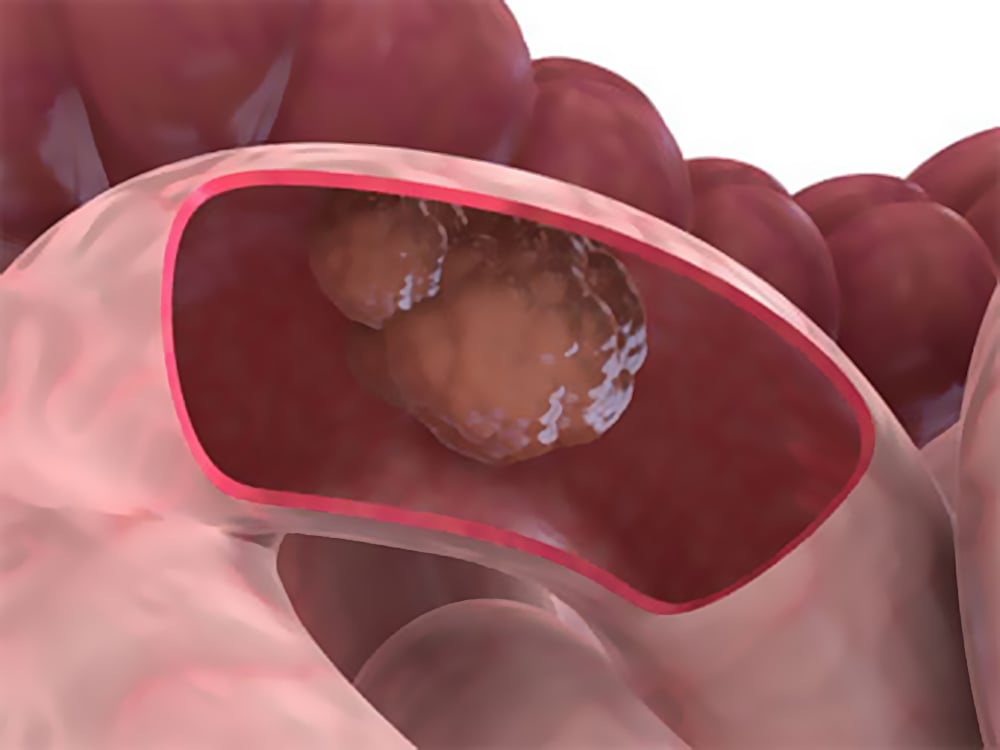
Факторы риска
Случаи спорадического или семейного аденоматозного полипоза являются факторами повышенного риска развития рака тонкого кишечника. Вероятность возникновения рака тонкого кишечника выше у:
- Курильщиков;
- Лиц, подвергшихся радиационному облучению;
- Страдающих алкогольной зависимостью;
- Людей, в чьем рационе преобладают животные жиры, консервированные продукты, жареная пища.
По характеру роста опухолевой ткани различают экзофитный и эндофитный рак тонкого кишечника.
- Экзофитные опухоли растут в просвет кишки, вызывая ее сужение и развитие кишечной непроходимости; макроскопически могут напоминать полип или цветную капусту;
- Эндофитные формы рака инфильтрируют стенку тонкого кишечника в глубину, сопровождаясь кишечным кровотечением, перфорацией и перитонитом.
По гистологической структуре злокачественные опухоли тонкого кишечника чаще представлены аденокарциномой, реже в онкологической практике встречаются саркомы, карциноид, лимфома кишечника.
В Юсуповской больнице успешно лечат пациентов с диагнозом рак тонкой кишки. Здесь вас проконсультируют высококвалифицированные врачи, проведут диагностику на современном оборудовании. Своевременное обращение в больницу и выявление рака тонкой кишки на ранней стадии, гарантирует максимальный эффект от лечения.
Симптомы
Коварство новообразований в том, что они длительное время никак не проявляются, либо в клинической картине преобладают симптомы, характерные для других заболеваний (язвенной болезни желудка и двенадцатиперстной кишки, холецистита, аднексита и др.). У 75% пациентов опухоли тонкого кишечника обнаруживаются только после смерти, в остальных случаях новообразование обычно диагностируется на запущенной стадии, когда перекрывается просвет кишечника и возникает клиника кишечной непроходимости.
Первым проявлением рака тонкого кишечника и двенадцатиперстной кишки может быть боль. Пациенты описывают боли как неопределенные, локализованные в области пупка или слева от него, в подвздошной области. Боль обычно возникает при прорастании новообразования в стенки кишечника и распространении процесса на брюшину и другие органы;
Кроме того, больного могут беспокоить:
- Отрыжка;
- Метеоризм;
- Нестабильность стула;
- Потеря аппетита;
- Исхудание;
- Умеренное повышение температуры тела.
Злокачественные опухоли могут иметь как общие проявления (истощение, интоксикация, бледность кожи и слизистых), так и местные симптомы, которые зависят от локализации и размеров опухоли.
Пациент предъявляет жалобы на:
- Тошноту;
- Рвоту;
- Изнуряющую изжогу.
На начальных стадиях злокачественной опухоли поносы чередуются с запорами, в терминальном периоде развивается клиника непроходимости кишечника, перфорации полого органа (связанной с распадом опухоли).
Все новообразования кишечника сопровождаются кахексией, анемией, интоксикацией. Анемия связана не только с постоянными кровотечениями, но и с нарушением всасывания питательных веществ в пораженном кишечнике, необходимых для нормального кроветворения. Обычно выраженная клиника указывает не только на запущенную стадию болезни, но и на метастазирование опухоли в лимфоузлы и другие органы.
В Юсуповской больнице работают ведущие онкологи России. Уже на протяжении нескольких десятков лет здесь применяются новейшие методики диагностики и лечения различных видов онкологических заболеваний. Разумеется, чем раньше выявляется злокачественное заболевание, тем больше шансов на полное выздоровление пациента. Как показывает мировая практика, до 90% пациентов, у которых был диагностирован рак на первичной стадии, смогли побороть недуг.
Диагностика
Диагностический алгоритм в Юсуповской больнице при раке тонкого кишечника различной локализации имеет свои особенности. Так, в распознавании опухолей 12-перстной кишки ведущую роль играет эзофагогастродуаденоскопия и контрастная рентгеноскопия.
Для диагностики опухолей терминального отдела подвздошной кишки информативными могут быть колоноскопия и ирригоскопия.
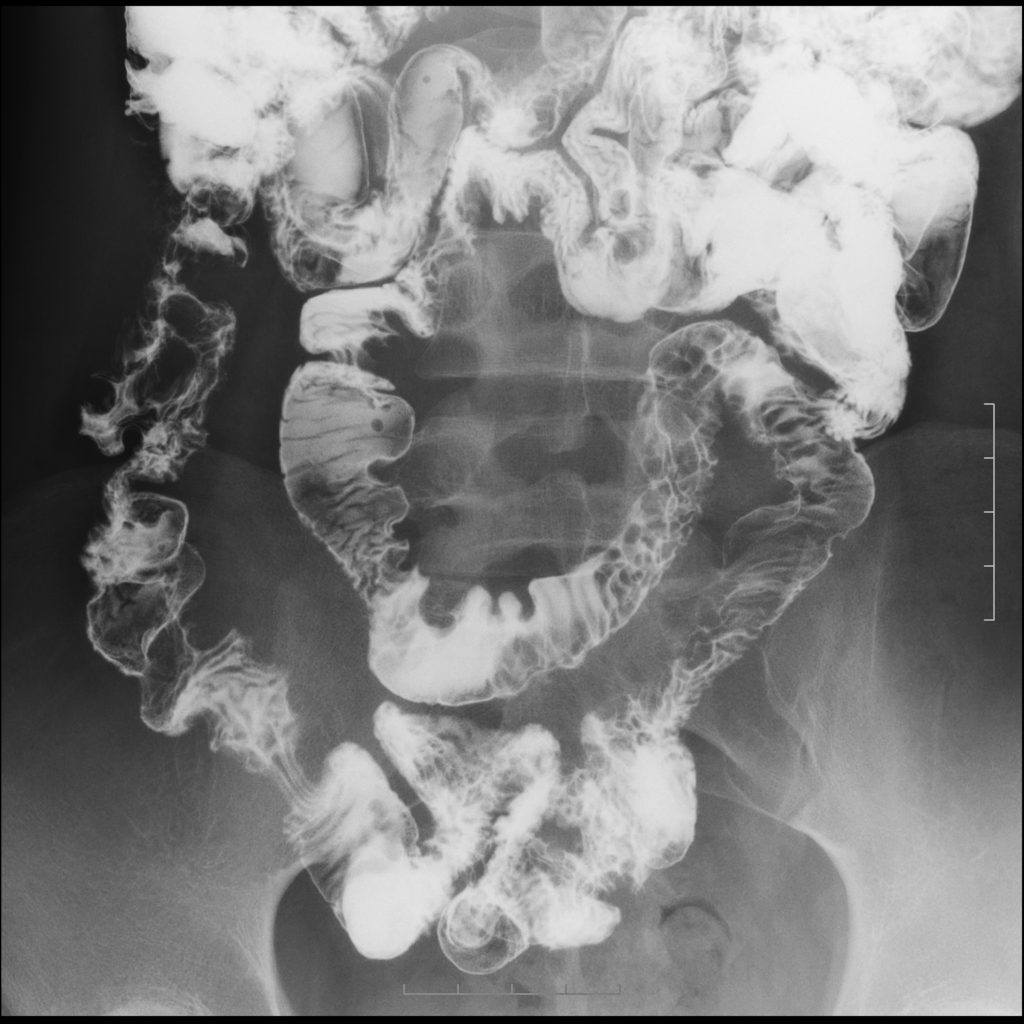
Важную роль в диагностике рака тонкого кишечника играет рентгенография пассажа бария, позволяющая выявить препятствия на пути продвижения контрастного препарата, участки стенозов и супрастенотического расширения кишки.
Ценность эндоскопических исследований заключается в возможности проведения биопсии для последующей морфологической верификации диагноза.
Определенный диагностический интерес может представлять проведение селективной ангиографии брюшной полости.
Онкологи Юсуповской больницы с целью выявления метастазов и прорастания рака тонкого кишечника в органы брюшной полости выполняют:
- Ультразвуковое исследование (печени, поджелудочной железы, почек, надпочечников);
- Мультиспиральную компьютерную томографию брюшной полости;
- Рентгенографию грудной клетки;
- Сцинтиграфию костей;
- В неясных случаях целесообразно проведение диагностической лапароскопии.
Рак тонкого кишечника необходимо дифференцировать от туберкулеза кишечника, окклюзии мезентериальных сосудов, доброкачественных опухолей тонкого кишечника, болезни Крона, дистопии почки, забрюшинных опухолей, у женщин – от опухолей придатков и матки.
Лечение
При операбельности рака тонкого кишечника наиболее эффективно проведение широкой резекции пораженного участка кишки и лимфоузлов, иссечение брыжейки. Протяженность тонкого кишечника позволяет выполнять радикальное удаление опухоли в границах здоровых тканей.
Целостность желудочно-кишечного тракта восстанавливается путем наложения энтероэнтероанастомоза (тонкой кишки в тонкую) или энтероколоанастомоза (тонкой кишки в толстую).
При раке 12-перстной кишки показана дуоденэктомия, иногда с дистальной резекцией желудка или резекцией поджелудочной железы (панкреатодуоденальная резекция).
При запущенном раке тонкого кишечника, не позволяющем осуществить радикальную резекцию, производится наложение обходного анастомоза между непораженными петлями кишки.
Хирургический этап лечения рака тонкого кишечника дополняется химиотерапией, этот же метод может являться единственным способом лечения неоперабельных опухолей.
Рак тонкого кишечника — это злокачественное новообразование, развивающееся из стенок тонкой кишки и способное к метастазированию в ближайшие органы и ткани.
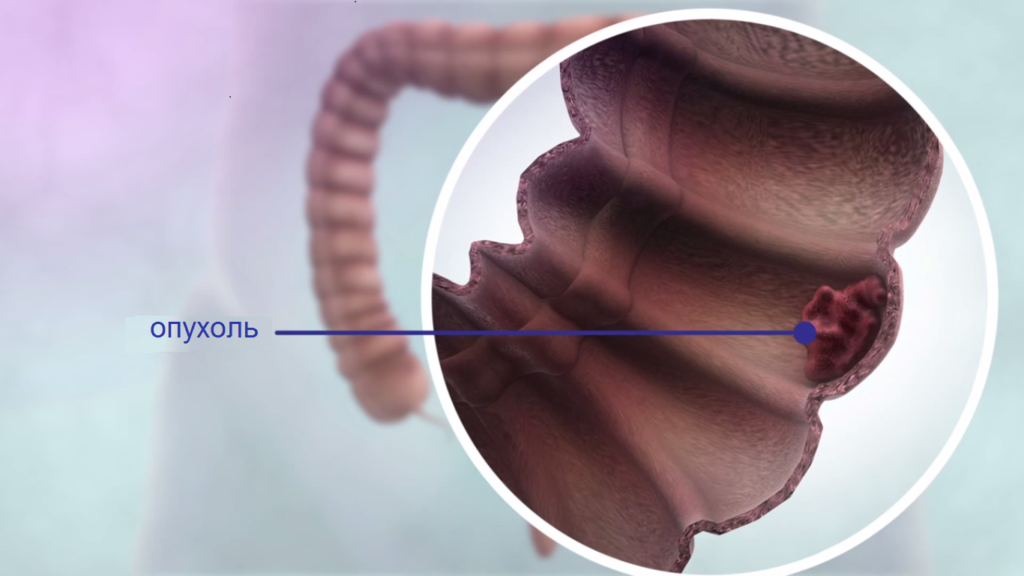
Отделы тонкого кишечника
Чтобы представлять строение тонкого кишечника, достаточно понимать, из каких отделов он состоит:
- 12-типерстная кишка;
- Тощая кишка;
- Подвздошная кишка.
Виды опухолей тонкого кишечника
Наиболее распространенным злокачественным новообразованием тонкого кишечника считается аденокарцинома, прорастающая из железистой ткани слизистой оболочки тонкой кишки.
При этом злокачественные клетки могут прорастать в любом из отделов тонкого кишечника. Однако в 50% всех случаев заболеваний раком тонкого кишечника злокачественная опухоль поражает 12-типерстную кишку, на подвздошную кишку приходится 30% и на тонкую – 20 % всех случаев раковых болезней тонкого кишечника.
Чаще всего злокачественное новообразование растет в просвет кишки, уменьшая тем самым диаметр пространства между ее стенками, реже внутристеночно и в совсем редких случаях экзофитно. При этом кишечная петля, которая расположена выше сужения, может расширяться, а ее мышечный слой гипертрофируется.
При длительном стенозе кишечного просвета петля кишечника может истончиться, растянуться и перфорировать в свободную брюшинную полость, вызывая перитонит. Чаще всего такое нарушение может привести к непроходимости кишечника в связи с инвагинацией.
Как правило, рак тонкого кишечника нечасто дает изъязвления. Однако на последних стадиях злокачественная опухоль метастазирует практически во все органы, включая лимфатическую и костную системы, легкие, печень, почки и даже в твердую мозговую оболочку. При изъязвлении и распаде опухоли могут образовываться свищи.
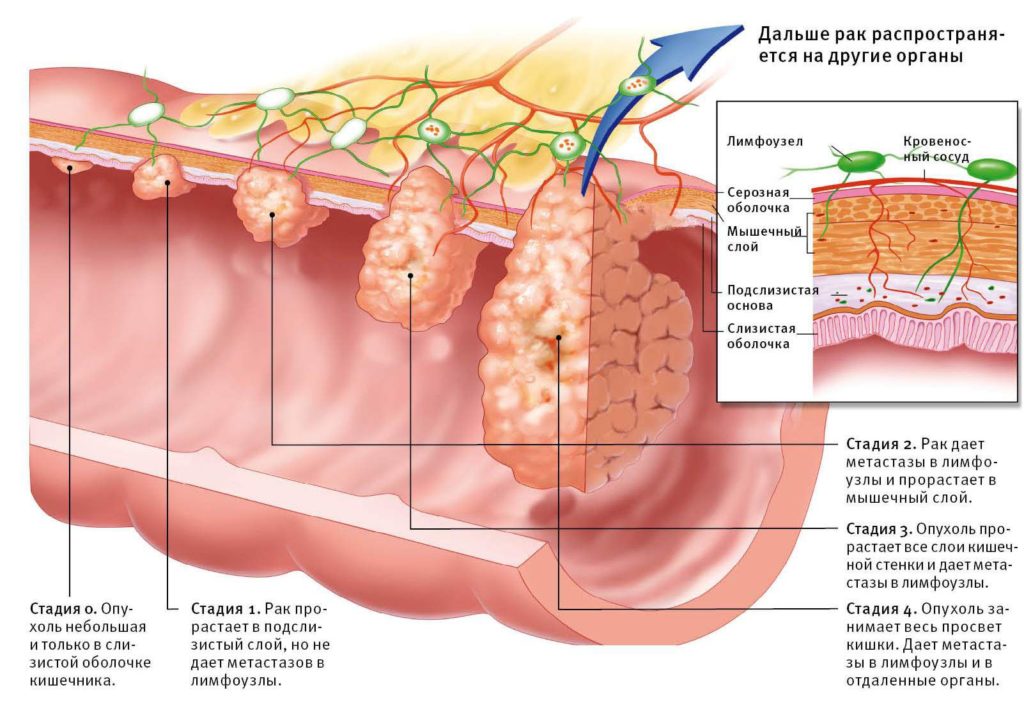
Стадии рака тонкой кишки
Выделяют четыре стадии рака тонкой кишки:
- I стадия, при которой опухолевый процесс не выходит за пределы тонкого кишечника.
- II стадия – при которой опухоль прорастает в соседние органы без наличия метастазов;
- III стадия – метастазы образуются в ближайших с тонким кишечником лимфатических узлах;
- IV стадия – метастазирование наблюдается в отдаленных от тонкого кишечника органах и костной и лимфатической системе.
Несмотря на эти сведения, раковая опухоль тонкого кишечника является относительно редким онкологическим заболеванием органов пищеварительной системы. Данная патология составляет всего 2% всех злокачественных заболеваний органов желудочно-кишечного тракта.
Преимущественно раком тонкого кишечника болеют мужчины, по медицинским данным у них эта патология наблюдается в 2 раза чаще, чем у женского пола. При этом раковой болезни тонкого кишечника подвержены в основном пожилые люди.
По последним данным, чаще всего рак тонкого кишечника наблюдается в развивающихся азиатских районах, тогда как жители высокоразвитых европейских стран болеют этим заболеванием намного реже.
К тому же риск заболеть раком тонкого кишечника отмечается чаще у чернокожего населения, чем у людей со светлой кожей.
Причины рака тонкой кишки
В настоящее время точные причины развития раковой опухоли в тонком кишечнике не установлены. Медики предполагают, что заболевание чаще всего случается в двенадцатиперстной кишке именно потому, что по своему расположению в кишечнике она первая вступает в контакт с канцерогенными веществами, которые поступают вместе с пищей либо содержатся в желчи и секреции, выделяемой поджелудочной железой.
Также некоторые исследовательские данные установили связь раковых образований в тонком кишечнике с регулярным употреблением в пищу жирных, вяленых, соленых и копченых блюд и продуктов. По некоторым данным чрезмерное употребление алкоголя и курение так же способствуют развитию раковой опухоли в тонком кишечнике.
Риск развития рака тонкой кишки повышают хронические болезни тонкой кишки, которые сопровождаются воспалительным процессом и нарушением целостности слизистой оболочки. Причем болезнь Крона увеличивает риск заболеть раком тонкой кишки в разы.
В некоторых случаях наблюдается связь развития рака толстого кишечника с образованием злокачественной опухоли тонкой кишки. Часто опухоли развиваются из полипов кишечника, причем полипоз считается наследственным заболеванием.
Симптомы рака тонкого кишечника
Как правило, на ранних стадиях развитие заболевания протекает практически незаметно либо проявляет себя в виде небольших дисфункций кишечника, которые большинство людей считают обычным явлением и не придают этому серьезное значение.
На ранней стадии показателями рака тонкой кишки могут быть:
- Вздутие живота;
- Боли и колики в околопупочной области;
- Рвота, тошнота;
- Запоры или поносы;
- Примеси крови в каловых массах;
- Анемия.
На поздних стадиях проявлениями болезни могут быть:
- Регулярные продолжительные боли в животе;
- Потеря аппетита;
- Слабость, быстрая утомляемость, нарушение сна, головные боли;
- Повышение температуры тела, ночная потливость;
- Снижение защитных свойств организма;
- Беспричинная потеря веса;
- Низкий показатель гемоглобина;
- Окрашивание кожных покровов и глазных склер в желтый цвет;
- Нарушение работы печени (высокий уровень билирубина, АЛТ, АСТ).
Лечение рака тонкого кишечника
Существует два метода лечения злокачественных опухолей тонкой кишки: хирургическое вмешательство и химиотерапия.
Во время хирургического лечения удаляется пораженный участок тонкой кишки. На данный момент это является единственным эффективным методом лечения. При этом существует радикальное и паллиативное оперативное вмешательство.
Цель радикальной операции – резекция пораженного раком участка тонкой кишки. При распространении раковых клеток на другие органы их тоже удаляют.
Паллиативный метод устраняет причину патологического процесса. Больному обеспечивается питание, которое нарушено из-за сужения просвета кишки и развития кишечной непроходимости. Такое лечение направлено на улучшение качества жизни больного и облегчить его страдания.
Химиотерапия направлена на уничтожение раковых клеток. Все действия химиотерапевтического лечения нацелены на остановку развития и деления злокачественных клеток.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
В случаях, если хирургическое вмешательство невозможно или при повышенной чувствительности к химиотерапевтическим препаратам, применяется терапия с использованием средств, подавляющих рост и распространение злокачественных клеток.
Прогноз лечения тем благоприятнее, чем раньше больной обратится за медицинской помощью. При метастазировании опухоли на другие органы и ткани вероятность благоприятного исхода лечения уменьшается.
Опухоли тонкого кишечника – группа доброкачественных либо злокачественных новообразований, поражающих двенадцатиперстную, подвздошную и тощую кишку. Опухоль, локализованная в тонкой кишке, прижизненно диагностируется крайне редко, так как не имеет яркой симптоматики и успешно маскируется под другие заболевания. Несмотря на то, что тонкая кишка представляет собой 3/4 всей длины пищеварительного тракта и более 90% его площади, опухоли этой части ЖКТ встречаются лишь в 0,5-3,5% случаев. Злокачественные опухоли тонкой кишки диагностируются еще реже и составляют 0,01% всей онкопатологии тонкого кишечника.
В большинстве случаев рак тонкого кишечника развивается на фоне хронических ферментативных или воспалительных заболеваний ЖКТ или эпителиальных доброкачественных опухолей кишечника. Преобладающее поражение 12-перстной кишки объясняется раздражающим действием желчи и сока поджелудочной железы на начальный отдел тонкого кишечника, а также его активным контактом с канцерогенами, поступающими в пищеварительный тракт с пищей.
Причины недуга
Рак тонкого кишечника представляет собой злокачественное изменение структуры слизистой оболочки органа ЖКТ. Имеет различную локализацию и симптоматику. Рост новообразования возможен как внутрь кишки, уменьшая при этом просвет и приводя к закупорке, так и наружу, проникая в соседние ткани. Может проявляться карциномой, аденокарциномой, лимфомой или саркомой.
- Возраст человека.
- Заболевания органов ЖКТ: язвенная болезнь;
- дуоденит;
- энтерит;
- язвенный колит;
- болезнь Крона;
- дивертикулит;
- доброкачественные опухоли кишечника.
Болезнь Крона
Четко прослеживается связь между болезнью Крона и аденокарциномой тонкой кишки.
Дооперационная дифференциальная диагностика этих заболеваний является сложной задачей из-за отсутсвтия харктерных признаков при визуализации.
Индикатором злокачественности при обструкции тонкой кишки является отсутствие ответа на медикаментозную терапию.
В анамнезе резекция слепой и тощей кишки. Локальное утолщение стенки тощей кишки с контрастным усилением при болезни Крона.
Мультифокальное поражение при болезни Крона (отмечены стрелками).
Разновидности
Различают такие формы заболевания:
- Саркома Капоши. Диагностируется у каждого 5 пациента, характеризуется совместным развитием с лимфосаркомой и аденокарциномой. Не имеет специфической локализации, нередко протекает бессимптомно.
- Аденокарцинома. Располагается в проксимальной области тонкого кишечника, сложно диагностируется и имеет тяжелое течение.
- Злокачественная лимфома. Рост новообразования происходит из подвздошной кишки.
- Опухоль карциноидного типа. Местом локализации является участок червеобразного отростка, метастазирует в прилежащие органы. Провоцирует развитие непроходимости, кровотечения и высокой болезненности в области.
Обзор
В таблице собраны признаки наиболее часто встречающихся новообразований тонкой кишки. Кликните на изображение, чтобы увеличить таблицу.
- наследственный не-полипозный рак толстой кишки (ННПРТК) или синдром Линча, заболевание с аутосомно-доминантным типом наследования с высоким риском развития новообразований желудочно-кишечного тракта;
- семейный аденоматозный полипоз толстой кишки, наследственное заболевание в основе которого лежит развитие множественных полипов толстой кишки;
- множественная эндокринная неоплазия I типа, синдро́м Ве́рмера, синдром, при котором развиваются множественные гормонально активные опухоли, в том числе и карциноид.
Первые признаки и симптомы
На ранних стадиях рак тонкого кишечника имеет слабую симптоматику без определенной последовательности. Это связано с различной локализацией новообразований. Пациент жалуется на спазмы брюшной полости, нестабильность акта дефекации, вздутие живота, тошноту, рвоту. Из-за прогрессирующего роста опухоли, человек начинает терять вес, что также связано со снижением аппетита. У женщин и мужчин признаки онкологии почти одинаковы, лишь в процессе развития заболевания и распространения на другие органы у женского населения патология задевает влагалище, а у мужского — простату.
Рак тонкой кишки имеет такие первые симптомы:
- постоянные болезненные ощущения при дефекации;
- прожилки крови в кале;
- сбои в процессе выделения мочи;
- значительное снижение массы тела на фоне отсутствующего аппетита;
- кровь в моче;
- резкий отказ от жареных и жирных блюд.
В процессе прогрессирования заболевания появляются признаки рака тонкого кишечника:
- сухость и бледность кожных покровов;
- постоянная головная боль, сопровождающаяся головокружением;
- упадок сил;
- истощение организма;
- поражение соседних органов и систем;
- уменьшение количества крови в организме.
Синдром спру
Синдром спру — состояние, возникающее в условиях нарушения всасывания пищевых веществ из тонкой кишки и повышенной проницаемости ее капилляров для белков плазмы. Встречаются аминоптериновая (непереносимость коровьего молока) и глютеновая (непереносимость муки злаковых растений) энтеропатии. Последняя часто называется целиакия-спру.
Заболевание обычно начинается в детстве. Рецидивы возникают в зрелом возрасте и протекают со сменой обострений и ремиссий. Появляется диарея с обильным, иногда пенистым стулом и резким запахом. Аппетит заметно не изменен, однако больные теряют массу тела. Постепенно к диарее присоединяются анемия, повышенная кровоточивость, глоссит, гиперкератоз кожи, мышечная слабость. Начинают отмечаться парестезии, судороги, остеопороз. Вся симптоматика связана с развитием синдрома нарушенного всасывания.
В тяжелых случаях появляется гипопротеинемия, а вслед — и генерализованные отеки. После перехода на аглютеновую диету все проявления болезни исчезают. Диагноз подтверждается аспирационной биопсией.
Диагностика
Выяснение причины недуга врач начинает с опроса и осмотра пациента. Выясняет наличие заболеваний ЖКТ в анамнезе, а также онкологии у родственников и членов семьи. Проведение осмотра происходит с пальпацией брюшины и пальцевого обследования прямой кишки. В возрасте старше 50-ти лет и при наличии симптомов врач предварительно может заподозрить рак тонкого кишечника.
Результативным методом исследования, на основании которого можно поставить диагноз, является анализ крови, включающий в себя:
- Уровень гемоглобина — при наличии онкологии будет снижен.
- Количество эритроцитов — значительное уменьшение.
- Лейкоциты — повышение уровня.
- СОЭ — предельно высокое значение.
- Свертываемость крови — увеличение показателей.
- Онкомаркеры положительные.
Постановка диагноза основывается на данных таких исследований:
- ирригоскопия;
- ретроманоскопия;
- колоноскопия;
- диагностика кала на наличие примесей крови;
- фиброгастроскопия;
- ангиография кровеносных сосудов;
- УЗИ;
- КТ;
- МРТ.
Диагностирование рака кишечника
Диагностирование патологии зависит от локализации недуга. Чтобы поставить точный диагноз, проводятся следующие виды обследований:
- Двенадцатиперстная кишка исследуется с помощью таких методик, как фиброгастродуоденоскопия и контрастная рентгеноскопия. Контрастное вещество позволяет выявить патологию на первой стадии.
- Рак подвздошной кишки диагностируются при помощи таких методик, как ирригоскопия и колоноскопия.
- Тощую кишку исследуют с помощью контрастной рентгеноскопии.
В процессе проведения эндоскопических методик осуществляется забор образцов тканей, что делается для проведения подробного лабораторного излучения. Чтобы определить присутствие метастазов, прибегают к следующим процедурам:
- УЗИ;
- Компьютерная томография;
- Сцинтиграфия;
- Рентгенография брюшной полости;
- Лапароскопия.
Помимо инструментальных видов исследований, проводятся и лабораторные:
- Общий анализ крови.
- Биохимический анализ крови.
- Анализ мочи на индикан.
- Анализ крови на онкомаркеры.
- Анализ каловых масс.
Терапия при онкологии
- операция в виде удаления опухоли и поврежденного участка кишки;
- химиотерапия;
- радиотерапия.
Прежде чем проводить оперативное вмешательство, необходимо обследовать все органы и системы на наличие метастазов. Если будут обнаружены, то операцию не проводят.
Рак тонкой кишки лечат при помощи хирургического удаления поврежденного участка. При этом резекцию опухоли проводят в пределах здоровых тканей, а целостность восстанавливают путем наложения анастамоза. Тонкий кишечник по своим размерам позволяет проводить частичное удаление. Если диагностирована 3—4 стадия рака, которая является неоперабельной, назначают химиотерапию, как единственно возможный метод лечения. Заключается в введении цитостатических лекарственных средств, которые пагубно действуют на новообразование.
Профилактика
Профилактика такого серьёзного заболевания заключается в простейших правилах:
- полное и своевременное лечение всех заболеваний ЖКТ;
- максимальное продление стойкой фазы ремиссии при гастроэнтерологических патологиях хронического характера;
- нормализация питания;
- отказ от курения и умеренное употребление спиртных напитков.
Кроме этого, очень важно систематически проходить профилактический осмотр у врачей, для предотвращения или своевременной диагностики недуга. Однако к сожалению, следует отметить и тот факт, что даже выполнение всех профилактических рекомендаций не гарантирует полного исключения развития этого недуга.
Последствия и прогнозы
Благоприятный исход болезни напрямую зависит от стадии, на которой был поставлен диагноз, а также от места локализации опухоли. Если новообразование располагается регионально и не имеет метастазов, то после операции количество выживших на протяжении следующих 5-ти лет составляет 40—50%. Каждая последующая стадия сокращает процент положительных исходов у пациентов на 15—20 процентов.
При своевременном обнаружении новообразования и оказании хирургической помощи пациент может вернуться к привычной для себя жизни, при этом соблюдая диету и регулярно наблюдаясь у лечащего врача. Также рекомендуется отказаться от вредных привычек, вести здоровый способ жизни и 1 раз в год проходить санаторно-курортное лечение.
На тонкую кишку приходится около ¾ общей длины и 90% площади всего пищеварительного тракта. Но злокачественные опухоли здесь встречаются намного реже, чем в пищеводе, желудке, толстой и подвздошной кишке. Общая протяженность тонкой кишки взрослого человека составляет 4,5–6 метров, в ней выделяют три отдела:
- Двенадцатиперстная кишка — самая короткая часть, она начинается от желудка и огибает поджелудочную железу.
- Далее следует тощая кишка.
- Подвздошная кишка впадает в слепую в нижней правой части живота (правой подвздошной области). В этом месте находится илеоцекальный клапан, он обеспечивается движение содержимого только в одном направлении — из тонкого кишечника в толстый.
Почему злокачественные опухоли в тонкой кишке встречаются очень редко? Считается, что на это есть несколько причин. Содержимое тонкого кишечника имеет жидкую консистенцию и очень быстро движется, поэтому оно не раздражает слизистую оболочку. Канцерогены, попавшие с пищей, не успевают навредить. В тонкой кишке очень мало бактерий, но много лимфоидной ткани. В качестве защитных факторов рассматривают щелочной pH и фермент бензпиренгидроксилазу.
Классификация рака тонкой кишки
В тонком кишечнике встречается пять разновидностей злокачественных опухолей:
- Аденокарцинома — только она, строго говоря, и является раком. Эти опухоли развиваются из железистых клеток слизистой оболочки, чаще всего встречаются в тощей и двенадцатиперстной кишке.
- Саркома — злокачественная опухоль из соединительной ткани. Чаще всего встречаются лейомиосаркомы — опухоли из гладких мышц в стенке кишки. Эти опухоли, как правило, поражают подвздошную кишку.
Гастроинтестинальные стромальные опухоли происходят из клеток Кахаля, которые находятся в стенках пищеварительного тракта от пищевода до ануса и обеспечивают моторику — сокращения гладких мышц. - Карциноидные опухоли относятся к группе нейроэндокринных опухолей. Они чаще всего встречаются в подвздошной кишке.
- Лимфомы — опухоли лимфоидной ткани. В тонкой кишке чаще всего встречаются неходжкинские лимфомы, как правило, в тощем и подвздошном отделах.

Причины и факторы риска рака тонкой кишки
Причины заболевания неизвестны: нельзя точно сказать, что именно привело к мутациям в клетке и ее злокачественному перерождению в каждом конкретном случае. Известны лишь факторы, которые повышают риски заболевания:
- Рацион с высоким содержанием жиров и низким содержанием клетчатки.
- Болезнь Крона — хроническое воспалительное заболевание кишечника — повышает риск рака тонкой кишки примерно в 6 раз.
- Целиакия — заболевание, при котором повреждены ворсинки тонкой кишки, и человек не переносит глютен (клейковину) — белок, который содержится во многих злаках.
- Семейный аденоматозный полипоз — наследственное заболевание, при котором в толстом кишечнике находятся сотни и тысячи полипов. Со временем эти полипы с высокой вероятностью могут трансформироваться в злокачественную опухоль, кроме того, повышается риск рака двенадцатиперстной кишки, желудка, щитовидной железы, печени (гепатобластома), поджелудочной железы.
Симптомы рака тонкой кишки
Зачастую опухоль не вызывает каких-либо симптомов. Но даже если симптомы имеются, они неспецифичны и чаще всего свидетельствуют о каком-либо другом заболевании. Нужно посетить врача и провериться, если в течение длительного времени присутствует кровь в стуле, либо стул стал темным, черным, как деготь. Длительные боли в животе, диарея, необъяснимая потеря веса, сильная тошнота и рвота — все это возможные признаки рака тонкой кишки. Точный диагноз можно установить только после обследования.
Диагностика рака тонкой кишки
Осмотреть изнутри двенадцатиперстную кишку можно во время фиброгастродуоденоскопии (ФГДС). Если врач обнаруживает на слизистой оболочке патологически измененный участок, он может сразу провести биопсию и отправить фрагмент ткани на гистологическое, цитологическое исследование.
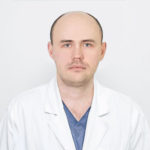
Для осмотра тощей и подвздошной кишки применяют специальные эндоскопические техники. Во время капсульной эндоскопии пациенту дают проглотить капсулу с миниатюрной видеокамерой. Она проходит по пищеварительному тракту и записывает изображение. При баллонной энтероскопии в тонкую кишку вводят трубку, оснащенную одним или двумя баллонами, внутри нее проводят эндоскоп. Он может выдвигаться из трубки. Во время баллонной энтероскопии можно провести биопсию, остановить кровотечение, удалить небольшую опухоль. Конечную часть тонкой кишки можно осмотреть во время колоноскопии — исследования, во время которого специальный инструмент — колоноскоп — вводят через задний проход.
Место сужения в кишечнике может показать рентгенография с контрастным усилением. За некоторое время до того, как сделать рентгеновские снимки, пациенту дают выпить взвесь сульфата бария. Препарат проходит по пищеварительному тракту и создает заметную тень на снимках. Иногда контраст вводят через зонд сразу в двенадцатиперстную кишку. Применяют бариевые клизмы — с помощью такого контрастирования иногда можно осмотреть конечную часть тонкой кишки.
Компьютерную томографию и МРТ применяют для того, чтобы оценить расположение, размеры и количество опухолей, выявить очаги поражения в печени, легких и других органах. Чтобы получить более информативное изображение, применяют контраст: его вводят внутривенно или дают в виде таблетки.
ПЭТ-сканирование помогает найти мелкие метастазы, которые не были обнаружены другими методами. Пациенту вводят сахар с радиоактивной меткой. Так как опухолевым клеткам нужно много энергии, они поглощают этот сахар в намного большем количестве, чем здоровая ткань. Из-за накопления радиоактивной метки опухолевые очаги хорошо заметны на снимках, выполненных с помощью специального аппарата. Зачастую ПЭТ совмещают с КТ.

Стадии рака тонкого кишечника
Выделяют пять стадий аденокарциномы кишечника:

Лечение рака тонкой кишки
Рак тонкой кишки встречается очень редко, поэтому проведено не так много исследований, которые помогли бы выяснить, какие методы лечения оптимальны в том или ином случае. Аденокарциномы тонкого кишечника похожи на рак толстой кишки, поэтому зачастую их лечат похожими методами. План лечения зависит от типа и стадии опухоли, возраста и общего состояния пациента.
Хирургическое лечение
Операции при раке тонкого кишечника бывают радикальными и паллиативными. Во время радикальной операции хирург удаляет пораженный участок кишки с захватом здоровой ткани выше и ниже, близлежащие лимфатические узлы. Если рак распространился в соседние органы, их тоже удаляют.
Паллиативные операции направлены на то, чтобы улучшить состояние больного. Если опухоль блокирует просвет кишечника, накладывают обходной анастомоз.
Лучевая терапия
Облучение может быть назначено после операции для того, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива. Такая лучевая терапия называется адъювантной. Также этот вид лечения применяют при опухолях с метастазами, после рецидива. При запущенном раке лучевая терапия помогает бороться с болью и другими симптомами.
Химиотерапия
Если раковые клетки при аденокарциноме распространились в лимфатические узлы, после операции назначают адъювантную химиотерапию для профилактики рецидива. При аденокарциноме с метастазами химиопрепараты применяют в паллиативных целях, чтобы затормозить прогрессирование опухоли, улучшить состояние пациента, продлить жизнь.
Часто при аденокарциномах назначают комбинации химиопрепаратов:
- FOLFOX: лейковорин + фторурацил + оксалиплатин.
- FOLFORI: лейковорин + фторурацил + иринотекан.
Если после операции происходит рецидив, может быть назначен фторурацил в сочетании с лучевой терапией. Такая терапия называется химиолучевой.
Прогноз выживаемости при раке тонкой кишки
Пятилетняя выживаемость при аденокарциноме тонкой кишки на разных стадиях составляет:
- Стадия I — 70%.
- Стадия II — 55%.
- Стадия III — 30%.
- Стадия IV — 5–10%.
Читайте также:

