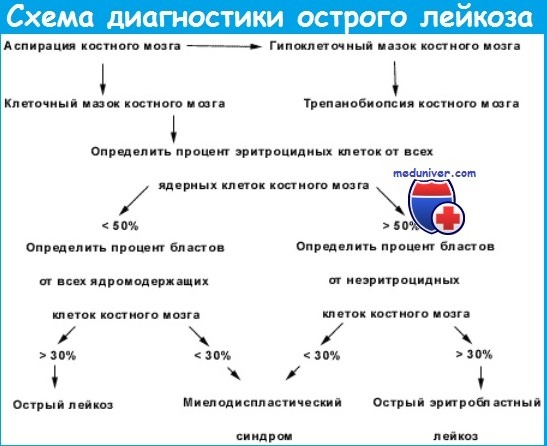
Основной лабораторно диагностический критерий острого лейкоза
Клинико-гематологическая ремиссия характеризуется нормализацией клинической симптоматики (не менее 1 месяца), а также показателей периферической крови и миелограммы:
- отсутствие клинических симптомов острого лейкоза (интоксикационного, гиперпластического, геморрагического синдромов) и признаков лейкозной инфильтрации печени, селезенки, лимфатических узлов, нервной системы и других органов;
- нормализация гемограммы, о чем свидетельствуют отсутствие бластов в периферической крови, показатели гемоглобина 100 г/л, тромбоцитов 100000 /мкл, лейкоцитов не менее 1,0-1,5 х 10 9 /л. Однако, учитывая возможность миелотоксического влияния терапии индукции ремиссии, показатели гемограммы могут не быть совершенно нормальными;
- показатели миелограммы: содержание бластных клеток менее 5% при отсутствии анаплазированных бластов; сумма бластов с лимфоцитами менее 20%. Приближение к нормальному соотношению клеток гранулоцитарного, эритроцитарного и мегакариоцитарного ростков, нормальная их морфология.
Целесообразно также охарактеризовать терминотсутствие эффекта от проводимой цитостатической терапии - это прогрессирование лейкозного процесса. Отсутствие эффекта свидетельствуют о первичной резистентности к применяемой терапии, проводимой в полном соответствии с современными общепринятыми протоколами и прогрессировании заболевания.
Рецидив заболевания - возврат к активной стадии лейкоза после полной клинико-гематологической ремиссии в результате выхода остаточной лейкозной клеточной популяции из-под контроля проводимой в ремиссии поддерживающей и противорецидивной терапии.
Критериями рецидива острого лейкоза являются:
- наличие клинических признаков заболеваний, в том числе и вне костномозговых проявлений (увеличение лимфатических узлов, печени, селезенки, нейролейкоз, увеличение яичек и др.):
- наличие в периферической крови бластных клеток даже при нормальных показателях гемоглобина, эритроцитов и тромбоцитов;
- наличие в миелограмме более 5% бластов.
Выздоровлением считается полная клинико-гематологическая ремиссия, сохраняющаяся 5 и более лет. Следует заметить, что рецидивы острого лейкоза могут возникать через 6-7 и даже 10-15 лет.
Дифференциальная диагностика острого лейкоза. Многообразие клинической картины острого лейкоза является причиной диагностических затруднений, особенно в ранних его фазах.
Для распознавания острого лейкоза у детей при начальных его проявлениях необходим анализ ретроспективных данных, так как при любой форме острого лейкоза клинически можно различить два ряда симптомов - симптомы, связанные с угнетением большинства (или одного) ростков гемопоэза, и признаки гиперпластического поражения кроветворных органов. Нужна оценка всех непонятных анемий, геморрагических диатезов, лимфаденитов, лейкемоидных реакций.
Лейкоз может протекать некоторое время под маской анемии, и это часто служит причиной поздней диагностики. В литературе описано много случаев, когда до выявления лейкоза больные длительно наблюдались по поводу апластического кроветворения. Там, где имело место гиперпластическое поражение органов кроветворения, дети лечились от различного рода лимфаденитов, ревматизма, туберкулеза.
В таких случаях важно раннее обследование ребенка, главным звеном в котором являетсяпункция костного мозга с последующим изучением его клеточного состава. Задача педиатра любого звена (клинициста, участкового, в яслях, саду, школе) - выявить те признаки и лабораторные данные, которые приводят к необходимости исследования костного мозга.
В начальный период острый лейкоз может напоминать инфекционный мононуклеоз, инфекционный лимфоцитоз и др.
1. К характерным клиническим симптомам инфекционного мононуклеоза относятся; увеличение лимфатических узлов, чаще расположенных по заднему краю грудно-ключично-сосковидной мышцы, увеличение печени и селезенки, явления ангины и назофарингита, повышение температуры. Эти основные признаки болезни иногда дополняются такими симптомами, как отечность век, потливость, боли в животе, сыпи различного характера, головная боль, рвота и др. Инфекционный мононуклеоз, как правило, начинается чаще остро, а лейкоз - постепенно. Тяжесть состояния больных более выражена при остром лейкозе и менее - при инфекционном мононуклеозе. Геморрагический синдром при инфекционном мононуклеозе бывает очень редко, при остром лейкозе встречается часто. Боли в костях наблюдаются при лейкозе и не свойственны инфекционному мононуклеозу. Исключительно большое значение для дифференциальной диагностики имеют исследования периферической крови в динамике и костномозгового пунктата. Для острого лейкоза характерно наличие незрелых патологических форм (бластных клеток) в периферической крови и миелограмме, чего не наблюдается при инфекционном мононуклеозе. У больных инфекционным мононуклеозом в периферической крови обнаруживаются в большом количестве атипичные клетки - мононуклеары, которые легко отличить от лейкозных. Важным диагностическим признаком является обнаружение в крови при инфекционном мононуклеозе необычных моноцитов с фрагментированным ядром (феномен ядерной фрагментации моноцитов). Костный мозг нормальный или иногда выявляется небольшая инфильтрация характерными для мононуклеоза клетками. Кроме этого, некоторую помощь при диагностике оказывают серологические реакции (реакция Пауля-Буннеля-Давидсона).
2. Острый лейкоз иногда приходится дифференцировать с инфекционным лимфоцитозом. Вспышки инфекционного лимфоцитоза могут наблюдаться спорадически в детских коллективах. В большинстве случаев заболевание протекает бессимптомно или малосимптомно, хотя иногда отмечаются явления фарингита, кратковременные повышения температуры, желудочно-кишечные расстройства (тошнота, рвота, понос, боли в животе), кореподобная сыпь и др. Периферические лимфатические узлы и селезенка, как правило, не увеличены. Картина крови у больных однотипна: красная кровь и число тромбоцитов без отклонений от нормы. Со стороны белой крови определяется гиперлейкоцитоз (50 х 10 9 /л-100 х 10 9 /л, иногда выше) с выраженным лимфоцитозом (до80% и более) в лейкограмме. Преобладают микрогенерации лимфоцитов, встречаются лимфоидно - ретикулярные клетки, у большинства больных - эозинофилия (10-15%). В миелограмме повышено число типичных малых лимфоцитов.
Бессимптомность или малосимптомность течения, отсутствие лимфобластов в периферической крови и миелограмме позволяют отличить эту форму заболевания от лейкоза.
3. Часто приходится проводить дифференциальную диагностику между острым лейкозом и лейкемоидными реакциями, особенно лимфатического и миелоидного типов.
| Симптомы | Лейкемоидная реакция | Острый лейкоз |
| Предшествующее заболевание или интоксикация | Часты | Редки |
| Общее состояние | Часто не нарушено | Часто тяжелое |
| Лихорадка | Как правило, отсутствует или изредка субфебрильная | Часто затяжная неправильного типа |
| Боли в костях и суставах | Отсутствуют | Часты, иногда резко выражены |
| Увеличение периферических лимфатических узлов | Иногда незначительное | Часто умеренное, системное и даже значительное |
| Геморрагии на коже и слизистых | Отсутствуют | Часты |
| Увеличение селезенки | Редкое | Частое |
| Увеличение печени | Редкое, незначительное | Частое, почти у 100% больных |
| Анемия | Редка, чаще незначительна | Часто высокой степени |
| Сдвиг в лейкограмме до незрелых клеточных элементов (лимфобластов, миелобластов и др.) | Крайне редкий | Частый |
| Тромбоцитопения | Очень редка | Часто значительная |
| Костный мозг | Богат костномозговыми ядерными элементами с небольшим сдвигом миелоцитарной формулы влево; повышение процента эозинофилов и лимфоцитов | Однообразный, почти полностью представлен незрелыми клеточными элементами (миелобластами, лимфобластами или лимфоретикулярными клетками) |
При дифференциальной диагностике лейкемоидных реакций от истинных лейкозов необходимо принимать во внимание совокупность всех клинических симптомов, а также данные исследования периферической крови, костномозгового пунктата, а в некоторых случаях - пунктата лимфатических узлов и селезенки. В.Т. Морозова (1976) разработала критерии диагностики лейкемоидных реакций. Проявлениями этих реакций необходимо считать следующие изменения в периферической крови и костном мозге:
- сдвиг влево формулы в гемограмме до миелоцитов и промиелоцитов со значительнми числом палочкоядерных нейтрофильных метамиелоцитов (нейтрофильный тип);
- увеличение количества эозинофилов (более 20%) в периферической крови и костном мозге с повышением числа эозинофильных метамиелоцитов, миелоцитов или промиелоцитов (эозинофильный тип);
- увеличение в периферической крови моноцитов (более 15%) с наличием промоноцитов (моноцитарный тип);
- нарастание числа лимфоцитов в периферической крови до 70% и более и в костном мозге с увеличением размеров лимфоузлов и селезенки (лимфоцитарный тип).
Соответственно каждый тип лейкемоидной реакции может сопровождаться общим лейкоцитозом более 15 х 10 9 /л.
4. Острый лейкоз, протекающий с лейкопенией и алейкемическим составом крови, может быть принят за гипопластическую анемию. Для последней характерна резко выраженная анемия с геморрагическим синдромом при слабой выраженности гиперпластических явлений.
При алейкемической форме лейкоза может выявить такие симптомы, как боли в костях, увеличение периферических лимфатических узлов по типу микрополиадении, небольшое увеличение печени и селезенки, что мало типично для гипопластической анемии. Однако для дифференциальной диагностики решающее значение имеют исследования периферической крови, костномозгового пунктата, в котором при лейкозе обнаруживают большой процент незрелых (бластных) клеток, обилие ядросодержащих клеточных элементов, в то время как при гипопластической анемии костный мозг беден клеточными элементами и отсутствуют обычно выраженные признаки омоложения.
5. Острый лейкоз, сопровождающийся костно-суставным синдромом, на ранних этапах может быть принят за ревматизм, инфекционный неспецифический полиартрит, а также полиартрит другой этиологии.
Учитывая довольно частые диагностические ошибки, предлагается таблица 18 дифференциальной диагностики ревматизма и острого лейкоза.
| Симптомы | Ревматизм | Лейкоз |
| Начало | Чаще острое | Чаще постепенное |
| Припухлость суставов | Выраженная, летучая | Постепенная, незначительная, затяжная |
| Боль | Сильная, быстро проходящая под влиянием нестероидных противоспалительных средств | Сильная, волнообразная |
| Ограничение движений в пораженных суставах | Полное, быстро проходящее | Частичное, затяжное |
| Болезненность в костях | Отсутствует | Часто имеется |
| Лихорадка | Высокая, быстро проходящая под влиянием нестероидных противоспалительных средств | Чаще затяжная, неправильного характера |
| Анемия | Может быть незначительная, чаще гипохромная | Чаще высокой степени, нор мохромная |
| Кровоизлияния на коже и слизистых | Редки, расположены симмет рично | Часты, ассиметричны |
| Селезенка | Как правило, не увеличена | Чаще увеличена |
| Сдвиг в лейкограмме | Нейтрофильный лейкоцитоз | Сдвиг в лейкограмме до пато логических форм ( миелобластов, лимфобластов, ретикулярных клеток и др.) |
| Нейтропения | Отсутствует | Как правило, имеется |
| Тромбоцитопения | Отсутствует | Почти всегда значительная |
| Костный мозг | Богат форменными элементами, пестрый, разнообразный, без особых отклонений | Однообразный, монотонный, почти полностью представлен молодыми клетками |
6. Острый лейкоз, протекающий с резко выраженным геморрагическим синдромом, необходимо дифференцировать от различных проявлений геморрагического диатеза - болезни Верльгофа, молниеносной формы геморрагического васкулита. В случаях значительного увеличения лимфатических узлов всегда следует исключить лимфогранулематоз, лимфо- и ретикулосаркоматоз, туберкулез лимфатических узлов и др.
Все перечисленные выше клинические формы исключаются на основании исследования крови, костномозгового пунктата, так как они никогда не сопровождаются характерными для лейкоза изменениями со стороны белых кровяных телец.
| | | следующая лекция ==> | |
| Морфологическая классификация острого лимфобластного лейкоза | | | Лечение острого лимфобластного лейкоза. |
Дата добавления: 2018-09-24 ; просмотров: 1574 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
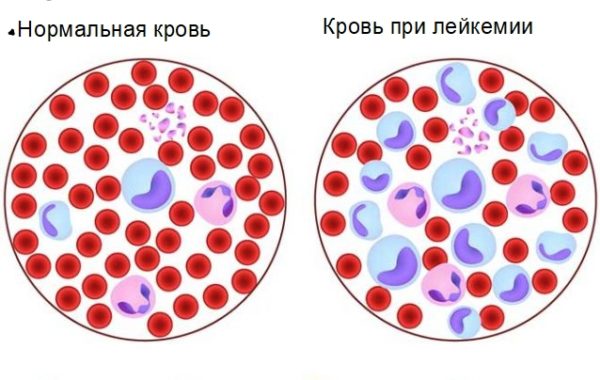
Лейкоз – онкологический процесс, нарушающий работу кроветворной системы, при котором деформируются и видоизменяются клетки крови. Количество незрелых лимфоцитов беспорядочно увеличивается. Продуцируемые атипичные клетки распространяются по кровотоку и провоцируют рост метастазов в любых органах тела. Накапливаясь в костном мозге, они постепенно заменяют здоровые клетки. Нарушается баланс лейкоцитов, тромбоцитов и эритроцитов. Для выявления диагноза используют комплексный подход. Проблемой занимаются онкогематологи.
Заболевание, при котором нарушен кроветворный процесс, делится на ряд видов. Лейкозы возникают из определённых клеток и формируют новообразования.
- Лимфобластная лейкемия протекает в острой форме. Кровь наполняют повреждённые лейкоциты. Рак лимфобластного типа чаще встречается у детей младшего возраста. Главный симптом заболевания – частые инфекционные болезни с высыпаниями на кожных покровах. При этом ребёнок вялый, отказывается от еды, возникают частые кровотечения, образуются кровоподтеки на теле. При подтверждении диагноза начинается незамедлительное лечение, способное побороть злокачественный процесс.
- Лимфобластный лейкоз имеет хронический характер. Развивается медленно, без ярко выраженных симптомов. Обычно диагностируется у взрослых старше 60 лет. Преимущественно у представителей сильного пола.
- При лейкозе миелобластного типа наблюдается острое течение болезни. Незрелые миелоидные клетки обнаруживаются в крови и костном мозге. Болезнь поражает взрослое население. Характерны симптомы инфекционных заболеваний разного генеза.
- Миелолейкоз выступает в качестве подтверждения диагноза. Хроническая патология медленно развивается и обычно обнаруживается при диагностике других заболеваний.
Хроническую стадию разделяют на 2 вида:
- Доброкачественный лейкоз диагностируется при наличии одного клона атипичной клетки.
- Для злокачественной формы характерно наличие вторичных клонов. Болезнь стремительно развивается с бесконтрольным делением бластов.
Причины возникновения болезни
Главная причина – аномальные процессы в кроветворящих органах, в частности в костном мозге. Развиваются на фоне аутоиммунных заболеваний, генетических нарушений на стадии формирования плода и под действием различных внешних факторов:
- Плохая экологическая обстановка;
- Вредные привычки;
- Вирусные поражения организма;
- Контакт с радиационным и ультрафиолетовым излучением.
Группа риска состоит из пожилых людей, больных с иммунодефицитом и хроническими воспалительными процессами в организме.
Методы лабораторной диагностики
Лейкемия признана опасным злокачественным заболеванием, требующим особого лечения. Из-за отсутствия ярких симптомов на первых стадиях болезни люди путают лейкозы с доброкачественными процессами. К примеру, частые простудные заболевания начинают пугать больного только после длительного времени развития болезни, усиления симптомов и при отсутствии положительной реакции на терапевтическое лечение. Если терапевт отмечает нарушения, свойственные болезням костного мозга, пациент направляется на консультацию и дальнейшее лечение к онкологу.

Лабораторные исследования назначают в начале определения проблемы. При результатах, отклоненных от нормы, наблюдается увеличение несозревших клеток. Их количество превышает 30%, эритроцитарные ростки занимают больше 50%. В костном мозге отмечаются атипичные промиелоциты.
Для диагностики уровня лейкоцитов, эритроцитов и тромбоцитов исследуют клинический анализ крови. Повышенный уровень лейкоцитов и снижение количества других клеток позволяют распознать рак на ранней стадии. При исследовании периферической крови обнаруживается нейтро- и тромбоцитопения, лимфоцитоз, азурофильные гранулы, нормохромная анемия и зрелые бласты с отсутствующим промежуточным созреванием.
- Для лейкоза характерно значительное снижение уровня гемоглобина. При этом больной исключает менструальные, обильные носовые кровотечения, потерю крови при хирургическом вмешательстве в ближайшее время. При онкологии гемоглобин падает в 2 раза. Показатель снижается при острой форме болезни.
- Отмечается снижение ретикулоцитов.
- Лимфоцитарная формула представлена серьёзными нарушениями. В зависимости от стадии рака, уровень лимфоцитов снижается и повышается.
- Врачи обращают внимание на скорость оседания эритроцитов (СОЭ). При онкологии она значительно увеличена.
- В формуле крови отсутствуют базофилы и эозинофилы.
- Если в крови отсутствуют переходные клетки, а формула представлена только большим количеством молодых и малым количеством зрелых форм, обнаруживается лейкемический провал.
Совокупность нескольких признаков требует консультации гематолога. Если изменён один показатель в формуле крови, развитие онкологического процесса сводится к нулю.
Биохимия крови выявляет состояние и работоспособность внутренних органов под влиянием онкологического процесса.
При подозрении на лейкоз острой или хронической формы диагностика расширяется:
- Важно диагностировать степень злокачественности рака. Дифференциальная особенность клетки говорит о её природе и агрессивности. Эти особенности можно выявить с помощью гистологического исследования биоматериала.
- Костный мозг подвергается пункции с помощью иглы, введенной в полость кости. Обычно для биопсии выбирается грудная клетка. Исследование показывает наличие острого или хронического процесса. По анализу можно определить цитогенетический и морфологический вид болезни. С помощью данной процедуры выполняется проверка реакции пораженной клетки на химиопрепарат.
- Миеломограмма обнаруживает соотношение атипичных клеток с нормальными. Обследование показывает степень пораженности организма. У здорового человека бластные клетки не должны превышать 5%. Исследуемый материал представлен образцом костного мозга. Во время процедуры обнаруживаются лимфоцитоз и природа атипичных клеток. Отсутствуют мегакариоциты. Этот способ признан наиболее точным для постановки диагноза.
- Цитохимическая лабораторная диагностика основана на определении специфических ферментов. Метод незаменим при определении острых форм заболевания и прогнозировании их течения.
- Для диагностики острого лимфо- и миелобластного лейкоза проводят иммунофенотипирование. Тактика лечения этих видов лейкоза различна, поэтому важно уточнить диагноз.
- Необходимо исследовать ликвор (спинномозговую жидкость) для выявления повышенного количества клеток (цитоза).
Диагностика лейкоза включает ряд инструментальных методов. Они не уступают по информативности лабораторным. Чтобы провериться на рак крови, пациент проходит следующие исследования:
- При помощи компьютерной томографии выявляются повреждения сосудов и метастазы в лимфатических узлах. Метод используется для масштабной диагностики организма путём послойного сканирования.
- Рентгенография грудной клетки назначается при характерных симптомах повреждения лёгких: регулярном кашле, отделении мокроты с включениями крови, боли в груди.
- Если онкологический процесс поразил головной мозг, рекомендовано проведение магнитно-резонансной томографии. Для болезни характерны симптомы: ухудшение зрения, онемение конечностей, нарушения памяти и сознания, головокружения и обмороки.
- Для выявления отклонений в работе сердечной мышцы проводят электрокардиограмму и эхокардиограмму.
- Диф диагностика основана на исключении возможных патологий с такими же симптомами, как при лейкозе. Исследование проводится с помощью компьютерных программ. Лейкемия схожа по симптоматике со следующими заболеваниями:

- Мононуклеоз инфекционного генеза провоцирует увеличение селезёнки. Увеличивается температура тела. В крови присутствуют недоразвитые лимфоциты. Эти же показатели встречаются при ангине и желтухе.
- ВИЧ не является онкологической болезнью, но тоже снижает иммунитет до 0. Человек страдает от частых инфекционных заболеваний. Наблюдается лимфаденопатия. Специальный анализ крови исключает вариант развития рака.
- При поражении человека токсичными веществами развивается апластическая анемия. Клетки костного мозга заменяются жировой тканью. Развивается панцитопения.
- Снижение количества всех клеток крови происходит после операций на органах желудочно-кишечного тракта.
Современные методы исследования распознают рак на каждом этапе развития. Для благоприятного исхода необходимо обращаться за медицинской помощью при любых нарушениях здоровья. Система кроветворения выполняет жизненно важную функцию, позволяющую людям противостоять болезнетворным бактериям.
Результаты исследований предоставляют возможность подобрать индивидуальное эффективное лечение. Обычно с раком крови борется химиотерапия. Для определённой разновидности лейкоза онкологи используют различные медикаменты.
При отдельных патологических процессах применяют трансплантацию костного мозга. Кроветворный процесс перезапускается, и пациент входит в стойкую ремиссию.
Клинический анализ крови при остром лейкозе. У большинства больных острым лейкозом (ОЛ) на момент диагностики заболевания имеется нормохромная нормоцитарная анемия, в большей степени выраженная при остром миелобластном лейкозе. При развитии геморрагических осложнений может отмечаться гипохромия вследствие дефицита железа. Количество лейкоцитов периферической крови варьирует в очень широких пределах (от 1 • 10 9 /л до 200 • 10 9 /л), но чаще остается на сублейкемическом уровне и не превышает 20-30 • 10 9 /л.
У 20% пациентов количество бластных клеток превышает 50 • 109/л, а у 10% бласты в периферической крови отсутствуют (при этом обычно отмечаются панцитопения и относительный лимфоцитоз). При уровне лейкоцитов выше 100 • 10 9 /л резко повышается риск развития лейкостатических осложнений (неврологические нарушения, острый респираторный дистресс-синдром, у мужчин, кроме того, приапизм).
Тромбоцитопения выявляется у подавляющего числа больных острым лейкозом и более выражена при остром миелобластном лейкозе (ОМЛ) (у половины больных число тромбоцитов менее 50 • 10 9 /л). В то же время у 1-2% пациентов отмечается тромбоцитоз (более 400 • 10 9 /л).
У части больных может отмечаться увеличение протромбинового и парциального тромбопластинового времени; при остром промиелоцитарном лейкозе часто наблюдается снижение уровня фибриногена и другие признаки синдрома ДВС. Следует отметить, что развитие синдрома ДВС возможно при любом варианте острого лейкоза.
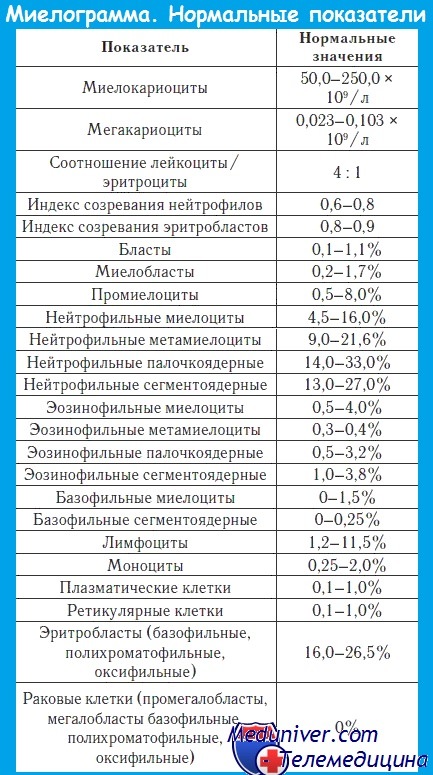
Миелограмма при остром лейкозе. Исследование аспирата костного мозга необходимо для диагностики и установления варианта острого лейкоза. Количество миелокариоцитов обычно повышено, мегакариоциты отсутствуют или их количество снижено. При подсчете миелограммы выявляется не менее 20% бластов, сужение нормальных ростков гемопоэза. Для верификации варианта острого лейкоза необходимо проведение цитохимических, иммунологических и цитогенетических исследований, результаты которых имеют прогностическое значение и позволяют планировать лечебную тактику.
Цитологическое исследование спинномозговой жидкости при остром лейкозе выполняется у всех больных острым лейкозом до начала лечения. При отсутствии патологии при остром лимфобластном лейкозе, миеломонобластных и монобластных острых лейкозов в дальнейшем проводится профилактика нейролейкоза. При развитии нейролейкоза проводят его лечение, результаты которого оцениваются на основании анализа клеточного состава спинномозговой жидкости.
Биохимические исследования при остром лейкозе. В большинстве случаев биохимические показатели находятся в пределах нормальных величин, однако при отдельных вариантах острого лейкоза (ОЛЛ, монобластный лейкоз) может отмечаться нарушение функции почек (повышение уровня креатинина) вследствие их инфильтрации опухолевыми клетками. Специфическая инфильтрация почек и/или их увеличение могут быть документированы с помощью УЗИ или компьютерной томографии. В ряде случаев (при остром лейкозе с гиперлейкоцитозом, острый лимфобластный лейкоз с органомегалией) уже в дебюте заболевания выявляется синдром лизиса опухоли.
Чаще, однако, этот синдром наблюдается при быстром лизисе клеток на фоне химиотерапии и характеризуется гипокальциемией, гиперкалиемией, повышением уровня ЛДГ и гиперурикемией с развитием почечной недостаточности.
Инструментальные исследования при остром лейкозе не имеют решающего значения при остром лейкозе, однако их результаты могут влиять на характер проводимого лечения и прогноз заболевания. Так, рентгенография органов грудной клетки позволяет выявить увеличение лимфатических узлов средостения, пневмонию; электрокардиография — нарушения ритма и/или проводимости, обусловленные специфической инфильтрацией миокарда, антрациклиновой кардиомиопатией и т. д.
Своевременное выявление такого заболевания, как рак крови поможет максимально продлить годы жизни человека. Диагностика лейкоза у взрослых и детей представляет собой совокупность большого количества исследовательских методик, что позволяет более точно определить характер развивающегося онкологического процесса и подобрать адекватный курс терапии.
Чтобы поставить диагноз «рак крови«, необходимо не только выявить наличие в организме человека аномальных клеток, свидетельствующих о развитии лейкозов, но и определить обширность опухолевого процесса, характер его протекания и степень поражения вторичными злокачественными очагами внутренних органов. Диагностика лейкозов проводится посредством совокупности определённых лабораторных и инструментальных исследований, дающих специалисту возможность дать объективную оценку состоянию организма.
Основными методами, с помощью которых с наибольшей точностью выявляется онкология, считаются исследования периферической крови, гистология костного мозга, лимфатических узлов и селезенки. Их результаты лучше всего отображают процесс кроветворения.
Проведение данных лабораторных исследований имеет свои особенности и требует определённой подготовки:
- Анализ крови берут утром, натощак. Перед этим пациент должен в течение 2-3 дней не употреблять солёную, острую и жирную пищу, а также алкоголь. За 12 часов до процедуры необходимо исключение из рациона молока, кофе и крепкого чая.
- Пункции (стернальная и трепанобиопсия) также берутся натощак, хотя лёгкий завтрак за 2-3 часа до забора биопсийного материала допустим. Перед проведением процедуры пациенту необходимо принять душ и сбрить в месте предполагаемого прокола волосы. Категорически недопустимо в один день с гистологическим исследованием проводить другие диагностические мероприятия или хирургические вмешательства, а также принимать кроворазжижающие препараты.
Стоит знать! В клинической практике иногда встречаются случаи отсутствия в лейкоцитарной формуле патологических изменений, хотя в костном мозге обнаруживаются преобразовавшиеся аномальные формы клеток. При таких, не совсем специфичных для рака крови результатах, пациенту всё равно ставят диагноз лейкоза, и назначают ряд дополнительных исследований.
Диагностика острой и хронической миелоидной лейкемии, какие показатели учитывают?
Чаще всего диагностика лейкоза миелоидной формы назначается пациентам после случайного обнаружения в анализе крови, сданном по поводу другого заболевания, определённых патологических изменений, не свойственных лимфолейкозам. Основными критериями, дающими гематоонкологу основание утверждать, что в кроветворных тканях пациента происходит развитие именно этой разновидности онкологического процесса, являются:
- гипертромбоцитоз (переизбыток тромбоцитов);
- наличие выраженных анемических изменений;
- увеличение в формуле крови гранулоцитов (зернистых лейкоцитов, эозинофилов и базофилов).
В результатах, которые показывает гематологическая диагностика острого лейкоза миелобластного типа, всегда присутствует лейкемический провал. Это патологическое явление характеризуется практически полным отсутствием зрелых клеток крови и наличием большого количества промежуточных элементов и бластов, относящихся к миелоидному ростку.
При обнаружении таких патологических изменений пациентам дополнительно назначается миелограмма (диагностика лейкемии посредством изучения под микроскопом мазка кроветворной ткани, взятой из костного мозга). Подтверждением диагноза острого миелобластного лейкоза служит выявление на миелограмме гиперклеточного костного мозга, имеющего суженые ростки кроветворения. Диагностика хронического лейкоза проводится по тем же принципам и показывает такие же изменения в лейкоцитарной формуле, но с одним существенным отличием: при этом типе лейкемии всегда присутствует филадельфийская хромосома.
Диагностика острого и хронического лимфобластного лейкоза, показатели
Для подтверждения этого диагноза также необходимо получение результатов анализа крови и пункции костного мозга. Именно на них основывается диагностика лейкозов.
На развитие заболевания такого типа указывают следующие показатели:
- в мазке крови выявляется большое количество аномальных лимфоцитов;
- присутствует до 30% бластов, среди которых преобладают клетки крупных размеров и неправильной формы;
- в результатах миелограммы специалист обнаруживает явное угнетение элементов, относящихся к тромбоцитарному, нейтрофильному и эритроидному росткам.
Такие диагностические критерии показывает диагностика острого лейкоза, имеющего более агрессивное течение. Переродившиеся клетки при этом типе заболевания появляются в периферической крови очень рано, поэтому выявление патологического процесса чаще всего происходит случайно, при проведении планового медицинского осмотра. При появлении у специалиста подозрений на развитие острого лимфобластного лейкоза пациенту экстренно назначают дополнительные исследования, способные подтвердить или опровергнуть предполагаемый диагноз, т. к. тянуть с подбором протокола лечения при этой скоротечной форме онкологического процесса нельзя.
Диагностика хронического лейкоза также основывается на клиническом анализе крови и пункции костного мозга. Результаты этих исследований, хотя в основных чертах и сходны с показателями острой лейкемии, всё-таки имеют некоторые отличия, позволяющие гематоонкологу поставить правильный диагноз. Основным считается повышенное содержание в крови созревших, но подвергнувшихся аномальному перерождению лимфоцитов, и их разрушенные аналоги, клетки Боткина-Гумбрехта.
Лабораторная диагностика лейкозов, анализы крови — подробные показатели исследований
Правильно подобранная диагностика лейкоза позволяет опытному специалисту подтвердить опасный диагноз на самой ранней стадии. Основное значение при установлении рака крови до появления симптомов заболевания отводится картине крови, а именно количественному составу здоровых и повреждённых тромбоцитов, эритроцитов, лейкоцитов. Такое исследование обязательно проводят при острой и хронической форме лейкоза. Диагностика лейкоза по анализу крови проводится с помощью нескольких исследований. В первую очередь пациенту назначают общий анализ крови. Показатели этой разновидности гематологической диагностики дают специалисту основание утверждать, какой тип онкологии развивается в кроветворных органах.
Результаты анализов при острой и хронической формах лейкемии:
| ТИП ЛЕЙКОЗА | ОСТРЫЙ ЛЕЙКОЗ | ХРОНИЧЕСКИЙ ЛЕЙКОЗ | НОРМА |
| Эритроциты | 2,6 х 1012/л | 4,0 • 1012/л | 3,7 – 5,1 х1012/л |
| Гемоглобин, г/л | 90 | 120 | 120 — 160 |
| Цветовой показатель | 1,0 | 0,95 | 0,9 — 01,1 |
| Лейкоциты | 100 х 109/л | от 10,0 до 150,0 х 109/л | 4 – 9 х 109 |
| Тромбоциты | 150 х 109/л | 100,0 х 109/л | 180 – 320х109/л |
| Лимфоциты | 16% | 72% | 23-42% |
| СОЭ, мм/ч | 30 — 40 | 25 — 30 | 15 |
Такие показатели крови соответствуют лимфоидным формам заболевания. При миелоидном типе патологического состояния они практически полностью идентичны, с одним существенным отличием – в гемограмме присутствуют незрелые клетки крови миелоидной линии (миелобласты, промиелоциты, миелоциты). При остром миелоидном лейкозе отмечается отсутствие их промежуточных форм, свидетельствующее о наличии лейкемического провала, а при хронической разновидности патологии присутствуют все бласты, относящиеся к миелоидному ростку.
Помимо гематограммы проводится цитохимическая диагностика лейкозов, выявляющая цитоплазматические включения и ферменты, характерные для различных типов гематобластов, наличие хромосомных аномалий. По результатам такого исследования крови специалист может спрогнозировать дальнейшее течение онкопатологии. Также большое значение отводится иммунофенотипированию бластных клеток. Благодаря этому методу, позволяющему выявить CD-онкомаркеры, более точно дифференцируют лимфобластный и миелобластный лейкоз.
Инструментальная диагностика лейкозов, какая она?
Какой бы тип лейкоза ни предполагался гематоонкологом, для уточнения диагноза выполняется не только расширенная диагностика лейкемии, но и обязательные инструментальные исследования, позволяющие визуализировать опухоль кроветворной ткани и патологические изменения, произошедшие в других органах.
Такая диагностика лейкозов считается дополнительной, или уточняющей, и состоит из следующих диагностических исследований:
- КТ селезенки, печени и, в случае наличия неврологических симптомов, головного мозга. Данное исследование имеет высокую степень информативности и позволяет определить обширность первичного злокачественного очага, а также наличие метастазов в перечисленных органах.
- Рентгенография грудной клетки. Наиболее популярный и общедоступный метод визуального исследования при онкологии. С помощью рентгена легко выявляются вторичные злокачественные процессы в лёгких и бронхах.
- УЗИ брюшной полости. С помощью данной инструментальной методики возможно обнаружение атипичных клеток в паренхиматозных органах малого таза и степень увеличения лимфоузлов забрюшинного пространства и брюшной полости.
Диагностика лейкоза, проведённая с помощью данных инструментальных методик, позволяет поставить правильный диагноз, спрогнозировать дальнейшее течение недуга и подобрать в каждом конкретном случае адекватный курс терапии, позволяющий приостановить онкологический процесс и продлить жизнь онкологического больного на максимально длительный срок.
Дифференциальная диагностика: дополнительные исследования лейкозов
Вышеперечисленные результаты исследований, назначаемых при раке крови, могут свидетельствовать не только об онкологии такого типа, но и о ряде других заболеваний поэтому для их исключения, необходима дифференциальная диагностика. Только она позволит специалисту выявить истинную причину, спровоцировавшую появление патологических изменений в кроветворных тканях, лимфатических узлах и периферической крови.
Такая дополнительная диагностика лейкозов позволяет отделить их от следующих заболеваний, имеющих сходные клинические и гистологические признаки:
- Инфекционный мононуклеоз. При этой разновидности недуга происходит увеличение селезёнки, появляется лихорадка, а в крови присутствуют изменённые лимфоциты, напоминающие своей формой бласты. Но эти показатели, характерные для лейкемии, появляются на фоне некоторых, характерных только для мононуклеоза, признаков, к которым относится кардиопатия и желтуха.
- СПИД. Среди признаков, сопровождающих ВИЧ-инфекцию, лейкоз напоминает лимфаденопатия. Для точной постановки диагноза необходимо обнаружение в крови маркеров, соответствующих той или иной патологии.
- Анемия апластического типа. Для заболевания характерна и замещение кроветворных тканей, находящихся в костном мозге жировыми. Отличительным признаком апластической анемии является отсутствие в крови бластов.
Напоминают лейкоз и некоторые воспалительные процессы, но изменившиеся в случае их развития показатели крови быстро приходят в норму после проведения курса соответствующей терапии.
Читайте также:

