Ошибки при диагностике рака яичников
Рак яичников часто протекает бессимптомно и выявляется на поздних стадиях, когда опухоль распространяется на соседние анатомические структуры и другие органы. Диссеминированный (распространённый) процесс нельзя устранить радикально, он часто не поддаётся консервативной терапии и имеет неблагоприятный прогноз. Поэтому ранняя диагностика и лечение рака яичников является приоритетным направлением в современной онкогинекологии.
похожее по теме
Рак яичников у женщин
С чего начинается диагностика рака яичников
Чтобы провести правильный комплекс мероприятий по выявлению новообразований в женских половых органах, следует обратиться к врачу. Именно ежегодное посещение гинеколога считается лучшей профилактикой рака яичников. Только доктор, проведя беседу и осмотр, сможет назначить необходимые для каждой конкретной женщины обследования.
Собрав жалобы и анамнез, врач относит пациентку к определённой группе риска. После тщательного гинекологического осмотра в зеркалах с забором стандартных мазков специалист даст направления на дополнительные исследования. Оценив все их результаты в комплексе, доктор сможет выставить предварительный диагноз. Для подтверждения злокачественной природы новообразования обязательно проводится морфологический анализ 1 .
Лабораторная диагностика при раке яичников
Диагностика рака яичников у женщин включает в себя стандартные лабораторные тесты (общий анализ мочи, общий анализ крови, биохимия, коагулограмма). Они не будут являться специфичными для данной патологии. Однако, с их помощью врач сможет оценить общее состояние пациентки и наличие сопутствующих заболеваний, что особенно важно при планировании дальнейшего лечения (операция, химиотерапия).
- рак молочной железы;
- кровные родственники с аналогичными генными мутациями или злокачественными опухолями репродуктивной системы;
- отягощённая общая онкологическая наследственность (трое и более кровных родственников умерли от злокачественной патологии).
При наличии определённых мутаций, развитие рака яичников случается на 11-49% чаще, чем в общей популяции 2 . Поэтому при выявлении генетических изменений, женщина определяется в группу риска и подлежит взятию на учёт. Она каждые 6 месяцев посещает гинеколога и проходит комплексное обследование.
В комбинации с другими диагностическими методами обязательно проверяется уровень онкомаркеров в крови. В зависимости от гистологического типа опухоли будут иметь значение следующие анализы:
- СА-125 (является основным маркером при раке яичников);
- РЭА (раковый эмбриональный антиген);
- СА19-9 (характерен для муцинозной карциномы);
- НЕ-4 (кислый гликопротеин);
- АФП (альфа-фетопротеин);
- ингибин В;
- ХГЧ (человеческий хорионический гонадотропин).
Три последних показателя часто повышаются при росте неэпителиальных овариальных образований. В последние годы учёные доказали роль более 30 специфических онкологических маркеров в ранней диагностике злокачественных опухолей яичников, которые также могут быть определены при изучении венозной крови пациентки (мезотелин, остеопонтин, TPAcyk и другие).
При первичной диагностике определение онкомаркеров всегда проводится в комплексе с другими исследованиями и не является строго специфичным методом. Важное значение этот тест приобретает для оценки результативности проводимого лечения и выявления рецидивов 3 .
Функциональная диагностика при раке яичников
Инструментальные методы диагностики рака яичников включают в себя:
- УЗИ органов репродуктивной системы;
- КТ органов малого таза;
- МРТ;
- лапароскопию.
При наличии признаков метастазирования могут быть назначены дополнительные исследования (КТ лёгких, сонография органов брюшной полости, маммография, колоноскопия и т. д.). Материал для гистологического исследования может быть взят во время диагностической лапароскопии или получен после удаления новообразования.
Методы лечения раннего рака яичников
Ранним раком яичников можно считать только первую стадию процесса. При второй стадии уже имеется распространение злокачественных клеток на органы и ткани малого таза. Радикально прооперировать пациентку удаётся только при условии, что капсула яичника не повреждена, и опухоль локализуется внутри органа. Помимо хирургического вмешательства, в лечении раннего рака яичников могут быть использованы консервативные методики. Часто улучшить результат позволяет послеоперационный курс химиотерапии.
В остальных случаях выбор лечебной тактики будет зависеть от многих факторов (один очаг или несколько, гистологический тип образования, возраст пациентки, наличие симптомов сопутствующей патологии и т. д.). При 2 стадии преимущественно назначается комплексное лечение, включающее в себя химиотерапию, таргетные препараты, операцию и облучение.
При наличии метастазов в лимфоузлах и отдалённых органах показана консервативная специфическая и симптоматическая терапия. Также по показаниям проводят циторедуктивные вмешательства (максимальное удаление имеющихся очагов).
Рак яичников занимает седьмое место среди всех онкозаболеваний и третье место среди злокачественных опухолей в гинекологии. Он поражает представительниц слабого пола в период предменопаузы и климакса, но встречается и у женщин до 40 лет. Ранняя диагностика рака яичников – ключевая задача предупредительных онкологических осмотров. Своевременное выявление дает возможность начать лечение на начальных стадиях и увеличивает шансы на эффективность терапии.
Описание заболевания. Происхождение
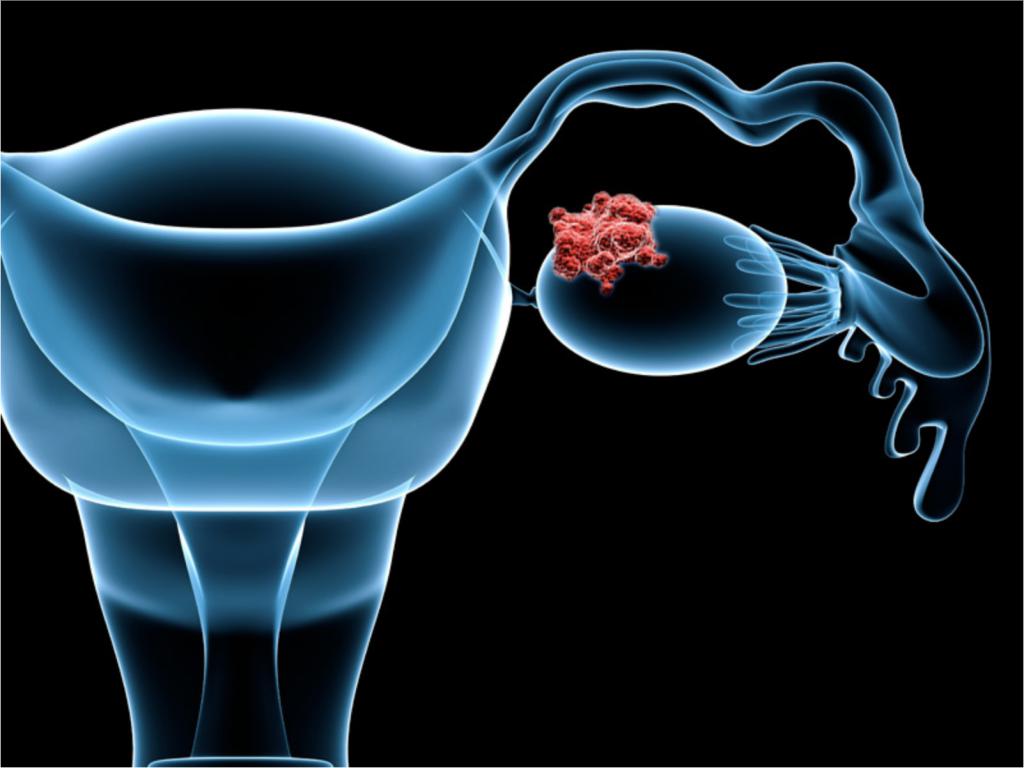
Карцинома парных половых желез женщины – опухоль, состоящая из малигнизированных (злокачественных) клеток, поражающая яичники. Рак может быть первичным (основной источник его находится в тканях яичника) и метастатическим (первичный очаг располагается в любой другой части тела). К первичным причисляют следующие:
- Карцинома – злокачественная опухоль, формирующаяся из клеток кожи, слизистых.
- Дисгерминома – рак, развивающийся из первичных клеток гонад. Новообразование является одним из самых распространенных и составляет около 20 % от всех злокачественных опухолей яичников.
- Тератома происходит из зародышевого листка.
- Хорионкарцинома – одна из самых страшных форм рака яичников, является видоизменением эпителия хориона.
- Строма яичников – опухоль неэпителиального происхождения.
Метастатический рак парных половых желез – злокачественная опухоль яичника, появившаяся вследствие кроверодного, лимфогенного, имплантационного перемещения малигниризованных клеток из иного органа.
Чаще всего яичник поражается при раке толстой кишки, шейки матки, молочной железы. Метастазы достигают больших размеров – до 20 см - и быстро распространяются по брюшине. Вторичная опухоль яичников встречается у женщин 45-60 лет.
Несмотря на достижения в диагностике рака яичников у женщин, примерно 75 % заболеваний обнаруживаются на поздних этапах. Причина тому - длительное бессимптомное течение патологии.
Классификация
Злокачественные опухоли яичников систематизируют по месту возникновения, стадиям и распространенности.
Выделяют 4 степени разрастания опухоли:
- I (T1) – отличается односторонним поражением яичников. Смертность при данной стадии составляет около 9 %. Но обнаружение рака на этом этапе является большой редкостью.
- II (T2) – характеризуется распространением опухоли на оба яичника и органы малого таза.
- III (T3/N1) – поражение половых желез с метастазированием в лимфоузлы или по брюшине.
- IV (M1) – образование вторичных очагов в других органах. Выживаемость при такой стадии 17 %. Основной причиной летального исхода является скопление жидкости в брюшной полости, истощение метастазированных органов.
При диагностике рака яичников на начальных этапах снижается риск метастазирования опухоли и возникновения серьезных осложнений, ведущих в большинстве случаев к летальному исходу.
Причины развития онкологии
Факторы, влияющие на возникновение овариальных злокачественных опухолей пока не изучены досконально, имеются лишь предположения.
Основная гипотеза заключается в том, что рак яичников формируется при длительной выработке организмом эстрогена. Такое утверждение основано на наблюдениях за женщинами, применявшими гормональную контрацепцию более 5 лет. Основное фармакологическое свойство препаратов – подавление выработки гонадотропных гормонов, которые увеличивают риск перемещения опухоли в эстрогенчувствительные ткани.
Генетические исследования в комплексе с поздней и ранней диагностикой рака яичников у женщин показывают, что на развитие заболевания влияет наследственный фактор. В связи с этим ближайшим родственникам онкобольных настоятельно рекомендовано проходить профилактическое обследование.
Также выделяют и другие причины, влияющие на возникновение злокачественных клеток в яичниках:
- Полипы тела и шейки матки.
- Дисфункция яичников.
- Нарушение работы щитовидной железы и надпочечников.
- Избыточное разрастание эндометрия.
- Частые односторонние и двусторонние оофориты.
- Бесплодие.
- Часто возникающее одновременное воспаление яичников и фаллопиевых труб (аднексит или сальпингоофорит).
- Доброкачественные, гормонально зависимые новообразования из гладкомышечной ткани матки (миомы).
- Опухолевидные образования из соединительной ткани матки (фибромиомы).
- Киста яичников.
- Ранний пубертатный период и начало половой жизни.
- Неоднократные аборты вызывают гормональные нарушения и сбои в работе яичников.
Также на дисфункцию парных половых желез женщины и возникновению в них злокачественных клеток могут повлиять избыточный вес, вредные привычки.
Клинические признаки
Ранняя диагностика рака яичников помогает начать своевременное лечение, исход которого в большинстве случаев благоприятный. Поэтому так важно обращать внимание на малейшие изменения в организме и внутреннем самочувствии. Симптомы рака яичников изменчивы. Они нарастают по мере распространения опухоли:
- Общее недомогание.
- Бессилие.
- Быстрая утомляемость.
- Продолжительное устойчивое повышение температуры.
- Снижение аппетита.
- Метеоризм.
- Запоры.
- Дизурические проявления.
Методы диагностики рака яичников
Распознание опухоли на ранних стадиях позволяет начать своевременную терапию и продлить ремиссию. В зависимости от классификации и клиники рака яичников, диагностика и лечение осуществляются разными способами. Методы и средства оценки болезни применяются комплексные. Они включают осмотр, анамнез, лабораторные, гинекологические исследования при помощи различных приборов и аппаратов.
В зависимости от клиники, диагностика рака яичников будет иметь некоторые отличия. Но для оценки общей картины в профилактических и лечебных целях применяют схожий комплекс исследований:
- Осмотр гинеколога.
- Трансвагинальное ультразвуковое сканирование.
- Аксиальная компьютерная томография.
- Радиологический метод исследования тазовой полости.
- Диагностическая лапароскопия.
- Специфические лабораторные анализы.
Данный комплекс обследований является стандартным набором для выявления опухоли яичников.
Лабораторные исследования
Анализы в онкологии назначаются параллельно клинико-инструментальному обследованию. Они позволяют трактовать данные биопсии и обладают важной прогностической значимостью. Наибольшей ценностью обладают гистологические и цитологические исследования:
- Гистология биоптата половых органов женщины – изучение под микроскопом образцов ткани, забранных из репродуктивных органов с целью определения ее характера. Материалом для анализа является соскоб эндометрия, выстилающего матку. Тестирование бывает плановым и срочным. Экстренная гистология делается в течение получаса и обычно проводится в ходе операции.
- Цитология соскоба шейки матки, или мазок по Папаниколау, делается для обнаружения раковых состояний органа, из которого брался мазок. Материалом для исследования служит биоптат с экто- и эндоцервикса. Анализ позволяет оценить размеры, внешние границы, число и характер клеток.
- Анализ аспиратов из полости матки проводят с целью выявления заболеваний тела матки. Материал для исследования – отпечатки с внутриматочной спирали или аспирация содержимого органа катетером.
Также диагностика рака яичников осуществляется путем исследования онкомаркеров крови или мочи. Опухолево-ассоциированные маркеры – это белки, рибоцимы, продукты распада опухоли, вырабатываемые здоровыми тканями на проникновение онкологических клеток:
- СА-125 – тест, определяющий количественное содержание маркеров рака яичников.
- Раково-эмбриональный антиген – выявление количества тканевого маркера рака в крови.
- Антиген плоскоклеточного рака (SCC) – определение белка плоскоклеточной карциномы.
- Онкобелок Е7 – маркер устанавливает вероятность формирований рака шейки матки у женщин с папилломавирусом типа 16 и 18.
- Онкомаркер СА 72-4 – тест на определение содержания гликопротеина, вырабатываемого малигниризованными клетками железистой ткани.
- НЕ4 – протеин, выделяемый клетками репродуктивной системы.
Клинические и биохимические анализы менее специфичны, но без них не будет полной картины болезни.
Инструментальные способы
Диагностика рака яичников у женщин проводится с помощью различной аппаратуры. Одно из первых обследований – ультразвуковое. Оно позволяет оценить объемы, формы, структуру, степень распространения новообразований.
Чаще всего используют диагностику рака яичников по УЗИ. Ультразвуковое сканирование может проводиться трансвагинально или трансабдоминально. Последний метод предполагает расположение трансдюсера на поверхности живота. Такая манипуляция, как правило, предшествует трансвагинальной. При таком способе трансдюсер вводится во влагалище, что позволяет более детально изучить половые органы женщины. УЗИ можно проводить в любом возрасте, а при гинекологических заболеваниях в любой фазе менструального цикла.
МРТ органов малого таза – неинвазивный способ исследования посредством фиксирования радиоволн, излучаемых атомами водорода под влиянием магнитного поля.
КТ органов малого таза – исследование органов тазовой полости при помощи томографа. Метод диагностики может осуществляться с применением рентген-контрастных препаратов или без них. Способ позволяет выявить опухоль при бессимптомном течении рака.
Лапароскопия яичников – малоинвазивный метод, позволяющий дать зрительную оценку органов малого таза и при необходимости сделать забор биоматериала для гистологических и цитологических исследований.
Дифференциальная диагностика – в чем суть?
В настоящее время не существует многоцелевого высокоинформативного неинвазивного способа ранней диф. диагностики рака яичников. Клиницисты используют совокупный подход, вмещающий целый комплекс исследовательских процедур.
Одним из ключевых факторов запущенности опухолевого поражения яичников является его позднее обнаружение из-за сложности диагностики на начальных стадиях. При первичном обращении врач часто ставит другие диагнозы: кистома яичников, воспаление придатков, фибромиома матки. До хирургического вмешательства отличить кистому от злокачественной опухоли сложно, особенно если она подвижная и односторонняя. Но есть ряд признаков, при наличии которых изначально поставленный диагноз подвергается сомнению:
- Интенсивный рост новообразования.
- Бугристость консистенции.
- Опухоль практически неподвижна.
- Сниженные показатели СОЭ при явном воспалительном процессе.
- Пробы на Манту и Коха отрицательные.
- Наличие гипопротеинемии.
- Снижение уровня альбуминов.
- Гиперпродукция эстрагенов.
- Повышенное содержание в крови кетостероидов, серотонина.
Если отличить злокачественную опухоль от иного новообразования не удается, прибегают к чревосечению.
Дифференциальная диагностика рака яичника позволяет отличить заболевание от какого-либо другого на ранних стадиях. Выявление опухоли на начальных этапах способствует своевременному принятию правильных мер по борьбе с ней.
Диагностирование рака на ранних стадиях
Исходя из статистических данных первая и вторая стадия рака яичников выявляется лишь у 37,3 % больных. Несмотря на определенные достижения, смертность от онкологии парных половых желез составляет около 40 %.
Диагностика рака яичников на ранней стадии практически не осуществляется из-за отсутствия признаков, точно описывающих патологию, специфичности методов исследования, а также биологических свойств опухоли. Для выявления бессимптомной онкологии применяют скрининговые тесты и обследования:
- Гинекологический осмотр с визуальной оценкой репродуктивных органов женщины.
- Определение ономаркера СА-125
- Мазок по Папаниколау.
- Анализ на ВПЧ.
- Трансвагинальное УЗИ.
Не всегда скрининг помогает распознать рак. В ряде случаев тесты на онкомаркеры дают ложноположительный результат. Назначают дополнительное обследование. Методы диагностики не входит в перечень бесплатных по ОМС и обычно довольно дорогостоящее.
На ранних стадиях заболевания также высока вероятность ложноотрицательных результатов. Между тем опухоль никуда не исчезает, а наоборот, метастазирует на другие органы. Начинает проявляться симптоматика, которая часто указывает на тяжелую стадию патологии.
Особенности диагностики онкологии в постменопаузе

По статистике, 80 % злокачественных опухолей формируется у женщин старше 50 лет. В большинстве случаев карциномы имеют кистозное строение. В отличие от диагностики рака яичников, для обследования кисты достаточно доплерометрического исследования при условии, что показатели в крови СА-125 в пределах нормы. При длительном наблюдении пациенток в последней фазе климактерического периода выяснилось, что в 53 % случаев образовавшаяся киста рассасывается самопроизвольно.
Существует ряд клинических признаков, которые помогают выявить опухоль на ранних стадиях, но в большинстве своем они остаются без внимания. И все же первичная диагностика рака яичников у женщин в постменопаузе основывается на наличии именно таких симптомов.
Одним из проявлений являются кровянистые выделения. Возникновение менструации обусловлено функцией яичников, репродуктивные свойства которых в менопаузу угасает. В постклимактерический период кровотечение из влагалища – серьезный повод обращения к гинекологу. Также ненормальными считаются кровянистые выделения между регулами в период начального этапа угасания воспроизводительной функции.
Во время климакса яичники прекращают выделение эстрогенных гормонов. Увеличенные показатели стероидных женских гормонов после последней самостоятельной менструации могут свидетельствовать о наличие в организме малигнизированных клеток.
В менопаузу назначается в обязательном порядке ежегодная маммография. Статистика показывает, что метастазирование яичников довольно часто имеет основной очаг в молочных железах. У женщин старше 50 лет при обследовании груди необходимо акцентировать внимание на возникшие новообразования в ней, так как они могут быть ранней стадией рака.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ранние признаки проявления опухоли в яичниках можно увидеть только после проведения анализа крови на выделение особого маркера СА 125. Но и здесь нельзя быть уверенными на все сто процентов, так как не все виды рака этого органа продуцируют данный тип белка. Очаг заражения можно заметить (но не всегда успешно) после проведения трансвагинального УЗИ, лапароскопии или томографии. Несмотря на это ранняя диагностика рака яичников является очень важной, так как у 95% женщин, у которых рак был замечен на первой стадии, через пять лет смогли победить заболевание.

[1], [2], [3], [4], [5], [6], [7]
Анализы
Конечно, различные анализы, которые проводятся в медицинских лабораториях, помогают диагностировать рак яичников, но полагаться только на их результаты все же не следует. Среди них особое значение имеет анализ крови, который помогает увидеть первые признаки даже бессимптомного течения заболевания. Как только будут готовы данные анализа крови, врач может установить, какие еще методы диагностики могут понадобиться. Обычно при подозрении на рак яичников проводят общий и биохимический анализ крови. Также исследуют онкомаркеры и свертываемость. Как правило, используют следующие онкомаркеры: СА 125 и НЕ 4.

[8], [9], [10], [11], [12], [13]
Самыми распространенными онкомаркерами рака яичников считают СА 125 и НЕ 4. При этом, если концентрация первого в организме достигает 35 единиц на мл крови, а второго – 140 пмоль на мл крови, то это является свидетельством того, что в яичниках развивается злокачественная опухоль. Также стоит учитывать тип рака. При некоторых из них концентрация обеих или только какого-то одного из онкомаркеров может повышаться. При этом считается, что диагностирование рака яичников через онкомаркеры возможно в 80% случаях. Тем более, что они позволяют выявить заболевание на первых стадиях, когда еще можно провести наиболее эффективное лечение.
В организме женщины после сорока лет на фоне развития рака яичников может повышаться также и концентрация альфафетопротеина и хорионического гонадотропина. Поэтому рекомендуется всем особям женского пола в этом возрасте время от времени проходить анализы на эти онкомаркеры. Также такие анализы помогают контролировать ремиссию после того, как опухоль уже была удалена.
Благодаря проведению общего анализа крови при раке яичников врач видит, что лейкоцитарная формула сдвинулась влево. При этом количество лейкоцитов может быть нормальным. Также даже на ранней стадии опухоли повышается уровень СОЭ. Общий анализ крови помогает диагностировать рак яичников и предложить правильное лечение.
СА 125 является одним из основных онкомаркеров, которые проявляются при раке яичников. При этом стоит понимать, что СА 125 должен присутствовать в эпителиальной ткани матки, особенно ее муцинозной жидкости. В обычном состоянии его невозможно обнаружить в кровотоке, если, конечно, не было разрывов ткани. В дни менструации уровень СА 125 иногда удваивается. Также повышение происходит в первом триместре беременности. СА 125 помогает диагностировать рак яичников в 80% случаях.

[14], [15], [16], [17], [18]
ХГЧ или хорионический гонадотропин человека – маркер, который также играет очень важную роль при диагностике рака яичников. Обычно его уровень повышается в том случае, если пациентка более на рак яичников или имеет эмбриональную опухоль. Обратите внимание, что ХГЧ также повышается у беременных, после употребления марихуаны, если человек болеет на цирроз печени или воспаление кишечника.
Инструментальная диагностика
Среди основных инструментальных методов диагностики рака яичников выделяют УЗИ, которое помогает быстро увидеть опухоль в этом органе. Кроме того, ультразвуковое исследование делает возможным определить, насколько далеко распространились метастазы рака. Также, чтобы увидеть, насколько распространился процесс, иногда используют рентгенографию, магнитно-резонансную томографию, компьютерную томографию.
Ультразвуковое исследование пациенток, которые страдают на рак яичников, помогает врачу найти ответы на очень важные вопросы:
- Насколько далеко разрослась опухоль, успела ли она поразить уже оба яичника.
- Проявилась ли уже инфильтрация органов в брюшной полости.
- Есть ли у больной асцит.
- Пошли ли метастазы в печень или лимфатические узлы.
- Есть ли в плевральной полости жидкость.
МРТ или магнитно-резонансная томография является нечастым способом для диагностики рака яичников. Но все же в некоторых случаях она используется. Благодаря довольно мощному магниту аппарат создает особые радиоволны, которые заменяют рентгеновские лучи. Энергия этих радиоволн поглощается тканями и после этого высвобождается самыми разными способами (в зависимости от типа ткани). Радиоволны, которые были высвобождены радиоволнами, выводятся на экран компьютера в виде картинки.
Процедура лапароскопии основывается на введении очень тонкой трубки с лампой на конце, благодаря которой можно без проблем осмотреть в деталях оба яичника. Для того, чтобы ввести эту трубочку, необходимо сделать маленький разрез внизу живота. На монитор компьютера выводится изображение того органа, который проверяется в данный момент. Благодаря лапароскопии при раке яичников врач может определить, насколько распространилась опухоль. Также этот метод позволяет продумать операцию до мелочей. Через разрез в брюшине можно также взять небольшую часть ткани для проведения биопсии.
Рак яичников — это онкологическое поражение половых желез женщины, которое являет собой злокачественное перерождение тканей и нарушение их функций. Нарушается процесс деления в клетках яичников, вследствие чего клетки непрерывно размножаются. Возникает по причине попадания раковых клеток других опухолей к яичникам или разрастания из собственных тканей.
Причины возникновения рака яичников
До конца этиология еще не установлена. Но статистические данные дают возможность выявить факторы, которые влияют на возникновение и развитие рака яичников. У женщин с нарушением менструальной функции (раннее наступление менструаций, ранняя или поздняя менопауза) данная патология развивалась чаще. Это подтверждает гормонозависимую природу опухоли. То есть существует зависимость менструального цикла и возникновения рака яичников. Также чаще в зону риска попадают незамужние женщины, те, которые рожали не больше одного раза или совсем не рожали. У таких женщин данные факторы приводят к дестабилизации гормонального фона.

Группы риска рака яичников
Группу риска формируют женщины:
- С нарушениями функции яичников (менструальной, детородной). Особенно должно насторожить раннее половое созревание девочек. Была выявлена связь с повышенным делением клеток в матке и опухолями яичников.
- С кровотечениями в периоде климакса, которые не имеют отношения к патологическому состоянию матки. Этих женщин нужно дополнительно обследовать в стационаре.
- С диагностированными: бессимптомной миомой матки, хроническими воспалительными процессами придатков, наличием масс тканей неясной природы в малом тазу или доброкачественными опухолями яичников. При данных заболеваниях часто встречаются диагностические ошибки, которые приводят к позднему распознаванию рака яичников.
- С раком молочной железы. Рак яичников может развиваться одновременно с раком молочной железы.
- Ранее оперированные по поводу доброкачественных опухолей внутренних половых органов, при котором оставлен один или два яичника.
- С наследственной предрасположенностью к раку яичников. Также есть предположения, что заболевания матери (токсикозы, инфекции) приводят к внутриутробным поражениям фолликулярного аппарата яичников плода.
Разновидности рака яичников
В яичнике большое количество разных за строением и функциями клеток. Поэтому рак имеет много источников роста. Есть первичный рак (развивается первично с яичника), вторичный (с других опухолей путем метастазирования). Среди злокачественных опухолей яичников выделяют:
- Эпителиальные. Они растут с поверхностного слоя яичников, могут быть небольших размеров или занимать всю брюшную полость. Обычно заполнены жидким содержимым, поверхность может быть как гладкая, так и с разрастаниями в виде бородавок. Их стенки имеют разную толщину (как правило на внутренней поверхности есть разрастания, что напоминают капусту. Чаще всего встречаются серозные и муцинозные (слизистые) новообразования.
- Неэпителиальные. В основном небольших размеров, гладкие, мягкие и часто срощенные с другими тканями и быстро дают метастазы. Встречаются редко.
- Гормональноактивные. В яичниках есть клетки, синтезирующие женские половые гормоны (эстрогены) и мужские (андрогены — их очень мало), поэтому выделяют гормонопродуцирующие опухоли женских и мужских половых гормонов.

За формой роста выделяют:
- Экзофитные (растут наружу).
- Эндофитные (прорастают вглубь).
Общие проявления рака яичников
На начальной стадии рак яичника протекает бессимптомно. Нарушение общего состояния женщины отмечается с опухолевым процессом, что прогрессирует. Появляется быстрая утомляемость, слабость, потеря веса, потливость, постоянная тупая боль внизу живота. Может возникать частое мочеиспускание, ухудшение аппетита, тошнота и нарушения менструаций. Если опухоль больших размеров, она выходит с малого таза в брюшную полость, что может проявляться разной симптоматикой и симулировать проявления болезней, связанных с брюшной полостью (кишечная непроходимость, аппендицит, боли неясного происхождения).
В случае распада опухоли у больных повышается температура по причине всасывания продуктов распада. При следующем увеличении опухоль сдавливает нервы, что проявляется болью; кишки (возникает частичная кишечная непроходимость); сосуды брюшной полости и забрюшинного пространства. Может возникать асцит — это накопление воды в брюшной полости, что при прогрессировании проявляется одышкой и увеличением размеров живота.
Специфические проявления рака яичников
Специфические симптомы зависят от вида опухоли. Мы разберем самые распространенные проявления частых раковых новообразований яичников.
Злокачественные серозные опухоли часто проявляются кровянистыми выделениями по причине прорастания в стенку матки. Так как они содержат внутри жидкость, то при увеличении роста опухоли эта жидкость попадает в брюшную полость и может привести к асциту. Живот имеет овальную форму. Опухоли часто двусторонние.
Муцинозные (слизистые) новообразования способны продуцировать слизь. На начальных этапах симптоматика отсутствует, а при прогрессировании проявляется общей симптоматикой опухоли яичника. Отличительной чертой является стремительное увеличение живота.
Гормонопродуцирующие опухоли по симптомам делят на две группы: с эффектами повышенного количества эстрогенов (женских гормонов) и андрогенов (мужских). Если первая группа проявляется перед половым созреванием девочки, то будет характерно преждевременное половое созревание, увеличение молочных желез, матки, ациклические кровяные выделения. У женщин репродуктивного возраста отсутствует овуляция и появляется бесплодность, а после менопаузы — женщины выглядят моложе своих лет, возрастные изменения в половых железах не выраженные, могут даже начаться менструации. Все это связано с повышенным количеством эстрогенов в крови. Вторая группа проявляется в основном у женщин 20-35 лет. Для их характерно полное исчезновение менструаций, уменьшение молочных желез, атрофические изменения матки и второго яичника.
Диагностика рака яичников
Сложность диагностики заключается в разновидности симптоматики, разной степени агрессии, возникновении в разных возрастных группах, сложном расположении яичников и широкой разновидности опухолей. Поэтому нужно использовать разные методы диагностики.
На осмотре при пальпации можно определить опухоль более 2 сантиметров. Если размер меньше, то ее можно просто не прощупать. Обычно консистенция плотная, неоднородная, иногда бугорчатая.
Используют для определения локализации новообразования, его внутренней структуры. Особенно полезный метод для женщин с лишним весом.
При взятии кусочка ткани патологического образования можно выявить раковые клетки и из каких клеток они растут, то есть гистологический тип. Основной чертой, независимо от структуры опухоли, является повышенное количество сосудов. Этот критерий свидетельствует о ростовой активности рака. Также можно исследовать жидкость позади матки, в брюшной и плевральной полости (там тоже могут быть раковые клетки), разные подозрительные лимфатические узлы. Данный метод способствует своевременной и даже на ранних стадиях диагностике рака яичников.
С помощью данных методов можно выявлять эстрогенные рецепторы, концентрация которых повышена при данном заболевании.
Это высокочувствительные и информативные методы диагностики, которые дают возможность выявить точное местоположение, размеры опухоли, поражения лимфатических узлов, очагов патологической ткани. При необходимости можно определить проходимость артерий и вен с помощью введения контраста.
С диагностической целью используют для женщин, которые находятся в группе риска. При лапароскопии визуализируются внешние черты опухоли, признаки ее распространения по организму и метастазирование.
Иногда приходится делать диагностическую лапаротомию (разрез живота), но только тогда, когда все другие методы дают сомнительные результаты. После разреза проводят тщательный осмотр органов малого таза, брюшной полости, берут ткани на цитологию и гистологию. После результатов цитологических и гистологических исследований ставят окончательный диагноз.
Рентгенография проводится для диагностики метастазирования рака яичников в органы грудной и брюшной полости. На рентгене будет видна жидкость в данных полостях, что дает возможность судить о распространенности процесса. Также используется лимфография для диагностики опухолей, которые метастазируют на ранних сроках развития через лимфатические протоки.
Современные биохимические методы диагностики позволяют выявлять ферменты, которые попадают в кровь при размножении раковых клеток (чем выше активность ферментов, тем активнее опухоль). Также определяют онкомаркеры. Это белок новообразования, который является чужеродным для иммунной системы организма, попадает в кровь при жизнедеятельности опухоли, как следствие, происходит ликвидация антителами. Для диагностики используют синтезированные антитела. Если присутствуют эти белки в крови, антитела прикрепляются к им и эти комплексы выявляются биохимическим методом. Это дает возможность определить вид опухоли, с каких клеток происходит развитие, доброкачественный или злокачественный процесс и самое главное — диагностировать его на ранних стадиях.
Методы лечения рака яичников
Основным методом лечения является хирургический. Если выявлена опухоль, то начинают с лапаротомии. Суть операции заключается в удалении опухоли яичников, полном удалении матки и части сальника. Такое лечение проводят на первой и второй стадии рака, и такой метод приводит к выздоровлению. На третьих и четвертых стадиях осуществляют удаление основных раковых масс, то есть не происходит полной ликвидации новообразования из-за запущенности процесса. Такое лечение называется паллиативное. Оно дает возможность облегчить состояние больного пациента, увеличить срок жизни, а также повышает эффективность противоопухолевых химиопрепаратов.
Используется практически на любых стадиях. Применяют противоопухолевые препараты, которые основываются на угнетении процесса деления как раковых, так и здоровых клеток. Придают преимущество комбинированным схемам химиотерапии потому, что вводят препараты с разным механизмом действия. Учитывают общее состояние пациента, стадию и состояние почек и сердца. Некоторые препараты имеют токсическое действие на эти органы (перед лечением оценивают функции печени, почек и картину крови).
Проводят в среднем 6 курсов химиотерапии. Минимальный интервал между курсами составляет 14 дней. После каждого курса выполняется гинекологический осмотр.
Лучевая терапия с развитием химиотерапии считается малоэффективной.
Прогноз и жизнь после рака яичников
Результаты лечения зависят от гистологической структуры и стадии ракового процесса. Общее пятигодичное выживание составляет 30%, при первой стадии — 90%, при второй — 50-60%, третьей — 10-15%.
Во время лечения все больные нетрудоспособные, а после ограничены. Тяжелая физическая работа противопоказана. При первой и второй стадии после лечения может быть разрешена работа, однако без физических нагрузок. При третьей — тоже, но только с учетом полной ремиссии и за желанием пациента.
При рецидивах, отсутствии эффективности лечения и на четвертой стадии ставят инвалидность. Потребуется наблюдение до конца жизни.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Читайте также:

