Опухоль средостения на мрт
- Сергей Мансикович, скажите, что представляет собой средостение и какие органы в нём располагаются?
Это часть грудной полости, ограниченная спереди грудиной, сзади позвоночником, а по бокам - внутренними поверхностями легких и плевральными полостями. Средостение содержит комплекс органов, куда входят, в частности, сердце с входящими и выходящими из него крупными сосудами (полые вены, аорта), пищевод, трахея, главные бронхи, тимус, крупные нервные стволы, лимфатические узлы и некоторые другие анатомические образования.
- Вы могли бы привести примеры заболеваний органов средостения?
Они многочисленны. К ним можно отнести пороки развития, открытые и закрытые повреждения, доброкачественные и злокачественные опухоли.
- Как их можно заподозрить? Какими симптомами обычно проявляются болезни средостения?
Признаки, так же как и сами патологии, разнообразны. Это боли, кашель, одышка, общая слабость, повышенная температура тела, потливость, похудание.
- Какие методы диагностики образований средостения находятся в распоряжении врача? Как он может подтвердить или исключить предполагаемый диагноз?
В первую очередь это флюорография. Она является скрининговым методом, и если на флюорограмме обнаруживаются какие-то изменения, то человека могут направить на уточняющие исследования, поскольку для постановки окончательного диагноза результатов флюорографии недостаточно. Исходя из конкретной ситуации, пациент может быть дообследован с помощью обзорной рентгенографии, компьютерной или магнитно-резонансной томографии грудной клетки. Хотел бы отметить, что ни один из этих методов не является универсальным и лучшим в отношении всех заболеваний органов средостения, т.е. у каждого из них свои показания и диагностические возможности.
Перечисленные методы являются неинвазивными. Несмотря на их широкие диагностические возможности, ответить на все вопросы состояния органов средостения с их помощью невозможно. Например, на КТ был выявлен онкологический процесс органа средостения. Какое именно это новообразование? С помощью томографии ответить на этот вопрос затруднительно. В таких случаях может применяться инвазивный метод исследования - медиастиноскопия. Он заключается в непосредственном осмотре органов средостения с помощью специального прибора - эндоскопа. При медиастиноскопии, можно, к примеру, взять кусочек опухоли, обнаруженной при компьютерной томографии, с целью уточнения разновидности новообразования. Кроме того, можно проводить некоторые лечебные манипуляции.
Решение о том, какое именно исследование необходимо человеку, принимается лечащим врачом.
- Скажите, а МРТ органов грудной клетки и средостения – это одно и то же или это разные исследования?
Они не идентичны. Комплекс органов средостения - лишь часть грудной клетки. Иными словами, если мы говорим о томографии ее органов, то это, соответственно, само средостение плюс легкие, части плевральных полостей.
- Сергей Мансикович, когда назначают МРТ средостения?
Она используется во всех случаях, когда нужно уточнить диагноз. Например, у больного были найдены изменения на флюорограмме или рентгенограмме грудной клетки, когда с уверенностью поставить диагноз затруднительно. В этом случае, в зависимости от того, где на снимке располагается подозрительная область, врач может порекомендовать провести либо магнитно-резонансную, либо компьютерную томографию.
- Что включает в себя МРТ органов средостения?
Она предполагает исследование всех анатомических образований, входящих в него, и их возможных изменений. О них мы говорили ранее.
- С какой целью проводят магнитно-резонансную томографию средостения вместе с МРТ брюшной полости?
Это делается в тех случаях, когда патологический процесс находится на границе между грудной и брюшной полостями, или же когда по результатам исследования органов средостения врач видит, что процесс также может распространяться и в брюшную полость. В этом случае целесообразно такое совместное исследование двух полостей.
- Расскажите, пожалуйста, как проводится МРТ средостения?
Никаких особенностей в проведении исследования этой области нет. В обязательном порядке уточняются все противопоказания к проведению МРТ, в том числе и к исследованию с контрастным веществом. Также выясняется, какие заболевания переносил человек, а также имеющиеся на момент исследования. В целом особых ограничений по режиму дня, питанию или приему медикаментов нет (если лечащий врач не оговорил иное).
Пациента размещают на специальному столе аппарата МРТ, тело фиксируется специальными ремнями для сохранения неподвижности. В связи с тем, что аппарат в процессе работы издает достаточно ощутимый шум, на голову человека надеваются специальные наушники или ему предлагаются беруши. После этого выполняется диагностическая процедура. В зависимости от объема исследований она продолжается от 30 минут и дольше.
Хе Сергей Мансикович
Выпускник Тихоокеанского государственного медицинского университета 2013 года.
Прошел усовершенствование по магнитно-резонансной томографии.
Магнитно-резонансная томография средостения относится к информативным методам диагностики с несложной подготовкой.
Она выявляет малейшие патологические изменения в исследуемых тканях, включая ранние стадии онкологии. Процедура не длительная, безболезненная, безопасная, но имеет ряд противопоказаний.
- Кратко о методе обследования
- Обследование томографом средостения
- МРТ с контрастированием
- Показания МРТ
- Противопоказания МРТ
- Подготовка к обследованию средостения
- Методика проведения диагностики
- Результаты томографии
- Стоимость томографии
- Видео
Кратко о методе обследования
Диагностику проводят магнитно-резонансным томографом. В ходе обследования получают трёхмерное изображение структур в области средостения.

С помощью МРТ выявляют отклонения от нормы и другие изменения в каком-либо слое ткани.
В диагностику средостения методом МРТ входит область, расположенная внутри грудной клетки между первой (верхней) парой рёбер, диафрагмой, позвоночником, грудиной, плевральными полостями.
Обследование методом МРТ включает трёхмерную визуализацию структур средостения:
- миокарда, его клапанов, камер;
- сердечной сумки;
- аорты и её ветвей;
- лёгочной артерии;
- лимфатических сосудов (грудного протока);
- вен;
- лимфоузлов;
- вилочковой железы (тимуса);
- нервов;
- трахеи;
- бронхов;
- жировой ткани;
- пищевода.


Во время МР-томографии средостения не изучают состояние лёгких и плевры. Их обследуют при выполнении МРТ органов грудной клетки.
Для обнаружения мелких злокачественных новообразований в ходе выполнения МРТ человеку в вену вводят контрастное парамагнитное вещество.
Оно окрашивает очаги зарождения и места прорастания опухоли, локализацию метастаз.
Применение контраста повышает риск аллергии, бывает застывание средства в окрашенных тканях.
Показания МРТ
МР-томографию средостения проводят при дифференциальной диагностике или на этапе дообследования, если ранее выявили отклонения от нормы.
Показана МР-томография средостения для подтверждения:
- инфаркта, иного поражения миокарда или сердечной сумки;
- врождённых пороков;
- аневризмы и других поражений сосудов;
- воспаления лимфоузлов или иных тканей в области средостения;
- тромбов в сосудах сердца и лёгких;
- кисты;
- новообразования;
- распространения метастаз;
- локализации и тяжесть травмы.
МРТ не имеет количественного или возрастного ограничения. Этот метод в процессе обследования и лечения применяют детям или взрослым (за исключением беременных женщин).
Противопоказания МРТ
МР-томографию категорически запрещено проводить людям с аппаратом Илизарова или другими электронными и металлическими имплантами внутри организма. 
В эту группу входят кардиостимуляторы, протезы, клипсы на сосудах, зубные штифты или коронки, помпы и похожие устройства.
Также к противопоказаниям относят:
- первые 3 месяца беременности;
- декомпенсированную форму болезней миокарда;
- наличие протеза сердечного клапана;
- татуировки, выполненные с использованием ферромагнитного красителя;
- паническую боязнь закрытых пространств (клаустрофобия);
- неспособность обследуемого человека исполнить врачебные указания (кома, спутанность сознания, психическая болезнь и подобные ситуации);
- наличие импланта среднего уха любого типа;
- наличие кохлеарного импланта;
- наличие инсулинового насоса (помпы).
МР-томографию с контрастированием запрещено делать при непереносимости красящего вещества, анемии либо почечной недостаточности.
Если обследование назначено лактирующей женщине, ребёнка в день процедуры и последующие 2 суток кормят детской смесью.
Противопоказанием не является наличие в организме внутриматочной спирали либо имплантов из титана.
Подготовка к обследованию средостения
При назначении МРТ врачу надо сказать о лекарственной аллергии, татуировках, беременности, грудном вскармливании, операциях, болезнях, наличии имплантов (уточнить вид и место вживления).
В день процедуры нельзя пить алкоголь. За 3 часа до обследования не употребляют пищу и жидкость (чтобы не было рвотных позывов).
На диагностику идут в свободной одежде из натуральной ткани, на которой нет металлических частей.
Методика проведения диагностики
Перед МРТ требуется снять с себя металлические предметы (украшения, пирсинг, брекеты, зубной съёмный протез, часы).
Лактирующие женщины должны сцедить молоко. В медицинских центрах предлагают переодеться в длинную рубаху, но если этого нет, надо достать из карманов посторонние предметы, вынуть ремень.
Если человек испытывает боязнь, ему предлагают успокоительное. Детям младше 7 лет делают наркоз, чтобы они не двигались во время сканирования. 
Иногда при гиперактивности пациента или иных показаниях могут ремнями обездвижить тело. При диагностике с контрастированием в вену вводят красящее вещество.
Методика обследования томографом:
- Человеку дают наушники либо беруши (аппарат во время работы шумит).
- Обследуемый ложится на выдвижной стол томографа спиной вниз. Руки и ноги не сгибает, расслабляет тело, лежит всю процедуру без движения.
- Включают томограф, стол въезжает в тоннель аппарата.
- Сканируют средостение (занимает до 15 минут).
- Томограф выключают, врач изучает снимки. При необходимости сканирование повторяют.
- После получения качественных снимков человек встаёт со стола, диагност готовит заключение.
Внутри томографа встроен микрофон или кнопка для связи с доктором. При ухудшении самочувствия, появлении боли или иных ощущениях — сразу сообщают врачу.
Результаты томографии
Расшифровкой результатов области средостения занимается лечащий врач или независимый медицинский эксперт соответствующей специализации. В заключении указывают с каким доктором надо проконсультироваться.
Что покажет томография средостения:
| Норма | Патологии |
|---|---|
| Нет деформаций сердца, сосудов, желез, нервов, пищевода, трахеи, бронхов | Есть отклонения от нормы (нарушение строения, изменение толщины стенок, размеров органа, расслоение сосудистой оболочки и так далее) |
| Нет на изображении очагов неоднородного цвета, опухолей, кист, иных образований | Выявлены патологические изменения с размытыми границами либо чёткими контурами |
| Нет утолщений стенок полых органов и сосудов | Выявлен инфильтративный очаг, нарушение кровотока |
По изображениям МРТ выявляют локализацию и степень патологических изменений. 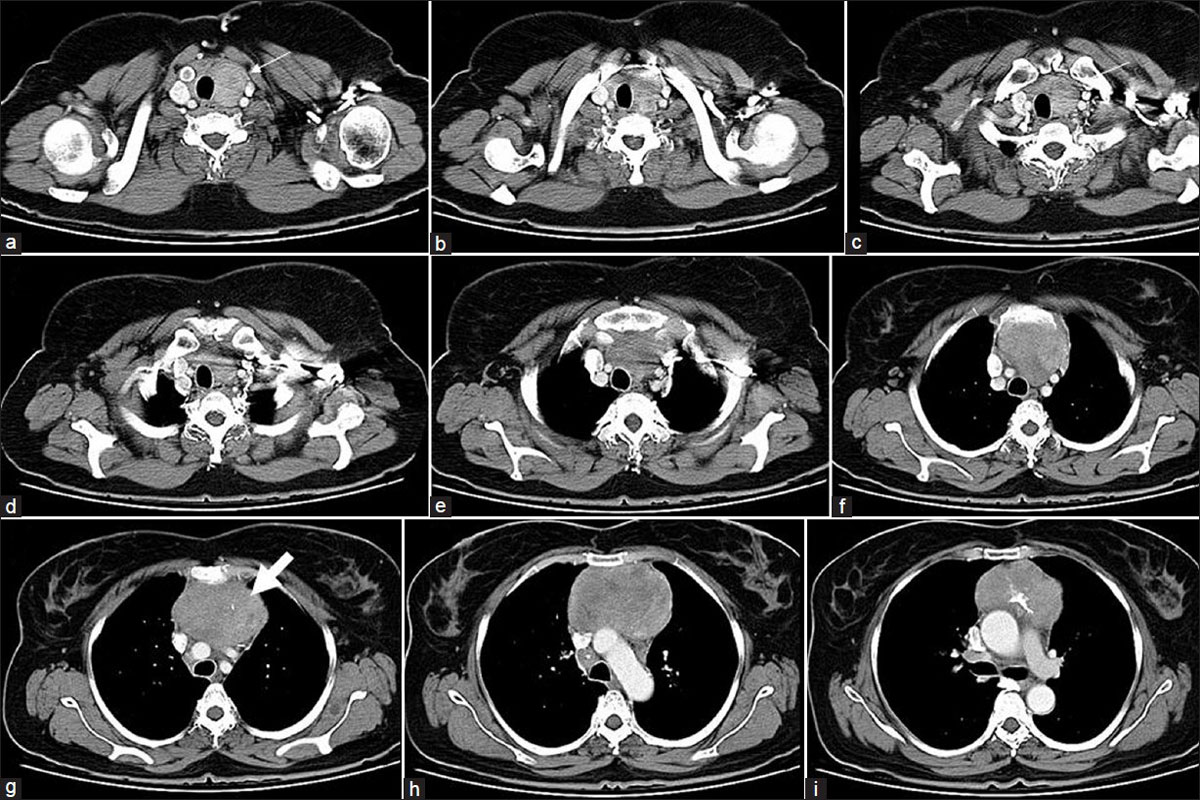
Для установления точного диагноза нужны предыдущие результаты лабораторных анализов, аппаратных исследований, индивидуальный и семейный анамнез пациента.
Стоимость томографии
Обследуют органы средостения методом МРТ в государственных либо частных медучреждениях, где есть магнитно-резонансный томограф.
В Москве стоимость процедуры на декабрь 2018 года начинается от 4300 рублей. МРТ — оптимальный метод, помогающий получить исчерпывающую информацию о состоянии тканей средостения.
Чтобы процедура не нанесла вред, пациенту рекомендуется сообщить о наличии имплантов и правдиво отвечать на задаваемые вопросы. Для подтверждения онкологии могут дополнительно применить другие способы диагностики.
Видео
Средостением называют комплекс органов, окруженных жировой клетчаткой, который находится в грудной клетке между легкими. Анатомически его делят на две части. В верхнем средостении находится тимус (вилочковая железа) у детей и оставшаяся на его месте жировая клетчатка у взрослых, отрезки верхней полой вены и аорты, плечеголовные вены, пищевод, трахея, грудной лимфатический проток, различные нервные структуры.

Нижнее средостение делится на три отдела (на эти же отделы можно разделить сразу всё средостение — и верхнее, и нижнее):
- В переднем средостении находится тимус, внутренние грудные вены и артерии, лимфоузлы.
- Среднее, или центральное, средостение включает сердце, полые вены, восходящий отдел и дугу аорты, легочные артерии и вены, трахею и главные бронхи, лимфатические узлы.
- В заднем средостении расположены парная и полунепарная вены, блуждающие нервы, аорта, пищевод, грудной лимфатический проток, лимфоузлы.
Разновидности опухолей средостения
Всего в средостении встречается около 100 разновидностей доброкачественных и злокачественных новообразований, причем, злокачественные диагностируют в 4 раза чаще.
Наиболее распространенные образования в переднем средостении:
- Лимфомы Ходжкина и неходжкинские лимфомы — опухоли из лимфоидной ткани.
- Тимомы и кисты тимуса (вилочковой железы) чаще всего доброкачественные, в 30% случаев они растут агрессивно, прорастают через капсулу железы и вторгаются в соседние ткани.
- Опухоли из зародышевых клеток в 60–70% случаев являются доброкачественными.
- Образования из щитовидной железы также иногда могут находиться в средостении, чаще всего это различные формы зоба.
Наиболее распространенные образования в центральном средостении:
- Бронхогенная киста — один из наиболее распространенных типов кист, встречающихся в средостении. Представляет собой полость со слизистой жидкостью внутри.
- Лимфаденопатия — увеличение лимфатических узлов.
- Перикардиальная киста — происходит из околосердечной сумки.
- Опухоли трахеи — бывают доброкачественными и злокачественными.
- Опухоли пищевода, в том числе рак.
Наиболее распространенные образования в заднем средостении:
- Нейрогенные опухоли — самый распространенный тип новообразований в заднем средостении. В 70% случаев являются доброкачественными, чаще всего встречаются у детей. Могут происходить из оболочек нервов, ганглиозных и параганглиозных клеток. Встречаются невриномы, шванномы и др.
- Лимфаденопатия.
- Экстрамедуллярный гемопоэз — очаги кроветворения за пределами красного костного мозга. При этом развивается анемия.
- Злокачественные опухоли и метастазы в грудном отделе позвоночника.
Частота встречаемости некоторых опухолей средостения:
- Опухоли тимуса 10–20%
- Опухоли из нервных структур 15–25%
- Герминогенные опухоли (из зародышевых клеток) 15–25%
- Лимфомы 20%
- Мезенхимальные опухоли (из мягких тканей) 5–6%
Оставьте свой номер телефона
Симптомы опухолей средостения
Симптомы неспецифичны: они встречаются при различных заболеваниях, и по ним невозможно точно сказать, имеется ли у пациента опухоль средостения. Диагноз можно установить только по результатам обследования. Возможные клинические проявления: боль в груди, одышка, кашель, нарушение глотания, повышение температуры тела, озноб, потливость по ночам, охриплость голоса, потеря веса без видимой причины, свистящее шумное дыхание (стридор), увеличение подкожных лимфатических узлов.
У некоторых пациентов встречаются симптомы, связанные со сдавлением большой опухолью нервных структур и крупных кровеносных сосудов:
Опухоли средостения могут достигать гигантских размеров, вплоть до того, что занимают половину грудной клетки. При этом состояние больного сильно ухудшается. Большие новообразования способны приводить к деформации грудной клетки.
Опухоли вилочковой железы способны приводить к ряду эндокринных нарушений: синдрому (у 25–30% пациентов), синдрому , гипертрофической остеоартропатии, эктопической продукции антидиуретического гормона. Известны случаи карциноидного синдрома, когда возникает выраженная синюшность кожи, приступы удушья, диарея. В редких случаях первыми симптомами опухолей тимуса становятся признаки метастазов в костях, коже, лимфатических узлах.
Оставьте свой номер телефона
Методы диагностики
Зачастую опухоль в средостении выявляют с помощью рентгенографии. Снимки в передней и боковой проекциях позволяют оценить размеры, форму и локализацию новообразования. Более подробную информацию помогает получить компьютерная томография (КТ) с внутривенным контрастированием. Ее применяют как стандартный уточняющий метод диагностики. Выполняют КТ грудной и брюшной полости, таза.
Магнитно-резонансная томография показана при больших размерах опухолей, подозрении на сосудистые образования и патологии крупных сосудов, увеличении лимфатических узлов, поражениях сердца. При подозрении на наличие очагов в головном мозге выполняют КТ или МРТ головы с контрастированием.
Трахеобронхоскопия (эндоскопическое исследование трахеи и бронхов) помогает выявить прорастание опухоли в дыхательные пути или их сдавление извне. Отдаленные метастазы и поражение лимфатических узлов можно выявить с помощью ультразвукового исследования.
При подозрении на метастазы в костях выполняют остеосцинтиграфию. Это исследование также предполагает применение радиофармпрепаратов.
Обследование при опухолях средостения обязательно включает проведение биопсии. Врач должен получить образец ткани патологического образования для исследования в лаборатории. Забор материала можно провести разными способами:
- Пункционную биопсию проводят с помощью иглы. В зависимости от локализации, ее можно выполнить через грудную стенку под контролем КТ или УЗИ (трансторакально — точность диагностики достигает 70–95%), во время эндоскопических процедур: трансбронхиально (через стенку бронха), трансэзофагеально (через стенку пищевода).
- Во время бронхоскопии — специальным инструментом, если опухоль прорастает в стенку бронха.
- Во время медиастиноскопии — эндоскопического исследования средостения через разрез в яремной выемке (над грудиной) или в промежутке между вторым и третьим ребрами слева от грудины (операция Чемберлена).
В лаборатории проводят гистологическое, а также иммуногистохимическое исследование. Это помогает оценить характер образования и установить его гистологический тип.
В клинике Медицина 24/7 проводятся все современные виды диагностики. Наши врачи максимально оперативно установят точный диагноз и назначат наиболее эффективное лечение в соответствии с современными международными протоколами.
Лечение опухолей средостения
Лечебная тактика главным образом зависит от типа и локализации опухоли. При опухолях тимуса обычно выполняют хирургическое вмешательство с последующим курсом лучевой терапии, химиотерапии. Ранее всегда прибегали к открытой операции через разрез со стернотомией — пересечением грудины. Это очень травматичная и сложная операция, она сопряжена с высокими рисками осложнений, после нее пациентам требуется длительный восстановительный период. В настоящее время активно применяются малоинвазивные видеоторакоскопические вмешательства через проколы в грудной стенке.
В клинике Медицина 24/7 такие операции выполняют ведущие торакальные хирурги в операционных, оснащенных новейшим оборудованием.
Преимущества торакоскопии (VATS) перед открытыми хирургическими вмешательствами:
- Меньшая травматичность, более низкий риск осложнений, таких как инфекции, кровотечение.
- Более короткий восстановительный период. Пациенты быстрее возвращаются к привычной жизни, работе.
- Менее выраженные и продолжительные боли в послеоперационном периоде.
- Более короткие сроки госпитализации.
При лимфомах, как правило, проводят облучение с предварительным курсом неоадъювантной химиотерапии. Нейрогенные опухоли в заднем средостении удаляют хирургически.
При доброкачественных образованиях в средостении, которые не вызывают симптомов, зачастую придерживаются выжидательной тактики. Пациенту назначают периодические визиты в клинику для контрольных осмотров и обследований. Если образование достигает больших размеров и становится симптомным, встает вопрос о хирургическом вмешательстве.
Более подробная информация о хирургическом лечении различных видов опухолей средостения представлена в отдельной статье на нашем сайте.
В клинике Медицина 24/7 применяются практически все современные методы диагностики и лечения опухолей средостения. С пациентами работают ведущие врачи-специалисты, мы применяем современные технологии и противоопухолевые препараты новейших поколений. Лечение проводится в соответствии с современными международными протоколами, на уровне передовых клиник мира. Для каждого пациента подбирается индивидуальная тактика лечения, в соответствии с типом, локализацией, размерами новообразования, с учетом общего состояния здоровья и сопутствующих патологий. Это помогает добиваться максимально высокой эффективности и наилучшего прогноза.
Рак средостения – это собирательное понятие, в которое входят злокачественные новообразования, локализующиеся в срединных отделах грудной полости (медиастинальном пространстве).
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
Чаще всего, рак средостения представлен следующими морфологическими формами:
- Лимфомы.
- Тимомы.
- Ангиосаркомы.
- Нейробластома.
- Дисгерминома.
- Хондросаркома.
- Остеобластосаркома.
Также злокачественные опухоли средостения могут быть результатом метастазирования рака другой локализации, например, меланомы, рака легкого, пищевода, молочной железы, колоректального рака и др.
Причины
Причины, приводящие к развитию рака средостения, неизвестны. Предполагается, что определенную роль играет воздействие следующих факторов:
- Ионизирующее излучение. В пользу этой теории говорит то, что лимфомы средостения чаще развиваются у людей, проходивших лучевую терапию по поводу лечения онкозаболеваний другой локализации.
- Канцерогенные вещества, которые встречаются в бытовой химии, сельском хозяйстве и промышленных производствах.
- Вирусы Эпштейн-Барра, ВИЧ и др.
- Помимо этого, рак средостения может быть следствием малигнизации изначально доброкачественной опухоли, например, тимомы.
Классификация
В зависимости от исходного места возникновения опухоли, рак средостения разделяют на первичный и вторичный.
К первичному раку относят:
- Опухоли, происходящие из собственных тканей средостения. Это нейрогенные опухоли (нейробластомы, нейросаркомы), мезенхимальные новообразования (фибросаркома, ангиосаркома, лимфома, лимфосаркома, липосаркома и др).
- Опухоли, происходящие из тканей, смещенных в полость средостения во время эмбрионального развития человека — сюда относят рак из тканей щитовидной железы (злокачественный внутригрудной зоб), тератомы (опухоли из мультипотентных клеток), хорионэпителиомы, дисгерминомы.
Также рак средостения классифицируют в зависимости от локализации новообразования. Здесь выделяют:
- Опухоли, располагающиеся в верхнем средостении: лимфомы, тимомы, злокачественный медиастинальный зоб.
- Опухоли, располагающиеся в нижнем средостении: помимо тимом и лимфом здесь обнаруживаются тератомы.
- Опухоли, располагающиеся в среднем средостении. Здесь чаще всего локализуются неврогенные новообразования.
Симптомы
Какое-то время рак средостения протекает бессимптомно, клинические проявления начинаются, когда опухоль достигает определенных размеров.
Симптоматика доброкачественных и злокачественных опухолей сходна, с той разницей, что при злокачественных новообразованиях прогрессирование будет происходить быстрее.
В целом симптомы рака средостения можно разделить на 4 группы:
- Симптомы, связанные с локальным действием опухоли на ткани — сдавление или прорастание в органы.
- Общие симптомы, характерные для онкопатологии: слабость, повышенная утомляемость, похудение и др.
- Специфичные симптомы, характерные для той или иной гистологической формы рака.
- Боль. Она может возникать по разным причинам, например, из-за сдавления или прорастания новообразования в нервные стволы или соседние органы. Боль может отдавать в плечо, лопатку, шею.
- Синдром Горнера — птоз, миоз, эндофтальм и покраснение лица на стороне поражения. Развивается из-за блокады плечевого нервного сплетения.
- При поражении возвратного нерва возникает осиплость голоса.
- Сдавление трахеи и бронхов приводит к одышке.
- Вовлечение в процесс пищевода приводит к дисфагии — затруднению прохождения пищевого комка.
- Синдром верхней полой вены. Он развивается из-за сдавления вены опухолью. Проявляется набуханием шейных вен, посинением лица, одышкой, чувством тяжести в голове.
- Для лимфомы характерно повышение температуры, ночная потливость, зуд кожи.
- Злокачественный внутригрудной зоб проявляется симптомами тиреотоксикоза.
- При фибросаркомах развиваются приступы гипогликемии, когда уровень глюкозы в крови резко снижается.
- Для тимомы характерен синдром Кушинга и слабость мышц (миастения).
Диагностика
Обнаружить опухоль помогают лучевые методы диагностики — рентгенография органов грудной клетки в двух проекциях и компьютерная томография. Окончательно установить диагноз можно только после морфологического изучения фрагмента опухоли. Чтобы получить материал для исследования, проводят биопсию одним из следующих методов:
- Трансбронхиальная биопсия. В этом случае забор материала осуществляется во время бронхоскопии.
- Трансторакальная биопсия — опухоль пунктируется через прокол грудной клетки под контролем УЗИ или КТ.
Также высокоинформативным методом диагностики являются видеоассистированная торакоскопия и медиастиноскопия. С их помощью можно осмотреть грудную и медиастинальную полость и под непосредственным визуальным контролем взять материал для исследования.
Лечение
Методы лечения рака средостения определяются гистологическим типом новообразования, его локализацией и размерами.
Хирургическое удаление новообразования является ключевым методом лечения опухолей средостения нелимфогенного происхождения. Во время операции удаляются все злокачественные ткани, лимфоузлы и жировая клетчатка.
Сложность хирургического лечения заключается в том, что в данной анатомической зоне располагаются жизненно важные органы, магистральные кровеносные сосуды и нервные стволы. Поэтому в стремлении радикального удаления опухоли приходится проводить сложные комбинированные операции с резекцией и пластикой этих органов (перикард, легкие, кровеносные сосуды).
При обнаружении значительной исходной опухолевой инвазии, лечение начинают с неоадъювантной химио-, лучевой или химиолучевой терапии. После проведения нескольких курсов проводят повторное обследование и решаю вопрос возможности выполнения радикальной операции. При планировании операции, необходимо учитывать рубцовые изменения, возникающие из-за облучения.
В ряде случаев проводятся паллиативные операции — резекции опухоли. Они призваны устранить компрессию органов средостения и предотвратить развитие осложнений. После таких вмешательств лечение продолжается посредством химио- или лучевой терапии.
Химиотерапия является основным методом лечения лимфогенных опухолей (лимфом) средостения. Она применяется в неоадъювантном и адъювантном режимах. В первом случае, ХТ преследует цель уменьшить размер новообразования и перевести его в резектабельное состояние, во втором — уничтожить оставшиеся злокачественные клетки и предотвратить рецидив.
Помимо этого, химиотерапия применяется в качестве поддерживающего лечения при нерезектабельных опухолях. В этом случае она проводится для замедления опухолевого роста, облегчения состояния больного и продления его жизни.
Лучевая терапия используется в рамках комбинированного лечения радиочувствительных опухолей (тератомы, тимомы и др). Дооперационному облучению подлежат опухоли с инвазией в окружающие ткани. Такое лечение позволит уменьшить объем опухолевой массы и перевести ее в операбельное состояние.
Послеоперационная лучевая терапия назначается при некоторых видах рака средостения, которые являются чувствительными к облучению. Это может быть макроскопически остаточная опухоль, которую невозможно, по каким-либо причинам, удалить во время операции (резекция опухоли), или при наличии злокачественных клеток в краях отсечения, обнаруженных во время срочного морфологического исследования.
Также облучение проводится в рамках паллиативного лечения, оно позволяет уменьшить размер новообразования, устранить сдавление внутренних органов и облегчить состояние больного.
Прогноз заболевания будет определяться гистологическим типом новообразования, его стадией и возможностью проведения радикального лечения. Больные после окончания лечения рака средостения находятся под наблюдением врачей с целью своевременного выявления рецидива или прогрессирования заболевания.
Читайте также:





