Опухоль кости симптомы ушиб
В то время как синяки могут вызвать образование черно-синей кожи, они также могут возникать в мышцах и тканях внутри. Ушиб кости — является одним из видов травматического повреждения кости, которая менее тяжелая, чем перелом, и может возникать, когда кровь накапливается в разных слоях кости. Ушибы костей довольно распространены, так как вы узнаете, страдаете ли вы от них? Продолжайте изучать, какие симптомы сопровождают ушибы костей, различные типы костных синяков, причины их возникновения, возможные факторы риска и осложнения, а также то, как их диагностировать и как лечить ушиб кости.
Симптомы ушиба кости
Ушибы костей могут появляться вместе с синяком на поверхности кожи и сопровождаться такими симптомами, как жесткость, отек в суставе, нежность и боль, которые дольше, чем у нормального синяка. Ушибы костей могут длиться от нескольких дней до нескольких месяцев в зависимости от их тяжести. Как лечить ушиб коленного сустава?

Типы ушибов костей (костного кровоподтека).
Существуют три разных типа костных синяков, которые различаются в зависимости от того, на каком слое кости они встречаются. Первый — это поднадкостничная гематома, которая возникает, когда кровь собирается под волокнистой мембраной, покрывающей поверхность кости. Второй — межкостный синяк, и он встречается в центральном слое кости, где хранится костный мозг, известный как мозговое вещество. Конечный тип костного синяка называется субхондральным поражением, которое возникает, когда кровоизлияние и отек происходят между хрящом и костью внизу.
Что вызывает ушиб кости.
Ушибы костей могут возникать в любой кости в организме, хотя они наиболее распространены у тех, кто ближе к поверхности кожи. Они чаще всего встречаются в лодыжке, колене, запястье, пятке, ноге и бедрах и обычно проходят одно травматическое событие, такое как автомобильная авария или спортивная травма. Ушибы костей обычно происходят из-за прямого удара по кости, две кости поражают друг друга после повреждения связки, повреждения соседних костей и в некоторых случаях медицинских состояний, таких как артрит, где кости могут измельчаться друг против друга. Причины боли стопы при ходьбе.
Факторы, повышающие риск возникновения ушиба кости, включают в себя участие в спортивных соревнованиях с высоким ударом, не носить защитное снаряжение, когда это необходимо, иметь работу, которая физически требовательна, и иметь остеоартрит.
Большинство ушибов костной ткани заживут самостоятельно, практически без потенциальных осложнений, однако, если синяк очень большой, кровоток в область может стать ограниченным и привести к аваскулярному некрозу кости, вызывая смерть кости.
Чтобы диагностировать костный ушиб, ваш врач возьмет медицинскую историю и проверит ваши симптомы в дополнение к проведению физического обследования, чтобы проверить пораженный участок на предмет боли, отека и нежности. Они также могут заказать МРТ для подтверждения наличия костного кровоподтека или рентгеновского снимка, чтобы исключить возможность перелома. Как лечить ушиб кости?
Лечение ушиба кости может проводиться дома и обычно включает в себя отдых пострадавшего района, а также использование льда и сжатие. Ваш врач может также рекомендовать противовоспалительное средство для облегчения боли и снижения отечности, и они могут рекомендовать использование скобки для ограничения движения и позволяют суставу или кости заживать. Кроме того, курение может препятствовать процессу заживления костей, и его следует избегать, как и тяжелое или интенсивное давление на пораженный участок. Лечение поврежденного сустава.

Отдых часто является частью первоначального метода как лечить ушиб кости. Это позволяет организму вырабатывать новую костную ткань без нагрузки на поврежденную область, так как стресс может привести к разрыву кости. Травмы ноги или стопы могут потребовать использования костылей для уменьшения количества веса, размещенного на поврежденной кости. Бандаж можно использовать, для того чтобы дать отдых ушибу косточки в верхних конечностях. В некоторых случаях вы можете продолжить спортивную деятельность, нося шину или используя спортивную ленту для поддержки пострадавшего района.
Применение холода и тепла может быть использовано для уменьшения боли, вызванное ушибом кости. Холод может применяться сразу же после травмы, чтобы уменьшить боль и отек. Ледяной пакет можно наносить поверх влажного полотенца в течение 10 — 15 минут каждые 3 — 4 часа. Лед обычно используется в течение 2 — 3 дней после травмы или до тех пор, пока отек не уменьшится. После этого тепло может применяться для уменьшения боли и улучшения заживления. Тепло может применяться различными способами, включая тепловые пакеты, микроволновые пакеты, бутылки с горячей водой или горячий душ. Тепло обычно применяют в течение 15 — 20 минут от 3 до 4 дней. Поместите полотенце между кожей и источником тепла, чтобы снизить риск ожогов.
Воспаление и отек.
Ваш врач может поручить вам, принимать нестероидные противовоспалительные препараты, такие как ибупрофен или напроксен, чтобы уменьшить воспаление и способствовать заживлению вашего ушиба. Эти лекарства могут также уменьшить боль и отек. Если возможно, поднимите пораженную область выше уровня вашего сердца в течение всего дня, чтобы уменьшить набухание. Использование эластичного компресса для закрепления пакета льда также обеспечит сжатие, чтобы уменьшить набухание.
По мере того, как ваш костный ушиб заживает, ваш врач может позволить вам постепенно вернуться к вашим типичным действиям. Вы можете увидеть физиотерапевта, который проведет вас через соответствующие упражнения на каждом этапе исцеления. Спектры движения обычно используются сначала для уменьшения жесткости и улучшения подвижности. Усиление упражнений назначается, когда поврежденная кость обладает достаточной прочностью, чтобы выдерживать напряжение. Обучение походки — чтобы помочь вам ходить и стоять должным образом — также может быть включено, если ваша нижняя конечность затронута. Болят стопы по утрам.
Если вы чувствуете, что ваш костный ушиб тяжелый, важно обратиться за советом к врачу. Симптомы сильного костного кровоподтека включают отек, который не снижается или ухудшается. А также боль, которая возрастает, и не ослабевает чрезмерными болеутоляющими средствами, а части тела становятся онемевшими, синими или холодными. Это могут быть предупреждающие признаки того, что костный ушиб мешает кровотоку, что может привести к необратимому повреждению этой области кости.
Чтобы помочь сохранить ваши кости здоровыми и сильными и потенциально снизить риск страдания костным кровоподтеком, убедитесь, что вы наслаждаетесь сбалансированной диетой, полной кальция и витамина D, и регулярно тренируетесь — предпочтительно способами, не включающими контактные виды спорта, — и избегайте чрезмерного потребления алкоголя. Кроме того, если вы курите, лучше как можно скорее бросить курить, поскольку курение сигарет может ухудшить способность ваших костей заживать.
Ушибы костей могут возникать из-за участия в спортивных состязаниях и, если необходимо, носить защитное снаряжение. Эти травмы часто незначительны и требуют отдыха, льда и противовоспалительных средств для заживления, однако в редких случаях, когда синяк очень большой, кровоток к кости может стать ограниченным и привести к необратимому повреждению. Если вы обеспокоены тем, что у вас может быть серьезный синяк кости, лучше обратиться к врачу и узнайте как лечить ушиб кости и получить надлежащий диагноз, чтобы лечение могло начаться как можно скорее. Боль в бедре и икрах ног.
Алексей Лубнин рассказывает, что при костной онкологии приходится ампутировать человеку конечность, чтобы спасти жизнь
Фото: предоставлены пресс-службой Красноярской краевой клинической больницы
С сентября НГС рассказывает своим читателям об онкологических заболеваниях — так мы хотели бы призвать вас заботиться о себе и своем здоровье. В 13-м материале темой станет костная онкология — еще в начале марта в интервью ортопед Анна Загайнова рассказала, что, по ее наблюдениям, случаев заболевания этим видом рака становится все больше. В общей структуре онкозаболеваний опухоли костей занимают лишь небольшой процент, но в 85% случаев ведут к гибели человека.
Наш собеседник — заведующий отделением травматологии-ортопедии краевой клинической больницы и главный внештатный травматолог-ортопед минздрава Красноярского края Алексей Лубнин. Он рассказал о том, как важно прислушиваться к себе и своим близким и почему костная онкология — болезнь молодых людей и маленьких детей.
Насколько часто встречается костная онкология и у кого?
Злокачественные онкозаболевания костей встречаются не более чем в 5–7% случаев от общего числа заболеваний. Доброкачественные опухоли встречаются чаще, среди них остеома, хондрома, остеохондрома. Они характерны, как правило, для пожилых людей.
А вот для остеосаркомы — самого злокачественного вида костного рака — характерно то, что она чаще всего развивается у детей и молодых людей. Этим костная онкология и отличается от других онкозаболеваний. Причиной этому — регенерация тканей, особенно у маленьких детей, у которых мышечная и костная ткань постоянно прирастает. И любой сбой может запустить онкопроцесс.
Каковы причины развития костных опухолей?
Этот вопрос занимает многих исследователей во всем мире, мы знаем о факторах риска и начальных симптомах, но точного ответа на этот вопрос нет. В случае с костной онкологией одной из проблем является то, что далеко не во всех городах страны есть специальные заведения, где бы делался упор на опухоли костей.
Ближайший к нам — это Томский НИИ онкологии, там часть коек выделена именно под больных этим видом рака. Я уже достаточно давно поднимал вопрос о том, чтобы сделать что-то подобное в Красноярске, но пока безрезультатно. Думаю, стоит повторить попытку еще раз.
Может ли, например, обычный перелом привести к развитию рака костных тканей?
Множественные и повторные травматизации могут запускать онкопроцессы, потому что любое заживление связано с регенерацией. Только деление клеток может быть управляемым, а может — нет. В последнем случае и возникает риск развития рака.
Расскажите подробнее о симптомах костной онкологии?
В первую очередь — это появление болей, особенно ночных. Они усиливаются не при физических нагрузках, а именно по ночам. Насторожить должно и изменение контуров суставов и сегментов, например, голени или предплечья в сторону увеличения. Кроме того, весь типичный набор первичных малых симптомов — температура от 37 до 38 без насморка, кашля и признаков простуды, слабость, похудение, отсутствие аппетита.
Говоря об онконастороженности, нужно также сопоставлять адекватность энергии, с которой была получена травма, тем изменениям, к которым она привела. Если человек поднял кружку с кофе и сломал руку — это несоответствие, если молодой человек упал с высоты своего роста, к примеру, запнувшись, и сломал бедро — это нонсенс. Скорее всего причина в ослаблении кости, которая может быть вызвана в том числе и наличием опухоли.
Чтобы спасти человека от остеосаркомы, необходимо вмешательство целого ряда узких специалистов
Все перечисленные вами симптомы, пожалуй, кроме последнего, современным человеком могут быть проигнорированы. Есть ли какие-то дополнительные меры профилактики?
Важно неравнодушное отношение к себе и своим близким. Если какие-то изменения стали заметны, они должны быть идентифицированы и должна быть понята причина происходящего. Человек награжден болью не в наказание, а во благо, и нужно уметь прислушиваться к себе, ведь боль — это подсказка, зацепка, за которую стоит хвататься.
Какова судьба больных онкологией костей и шанс выжить?
Пятилетняя выживаемость — 15%. Как правило, случаи, связанные с костной онкологией, очень грустные.
Но один случай, произошедший совсем недавно, всё же порадовал. Обратилась молодая женщина, 35 лет, с жалобой на боли. Ей своевременно сделали рентген, ортопед увидел опухолевый процесс непонятной природы и мы начали исследование. Ключевым моментом стал перелом, который случился как раз в период активных обследований — она встала с кровати и сломала себе бедро. Женщину срочно госпитализировали, мы собрали консилиум. Нужно было понять, можно ли брать биопсию: существовала опасность того, что после биопсии начнется неконтролируемое кровотечение.
После дополнительных рентгенологических исследований кардиологи дали добро на эту процедуру, а мы поняли, как девушку нужно лечить. Необходимо было начать с лучевой терапии, чтобы предотвратить генерализацию процесса. Этот этап был пройден, сейчас пациентка в удовлетворительном состоянии готовится ехать в Томск для проведения онкопротезирования.
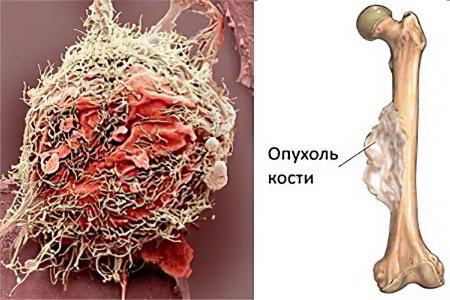
Опухоль костей – это собирательный термин, которым называют группу злокачественных и доброкачественных образований костной или хрящевой ткани. Говоря об опухолях костей, специалисты чаще всего подразумевают первичные новообразования. Они составляют около 1% от всех злокачественных онкопатологий человека. Чаще опухоли костей диагностируются у мужского населения в молодом или среднем возрасте – от 15 до 40 лет. Что касается локализации, то страдают преимущественно трубчатые кости конечностей и тазовые кости.
Самыми часто диагностируемыми опухолями, поражающими костную ткань, являются остеосаркомы, хондросаркомы и фибросаркомы. В молодом возрасте у больных преимущественно диагностируют саркому Юинга. Современной науке известно более 30 разновидностей опухолей костей.
Выросты могут формироваться из костной или хрящевой ткани, возможно обнаружение гигантоклеточных новообразований и костномозговых опухолей. К промежуточному типу относится злокачественная остеобластома.
Причины опухоли костей
Причины возникновения опухолей костей злокачественной природы до сих пор остаются невыясненными.
Ученые предполагают, что спровоцировать развитие онкопатологии костной ткани способны следующие факторы:
Травмы костей. Несмотря на отсутствие 100%-ой доказательной базы, большинство авторов сходятся к предположению о том, что ведущую роль в развитии первичных новообразований играют различные травмы. Установлено, что более 50% всех пациентов со злокачественными опухолями костей указывают на то, что ранее они получали ушибы мягких тканей, конечностей или суставов;
Генетическая предрасположенность. Также не следует отвергать факт наследственной предрасположенности к этой онкопатологии. Риск развития заболевания у кровных родственников выше в том случае, если в семейном анамнезе уже имеются случаи опухоли костей;
Болезнь Педжета. Еще одной причиной, которая, по мнению ученых, способна усугубить риск формирования злокачественной опухоли у человека – это воспалительные заболевания костей. В частности, речь идет о болезни Педжета. Люди с подобным диагнозом имеют относительно высокую вероятность развития остеогенной саркомы в зрелом и пожилом возрасте;
Метастазирование первичных опухолей и малигнизация доброкачественных. Вторичные опухоли костей формируются в результате злокачественного перерождения доброкачественных новообразований, либо становятся итогом метастазирования первичных опухолей из других органов.
Симптомы опухоли костей

Основные симптомы опухоли костей представлены классической триадой:
Боль. При наличии злокачественного новообразования на кости у человека возникают прогрессирующие боли упорного характера. Они имеют тенденцию к усилению в ночные часы. Купировать такие боли с помощью обезболивающих препаратов очень сложно. Если ощущения и ослабевают, то весьма незначительно. Именно боль выступает самым ранним признаком опухоли костей, при этом исключением является саркома Юинга. При этой патологии сначала появляется опухоль, а боли манифестируют несколько позже;
Наличие опухолеобразного выроста на пораженной кости. Его удается прощупать уже тогда, когда новообразование начинает увеличиваться в размерах. Опухоль чаще всего представлена плотным, безболезненным и неподвижным конгломератом, склонным к постоянному быстрому росту. В то время как опухоли костей доброкачественной природы растут намного медленнее;
Нарушение функционирования расположенного рядом с опухолью сустава .
Следует отдельно рассмотреть симптомы всех злокачественных опухолей костной ткани:
Симптомы саркомы Юинга. Характерно увеличение температуры тела, которое отмечают до 50% пациентов. Иногда она повышается до весьма внушительных отметок в 39 °C. Сосудистый рисунок на коже становится более выраженным, при попытке ощупать пораженный участок у человека возникают боли. Конечность увеличивается в объеме. Симптомы чаще всего быстро нарастают, иногда отмечается молниеносное течение болезни, хоте не исключены периоды ремиссии и обострения;
Симптомы остеогенной саркомы. Статистика указывает на то, что эта опухоль является наиболее распространенной и составляет около 60% от всех злокачественных новообразований костной ткани. Проявляется в прогрессирующих болях. Чаще всего поражает длинные трубчатые кости выше и ниже коленного сустава. Характерно усиление сосудистого рисунка, местное повышение температуры тела. Мышцы, располагающиеся ниже уровня патологического процесса, склонны к атрофии. Суставы, которые находятся рядом, часто имеют ограниченную подвижность. Для больных с подобным новообразованием характерны патологические переломы;
Симптомы хондросаркомы. Хондросаркома, как правило, прогрессирует медленно, развиваясь на протяжении 10 и более лет. Симптомы болезни смазаны. Чаще всего, это боли и появление опухолеобразного выроста, располагающегося на кости. Боли имеют тенденцию к усилению с нарастанием интенсивности. Кожа над пораженным участком кости отличается более высокой температурой, подкожные вены расширены. Эта опухоль чаще всего диагностируется у мужчин пожилого возраста;
Симптомы фибросаркомы. При фибросаркоме боли усиливаются в ночные часы, прогрессируют медленно и на протяжении долгого времени не настолько интенсивны, чтобы человек обращался за врачебной помощью. Чаще всего от манифестации онкопатологии до первого посещения доктора проходит более полугода. Этот срок для злокачественных новообразований костной ткани является достаточно продолжительным. Что касается самого выроста, то он часто провоцирует изменение контура сустава, располагающегося рядом с ним. Фибросаркома всегда неподвижна относительно кости;
Симптомы гистиоцитомы. Для злокачественной фиброзной гистиоцитомы, которая встречается очень редко, характерны сильные боли и наличие опухолевидного подкожного новообразования, плотно сидящего на кости.
Вторичные злокачественные новообразования костной или хрящевой ткани чаще всего формируются на фоне опухолей предстательной, молочной и щитовидной железы, а также почек, легких и матки. Характеризуются вышеописанной триадой симптомов.
К доброкачественным опухолям костей относят остеомы, остеоид-остеомы, остеобластомы, остеохондромы, хондромы. Чаще всего доброкачественные опухоли развиваются бессимптомно и на протяжении длительного времени никак себя не проявляют. Боли, если и возникают, то отличаются низкой интенсивностью (исключение – остеобластома).
Диагностика опухоли костей
Диагностика опухоли костей практически всегда начинается с проведения рентгенологического исследования, выполняемого в двух проекциях. Возможно также назначение дополнительных процедур, таких как ангиография, томография, КТ.
Сцинтиграфия костей – это очень чувствительный метод, который дает возможность не только обнаружить первичную опухоль, но и предоставляет сведения относительно распространенности онкопроцесса.
Для выбора метода лечения больных со злокачественными опухолями костной ткани выполняют аспирационную биопсию, открытую биопсию или трепанобиопсию. Этот вид исследования является решающим в плане постановки диагноза.
Лечение опухоли костей

Лечение опухоли костей базируется на хирургическом вмешательстве. Если заболевание было выявлено на ранней стадии развития, то предпочтение отдается органосохраняющим операциям. Когда размеры новообразования внушительны, тогда показана ампутация или экзартикуляция кости. Часто этот метод является единственным способом сохранить человеку жизнь.
Кроме оперативного вмешательства больным обычно назначается химиотерапия и лучевая терапия. При принятии решения о выборе того или иного метода лечения врач учитывает чувствительность обнаруженного типа опухоли к различным видам воздействия. Так, хрящевые опухоли можно удалить только с помощью оперативного вмешательства. Саркома Юинга хорошо отзывается на лучевую и химиотерапию, а хирургия является в данном случае дополнительным методом лечения, использовать который имеется возможность далеко не в каждом случае.
Оперативные вмешательства могут быть радикальными и сохраняющими. К первому типу относятся ампутация и экзартикуляция, а ко второму резекция. Однако в любом случае опухоль должна быть удалена вместе с мышечно-фасциальным влагалищем, а конечность – пересечена выше того места, где имеется поврежденный сегмент.
План действий составляется в зависимости от вида опухоли костей:
Лечение остеогенной саркомы. Опухоль удаляется оперативно. Если в предшествующие годы применяли ампутацию, то сейчас все чаще прибегают к органосохраняющей операции с последующей химиотерапией, которую проводят до хирургического вмешательства. Вырезанный фрагмент кости заменяют металлическим, либо пластиковым имплантатом. Прогноз чаще всего благоприятный и пятилетняя выживаемость больных составляет около 70% ( подробнее: остеогенная саркома);
Лечение хондросаркомы. Подход к этому виду опухоли преимущественно комплексный. Используется химиотерапия в сочетании с радиохирургической методикой удаления новообразования. Прогноз после выполнения радикальной операции чаще всего благоприятный, применение только лучевой терапии дает временный эффект, уменьшает боли и позволяет продлить жизнь больных;
Лечение саркомы Юинга предполагает проведение многокомпонентной химиотерапии с последующей лучевой терапией. Если есть такая возможность, то удалению подлежит сама кость и окружающие ее мягкие ткани. Отказываются от радикального вмешательства лишь в том случае, когда есть противопоказания к его проведению. Лучевую терапию и химиотерапию проводят как перед операцией, так и после нее. Что касается прогноза, то пятилетняя выживаемость не превышает 50% ( подробнее: саркома Юинга).
Все больные, которые прошли лечение злокачественных опухолей костей, ставятся на учет к онкологу. Они активно наблюдаются у врача на протяжении первых пяти лет после перенесенной операции. В последующие годы обязательно прохождение осмотра с выполнением рентгенографии 1 раз в 365 дней.
Опухоль кости – рост патологических клеток в кости. Опухоль кости может быть доброкачественной или злокачественной.

Доброкачественные опухоли кости относительно широко распространены, злокачественные встречаются редко. Доброкачественные или злокачественные опухоли могут быть первичными, если они исходят непосредственно из клеток кости, или вторичными (метастатическими), когда злокачественные опухоли из другого органа (например, молочной железы или предстательной железы) распространяются на кости. У детей злокачественные опухоли кости чаще первичные; у взрослых – как правило, метастатические.
Наиболее частый симптом опухолей костей – боль в кости. Кроме того, иногда заметны увеличение кости в объеме или припухлость. Нередко опухоль, особенно если она злокачественная, ослабляет кость, в результате чего при малой нагрузке или даже в покое может возникнуть перелом (патологический перелом).
При постоянных болях в суставе или конечности больному необходимо назначить рентгенологическое исследование. Однако рентгенография показывает только наличие опухоли и обычно не позволяет определить, доброкачественная она или злокачественная. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) часто помогают установить точное расположение и размер опухоли, но тоже не дают возможности поставить окончательный диагноз.
Для точной диагностики, как правило, требуется взятие образца ткани опухоли для исследования под микроскопом (биопсия). При многих опухолях кусочек ткани можно получить, введя иглу в опухоль (аспирационная биопсия); однако нередко это возможно сделать только хирургическим путем (открытая инцизионная биопсия). При выявлении злокачественной опухоли чрезвычайно важно срочно начать лечение, которое может включать лекарственную терапию, операцию и лучевую терапию.
Доброкачественные опухоли костей
Остеохондромы (костно-хрящевые экзостозы) – наиболее широко распространенный тип доброкачественных опухолей кости. Чаще всего остеохондромы встречаются у молодых людей в возрасте от 10 до 20 лет. Эти опухоли растут на поверхности кости и представляют собой твердые выросты. У больного может быть одна или несколько опухолей; тенденция к развитию нескольких опухолей иногда наследуется. Примерно у 10% людей, имеющих более одной остеохондромы, в течение жизни развивается злокачественная опухоль кости, называемая хондросаркомой. У людей, имеющих только одну остеохондрому, развитие хондросаркомы маловероятно.
Доброкачественные хондромы чаще всего встречаются у молодых людей в возрасте от 10 до 30 лет и развиваются в центральной части кости. Эти опухоли часто обнаруживаются при рентгенологическом исследовании, назначенном по другим поводам. На рентгенограмме они имеют характерный внешний вид, что нередко позволяет поставить точный диагноз. Некоторые хондромы сопровождаются болями. Если боли отсутствуют, хондрому не требуется удалять или лечить. Однако следует периодически повторять рентгенологическое исследование, чтобы контролировать рост опухоли. Если опухоль невозможно точно диагностировать по рентгенограмме или если она сопровождается болью, может быть необходима биопсия, чтобы определить, доброкачественным или злокачественным является данное новообразование.
Хондробластомы – редкие опухоли, которые развиваются в конечных отделах костей. Они чаще возникают у молодых людей в возрасте от 10 до 20 лет. Эти опухоли могут вызывать боли, благодаря чему их и обнаруживают. Лечение заключается в хирургическом удалении опухоли; иногда опухоли рецидивируют после операции.
Хондромиксоидные фибромы – очень редкие опухоли, которые возникают у людей моложе 30 лет и, как правило, сопровождаются болью. Хондромиксоидные фибромы имеют характерный внешний вид на рентгенограмме. Лечение заключается в хирургическом удалении опухоли.
Остеоидные остеомы – очень маленькие опухоли, которые обычно развиваются в костях рук или ног, но могут возникать и в других костях. Они, как правило, сопровождаются болью, которая усиливается ночью и отчасти снимается небольшими дозами аспирина. Иногда атрофируются мышцы, окружающие опухоль; это состояние нередко проходит после удаления опухоли. Для определения точного расположения опухоли назначают сканирование костей с использованием радиоактивных изотопов. Иногда для определения локализации опухоли могут потребоваться дополнительные исследования, например КТ и специальные рентгенологические методы. Хирургическое удаление опухоли – единственный способ радикально устранить боль. Некоторые люди не соглашаются на операцию и предпочитают постоянно принимать аспирин.
Гигантоклеточные опухоли чаще всего встречаются у людей после 20-30 лет. Эти опухоли обычно начинают развиваться в конечных отделах костей и могут прорастать в смежные ткани. Как правило, опухоли сопровождаются болью. Лечение зависит от размера опухоли. При хирургическом удалении опухоли образовавшийся дефект заполняют костным трансплантатом или синтетическим костным цементом, чтобы сохранить структуру кости. Иногда при очень крупных опухолях требуется удаление всего пораженного сегмента кости. Примерно у 10% людей опухоли рецидивируют после операции. Иногда гигантоклеточные опухоли перерождаются в злокачественные.

Первичные злокачественные опухоли костей
Множественная миелома, наиболее широко распространенный вид первичной злокачественной опухоли кости, исходит из клеток костного мозга, вырабатывающих клетки крови. Чаще всего она возникает у людей пожилого возраста. Эта опухоль может поражать одну или несколько костей; соответственно боль возникает или в одном месте, или одновременно в нескольких местах. Лечение должно быть комплексным и часто включает химиотерапию, лучевую терапию и хирургическую операцию.
Остеосаркома (остеогенная саркома) – вторая по распространенности первичная злокачественная опухоль костей. Остеогенная саркома наиболее часто встречается у людей в возрасте от 10 до 20 лет, но может возникать в любом возрасте. Этот тип опухоли иногда развивается у пожилых людей, страдающих болезнью Педжета. Около половины остеосарком развивается в области коленного сустава, а вообще они могут исходить из любой кости. Эти опухоли имеют тенденцию к метастазированию в легкие. Обычно остеосаркомы вызывают боль и припухлость ткани (отек). Диагноз ставится на основании результатов биопсии.
Лечение остеогенных сарком обычно включает химиотерапию и операцию. Сначала, как правило, назначается химиотерапия; часто боль стихает уже на этом этапе лечения. Затем опухоль удаляют хирургическим путем. Около 75% оперированных больных живут по крайней мере 5 лет после установления диагноза. Поскольку хирургические методы постоянно совершенствуются, в настоящее время обычно удается сохранить пораженную конечность, в прошлом же ее часто приходилось ампутировать.
Фибросаркомы и злокачественные фиброзные гистиоцитомы похожи на остеогенные саркомы по внешнему виду, локализации и симптомам. Лечение аналогично.
Хондросаркомы – опухоли, состоящие из злокачественных хрящевых клеток. Многие хондросаркомы растут очень медленно и часто радикально излечиваются оперативным путем. Однако некоторые из них – высокозлокачественные и имеют тенденцию к быстрому метастазированию (распространению). Диагноз ставится на основании результатов биопсии. Хондросаркома должна быть удалена полностью, поскольку химиотерапия и лучевая терапия при данной опухоли неэффективны. Необходимость в ампутации конечности возникает редко. Если вся опухоль удалена, более 75% больных полностью излечиваются.
Опухоль Юинга (саркома Юинга) поражает чаще мужчин, чем женщин, в основном в возрасте от 10 до 20 лет. Большинство этих опухолей развивается в костях рук или ног, но они могут возникать в любой кости. Боль и припухлость (отек) – наиболее частые симптомы. Опухоль достигает иногда весьма больших размеров и порой поражает кость по всей длине. КТ и МРТ нередко помогают определить размеры опухоли, но для точной диагностики требуется биопсия. Лечение включает хирургическую операцию, химиотерапию и лучевую терапию, что позволяет вылечивать более 60% пациентов с саркомой Юинга.
Злокачественная лимфома кости (ретикулярноклеточная саркома) чаще всего поражает людей в возрасте 40-60 лет. Она может исходить из любой кости или из другого органа и затем метастазировать в кости. Обычно эта опухоль вызывает боль и припухлость, а поврежденная кость легко ломается. Лечение заключается в сочетанном проведении химиотерапии и лучевой терапии, что не менее эффективно, чем хирургическое удаление опухоли. Ампутация требуется редко.
Метастатические опухоли кости
Метастатические опухоли кости – злокачественные опухоли, которые распространились в кость из первичного очага, расположенного в другом органе.
Наиболее часто метастазируют в кости злокачественные опухоли молочной железы, легких, предстательной железы, почек и щитовидной железы. Метастазы могут распространяться на любую кость, но обычно поражаются кости в области локтя и колена. Если у человека, который лечится или лечился раньше по поводу злокачественной опухоли, появляется боль или припухлость кости, врач обычно назначает обследование для выявления метастатической опухоли. Эти опухоли обнаруживаются при рентгенологическом исследовании, а также при сканировании с использованием радиоактивных изотопов. Бывает, что симптомы метастатической опухоли кости появляются раньше, чем обнаруживается первичный очаг опухоли. Обычно это боли или перелом кости в месте поражения опухолью. Определить расположение первичной злокачественной опухоли позволяют результаты биопсии.
Лечение зависит от вида злокачественной опухоли. Иногда эффективна химиотерапия, иногда – лучевая терапия, в некоторых случаях применяется их комбинация, а иногда ни одно из этих средств не помогает.
Читайте также:


