Не могут определить источник рака
Итак, опухоль выявлена. Вдохнули-выдохнули, попросили о поддержке близких. И действуем по следующему алгоритму.
Почему и зачем?
Во-первых, это необходимо для статистического учета, из которого планируется финансирование каждого региона по количеству наблюдаемых и вновь выявленных онкологических больных.
Во-вторых, для личной уверенности в том, что вы бесплатно будете обеспечены дорогими исследованиями, лечением и динамическим наблюдением в последующие годы. А при необходимости – и крайне недешевыми таргетными препаратами или недоступными без онколога специальными обезболивающими средствами.
Безотлагательно – это не прямо завтра, но и не откладывая на пару месяцев.
Почему и зачем?
Важно!Стартовое обследование в обязательном порядке должно включать в себя:
КТ (компьютерную томографию); комплексное УЗИ (щитовидной и молочных желез с регионарными лимфатическими узлами, органов брюшной полости и забрюшинного пространства с парааортальными лимфатическими узлами, органов малого таза с тазовыми, подвздошными и паховыми лимфатическими узлами); радиоизотопное исследование костей скелета (сцинтиграфию скелета); МРТ головного мозга.
По возможности также необходимо сделать МСКТ (мультиспиральную компьютерную томографию) всего тела с контрастированием и ПЭТ КТ (позитронно-эмиссионную томографию).
А именно – укреплять свой иммунитет для борьбы с раком.
Почему и зачем?
Во-первых, для того, чтобы опухолевые клетки медленнее размножались. Чем выше у здоровых клеток способность вырабатывать собственный интерферон, тем лучше организм противостоит разрастанию опухоли и появлению метастазов. Если эта возможность снижена, необходимо поддерживать организм готовыми интерфероновыми препаратами. В своей клинической практике я часто использую, например, виферон в виде свечей как дополнительное лечебное средство. Оно обеспечивает противоопухолевую активность, противовоспалительное и детоксикационное действие, лучшую переносимость агрессивных лекарственных средств и снижение лучевых реакций у пациентов, перенесших или получающих лучевую терапию. Свечи с интерфероном особенно показаны при раке шейки матки и яичников, раке почки и предстательной железы, раке толстой кишки, печени и поджелудочной железы, молочной и щитовидной желез, лимфоме. В некоторых СМИ сегодня есть информация о том, что интерфероны вызывают рак. Но это в корне неверно: интерфероны, наоборот, используются во всем мире для лечения онкологических заболеваний.
Почему и зачем?
Во-первых, для того чтобы использовать для лечения самые современные и эффективные препараты. Скажем, в последние годы активно развивается иммунотерапия злокачественных опухолей моноклональными антителами. Это дорогостоящие препараты, имеющие очень четкие показания к применению. Кстати, для того чтобы получать не только нужную информацию, но и сами подобные лекарства, и необходимо встать на учет к районному онкологу.
Почему и зачем?
Не могут найти рак
Добрый день. У моего отца в костях таза обнаружены метастазы. Узи органов, анализы и прочие обследования, рак найти не могут. СОЭ 80+ Ездили в Литовский онкоцентр в Вильнюсе, все тоже самое, первопричину найти не могут. Биопсия тазовой кости показала - что метастазы действительно есть. Что делать?? подскажите пожалуйста.
Ну так МТС в костях - это уже 4 стадия рака, оперативное вмешательство вряд ли показано, а вот методику борьбы надо бы огласовать с онкологом. Но могу Вас уверить, что тут много раз встречались онкобольные, с неизвестной локацией рака, так что ваш случай - не редкость. Посмотрите географию МТС, раз в тазовой кости, может надо внимательнее исследовать близлежащие органы - простату попристальнее посмотреть, мочевой, кишечник, ПСА пусть сдаст, что ли. лимфоузлы. И не суетитесь, рак в реклонном возрасте развивается небыстро, время есть.
на онкомаркеры сдавали анализ, ничего не показал
копъютерную томографию всего тела с контрастом сделайте своему папе
И все-таки много что можно найти на компьютерной томографии. Легкие хорошо видны и на КТ без контраста. Но если смотреть не только легкие, то лучше с контрастом. И КТ брюшной полости с контрастом.
Хорошая КТ может и образования в 2-3 мм увидеть (правда, не определит, злокачественные или нет).
А PSI не сдавали? На простат-специфический антиген, может, он что то покажет?
Логичнее всего было бы сдать кровь на онкомаркеры, а потом пройти кт и пэт-кт. Хотя оба этих метода не всегда могут гарантировать визуализацию первоисточника. Использовав фрагмент метастаза, можно выполнить ИГХ. Конечный вариант, если не будет установлен диагноз, это тесты на чувствительность к препаратам.
в настоящее время используется 30 основных онкомаркеров, стоимость их проведения варьируется от 500 рублей до нескольких тысяч, на мой взгляд рекомендация начать поиск очага с анализов онкомаркеров весьма сомнительна как с медицинской так и с финансовой точки зрения.
Большинство онкомаркеров мало информативны, деньги на них тратить - нет особого смысла в большинстве случаев. ПСА у мужчин - чуть ли не единственный информативный маркер. Все остальные могут быть вполне в норме при не очень активном раке (у меня так было) или могут быть не очень сильно повышены по куче причин, не имеющих отношения к онкологии.
Спасибо всем за ответы
Окончательный диагноз патологии:
Метастаз аденокарциномы в кости с точечным некрозом. Смотреть заметки.
Заметки:
Отсутствует иммуногистохимическое доказательство метастаза аденокарциномы легких, аденокарциномы щитовидной железы и аденокарциномы толстой кишки. Но 20 % аденокарциномы легких имеет негативную иммунореакцию на TTF1. В кости вполне вероятно умеренно дифференцированная или слабо дифференцированная аденокарцинома.
Морфолгический код:
M8140/6
Макроскопическое описание:
Фрагментарная биопсия кости 2х0,2х0,2 см и фрагменты коричневой ткани 1,5х0,2х0,2 см.
Микроскопическое описание:
Биопсия кости содержит частично некротизированную опухоль, которая состоит из десмопластической стромы и овального ядра с низкой цитологической атипией.
Иммуногистохимическое описание:
Панцитокератин (PanCK): 100 % опухолевых клеток показывают устойчивую положительную цитоплазматическую реакцию.
Цитокератин-7 (СК7): 80 % опухолевых клеток показывают устойчивую положительную цитоплазматическую реакцию.
CDx2, TTF1, Синаптофизин, р63: опухолевые клетки показывают негативную реакцию.
Клинические данные:
Метастазы в кости. (Коаксиальной иглой 11 G для костной ткани взята пункция костной ткани правой тазобедренной кости, затронутые диффузной МРТ, над вертлужной впадиной. Взято два столбика ткани + гистология.)
Вид хирургии: Костная хирургия PB
Описание образцов для исследования: Коаксиальной иглой 11 G для костной ткани взята пункция костной ткани правой тазобедренной кости, затронутые диффузной МРТ, над вертлужной впадиной. Взято два столбика ткани + гистология.
Основные клинические заметки: Биопсия кости, Простат-специфический антиген в норме, МРТ простаты PIRADS 4, произведена трансректальная биопсия простаты.
Добавлено через 2 минуты
На простате надей узел, биопсия показала что это не рак. Легкие чистые. Как я понял найден узел на границе с легких с брюшиной. На очереди бронхоскопия. Врачи говорят, если биопсия скажет что это метостаз, то возможно только общее лечение и смысл искать дальше первоисточник рака нет. Может у кого-то есть иные предположения? Спасибо.
Проводимые в дальнейшем инструментальные исследования в ряде случаев позволяют установить первичную локализацию неизвестного рака. Когда это случается, такой рак больше не считается неизвестным и получает название в соответствии с местом своего происхождения.
Приведем пример. У пациента увеличен шейный лимфоузел. При биопсии там был обнаружен рак. Но при микроскопическом исследовании образца ткани было установлено, что структура опухолевых клеток не соответствует раку, который обычно начинается в лимфоузлах. В таком случае его относят к неизвестному раку. Исходя из того, как его клетки выглядят под микроскопом, можно предположить, что этот рак начался в ротовой полости, глотке или гортани. После того, как данная область была исследована, данное предположение подтвердилось: в гортани была обнаружена маленькая злокачественная опухоль. С этого момента считается, что у пациента рак гортани, а не неизвестный рак.
В некоторых случаях первичный очаг рака так и остается неустановленным, несмотря на самые тщательные исследования. Даже, не к месту будет сказано, при вскрытии пациентов, умерших от рака, врачи не могут определить источник распространения опухоли.
После того, как в организме человека обнаружен рак, совершенно естественным желанием врачей является выяснение его первичной локализации. Главная причина этого интереса — определение тактики дальнейшего лечения. Так как рак, который начался в определенном месте, требует соответствующего лечения, обнаружение его очага позволяет врачам выбрать метод лечения. Это особенно важно при наличии опухолей, чувствительных только к специфической химиотерапии или гормональным препаратам.
Но даже если рак остается невыясненным, его можно лечить, и лечить довольно успешно. Информация о том, как клетки опухоли выглядят под микроскопом, результаты лабораторных исследований и сведения о пораженных органах могут помочь онкологам в выборе метода лечения.
Классификация неизвестного рака
При первом знакомстве с опухолевыми клетками неизвестного рака врачи обычно относят его к 1 из 5 категорий:
- Аденокарцинома. Эта форма рака развивается из железистых клеток. Аденокарцинома встречается в 6 из 10 случаев неизвестного рака;
- Малодифференцированная карцинома. При исследовании данного рака под микроскопом, у онколога хватает оснований отнести его к карциномам, но его клетки столь необычны, что классифицировать его более точно нет никакой возможности. На долю малодифференцированных карцином приходится 30% от всех случаев неизвестного рака;
- Плоскоклеточный рак (сквамозная карцинома). Клетки этого рака напоминают плоский эпителий кожи или слизистых оболочек определенных органов;
- Малодифференцированная злокачественная опухоль. Очевидно, что это рак, но его клетки столь аномальны, что очаг их первичной локализации назвать нельзя. В конечном итоге оказывается, что это, как правило, лимфомы, саркомы или меланомы;
- Нейроэндокринная карцинома. Эти редкие виды рака начинаются в диффузно-эндокринной системе, клетки которой с одной стороны являются частью нервной системы, с другой — гормональной. Эти клетки не формируют внутренние органы, такие, например, как надпочечники или щитовидная железа. Они рассредоточиваются в других органах: в пищеводе, желудке, поджелудочной железе, кишечнике и легких. Нейроэндокринная карцинома — очень редкий вид опухоли.
Есть еще несколько видов рака, для которых установить первичный очаг не представляется возможным, но они, тем не менее, не относятся к неизвестному раку: это лимфома и меланома.
Неизвестный рак: ключевая статистика
Каковы факторы риска неизвестного рака
Так как точный тип рака не выяснен, трудно выделить какие либо факторы, способные воздействовать на риск его возникновения. К неизвестным ракам относят очень разнородные заболевания, делающие эту проблему еще более сложной. Тем не менее, что-то определенное можно сказать и в отношении неизвестного рака.
При вскрытии многие случаи неизвестного рака оказываются в конечном итоге раком поджелудочной железы, легких, почек, гортани, глотки или пищевода. Курение является фактором риска для всех этих видов рака.
Некоторые другие случаи неизвестного рака, как впоследствии становится известно, начинаются в желудке, толстой и прямой кишке или яичниках. Со всеми этими видами рака связаны такие факторы, как диета, качество потребляемых продуктов и масса тела.
Меланома — очень агрессивная форма рака кожи — тоже нередко остается неопознанной. Важным фактором риска развития меланомы является воздействие ультрафиолета солнечных лучей.
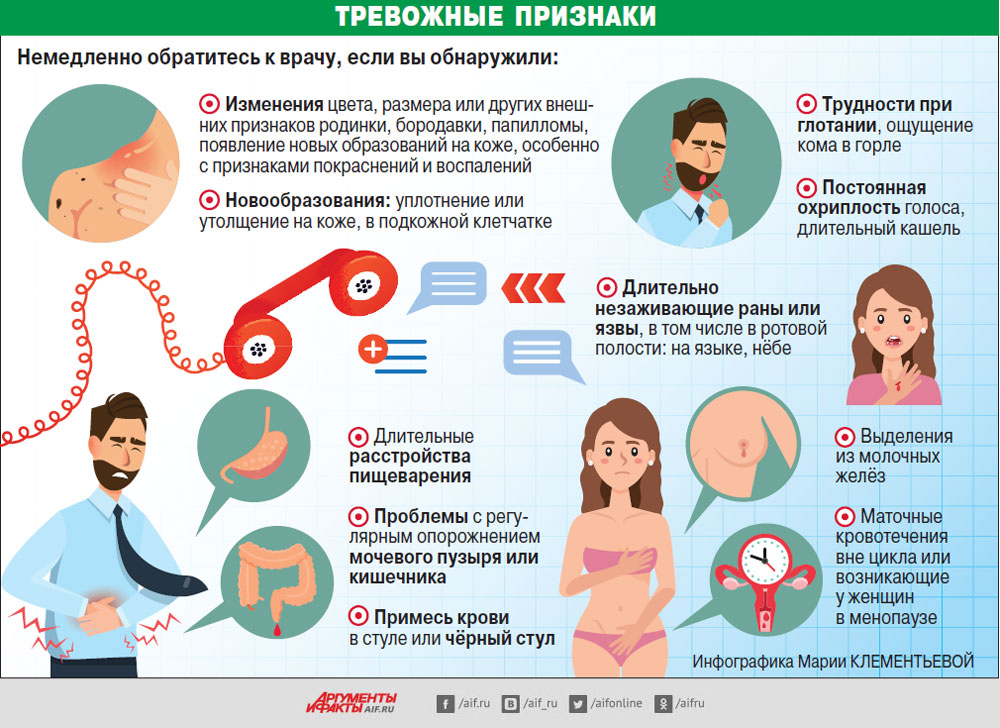
Симптомы неизвестного рака
Признаки и симптомы неизвестного рака зависят от того, в какой орган он распространился. Очень важно отметить, что ни один из нижеперечисленных симптомов не принадлежит только раку, во многих случаях это и вовсе не рак. Тем не менее, если вы замечаете у себя нечто похожее на то, о чем пойдет речь ниже, сразу же обращайтесь к врачу:
Это далеко не полный список симптомов, которые могут быть связаны с неизвестным раком. Опять же, многие из них вообще могут не иметь к раку никакого отношения. Тем не менее, повторимся: если вы наблюдаете у себя какие-либо из этих признаков, немедленно обратитесь к врачу.
Диагностика неизвестного рака
Если имеющиеся у вас симптомы и результаты физикального осмотра подсказывают врачу, что рак вполне вероятен, он может использовать различные диагностические методы, чтобы выяснить, что это за рак, где он расположен и где начался:
- инструментальные исследования (рентгенография, УЗИ, компьютерная и магнитно-резонансная томография);
- эндоскопические исследования, когда органы осматривают через светящуюся трубку, введенную в ротовую полость, нос или прямую кишку;
- анализы крови;
- биопсия, когда образцы тканей пациента исследуются в лаборатории под микроскопом.
Лечение рака с неизвестной первичной локализацией
Хирургия — это основной метод лечения рака, выявляемого на ранних стадиях. Но, поскольку неизвестный рак уже по своей природе не является ранним (ведь он уже вышел за границы своей первоначальной локализации), хирургия в данном случае не является оптимальным выбором.
Хирургия может быть методом первого выбора, если рак обнаружен пока только в лимфоузлах или каком-либо одном органе. Но вероятность наличия опухолевых клеток где-нибудь еще, к сожалению, не исключается.
Тип и масштаб хирургического вмешательства определяется локализацией и размером опухоли. После операции возможно проведение курсов лучевой терапии и химиотерапии, чтобы уничтожить оставшиеся в организме раковые клетки.
Некоторые виды рака, которые еще не распространились слишком далеко за пределы своего первичного очага, можно лечить лучевой терапией соло либо в комбинации с хирургическим вмешательством.
Если рак слишком обширен, лучевая терапия может быть использована для облегчения онкологической симптоматики: боли, кровотечений, трудностей при глотании, кишечной непроходимости, сдавливания опухолью нервных окончаний и кровеносных сосудов и проблем, вызванных метастазами в кости.
Лучевая терапия может быть дистанционной, когда радиация подается из источника, расположенного извне, и внутренней (т.н. брахитерапия), когда радиоактивные зерна размещаются непосредственно в опухоли или около нее. Первый метод менее сложный и используется более часто, хотя побочных эффектов от него больше, нежели от брахитерапии. Несмотря на то, что врачи очень точно рассчитывают необходимую дозу радиации, которую затем максимально прицельно подают в зону локализации опухоли, часть радиации рассеивается в здоровые органы и ткани.
Большинство из этих побочных эффектов проходят по окончании лечения, но некоторые остаются на более длительное время. Если параллельно с лучевой терапией пациент проходит курс химиотерапии, побочные эффекты выражены гораздо сильнее.
Химиотерапия может быть оптимальным методом лечения на поздних стадиях рака, когда местные методы лечения вроде хирургии и лучевой терапии будут бесполезны. В некоторых случаях, например, при герминомах и некоторых лимфомах химиотерапия может полностью избавить пациента от опухоли. С другой стороны, химиотерапия может применяться в рамках паллиативного лечения для облегчения страданий пациента на самых поздних стадиях заболевания.
Для обеспечения максимального эффекта химиотерапевтические препараты обычно используются в комбинациях. Для аденокарцином и малодифференцированных злокачественных опухолей врачи обычно рекомендуют комбинацию, включающую препараты платины (Цисплатин или Карбоплатин), Таксол или Таксотер. Могут быть использованы также Гемзар и Этопозид. При плоскоклеточном раке наиболее часто используются Цисплатин, 5-фторурацил и Таксан. Лечение нейроэндокринных карцином обычно включает прием препаратов платины и Этопозида.
Некоторые виды опухолей растут под воздействием гормонов, вырабатываемых в человеческом организме. Например, клетки большинства злокачественных опухолей молочной железы имеют рецепторы к эстрогену или прогестерону, вследствие чего под действием этих гормонов их рост становится более интенсивным. То же самое касается и рака простаты, индуцируемого андрогенами.
В тех случаях, когда неизвестный рак оказывается раком молочной железы или раком простаты, гормонотерапия может замедлить рост опухоли или вовсе уменьшить ее размер. При раке молочной железы используется Тамоксифен, Лупрон, Золадекс, Аримидекс, Фемара и Аромастин. Эти препараты снижают уровень эстрогена и способность раковых клеток реагировать на него. При раке простаты используют Эулексин и Казодекс, снижающие уровень тестостерона.
Таргетная терапия — это новый метод лечения рака, оказывающий минимум побочных эффектов на организм. Препараты, используемые в рамках таргетной терапии, воздействуют на внутренние биомеханизмы раковых клеток, отличающие их от нормальных. Каждый препарат работает по-разному, но в итоге все они воздействуют на рост, размножение и восстановление раковых клеток.
Клетки плоскоклеточного рака головы и шеи густо усеяны рецепторами эпидермального фактора роста (EGFR), которые помогают им быстрее расти и становиться устойчивыми к лучевой и химиотерапии. В данном случае используются препарат, блокирующий EGFR-рецепторы: Цетуксимаб (Эрбитукс). Он может использоваться как совместно с лучевой и химиотерапией, так и отдельно, когда опухоль уже не реагирует на данные способы лечения.
О чем надо спросить доктора при неизвестном раке?
Очень важно, чтобы ваши отношения с доктором были честные, искренние и открытые. Не стоит бояться задавать ему вопросы, даже если они кажутся вам не столь существенными:
- должен ли я пройти углубленные исследования, чтобы установить, какой именно у меня рак?
- что у меня за рак и насколько он масштабен?
- сделали ли вы все необходимые тесты с образцом моей ткани (биопсия)?
- какие варианты лечения вы можете предложить?
- проводятся ли в данный момент испытания какого-либо нового препарата или метода лечения, в котором я бы мог принять участие?
- как долго будет длиться лечение?
- какие наиболее вероятные побочные эффекты у того метода лечения, который вы порекомендовали?
- что могу сделать лично я, чтобы уменьшит побочные эффекты?
- какова вероятность, что рак вернется вновь, если начальный курс лечения окажется успешен?

-
4 минут на чтение

Метастатические поражения в различных органах и тканях чаще всего начинают формироваться на фоне уже имеющегося злокачественного образования. Но в некоторых случаях опухоль отсутствует, но метастазы определяются в печени, костной ткани, головном мозге и других органах.
- Что такое
- Клиническая картина
- Причины
- Виды
- Диагностика
- Рентгенологическое исследование
- КТ или МРТ
- Биопсия
- Лечение
- Химиотерапия
- Лучевая терапия
- Хирургическое вмешательство
- Наблюдение после лечения
Что такое
Метастазы без первичного очага на сегодняшний день являются одной из медицинских проблем. Несмотря на то, что для диагностики основной опухоли используется множество различных методов, обнаружить ее не удается.
Заболевание относится к злокачественным заболеваниям, подтверждение которого осуществляется на основе биопсии. Лечение в данном случае осуществляется на основе результатов всех диагностических мероприятий.
Клиническая картина
Сложность патологии состоит не только в отсутствии первичного очага, но и симптомов на начальных стадиях развития метастатических поражений.
По мере увеличения их в размерах могут наблюдаться такие признаки, как увеличение лимфатических узлов, печени и селезенки в зависимости от пораженного органа. При пальпаторном исследовании возникают незначительные болезненные ощущения.
Среди признаков отмечают слабость, постоянную усталость, тошноту и рвоту. Пациенты говорят об ухудшении аппетита, в результате чего начинает стремительно снижаться вес.
В отдельных случаях наблюдается бледность кожных покровов, боль при движении, если метастазы поражают костную и хрящевую ткань. По мере увеличения их количества и размера состояние больного постепенно ухудшается.
Причины
Метастазы без очага являются загадкой для ученых. Точных причин их появления не установлено, даже несмотря на проведенные исследования.
Но специалисты считают, что основным провоцирующим фактором их возникновения является ранее установленное раковое образование, которое подвергалось хирургическому удалению. При этом в организме остались измененные клетки, что и стало причиной распространения метастатических поражений.
Считается, что увеличить вероятность их появления могут генетическая предрасположенность, воздействие токсинов, ядов, солнечных лучей, длительный прием определенных групп лекарственных препаратов.
В зависимости от гистологического строения, выделяют несколько видов поражений, которые формируются без первичного очага. К ним относятся:
- Низкодифференцированный рак. Количество патологически измененных клеток незначительно.
- Высокодифференцированный и умеренно дифференцированный. В составе образования присутствует большое число раковых клеток.
- Плоскоклеточный рак. Новообразование состоит из плоских клеток эпителия.
В редких случаях устанавливается рак с нейроэндокринной дифференцировкой. Каждый тип имеет свои особенности. Самым распространенным является высокодифференцированный рак. При этом заболевание имеет агрессивное течение, при отсутствии терапии возникает ряд осложнений, наступает летальный исход.
Диагностика
Установление наличия метастазов, их количества, расположения и других особенностей течения заболевания осуществляется на основе нескольких методов диагностики.
Рентген используется для выявления метастатических поражений в костной и хрящевой ткани. Преимуществом метода является возможность быстрого получения результата.
Специалист делает снимки сразу в нескольких проекциях, что позволяет детально рассмотреть очаги патологического процесса. Но методика не всегда позволяет выявить метастазы небольшого размера.
Томография может проводиться как с применением контрастного вещества, так и без него. МРТ и КТ являются достаточно информативными, но дорогостоящими процедурами. Благодаря послойному сканированию тканей специалист может определить не только расположение и размер образований, но и глубину поражения тканей, тип поражения.
Магнитно-резонансная и компьютерная томография требуют соблюдения специальных правил подготовки, так как от этого зависит точность результатов.
Окончательный диагноз устанавливается только после получения результатов биопсии. Процедура осуществляется путем забора образцов измененных тканей. Полученный материал направляют в лабораторию для проведения гистологического исследования.
Специалист внимательно изучает биопат под микроскопом, что позволяет определить наличие патологически измененных клеток в составе образования.
Пациентам назначается исследование крови на онкомаркеры и биохимический анализ с целью установления изменений в составе, что указывает на наличие сопутствующих заболеваний.
Лечение
Курс терапии подбирается лечащим врачом в соответствии с результатами диагностики. Наличие метастазов без опухоли требует особого подхода, детального разбора ситуации специалистами на консилиуме. Чаще всего используют химиотерапию и оперативное вмешательство.
Для замедления процесса распространения патологически измененных клеток используются химиотерапевтические препараты. Активные вещества средств оказывают негативное влияние на метастатические поражения.
Препараты, а также количество и продолжительность курсов подбираются лечащим врачом, чаще используют комбинацию из нескольких средств. Химиотерапия назначается до и после операции. По окончании осуществляется восстановительная терапия. Используются витаминные комплексы для поддержания иммунитета и снижения риска развития осложнений.
Применяется в редких случаях при наличии метастазов без первичного очага. Но подобные меры позволяют оказать на атипичные клетки негативное воздействие, замедлить их распространение и рост.
Количество курсов определяет врач по результатам диагностики. После лечения могут возникать определенные подобные эффекты, так как облучение оказывает отрицательное воздействие и на здоровые клетки.
Операция направлена на удаление метастазов. В зависимости от объема поражения, размера и локализации очагов хирург удаляет только пораженные ткани или лимфатические узлы.
Наблюдение после лечения
Заболевание представляет опасность для жизни и здоровья пациента, так как даже после проведенной терапии в организме могут оставаться патологически измененные клетки. Именно поэтому больным важно регулярно посещать специалиста, выполнять его рекомендации и регулярно проходить диагностику.
Зачастую пациентам раз в полгода назначаются рентгенологическое исследование или компьютерная томография. Важно каждые 3-6 месяцев сдавать кровь на анализ. Подобные меры позволяют своевременно установить наличие метастатических поражений и предотвратить развитие осложнений и последствий.
Метастазы, возникающие без первичного очага, недостаточно изучены. Прогноз устанавливается только после комплексного лечения. Он может быть благоприятным только в случае, когда терапия осуществлялась своевременно. Именно поэтому важно ежегодно проходить обследования и при появлении неприятных симптомов обращаться к специалисту.
Рак – не рок. Вопреки распространённому мнению, развитие злокачественных процессов в организме лишь на 15% зависит от наследственности. С помощью здорового образа жизни можно предотвратить значительную часть раковых заболеваний.
К таким факторам относятся
Курение – около 50% мужчин в России курят, а это основная причина развития рака лёгких, пищевода, желудка, языка, губы и глотки.
Малоподвижный образ жизни – в сочетании с избыточным питанием приводит к лишнему весу и ожирению, которые нарушают гормональный фон и обмен веществ. Это приводит к клеточным мутациям, повышающим риск развития 12 видов рака (пищевода, щитовидной железы, желудка, печени, почки, головного мозга, поджелудочной и молочной желёз, желчного пузыря, эндометрия, яичников и толстой кишки).

Жирная, острая и копчёная пища – регулярное употребление острых и солёных блюд с обилием острых приправ может привести к возникновению язвы желудка, которая считается предшественницей рака желудка.
Избыток красного мяса в рационе – одна из причин возникновения колоректального рака.
Избыточное воздействие ультрафиолета – главного виновника развития меланомы (одного из самых агрессивных злокачественных новообразований, которое быстро даёт метастазы). Ультрафиолет имеет 2 спектра, один из них повреждает клетки ДНК, что может привести к развитию меланомы. Особенно опасно пребывание на солнце для людей с большим количеством родинок или с гигантскими пигментными пятнами (невусами более 20 см в объёме), с наследственной предрасположенностью (у них могут быть мутации в генах, увеличивающие риск развития этого рака) и детей до 3 лет (солнечные ожоги в таком возрасте повышают риск болезни в будущем).
Вирус папилломы человека – самая распространённая вирусная инфекция половых путей, которая в 70% случаев вызывает рак шейки матки. Для предотвращения риска развития этого заболевания в мире всё чаще проводят вакцинацию от ВПЧ. Обычно прививку делают девочкам в возрасте с 9 до 15 лет. Но есть вакцины, которыми можно прививать до 45 лет.
Настороженность превыше всего!
Существует ряд заболеваний, которые требуют регулярного посещения врача (см. Кстати).
Строго по графику
Чтобы выявить онкологические заболевания на ранней стадии (когда лечение максимально эффективно), необходимо проходить все скрининги и исследования, включённые в программу диспансеризации.
Первый этап диспансеризации
1. Шейка матки (у женщин): осмотр врачом-гинекологом (от 18 лет и старше – 1 раз в год), взятие мазка, цитологическое исследование (от 18 до 64 лет – 1 раз в 3 года).
2. Молочные железы (у женщин): маммография (от 40 до 75 лет – 1 раз в 2 года).
3. Предстательная железа (у мужчин): определение простатспецифического антигена в крови (в возрасте 45, 50, 55, 60 и 64 лет).
4. Толстый кишечник и прямая кишка: исследование кала на скрытую кровь (от 40 до 64 лет – 1 раз в 2 года, от 65 до 75 лет – 1 раз в год).
5. Пищевод, желудок и двенадцатиперстная кишка – эзофагогастродуоденоскопия в возрасте 45 лет.
6. Осмотр на выявление визуальных и иных локализаций онкологических заболеваний, включающий осмотр кожных покровов, слизистых губ и ротовой полости, пальпацию щитовидной железы, лимфатических узлов.

Второй этап диспансеризации (проводится при наличии показаний, по назначению врача)
1. Лёгкие: рентгенография лёгких или компьютерная томография лёгких.
2. Пищевод, желудок и двенадцатиперстная кишка: эзофагогастродуоденоскопия.
3. Толстый кишечник и прямая кишка: ректороманоскопия, колоноскопия.

Кстати
Заболевания, требующие регулярного врачебного наблюдения:
- Хронические воспалительные заболевания полости рта
- Хронический бронхит
- Анацидный хронический гастрит, полипы, язва желудка
- Воспалительные заболевания почек и мочевого пузыря
- Периодические запоры, воспалительные заболевания прямой кишки
- Миомы матки, эндометриоз, нарушения менструального цикла
- Мастопатии
- Хронический панкреатит
- Хронические заболевания печени и желчного пузыря
Читайте также:

