Мрт при опухоли придатка яичка
Опухоли придатка яичка относятся к редким онкологическим заболеваниям. Болезнь возникает и прогрессирует у молодых мужчин в возрасте до 35 лет. В течение длительного времени заболевание может протекать бессимптомно. В Юсуповской больницы созданы все условия для лечения пациентов, страдающих раком придатка яичка;
- Комфортные условия пребывания в палатах;
- Ранняя диагностика заболевания с помощью аппаратуры ведущих мировых производителей;
- Использование для терапии рака новейших противоопухолевых препаратов и методик лучевой терапии;
- Внимательное отношение персонала.
Сложные случаи рака придатка яичка обсуждаются на заседании Экспертного Совета, в работе которого принимают участие профессора и врачи высшей категории. Ведущие онкологи коллегиально вырабатывают тактику лечения пациентов.

Причины и виды опухолей придатка яичка
Точная причина возникновения рака придатка яичка не установлена. Учёные предполагают, что опухолевый процесс развивается под воздействием следующих провоцирующих факторов:
- Отягощённой наследственности;
- Хронических заболеваний эндокринной системы;
- Крипторхизма;
- Вредных привычек;
- Радиационного излучения;
- Травм и микротравм мужских половых желез.
Большинство новообразований придатка яичка развиваются из герминогенных клеток и называются герминоклеточными опухолями. Их разделяют на 2 основных типа: семиному и несеминомные опухоли. Эти новообразования имеют разные характеристики и отличаются по способности к распространению, применяемым методам лечения.
Семинома, при которой герминогенные клетки превращаются в злокачественные на ранней стадии своего развития, более чувствительна к лучевой терапии. Несеминомные опухоли растут и распространяются быстрее, чем семинома. Они бывают нескольких типов:
- Эмбриональный рак (развивается из зрелых герминогенных клеток);
- Опухоль желточного мешка, при которой опухоль развивается из желточного мешка, обычно присутствующего у эмбриона;
- Хориокарцинома – редкая, но особо злокачественная опухоль, по структуре похожая на плаценту;
- Тератома, когда герминогенные клетки дифференцируются внутри придатка яичка в различные ткани во время эмбрионального развития.
В случае если опухоль состоит из клеток семиномы и несеминомной опухоли, её лечат как несеминомное образование.
Возникает из клеток зародышевого эпителия семенных канальцев. Представляет собой мягкое новообразование с плотными включениями, на разрезе – имеет бело-серый цвет. Атипичные формы сопровождаются появлением некрозов, склонны к быстрому росту. Опухоль отличается агрессивным течением, довольно рано дает метастазы. Поражает практически всё яичко, оставляя лишь небольшой участок здоровой ткани под белочной оболочкой. Обнаруживается в 40% случаев всех опухолей яичка. После лечения может возникать вновь.
В состав тератомы входят рудиментарные органы или их части, волосы, хрящи, зубы, железы и другие ткани. Это потенциально злокачественные образования, которые протекают достаточно легко. Не возникают повторно после удаления, не дают метастазов, не приводят к развитию опухолевой интоксикации и кахексии.
Самой злокачественной и агрессивной опухолью является хорионэпителиома. Быстро растёт и метастазирует, захватывая новые участки. Имеет склонность к кровоизлияниям и деструктивному росту в глубину тканей.
Эмбриональноклеточный рак обнаруживается в 30% случаев всех опухолей яичка. Отличается быстрым ростом, рано даёт метастазы. После удаления нередко опухоль возникает вновь.
Симптомы рака придатка яичка
На ранней стадии рак придатка яичка не проявляется никакими признаками, а пациент может и не догадываться о наличии в его организме злокачественной опухоли. При прощупывании яичка в области придатка можно определить наличие небольшого плотного образования. Его размеры варьируют от нескольких миллиметров до 2-3см, поверхность бугристая. Сначала пациент не обращает внимания на такое новообразование, однако с течением патологического процесса возникают следующие симптомы:
- Ощущение дискомфорта;
- Болезненность;
- Отёчность.
На начальных этапах кожа мошонки не изменена. При больших размерах новообразования пациент испытывает дискомфорт при ходьбе, половом акте, боль в мошонке, отдающую в промежность и пах. При метастазировании опухоли по лимфатическим сосудам возникают такие симптомы:
- При сдавлении мочеточника – нарушение оттока мочи, острая задержка мочеиспускания, развитие вторичного пиелонефрита и гидронефроза;
- При метастазировании в шейные лимфатические узлы и сдавлении дыхательных путей – мучительный кашель, одышка;
- При метастазировании в головной мозг – изменения психики, параличи и парезы;
- При распространении опухолевых клеток в костную ткань – боль в костях и переломы;
- При сдавлении нижней полой вен – отёк нижних конечностей;
- При локализации метастазов в лимфоузлах желудочно-кишечного тракта – нарушение дефекации, кишечная непроходимость.
Злокачественные опухоли придатка яичка могут привести к бесплодию у мужчин. Его причиной является не только механическое сдавление семявыносящих протоков, но и изменение химического состава спермы. Учёные считают, что опухоль повышает местную температуру в мошонке, что губительно действует на сперматозоиды. При раке яичка повышается концентрация антиспермальных антител. Сперматозоиды склеиваются и теряют подвижность, что существенно уменьшает вероятность благополучного оплодотворения яйцеклетки.
Диагностика рака придатка яичка
Выявить опухоль придатка яичка можно с помощью самообследования. Урологи рекомендуют всем мужчинам в возрасте от 15 до 40 лет не менее одного раза в месяц проводить самостоятельное обследование половых желез. Особенно внимательными к своему здоровью должны быть мужчины из группы риска (с отягощённой наследственностью, страдающие крипторхизмом). Самообследование проводится согласно алгоритму:
- В положении стоя поставить одну ногу на подставку;
- Аккуратно прощупать мошонку и найти яичко;
- Исследовать половую железу на предмет подозрительных уплотнений;
- Повторить процедуру с другой стороны.
Лучше проводить самообследование после душа, когда мошонка находится в расслабленном состоянии. В норме яичко достаточно плотное, но не слишком твёрдое. Сзади от мужской половой железы хорошо прощупывается семенной канатик. У большинства мужчин правое яичко располагается выше левого. Во время обследования мужчина не должен испытывать дискомфорта или болезненных ощущений.
При появлении любого образования в яичке, увеличении размеров одного из семенников, боли при пальпации следует обратиться к урологу. В Юсуповской больнице работают врачи высокой квалификации, которые прошли специальную подготовку в ведущих отечественных и зарубежных урологических центрах.
При осмотре уролог обращает внимание на состояние кожных покровов, выявляет наличие покраснения или отёка мошонки. Врач проводит ручное обследование яичек, обращая внимание на их размер и симметричность, выявляет патологические образования. Раннюю диагностику рака придатка яичка проводят с помощью определения уровня следующих онкомаркеров:
- Бета-ХГЧ (бета-субъединицы хорионического гонадотропина человека);
- ЛДГ (лактатдегидрогеназы);
- АФП (альфа-фетопротеина).
В норме в крови мужчин эти вещества не выявляются или обнаруживаются в минимальной концентрации. Появление онкомаркеров с высокой вероятностью указывает на наличие злокачественного процесса. Контроль маркеров рака яичка помогает вовремя выявить рецидив болезни. Основным методом диагностики опухолей придатка яичка является ультразвуковое исследование (УЗИ). При проведении ультразвукового исследования врач может не только обнаружить опухоль, но и отличить её от других патологических образований в мошонке.
При любом изменении эхоструктуры яичка врачи-сонологи исключают злокачественную опухоль. Первоначально новообразование обычно располагается по задней части яичка. В течение длительного времени форма и объём яичка могут не изменяться. Семинома, лимфома характеризуется гипоэхогенной структурой опухоли с наличием мелких беспорядочных внутренних эхосигналов. Гиперэхогенные новообразования представлены тератомой, эмбриональной карциномой, хорионэпителиомой. Иногда врачи выявляют смешанные структуры. При распаде, кровоизлиянии или внутренней кисте на УЗИ видна жидкость в пределах опухоли. Киста также встречается при тератомах. Доброкачественная опухоль выглядит как локальное поражение с чёткими ровными контурами, злокачественная – как массивное, разрушающее паренхиму новообразование с неправильными очертаниями. Для уточнения диагноза, выявления метастазов проводят компьютерную или магнитно-резонансную томографию, ПЭТ-КТ. Рентгенологическое исследование применяется для поиска отдалённых метастазов. По показаниям в Юсуповской больнице проводится рентгенография лёгких, сцинтиграфия костей. Выявить метастазы опухоли яичек помогает компьютерная томография.
Лечение рака придатка яичка
Единственный способ избавиться от злокачественной опухоли придатка яичка – операция. Объём хирургического вмешательства зависит от типа новообразования, возраста пациента и наличия сопутствующей патологии. Стандартным оперативным вмешательством при злокачественных новообразованиях придатка яичка является удаление железы – орхофуникулэктомия. Семенники удаляют до начала лучевой и химиотерапии. При тяжёлом состоянии пациента и множественных метастазах предварительно проводят химиотерапию.
Операция проводится под общим обезболиванием через паховый доступ. Уролог удаляет яичко вместе с семенным канатиком. Материал направляет на гистологическое исследование. В сложных случаях, когда установить точный диагноз до операции не удалось, гистологию выполняют в экстренном порядке – в течение ближайших 15-30 минут. По результатам исследования объём оперативного вмешательства может быть расширен.
Применение цитостатиков и иных препаратов, которые подавляют рост атипичных клеток, проводится при развитии злокачественного новообразования и выявлении отдалённых метастазов. Дозировку лекарственных средств и длительность терапии врачи Юсуповской больницы определяют индивидуально в каждом случае в зависимости от стадии заболевания, возраста пациента и локализации метастатических очагов.
Лучевое облучение проводят при семиномах. Другие злокачественные новообразования яичка плохо поддаются лучевой терапии. В большинстве случаев облучение проводят после удаления яичка, но по показаниям радиологи могут изменить схему лечения.
Если мужчина в будущем планирует стать отцом, перед началом химиотерапии производят забор и заморозку спермы. В последующем биологический материал размораживают и используют для искусственной инсеминации. При выявлении рака придатка яичка у молодых мужчин рекомендуется провести биопсию здорового семенника. После операции обязательно проводят контрольное исследование онкомаркеров. Анализ выполняют через 7 дней и далее каждые 7-14 дней до нормализации показателей.
Прогноз при доброкачественных новообразованиях придатка яичка благоприятный. Иссечение опухоли позволяет избавиться от проблемы. Вторая половая железа полностью справляется со сперматогенезом и синтезом гормонов. Удаление одного яичка не сказывается на сексуальной активности мужчины, не препятствует отцовству и не нарушает качество жизни. Если во время операции хирурги вынуждены изъять яичко, в последующем в мошонку можно установить протез.
Прогноз при злокачественных опухолях придатка яичка зависит от стадии заболевания, наличия метастазов и уровня онкомаркеров. Появление множественных метастазов является неблагоприятным признаком. Лечение эффективней в начальных стадиях заболевания. По этой причине, если вы выявили уплотнение на семеннике, записывайтесь на приём.
Что необходимо знать об опухоли яичка
- Опухоли яичка составляют 1% от всех новообразований у мужчин
- Опухоли яичка наиболее частое солидное новообразование у мужчин в возрасте 15-40 лет.
Злокачественные опухоли яичка из герминогенного эпителия: 90% всех злокачественных опухолей яичек.
Стромальные опухоли яичка: 5% от всех опухолей яичек
- Опухоли из клеток Лейдига и реже опухоли из клеток Сертоли
- Доброкачественные в 90% случаев
- Возникают в любом возрасте
- Часто сочетаются с нарушениями сексуального развития.
Вторичные опухоли яичек:
- встречается преимущественно у мужчин в возрасте 60 лет и старше
- обычно В-клеточные неходжкинские лимфомы
- 5% всех опухолей яичек
- типичное проявление рецидивирующего лейкоза после химиотерапии у детей (гематотестикулярный барьер).
- встречаются редко
- типичные первичные опухоли: РПЖ или рак легких.
отсутствие опущения яичек в мошонку (крипторхизм), тестикулярный микролитиаз, опухоль яичка с противоположной стороны.
Какой метод диагностики опухоли яичка выбрать: МРТ, КТ, УЗИ
- УЗИ
- МРТ
- КТ для исключения метастазов.
- Локальное поражение внутри яичка
- Неровность контуров при нормальной гомогенности, средний уровень эхоструктуры яичек
- Большие опухоли полностью замещают яичко или оставляют только тонкий край нормальной паренхимы
- УЗ-симптомы должны совпадать с данными пальпации во всех случаях
- Может определяться сопутствующее гидроцеле.
Определение стадии локальной опухоли яичка при помощи УЗИ ненадежно:
- Т1: опухоль ограничена яичком.
- Т2: опухоль распространяется на белочную оболочку или придаток.
- ТЗ: распространение опухоли на семенной канатик.
- Т4: распространяется на мошонку.

Семинома у мужчины 42 лет, определяемая как пальпируемое опухолевидное образование. Продольное УЗ-сканирование левого яичка. Большое, гипоэхогенное образование с четкими границами (звездочка) в левом яичке.
Гистологический тип опухоли яичка не может быть достоверно определен только по УЗ-изображению, и только гистологическое исследование позволяет полностью определить тип опухоли.
Семинома:
- гипоэхогенная опухоль
- Четкая граница
- Может определяться кистозный компонент
- Гиперваскуляризированная опухоль.
Герминогенноклеточная опухоль:
- Нечеткий контур
- Фиброз
- гетерогенная
- Кальцинаты
- Содержит хрящевую ткань, кости и кисты
- Инвазия в белочную оболочку.
Тератома:
- гетерогенная
- Макрокальцинаты
- Сложные кисты (внутренние эховключения, толстые стенки, перегородка).
- эхогенный рубец или кальцинат
- Отсутствие очаговых поражений.
Опухоль из клеток Сертоли:
- гипоэхогенная
- Гладкая граница
- Круглая
- Дольчатое строение.
Опухоль из клеток Лейдига:
- кистозная
- Некроз
- Кровоизлияние
- Небольшие размеры.
Лимфома/лейкоз:
- Гипоинтенсивное образование на Т2-взвешенном изображении, изоинтенсивное или гипоинтенсивное на Т1-взвешенном изображении
- Негомогенные участки вследствие кальциноза, некрозов, кровоизлияний.
- Определение метастазов в забрюшинные лимфатические узлы и легкие (при их наличии) при опухоли яичка.

а, b Несеминомная опухоль левого яичка. МРТ. Образование с жидкостными включениями (звездочка). Нормальное правое яичко: (а) Фронтальное Т2-взвешенное изображение; (b) Аксиальное контрастно-усиленное Т1 -взвешенное изображение с насыщением жировой ткани.
Клинические проявления
Типичные симптомы опухоли яичка:
- Болезненное пальпируемое образование
- Увеличение яичек
- Большинство опухолей яичек обнаруживаются самим пациентом
- У 10% пациентов симптомы опухоли яичка - острые боли и лихорадка
- Гормонально-активная стромальная опухоль вызывает двустороннюю гинекомастию, вирилизацию и потерю либидо
- Лимфома сочетается с потерей веса и часто двусторонней припухлостью яичек.
Течение опухоли яичка
I стадия: метастазы отсутствуют.
II стадия: метастазы в лимфатические узлы ниже диафрагмы.
III стадия: метастазы в лимфатические узлы над диафрагмой.
- лимфогенное распространение в забрюшинные, парааортальные, надключичные лимфатические узлы
- Позднее гематогенное распространение, например в легкие
- Исключение составляет хориокарцинома, для которой характерно раннее гематогенное метастазирование, обычно в головной мозг.
Принципы лечения опухоли яичка
- Орхэктомия
- Адъювантная профилактическая лучевая терапия забрюшинного пространства при семиноме в лечении опухоли яичка
- Лимфаденэктомия при несеминомных опухолях или подозрении на поражение лимфатических узлов
- Возможна адъювантная химиотерапия, например у пациентов с лимфогенным метастазировании при несеминомных опухолях
- Неоадъювантная химиотерапия с последующим удалением пораженного яичка.
Прогноз
Семинома: 100% пятилетняя выживаемость в I стадии, 85% - при метастической семиноме.
Несеминомные опухоли: 100% пятилетняя выживаемость в I стадии, 95% - при опухолях с забрюшинными метастазами и 30% - при наличии отдаленных метастазов.
Хориокарцинома: очень плохой прогноз с низкой однолетней выживаемостью.
Что важно знать клиницисту
- Дифференциальная диагностика при наличии пальпируемого в мошонке образования: внутрияичковые и внеяичиковые.
Какие заболевания имеют симптомы, схожие с опухолью яичка
Эпидермоид/ кератокиста
- Доброкачественное округлое локальное образование с гладким краем, размером 1-3 см
- Обычно возникает в возрасте от 20 до 40 лет
- Кальциноз стенки встречается редко
Очаговый орхит, гранулематозный орхит
- Одиночное или множественные гипоэхогенные участки внутри яичка
Абсцесс
- Осложнение эпидидимоорхита или травмы
- Гипоэхогенное нечеткое образование с внутренними эхогенными включениями и гиперваскуляризированным ободком
Инфаркт яичка
- Возникает как осложнение эпидидимоорхита или в старческом возрасте
- Уменьшение размеров с течением времени
Маршалов орган
- Встречается очень редко
- Гиперплазия нормальных яичковых добавочных надпочечников (встречается у 10% мужчин) в связи с врожденной гиперплазией надпочечников или синдромом Кушинга
- Множественные неоднородные гипоэхогенные поражения обоих яичек
- Гипоинтенсивные образования на Т1- и Т2-взвешенных МР-изображениях
Советы и ошибки
Всегда необходимо пальпировать опухоль.
МРТ наружных половых органов — современная, высокочувствительная технология, которая помогает получить чёткие диагностические изображения патологических процессов в исследуемой области.
Томография визуализирует детали строения полового члена, простаты, мошонки. При первичном исследовании выявляемость воспалительных, опухолевых заболеваний, травматических повреждений половых органов составляет 85-100%.
- Возможности МРТ в диагностике и постановке диагноза болезней мошонки
- Когда назначают МРТ мошонки, ограничения
- Процедура подготовки к МРТ мошонки
- Техника обследования
- Визуализация патологии органов мошонки на МРТ
- МРТ мошонки с применением контрастного вещества
- Преимущества МРТ перед УЗИ в диагностике болезней мошонки
- Видео
Возможности МРТ в диагностике и постановке диагноза болезней мошонки
МРТ показывает высокий процент специфичности и чувствительности в выявлении объёмных образований мошонки доброкачественного и злокачественного характера, и в оценке вовлечения в процесс регионарных лимфатических узлов.
Метод визуализирует воспалительные заболевания мошонки, перекрут яичка и придатка, травматическое повреждение яичка (разрыв паренхимы, оболочек), перелом члена.
При аномалиях развития яичек с помощью МРТ проводится дифференцировка изменений, путём оценки структуры, положения и наличия добавочного органа.

На основании заключения томографии в совокупности с клинической картиной выставляются следующие диагнозы:
- орхоэпидидимит;
- абсцесс мошонки;
- пневматоз мошонки;
- крипторхизм;
- полиорхизм;
- водянка яичка;
- киста яичка;
- опухоль яичка и придатка;
- опухоли полового члена.
Когда назначают МРТ мошонки, ограничения
МРТ показано при болях в мошонке, увеличении размеров, изменении цвета (синюшность) и местном повышении температуры.
Данные нарушения характерны для острого заболевания придатка и паренхимы яичка вследствие воспалительного процесса или травматического повреждения.
Если при пальпации определяется изменение размеров яичек либо их отсутствие, томографию используют для верификации диагноза.
Процедура назначается больным с лейкозами, лимфомами, злокачественными образованиями малого таза с целью выявления метастатического поражения полового члена.
Выбор в пользу МРТ делают при нарушении эрекции (импотенция), диагностики последствий приапизма, в случае травмы полового члена.

Противопоказания к проведению томографии:
- установленный кардиостимулятор;
- импланты, осколки в тканях, расположенные вблизи сосудов;
- риск сердечного приступа;
- бессознательное состояние;
- опьянение алкоголем и наркотическими средствами;
- боязнь замкнутого пространства.
Процедура подготовки к МРТ мошонки
Перед томографией пациент предоставляет врачу историю болезни и результаты других диагностических методов исследуемой области при их наличии. При повторном проведении МРТ с собой берут предыдущий протокол исследования, чтобы отследить процесс в динамике.
В случае если при МРТ мошонки используют контрастное вещество, то за 3-7 дней до исследования сдаётся кровь с определением уровня креатинина. Перед процедурой пациенты не придерживаются режима питания. Половые контакты не запрещаются.
Техника обследования
Пациента укладывают на стол, уши закрывают наушниками или берушами, а в руки дают сигнальную кнопку. Затем стол погружается в тоннель аппарата, где на организм воздействует постоянное магнитное поле.
Идёт исследование 30-40 минут с получением изображений, взвешенных в Т1, Т2 и по протонной плотности в трёх проекциях. Используется специальная поверхностная катушка, с помощью которой проводится дифференциация органов мошонки. 
По окончании диагностики врач составляет протокол и выводит полученные изображения на плёнку, диск или флеш-карту.
Визуализация патологии органов мошонки на МРТ
При томографии на воспалительный процесс в яичке или придатке указывает повышенный сигнал на Т2 ВИ, увеличение структур в размерах, образование гидроцеле (жидкость в оболочках яичка).
В случае если при орхите и эпидидимите на фоне терапии состояние пациента ухудшается, томография помогает исключить правосторонний тестикулярный абсцесс как осложнение орхоэпидидимита.
Перекрут яичка выставляют при обнаружении перекрученного семенного канатика, кровоизлияния и отёка в паренхиму яичка, придаток с изменением их размеров.
Крипторхизм диагностируется при выявлении уменьшенного в объёме яичка вне полости мошонки, со сниженным сигналом на Т1 и Т2 изображениях.
Интратестикулярная эпидермоидная киста на снимках выглядит в виде отграниченного образования с однородной жидкостной структурой.
Липома семенного канатика и придатка обладает высокой интенсивностью сигнала на Т1 ВИ, Т2 ВИ, характерной для жировой ткани.
Для воспаления спонгиозного тела полового члена (спонгиозит) характерным признаком на снимках является увеличенное в размерах губчатое тело, окружённое инфильтративными изменениями. Тромбоз пещеристого тела проявляется изменением кровотока и неравномерным расширением кавернозных тел.
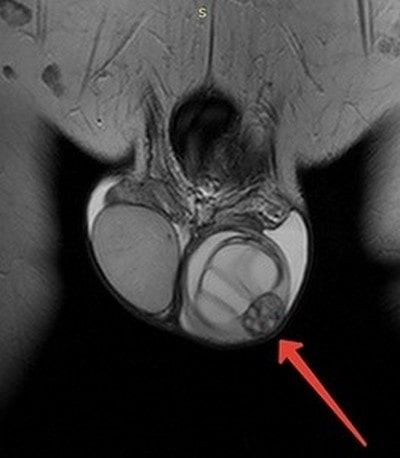
Рак яичка
Фиброзные изменения кавернозных тел регистрируются при низкой интенсивности сигнала, за счёт сниженного кровенаполнения, и при обнаружении фиброзных очагов в нормальных тканях пещеристых тел.
При болезни Пейрони определяются фиброзные бляшки на белочной оболочке в виде её утолщения на Т2 взвешенных изображениях.
МРТ мошонки с применением контрастного вещества
Исследование с помощью парамагнетика гадолиния используется при подозрении на опухолевые заболевания полового члена и яичек у мужчин. Введённое в сосудистое русло вещество накапливается в опухолевых клетках, ограничивая их от здоровых тканей.


На снимках получается чёткое изображение, которое помогает определить локализацию патологического образования.
Преимущества МРТ перед УЗИ в диагностике болезней мошонки
МРТ в отличие от УЗИ даёт подробную оценку состояния паренхимы яичка и придатка с указанием распространённости и стадии воспалительного процесса.
При опухолевых заболеваниях томография устанавливает характер опухоли и стадию, а УЗИ показывает неопределённый результат и является информативной при выявлении простых и эпидермоидных кист яичка.
Точность МРТ-диагностики и отсутствие лучевой нагрузки делает этот метод надёжным и безопасным видом исследования заболеваний органов мошонки, своевременное выявление которых улучшает прогноз и предотвращает осложнения.
Видео
Как известно МРТ / КТ-исследования активно применяются в диагностике онкологических заболеваний. Именно ранняя диагностика помогает во время начать борьбу с заболеванием и обычно приводит к положительной динамике в лечении заболевания.
Узнать о практике применения методов МРТ и КТ в диагностике рака яичек, а также уточнить основные симптомы рака яичек поможет статья Джозефа Бенигтон-Кастро и доктора медицинских наук Санджаи Синха.
Безболезненные образования (комочки, шишки, опухоли) в яичках – один из часто встречающихся симптомов рака яичек.
Сравнивая рак яичек с другими типами рака, можно отметить, что рак яичек наиболее часто поражает мужчин в возрасте от 20 до 34 лет.(по данным Американской Ассоциации Онкологических Заболеваний).
Рак яичек обычно имеет хороший прогноз выздоровления и в большинстве случае лечится успешно.
Знание основных признаков и симптомов этого заболевания поможет вам получить раннюю постановку диагноза и лечение, которое повысит ваши шансы пережить данный недуг.
Признаки и симптомы
Безболезненные новообразования в яичках - наиболее частый симптом рака яичек согласно Американской Ассоциации Онкологических Заболеваний.
Другие возможные симптомы рака яичек включают в себя:
- Боль или дискомфорт в яичках, часто сопровождающийся ощущением тяжести в мошонке
- Изменения в чувствительности яичек
- Вздутие или набухание яичек (без четкого ощущения наличия новообразований)
- Тупая продолжительная боль в паху или нижней части живота
- Ощущение наличия жидкости в мошонке
Ранняя стадия рака яичек также характеризуется следующими симптомами: увеличение молочных желез у мужчин (гинекомастия), потеря сексуального влечения, проявление ранних признаков созревания у мальчиков.
Если рак распространился в другие части тела можно отметить наличие следующих симптомов:
- Боль в нижней части спины
- Боль в животе
- Головные боли и помутнение рассудка (например, спутанное сознание)
- Ощущение озноба, потеря веса, сильная слабость (связанная с поражением спинного мозга)
- Респираторные проявления, такие как затрудненность дыхания, боль в грудине, кашель
Самоосмотр яичек
Регулярный самоосмотр яичек поможет уловить вам ранние физические признаки рака яичек.
Некоторые врачи рекомендует проводить самоосмотр яичек не реже 1 раза в месяц всем мужчинам зрелого возраста, особенно если вы подвержены риску рака яичек.
Помните, что размер яичек различается, висящие яички разные по длине, и маленькие набухания (шишечки) на внешней стороне яичек это проявление структуры яичек - эпидимидисы - придатки яичка.
Проводя самоосмотр, аккуратно покрутите яичко между большим пальцем и остальными пальцами обоих рук для того, чтобы увидеть и почувствовать:
- Твердые новообразования и шишки
- Гладкие ровные округлые новообразования
- Изменения в размере, форме или структуре яичек
Лучше всего проводить самоосмотр, когда мошонка расслаблена, например, после принятия горячей ванны или душа.
Диагностика
Если вы почувствовали что-то ненормальное в своих яичках, незамедлительно обратитесь к врачу.
Диагностика рака яичек начнется с беседы с врачом. В ходе беседы врач задаст необходимые вопросы о ваших предыдущих заболеваниях и симптомах, которые вы ощущаете.
Ваш доктор проведет осмотр, уточняя размер и локализацию всех новообразований, которые могут быть у вас.
Если доктор обнаружит твердые новообразования, он может осмотреть вашу мошонку с помощью специальной лампы. Доктор также осмотрит пах, живот и другие и части тела, чтобы уточнить, не распространился ли рак.
Врач назначит вам тексты и диагностические процедуры, такие как: УЗИ мошонки, анализы крови на соответствующие онкомаркеры, такие как альфа-фетопротеин, гонадотропин хориона человека(хгч), пролактин. В редких случаях врачи назначают биопсию - отщипывание и исследование маленького кусочка ткани яичек - в случае, если УЗИ и анализы крови не дают полной картины заболевания.
Врач назначит вам КТ брюшной полости и почек, МРТ исследования малого таза и мочеполовой системы для того, чтобы уточнить локализацию ракового процесса и быть уверенным в правильной постановки диагноза.
Читайте также:

