Морфологическая диагностика рака шейки матки
а) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Объемное образование, вовлекающее цервикальную строму
2. УЗИ при раке шейки матки:
• В-режим:
о Мягкотканное объемное образование, гипоэхогенное или изоэхогенное, с наличием некроза или без него, реже гиперэхогенное
о Объемное образование, распространяющееся на верхние отделы влагалища
о Распространение на заднюю стенку мочевого пузыря
о Распространение на переднюю стенку прямой кишки
о Увеличенные лимфатические узлы
о Гидро- или гематометра вследствие обструкции цервикального канала
о Наличие гидронефроза указывает на IIIB стадию заболевания
• 3D:
о Может использоваться для оценки объема опухоли до/после терапии
• Цветовая/энергетическая допплерография:
о Обильный внутренний кровоток
о По наличию кровотока можно прогнозировать ответ на терапию
о Используется для выявления изоэхогенных опухолей
• УЗ-сопровождение при проведении лечения:
о Установка устройств для проведения интерстициальной лучевой терапии
о Контроль при дилатации стеноза шейки матки/влагалища после проведенной лучевой терапии
3. КТ при раке шейки матки:
• КТ с контрастированием:
о Для определения стадии при оценке всего тела: поражения лимфатических узлов, метастазы печени, костях и легких
о Меньшая чувствительность при определении стадии первичной опухоли:
- Мягкотканное объемное образование с наличием некроза или без него
5. Радионуклидная диагностика:
• ПЭТ-КТ:
о Метод выбора для определения стадии при сканировании всего тела, особенно лимфатических узлов
о Может уменьшить количество необходимых хирургических вмешательств/ изменить терапевтический подход
о Для повторного определения стадии после проведенной терапии и последующего наблюдения
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ является лучшим методом для определения стадии первичной опухоли и планирования проведения лучевой терапии
о Лучшая точность для определения стадии согласно классификации FIGO с учетом размера опухоли, распространенности на параметрий, оценки лимфатических узлов
о ПЭТ-КТ является лучшим методом для определения стадии рака с учетом распространенности процесса
о В опытных руках УЗИ может превосходить МРТ для определения стадии первичной опухоли, кроме того этот метод более широко доступен, чем МРТ
• Советы по протоколу исследования:
о Оптимизируйте исследование посредством МРТ с помощью:
- Получения изображений, перпендикулярных шейке матки
- Растяжения влагалища водорастворимым гелем
в) Дифференциальная диагностика рака шейки матки:
1. Цервикальная фиброма:
• Имеет признаки, схожие с миометрием
• Пролабирующая внутриполостная фиброма может имитировать объемное образование шейки матки
• Фиброма может возникать из цервикальной стромы, продуцирующей подсерозное или подслизистое образование
2. Цервикальный полип:
• Может возникать в цервикальном канале или пролабировать из полости матки
• Эхогенность такая же, как у эндометрия и слизистой оболочки шейки матки
• Может визуализироваться питающий сосуд и внутренние кисты
3. Рак эндометрия:
• Прямое распространение на шейку матки
• Эпицентр объемного образования будет находиться в матке
4. Первичная лимфома шейки матки:
• Солидное образование с относительно сохранным цервикальным каналом
• Агрессивное хирургическое вмешательство не требуется
• Отвечает на химиотерапию/ лучевую терапию
5. Аденокарцинома с минимальными отклонениями шейки матки:
• Редкая высокодифференцированная аденокарцинома шейки матки
• Раннее распространение/плохой прогноз
• Возникает из цилиндрического эпителия
• Поликистозный очаг бочкообразной формы в глубине цервикальной стромы с наличием солидного компонента:
о Может ошибочно приниматься за наботову кисту (киста имеет более поверхностное расположение)
6. Нейроэндокринный/мелкоклеточный рак:
• Более агрессивная опухоль
• Лимфаденопатия и метастазы более обширные
• Взаимосвязь с курением
7. Метастазы в шейке матки:
• Фаллопиевы трубы, яичники, первичная перитонеальная карцинома
• Следует дифференцировать по гистологическим признакам и наличию другой опухоли
г) Патология:
1. Общая характеристика:
• Предшествующее поражение:
о Высоко- и низкодифференцированные интраэпителиальные очаги
о Дисплазия шейки матки (цервикальная интраэпителиальная неоплазия, CIN) I-III стадии
2. Стадирование, степени дифференцировки и классификация рака шейки матки:
• Традиционная классификация FIGO: клинический осмотр, осмотр под анестезией с цистоскопией или без нее, сигмоидоскопия
• В пересмотренной классификации FIGO используются данные КТ или МРТ; цистоскопия и сигмоидоскопия не обязательны
о Стадия I: опухоль ограничена шейкой матки:
- IA: опухоль прорастает шейку матки, но диагноз ставится только при гистологическом исследовании
- IB: опухоль видна при клиническом осмотре; IB1: опухоль 4 см
о Стадия II: опухоль распространяется за пределы матки, но не переходит на стенки малого таза или нижнюю треть влагалища:
- IIА: без вовлечения параметрия:
IIA1: опухоль 4 см
- IIB: с вовлечением параметрия
о Стадия III:
- IIIA: опухоль распространяется на нижнюю треть влагалища
- IIIB: опухоль распространяется на стенки малого таза (в пределах 3 мм внутренней запирательной мышцы, мышцы, поднимающей задний проход, или грушевидной мышцы, либо подвздошных сосудов) или наличие гидронефроза/нефункционирующей почки
о Стадия IV: вовлечение мочевого пузыря/ прямой кишки или отдаленные метастазы (в легких, печени, костях)
• Наличие тазовой или парааортальной лимфаденопатии изменяет прогноз, но не стадию по классификации FIGO
3. Макроскопические и хирургические особенности:
• Возникает в зоне перехода плоского эпителия в цилиндрический эпителий:
о Эндоцервикальный у пожилых женщин с надвлагалищным и латеральным опухолевым ростом
о Эктоцервикальный у молодых пациенток с экзофитным опухолевым ростом книзу во влагалище
4. Микроскопия:
• Приблизительно в 80-90% случаев опухоль представлена плоскоклеточным раком
• Приблизительно в 10-20% случаев - аденокарциномой (1-3% злокачественная аденома шейки матки)
5. Прогностические факторы:
• Размер опухоли
• Распространение на параметрий и стенки малого таза
• Инвазия в мочевой пузырь или прямую кишку
• Метастазы в лимфатических узлах
г) Клинические особенности:
1. Проявления рака шейки матки:
• Наиболее частые признаки/симптомы
о Аномальные кровотечения, боли или патологические выделения
• Другие признаки/симптомы:
о Часто бессимптомное течение
о Выявляется путем цитологического скрининга мазка-отпечатка по Папаниколау
о С учетом первичного скрининга на выявление вируса папилломы человека (ВПЧ) высокого онкогенного риска
2. Демография:
• Эпидемиология:
о Занимает третье место в структуре заболеваемости гинекологическими злокачественными новообразованиями в США и является наиболее распространенной во всем мире гинекологической онкопатологией, выявляемой на поздних стадиях
о Проведение скрининга и профилактики значительно снизило смертность и заболеваемость в развитых странах
о Средний возраст постановки диагноза - 50 лет
о Факторы риска:
- Наиболее важным фактором риска является инфицированность ВПЧ
- Раннее начало половой активности, большое количество половых партнеров
- Курение, угнетенный иммунитет, ВИЧ-инфекция
3. Течение и прогноз:
• При отсутствии лечения 10-20% CIN III стадии прогрессируют в инвазивный рак
• Проведение только скрининга мазка-отпечатка по Папаниколау либо его совместное проведение со скринингом на выявление ВПЧ высокого онкогенного риска являются основой выявления заболевания
• Успешное лечение в случае выявления рака на ранней стадии
• Пятилетняя выживаемость: ранняя стадия: 91%; местное распространение: 57% и метастатическая болезнь: 16%
• Пути распространения:
о Лимфатические: параметральные/запирательные/внутрен-ние и наружные подвздошные
о Прямое распространение: влагалище/мочевой пузырь/крест-цово-маточные связки к прямой кишке
4. Лечение рака шейки матки:
• Профилактика: вакцинопрофилактика онкогенных серотипов ВПЧ (16 и 18 серотипы)
• Петлевая электроэксцизия шейки матки (LEEP) или конизация шейки матки:
о Для дальнейшей оценки отклонения от нормы мазка-отпечатка по Папаниколау или отклонений при кольпоскопии
о Для удаления переходной зоны
• Микроинвазивный рак стадии IA1: тонизация шейки матки или трахелэктомия (для сохранения фертильности) либо простая гистерэктомия:
о МРТ является неотъемлемой частью при рассмотрении вопроса о проведении трахелэктомии
• Ниже стадии IIА: радикальная гистерэктомия и двусторонняя тазовая лимфаденэктомия:
о Варьирование химиотерапии и лучевой терапии
• Массивная опухоль более 4 см стадии IB2 и IIA2: химиолучевая терапия
• Стадия IIB или выше: лучевая терапия с сопутствующей неоадьювантной химитерапией или без нее
д) Диагностическая памятка при раке шейки матки:
1. Следует учесть:
• Традиционная классификация FIGO: для III стадии частота ошибок доходит до 65%
• Обнаружение опухоли за пределами шейки матки является ключевым моментом для визуализации, поскольку это определяет выбор либо хирургического, либо нехирургического метода лечения
2. Советы по интерпретации изображений:
• Не следует путать транспонированные яичники с объемным образованием брюшины или лимфаденопатией:
о У пациенток с наличием в анамнезе рака шейки матки и лучевой терапии
е) Список использованной литературы:
1. Dutta S et al: Image-guided radiotherapy and brachytherapy for cervical cancer. Front Oncol. 5:64, 2015
2. Koh WJ et al: Cervical Cancer, Version 2. J Natl Compr Cane Netw. 13(4):395-404, 2015
3. Kusmirek J et al: PET/CT and MRI in the imaging assessment of cervical cancer. Abdom Imaging. ePub, 2015
4. Epstein E et al: Early-stage cervical cancer: tumor delineation by magnetic resonance imaging and ultrasound - a European multicenter trial. Gynecol Oncol. 128(3):449-53, 2013
5. Thomeer MG et al: Clinical examination versus magnetic resonance imaging in the pretreatment staging of cervical carcinoma: systematic review and meta-analysis. Eur Radiol. 23(7):2005-18, 2013
6. Freeman SJ et al: The revised FIGO staging system for uterine malignancies: implications for MR imaging. Radiographics. 32(6): 1805-27, 2012
7. Park SB et al: Sonographic findings of uterine cervical lymphoma manifesting as multinodular lesions. Clin Imaging. 36(5) 636-8, 2012
- Вернуться в оглавление раздела "Лучевая медицина"
Редактор: Искандер Милевски. Дата публикации: 30.11.2019
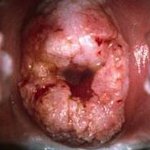
Рак шейки матки – опухолевое поражение нижнего отдела матки, характеризующееся злокачественной трансформацией покровного эпителия (экто- или эндоцервикса). Специфическим проявлениям рака шейки матки предшествует бессимптомное течение; в дальнейшем появляются контактные и межменструальные кровянистые выделения, боли в животе и крестце, отеки нижних конечностей, нарушения мочеиспускания и дефекации. Диагностика при раке шейки матки включает проведение осмотра в зеркалах, расширенной кольпоскопии, исследования цитологического соскоба, биопсии с гистологическим заключением, эндоцервикального кюретажа. Лечение рака шейки матки проводят с учетом гистологической формы и распространенности с помощью хирургического вмешательства, лучевой терапии, химиотерапии или их комбинации.
МКБ-10

- Причины РШМ
- Факторы риска
- Классификация
- Симптомы рака шейки матки
- Диагностика
- Лечение рака шейки матки
- Хирургическое лечение
- Противоопухолевое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Причины РШМ
Среди других ИППП, повышающих риски развития рака шейки матки, выделяют генитальный герпес, цитомегаловирусную инфекцию, хламидиоз, ВИЧ. Из всего вышесказанного следует, что вероятность развития рака шейки матки больше у женщин, часто меняющих половых партнеров и пренебрегающих барьерными методами контрацепции. Кроме того, при раннем начале сексуальной жизни (в возрасте 14-18 лет) незрелый эпителий шейки матки обладает особой восприимчивостью к воздействию повреждающих агентов.
К факторам риска по развитию рака шейки матки относят ослабление функции иммунной системы, курение, возраст старше 40 лет, диеты с малым содержанием фруктов и овощей, ожирение, недостаток витаминов А и С. Также доказано, что вероятность развития рака шейки матки увеличивается при длительном (свыше 5 лет) приеме оральных контрацептивов, многочисленных родах, частых абортах. Одним из факторов позднего обнаружения рака шейки матки является низкая медицинская культура, нерегулярное прохождение женщинами профилактических осмотров с исследованием мазка из цервикального канала на онкоцитологию.
К фоновым заболеваниям, предрасполагающим к развитию рака шейки матки, в гинекологии относят лейкоплакию (интраэпителиальную неоплазию, CIN), эритроплакию, кондиломы, полипы, истинную эрозию и псевдоэрозию шейки матки, цервициты.
Классификация
По гистологическому типу, в соответствии с двумя видами эпителия, выстилающего шейку матки, различают плоскоклеточный цервикальный рак с локализацией в эктоцервиксе (85-95%) и аденокарциному, развивающуюся из эндоцервикса (5-15%). Плоскоклеточный рак шейки матки, в зависимости от степени дифференцировки, может быть ороговевающим, неороговевающим и низкодифференцированным. К редким гистотипам рака шейки матки относятся светлоклеточная, мелкоклеточная, мукоэпидермоидная и др. формы. С учетом типа роста различают экзофитные формы рака шейки матки и эндофитные, встречающиеся реже и имеющие худший прогноз.
Для оценки распространенности в клинической гинекологии используются классификации рака шейки матки по двум системам: FIGO, принятой Международной федерацией акушеров и гинекологов, и ТNМ (где T – распространенность опухоли; N – вовлеченность регионарных лимфоузлов; M – наличие отдаленных метастазов).
Стадия 0 (FIGO) или Тis (ТNМ) расценивается как преинвазивный или внутриэпителиальный рак шейки матки (in situ).
Стадия I (FIGO) или T1 (ТNМ) - опухолевая инвазия ограничивается шейкой матки, без перехода на ее тело.
- I A1 (T1 А1) – микроскопически определяемый рак шейки матки с глубиной инвазии до 3 мм с горизонтальным распространением до 7 мм;
- I A2 (T1 А2) – прорастание опухоли в шейку матки на глубину от 3 до 5 мм с горизонтальным распространением до 7 мм.
- I B1 (T1 В1) – макроскопически определяемый цервикальный рак, ограниченный шейкой матки, либо микроскопически выявляемые поражения, превышающие IA2 (T1А), не превышающее в максимальном измерении 4 см;
- I B2 (T1 В2) - макроскопически определяемое поражение, превышающее в максимальном измерении 4 см.
Стадия II (FIGO) или T2 (ТNМ) характеризуется распространением рака за пределы шейки матки; нижняя треть влагалища и стенки таза интактны.
- II A (T2 А) – опухоль инфильтрирует верхнюю и среднюю треть влагалища или тело матки без прорастания параметрия;
- II B (T2 В) – опухоль инфильтрирует параметрий, но не доходит до стенок таза.
Стадия III (FIGO) или T3 (ТNМ) характеризуется распространением рака за пределы шейки матки с прорастанием параметрия до стенок таза либо вовлечением нижней трети влагалища, либо развитием гидронефроза.
- III A (T3 А) – опухоль захватывает нижнюю треть влагалища, но не прорастает в стенки таза;
- III B (T3 В) – опухоль переходит на стенки таза либо вызывает гидронефроз, или вторичное поражение почки.
Стадия IV А (FIGO) или T4 (ТNМ) характеризуется распространением рака шейки матки в смежные органы либо распространением за пределы таза. Стадия IV B (T4 M1) свидетельствует о наличии отдаленных метастазов.
Симптомы рака шейки матки
При прорастании опухоли в стенки таза или нервные сплетения появляются боли в животе, под лоном, в крестце в покое или во время полового акта. В случае метастазирования рака шейки матки в тазовые лимфоузлы и сдавливания венозных сосудов могут наблюдаться отеки ног и наружных гениталий.
Если опухолевая инфильтрация затрагивает кишечник или мочевой пузырь, развиваются нарушения дефекации и мочеиспускания; появляется гематурия или примесь крови в кале; иногда возникают влагалищно-кишечные и влагалищно-пузырные свищи. Механическая компрессия метастатическими лимфоузлами мочеточников приводит к задержке мочи, формированию гидронефроза с последующим развитием анурии и уремии. К общим симптомам рака шейки матки относятся общая слабость, повышенная утомляемость, лихорадка, похудание.
Диагностика
Основу раннего выявления микроинвазивного цервикального рака составляют регулярные онкопрофилактические осмотры с цитологическим исследование соскоба шейки матки. Пап-тест (мазок по Папаниколау) позволяет выявлять предраковые процессы, раковые клетки при преинвазивном росте опухоли. Схема обследования включает:
- Осмотр шейки матки в зеркалах. Визуальный гинекологический осмотр в ранней стадии позволяет обнаружить или заподозрить РШМ по внешнем признакам: изъязвлениям, изменению окраски шейки матки. В инвазивной стадии при экзофитном типе роста рака на поверхности шейки матки определяются фибринозные наложения, опухолевидные разрастания красноватого, белесоватого, розовато-серого цвета, которые легко кровоточат при прикосновении. В случае эндофитного роста цервикального рака шейка становится увеличенной, приобретает бочковидную форму, неровную бугристую поверхность, неравномерную розово-мраморную окраску. При ректо-вагинальном исследовании в параметрии и малом тазу могут определяться инфильтраты.
- Кольпоскопия. С помощью кольпоскопии при увеличении изображения в 7,5- 40 раз возможно более детально изучить шейку матки, обнаружить фоновые процессы (дисплазию, лейкоплакию) и начальные проявления рака шейки матки. Для исследования зоны трансформации эпителия используют проведение пробы с уксусной кислотой и Шиллер-теста (йодной пробы). Атипия при раке шейки матки выявляется по характерной извитости сосудов, менее интенсивному окрашиванию патологических йоднегативных очагов. При подозрении на рак шейки матки показано исследование опухолеассоциированного антигена плоскоклеточных карцином – онкомаркера SCC (в норме не превышает 1,5 нг/мл).
- Биопсия шейки матки. Кольпоскопия дает возможность выявить участок трансформации и произвести прицельную биопсию шейки матки для гистологического исследования забранных тканей. Ножевая биопсия шейки матки с выскабливанием цервикального канала обязательна при подозрении на цервикальный рак. Для определения степени инвазии рака производится конизация шейки матки – конусовидное иссечение кусочка тканей. Решающим и окончательным методом в диагностике рака шейки матки является морфологическая интерпретация результатов биопсии.
Дополнительно при раке шейки матки проводится УЗИ малого таза, позволяющее стадировать опухолевый процесс и планировать объем вмешательства. Для исключения прорастания опухоли в смежные органы и отдаленного метастазирования прибегают к выполнению УЗИ мочевого пузыря и почек, цистоскопии, внутривенной урографии, УЗИ брюшной полости, рентгенографии легких, ирригоскопии, ректоскопии. При необходимости пациентки с выявленным раком шейки матки должны быть проконсультированы урологом, пульмонологом, проктологом.

Лечение рака шейки матки
Все операции при раке шейки матки делятся на органосохраняющие и радикальные. Выбор тактики зависит от возраста женщины, репродуктивных планов, распространенности онкопроцесса. В онкогинекологии применяется:
- Органосохраняющая тактика. При преинвазивном раке у молодых женщин, планирующих деторождение, выполняются щадящие вмешательства с удалением начально измененных участков шейки матки в пределах здоровых тканей. К таким операциям относят конусовидную ампутацию (конизацию) шейки матки, электрохирургическую петлевую эксцизию, высокую ампутацию шейки матки. Экономные резекции при раке шейки матки позволяют соблюсти онкологическую радикальность и сохранить репродуктивную функцию.
- Радикальная тактика. При более выраженных изменениях и распространенности опухолевого процесса показано удаление матки с транспозицией яичников (выведением их за пределы таза) или с овариэктомией. При раке шейки матки в стадии I B1 стандартным хирургическим объемом является пангистерэктомия – экстирпация матки с аднексэктомией и тазовой лимфодиссекцией. При переходе опухоли на влагалище показано проведение радикальной гистерэктомии с удалением части влагалища, яичников, маточных труб, измененных лимфоузлов, парацервикальной клетчатки.
Хирургический этап лечения рака шейки матки может сочетаться с лучевой или химиотерапией, либо с их комбинацией. Химио- и радиотерапия могут проводиться на дооперационном этапе для уменьшения размеров опухоли (неоадъювантная терапия) или после операции для уничтожения возможно оставшихся опухолевых тканей (адъювантная терапия). При запущенных формах рака шейки матки выполняются паллиативные операции – выведение цистостомы, колостомы, формирование обходных кишечных анастомозов.
Прогноз
Лечение рака шейки матки, начатое на I стадии, обеспечивает 5-летнюю выживаемость у 80-90% пациенток; при II ст. выживаемость через пять лет составляет 60-75%; при III ст. - 30-40%; при IV ст. – менее 10%. При осуществлении органосберегающих операций по поводу рака шейки матки шансы на деторождение сохраняются. В случае проведения радикальных вмешательств, неоадъювантной или адъювантной терапии фертильность полностью утрачивается.
При выявлении рака шейки матки при беременности, тактика зависит от сроков гестации и распространенности опухолевого процесса. Если срок гестации соответствует II-III триместру, беременность возможно сохранить. Ведение беременности при раке шейки матки осуществляется под повышенным медицинским наблюдением. Методом родоразрешения в этом случае обычно служит кесарево сечение с одновременным удалением матки. При сроке гестации менее 3-х месяцев производится искусственное прерывание беременности с немедленным началом лечения рака шейки матки.
Профилактика
Основной профилактической мерой рака является массовый онкологический скрининг с помощью цитологического исследования соскобов с шейки матки и из цервикального канала. Обследование рекомендуется начинать после начала половой жизни, но не позднее возраста 21 года. В течение первых двух лет мазок сдается ежегодно; затем, при отрицательных результатах – 1 раз в 2-3 года.
Профилактика рака шейки матки требует раннего выявления и лечения фоновых заболеваний и половых инфекций, ограничения числа сексуальных партнеров, использования барьерной контрацепции при случайных половых связях. Пациенткам групп риска необходимо прохождения осмотра гинеколога не реже 1 раза в полгода с проведением расширенной кольпоскопии и цитологического мазка. Девочкам и молодым женщинам в возрасте от 9 до 26 лет показано проведение профилактической вакцинации против ВПЧ и рака шейки матки препаратами Церварикс или Гардасил.
В современной гинекологии одно из первых мест среди онкологических патологий занимает рак шейки матки. Ещё недавно это заболевание было характерно для женщин – после сорока — пятидесяти лет, но сегодня симптомы рака шейки матки можно определить практически в любом возрасте. Это связано со стремительным омоложением злокачественных опухолей, особенно в развивающихся странах.
Рак шейки матки представляет собой образование злокачественной формы, формирующееся в эпителиальном слое. Заболеванию предшествуют симптомы диспластических процессов шеечной части.

Рак шейки матки как самостоятельную патологию начали определять недавно. Ранее онкология маточного тела и её шейки классифицировались как одно заболевание.
Шейка является важной частью репродуктивной системы женщины, так как она связывает между собой мышечный орган и влагалище при помощи цервикального канала. Этот канал открывается своим внутренним зевом в полость маточного тела, а наружным зевом во влагалище. Цервикальный канал содержит особую слизь, вырабатываемую железами. Анатомическая узость канала и защитная слизь не даёт вредоносным микроорганизмам проникнуть в матку, являющуюся стерильной полостью.
Во время гинекологического осмотра можно выявить симптомы патологических состояний лишь влагалищного участка, так как надвлагалищный отдел примыкает к матке. Учёным удалось определить, что цервикальный канал и шейка покрыты разным эпителием. Шеечный канал содержит цилиндрические клетки, которые представляют собой однослойный эпителий. Большая часть шейки матки состоит из плоских клеточных элементов, участвующих в образовании многослойного эпителия.

Слои эпителия шейки матки:
- глубокий или базальный, содержащий молодые незрелые клетки округлой формы с большим ядром;
- средний или промежуточный, состоит из созревающих клеток;
- поверхностный, включает старые уплощённые клеточные элементы с маленьким ядром.
В результате воздействия некоторых причин и факторов, клетки могут видоизменяться, а многослойная структура эпителия утрачиваться. Такие клетки называются атипичными и свидетельствуют о развитии дисплазии. Если дисплазию своевременно не обнаружить и не вылечить, со временем формируется злокачественная опухоль шейки матки.
Формы и стадии
Можно определить два основных вида рака шейки матки:
- плоскоклеточный;
- аденокарцинома.
Согласно данным статистики, основной формой онкологии, локализующейся в шейке матки, является плоскоклеточный вид рака. Аденокарцинома характеризуется ростом злокачественных элементов внутри шеечной ткани, в связи с чем такую разновидность сложно обнаружить и лечить.
Прогрессирование раковой опухоли бывает:
- эндофитным;
- экзофитным.
Существуют также смешанные формы онкологии шейки.
Прогрессирование рака шейки матки соответствует стадиям патологического процесса, которые можно определить во время диагностики.

Стадия 0 – этот этап совпадает с дисплазией 3 степени и называется раком ин ситу или преинвазивным, а также неинвазивным видом. Злокачественные клеточные элементы находятся на эпителиальной поверхности, не прорастая в мышечные волокна, нервные окончания и различные сосуды.
Стадия 1.
Разновидность А — означает проникновение раковых клеток до пяти миллиметров эпителиального слоя.
Разновидность В — характеризуется распространением патологии на глубину ткани до четырёх сантиметров.
Стадия 2 – Можно выявить распространение злокачественного образования вне границ матки.
Стадия 3 – на этой стадии врачи могут определить рост раковой опухоли в тазовой стенке или влагалище.
Стадия 4 – патологические клетки и метастазы обнаруживаются в соседних органах. Метастазы представляют собой распространившиеся с током крови и лимфой раковые элементы, которые образуют многочисленные новые опухоли.
Причины и симптомы
Науке удалось обнаружить взаимосвязь возникновения онкологии шейки матки и ВПЧ, который вызывает клеточные мутации. В действительности, выявлено более ста разновидностей вируса, но к раковой опухоли приводят только высокоонкогенные штаммы.

Среди других факторов формирования рака шейки матки можно определить:
- предраковые и фоновые болезни шеечной части;
- воспалительные, а также инфекционные заболевания и их сочетание;
- отсутствие постоянного полового партнёра;
- игнорирование барьерного способа предохранения;
- манипуляции на шейке матки, включающие аборты, роды, выскабливания;
- неблагоприятная экологическая обстановка;
- чрезмерное курение;
- роль наследственного фактора.
В процессе исследований обнаружено, что, зачастую ВПЧ самостоятельно исчезает из организма при условии адекватного функционирования иммунной системы. В большей степени, это характерно для молодых женщин. В некоторых случаях присутствие вируса вызывает тяжёлые клеточные мутации и перерождение в рак.
Коварство патологии заключается в том, что женщина не всегда может обнаружить характерные симптомы. Клиническую картину обычно невозможно выявить вплоть до запущенных форм.

В качестве ранних симптомов рака шейки матки можно определить:
- патологические выделения слизистого, кровянистого характера зачастую сопровождающиеся зловонным запахом.
- межменструальные кровотечения;
- контактные выделения, вызванные гиперчувствительностью поражённой шейки матки;
- дискомфорт при половом акте.
При запущенных формах в качестве симптомов можно выявить:
- интенсивные тазовые боли;
- расстройства со стороны выделительной системы, которые возникают из-за компрессии кишечника или мочевого пузыря;
- интоксикация, проявляющаяся потерей веса и аппетита, бледностью, анемией, субфебрильной температурой;
- отёки.
Способы диагностики
Своевременная диагностика рака шейки матки имеет большое значение. Чем раньше будет выявлена патология, тем больше шансов на её излечение.
Диагностика рака шейки матки состоит из нескольких основных методик.
- Визуальный осмотр шейки матки врачом-гинекологом. Такая диагностика поможет определить симптомы ракового образования на последних этапах болезни. Обнаружить патологию можно, оценив окрас слизистой, изъявления, а также разрастания.
- Мазок на онкоцитологию. Диагностика относится к скрининговым обязательным методам обследования. Врач делает забор образцов мазка из различных участков шейки матки специальной цитощёточкой и наносит биологический материал на стекло, которое в дальнейшем исследуется под микроскопом. Цитологическое исследование проводится раз в полугодие и помогает выявить нетипичные клеточные элементы и воспаление.

- Кольпоскопия. Метод диагностики показан женщинам, у которых были обнаружены признаки патологии во время гинекологического осмотра и цитологического обследования. Процедура проходит с помощью кольпоскопа, который благодаря осветительной, а также увеличительной системе может выявить подозрительные участки. В таких случаях, простая диагностика дополняется расширенным исследованием. При расширенной кольпоскопии гинеколог наносит на область шейки матки специальный раствор. Атипичные участки эпителия не окрашиваются, позволяя, таким образом, обнаружить патологию.

- Биопсия. Такая диагностика рекомендована в случае, если цитология и кольпоскопия показали противоречивые результаты. В процессе биопсии происходит забор образца эпителиальной ткани, который впоследствии изучается в рамках гистологического исследования в лаборатории.
- Выскабливание области шеечного канала. Диагностику проводят, чтобы обнаружить раковый процесс при сомнительных данных основных методах обследования. При некоторых формах рака шейки злокачественные клеточные элементы локализуется в толще эпителиальной ткани и не определяются при обычной диагностике.
- УЗИ трансвагинальным способом. Используя специальный датчик, врач может определить изменения шейки, характерные для онкологии. Зачастую диагностика дополняется допплерографией, которая применяется, чтобы выявить особенности кровотока.
- Рентген, КТ или МРТ. Это вспомогательные методики, помогающие обнаружить метастазы в соседних органах

- Анализ крови на онкомаркеры. В качестве дополнительной диагностики и контроля эффективности лечения может использоваться лабораторная диагностика уровня онкомаркеров SCC и СА 125.
- ПЦР-диагностика на определение ВПЧ. Этот анализ является скрининговым и рекомендован женщинам в случае если удалось обнаружить структурные изменения в эпителии шейки.
Чтобы определить рак шейки матки, необходимо выполнение цитологического исследования и кольпоскопии. В более сложных случаях выявить рак шейки можно при помощи дополнительных методов диагностики.
Рак шейки матки достаточно сложно определить без соответствующей диагностики. В целях предупреждения опасного заболевания всем женщинам рекомендовано проходить гинекологическое обследование каждые полгода.
Читайте также:

