Менингиома спинного мозга мрт
а) Визуализация менингиомы позвоночника:
• Интрадуральное экстрамедуллярное объемное образование
• Грудной отдел (80%) > шейный отдел (16%) > поясничный отдел (4%)
• Обычно округлой или овальной формы (полусфера)
о Плоская или выпуклая бляшка, расположенная вдоль твердой мозговой оболочки
• Широкое основание на твердой мозговой оболочке (чаще на вентральном или вентролатеральном листке твердой мозговой оболочки)
• Яркое гомогенное контрастное усиление
• Кальцификация в 1-5% случаев
• Отсутствие костного ремоделирования или гиперостоза позвоночника
б) Дифференциальная диагностика:
• Шваннома
• Эпендимома, миксопапиллярная
• Лимфома
• Интрадуральные метастазы
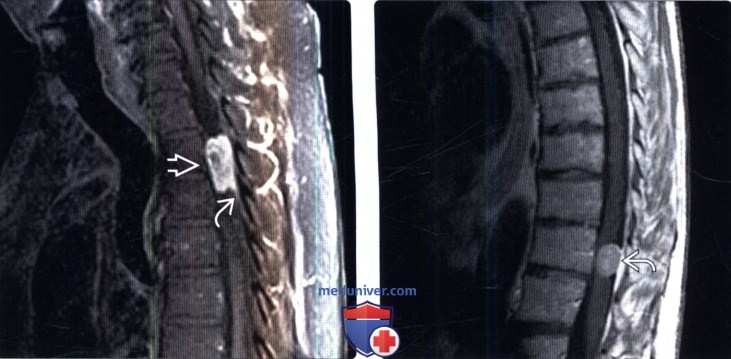
(Слева) На сагиттальном FS Т1-ВИ с КУ верхнегрудното отдела позвоночника определяется интенсивно накапливающее контраст интрадуральное образование, широким основанием прикрепляющееся к твердой мозговой оболочке. Небольшой также накапливающий контраст дуральный шлейф типичен для менингиом, но встречается и при других опухолях.
(Справа) На сагиттальном Т1-ВИ с КУ визуализируется округлое четко ограниченное экстрамедуллярное образование, характеризующееся гомогенным интенсивным контрастным усилением и расположенное кзади от спинного мозга. Дуральный шлейф в данном случае отсутствует. 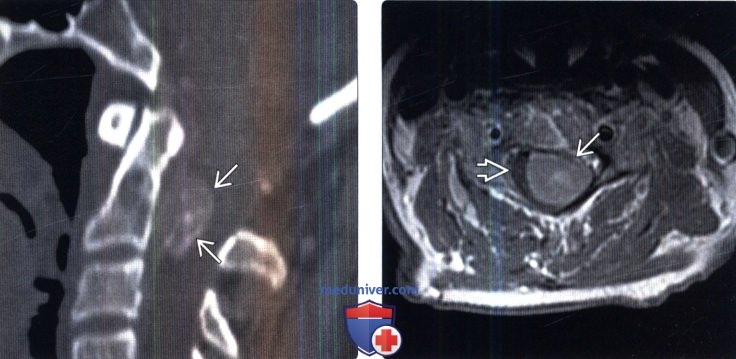
(Слева) Сагиттальный КТ-срез: крупная частично кальцифицированная менингиома, расположенная в вентральном отделе спинномозгового канала на уровне С2. Образование вызывает выраженный стеноз спинномозгового канала и сдавление спинного мозга.
(Справа) Аксиальный срез, Т1-ВИ с КУ: массивная менингиома шейного отдела позвоночника, широким основанием прикрепляющаяся к вентральному листку твердой мозговой оболочки на уровне С5-6, сдавливающая спинной мозг и оттесняющая его кзади и вправо.
в) Патология:
• Развивается из покровных клеток паутинной оболочки
• >95% относятся к I степени по классификации ВОЗ
• Большинство случаев менингиом - это спорадические случаи, характеризующиеся наличием единственного очага опухоли:
о Практически во всех случаях выявляются аномалии в хромосоме 22q12
• Синдромальные опухоли:
о Множественные опухоли при НФ2:
- Интрадуральные экстрамедуллярные менингиомы и шванномы
- Интрамедуллярные эпендимомы
о Семейный опухолевый синдром, характеризующийся развитием светлоклеточных менингиом
о Множественный менингиоматоз
г) Клинические особенности:
• Пик заболеваемости: 5-6 десятилетие жизни
• >80% случаев диагностируются у лиц женского пола
• Вторая по частоте интрадуральная экстрамедуллярная опухоль
• Сенсорный и моторный дефицит (84%)
• Нарушение походки (83%)
• Локализованный болевой синдром (47%)
Редактор: Искандер Милевски. Дата публикации: 28.8.2019
- внемозговая опухоль
- компьютерная томография
- магнитно-резонансная томография
Менингиомы являются наиболее часто встречаемыми внутричерепными опухолями. Они составляют примерно 38% интракраниальных опухолей у женщин и 20% у мужчин [1]. Менингиомы также являются наиболее частыми экстра-аксиальными опухолями центральной нервной системы мезодермального или менингиальноего происхождения. Они чаще встречаются у женщин чем у мужчин и обычно диагностируют после 30 лет [2], [3], [4], [5], [6].
Современные диагностические исследования, такие как компьютерная и магнитно-резонансная томография, позволяють получить информацию для успешного хирургического вмешательства и тотального удаления опухоли. Визуализация дает информацию о локализации, вовлечении твердой мозговой оболочки, выраженности отека, дислокации важных структур головного мозга и сосудов [7], а так же полезна в планировании подхода к оперативному лечению для положительного исхода [8], [9].
Нейрорадиологи и нейрохирурги должны знать как типичные так и атипичные проявления визуализации менингиом, поскольку существует корреляция данных визуализации с гистологическими типами опухолей.
Всемирная организация здравоохрнения (ВОЗ) разделяет менингиомы на 15 подтипов в 3 основных категориях по степени злокачественности:
* I степень (типичные или доброкачественные), встречаются в 88-94% случаев
* II степень (атипичные), встречаются в 5-7% случаев
* III степень (анапластические или злокачественные), встречаются в 1-2% случаев
Существенными факторами в прогнозе развития рецидива являются атипичный и злокачественныий типы при гистологическом исследовании и гетерогенное контрастное усиление при компьютерной томографии.
Компьютерная томография является часто используемой модальностью в диагностике и ведении менингиом 19. Типичные признаки менингиомы включают четкие границы и гладкие контуры экстра-аксиального образования, прилежащего к твердой мозговой оболочке.
Около 70-75% менингиом имеют повышенную плотность относительно прилежащей мозговой паренхимы, до 25% изоденсивны. Редкая группа менингиом (липобластный подтип) содержат жир и таким образом гипоинтенсивные.
Обызвествления являются другой частой находкой, встречаются примерно в 20-25% случаев. Кальцификаты могут быть узловыми, точечными или может встречаться полное обызвествление.
Вазогенный отек, часто проявляется в виде гипоинтенсивности белого вещества - так называемый, пальцевидный отек. Однако, в половине случаев, поскольку опухоль растёт медленно, отек отсутствует.
КТ имеет преимущество над МРТ в изучении изменений костей [24]. У 15-20% пациентов встречается гиперостоз подлежащей кости. Может наблюдаться гиперваскуляризация участка кости который прилегает к менингиоме, в виде расширения, изменения направления и формы сосудистых борозд, каналов и венозных отверстий, углубления ямок пахионовых грануляций.
К редким изменениям в менингиомах относят кровоизлияние в опухоль, формирование кист и некроза. Кистозный компонент менингиомы может располагаться в опухоли или между опухолью и прилежащим мозгом.
Применение внутривенного контрастирования при обследовании помогает более чем в 90% случаев, позволяя визуализировать интенсивное гомогенное контрастное усиление опухоли. Гетерогенное контрастное усиление может быть результатом некроза или в редких случаях кровоизлияния в опухоль.
В исследованиях Steinhoff узловое контрастное усиление отмечено в 97% случаев, смешенное гетерогенное в 0.5%, и кольцевидное в 1.5% [25]. В исследованиях Naidich, контрастное усиление опухоли по узловому и гомогеннуму тип отмечено в 70% случаев, гетерогенное в 24%, кольцевидное в 2% [26].
Около 90% менингиом визуализируется при компьютерной томографии. Главная роль КТ исследования, в отличии от МРТ, способность выявить кальцификаты и изменения прилежащеих костей.
Атипичная КТ картина при менингиомах является основной причиной дооперационного неправильного диагноза. Менингиомы задней черепной ямки могут быть пропущены при компьютерной томографии. Компьютерная томография может не выявить кистозных изменений. Ложно-негативные результаты могут быть получены при кистозных изменениях головного мозга на фоне менингиомы. Ложно-положительные результаты встречаются при наличии крупных обызвествлений твердой мозговой оболочки, которые могут симулировать данную патологию.
МРТ с гадолинем является лучшей модальностью для обследования при менингиомах. Важным преимуществом МРТ при визуализации менингиом является лучшее контрастное разрешение различных типов тканей, возможность многоплоскостного сканирования и возможность построения 3-D реконструкций [18,19,27,28].
МРТ позволяет исследовать васкуляризацию опухоли, прилежащие артерии, инвазию венозных синусов и отношение опухоли к окружающим структурам. Данная модальность имеет преимущество в визуализации юкстоселлярной области и задней черепной ямки, а так же позволяет визуализировать редко встречающуюся диссименацию опухоли по спинномозговой жидкости [29,30,31].
На нативных Т1 взвешенных изображениях большинство менингиом имеет одинаковую интенсивность МР сигнала с кортикальным серым веществом. Фиброматозные менингиомы могут иметь более гипоинтенсивный сигнал, по отношению к коре головного мозга. Т1 взвешенные изображения могут быть использованы для оценки некроза, наличия кист и продуктов распада гемоглобина.
На Т2 взвешенных изображениях интенсивность МР сигнала вариабельна. Т2 взвешенные изображения полезны в оценке некроза, наличия кист и продуктов распада гемоглобина. Кроме того данные последовательности полезны для визуализации цереброспинальной жидкости между опухолью и мозговой паренхимой, подтверждая экстра-аксиальную локализацию. Гиперинтенсивность на Т2 взвешенных изображениях указывает на мягкую консистенцию опухоли и микронеоваскуляризацию, что более часто встречается при агрессивных, ангиобластических или менингеэндотельиалных типах опухоли. Т2 взвешенный сигнал больше коррелирует с гистологическим строением и консистенцией менингиомы. В целом, низко-интенсивный сигнал от опухоли указывает на более фиброзный и плотный тип (напр. фибробластическая (переходная) менингиома), в то время как высокоинтенсивные части указывают на мягкую плотность (напр. ангиобластическая менингиома (гемангиэндотелиома)) [32,33,34].
Последовательности инверсии - восстановление спинного эха (flair) полезны в оценке сопутствующего отека, а так же в визуализации характерного для данной патологии признака дурального хвоста. Дуральный хвост представляет утолщение и контрастное усиление твердой мозговой оболочки в области прикрепления опухоли. Данный признак встречается при 65% менингиом и в 15% при прочих опухолях. Хотя данный признак не специфичен только для менингиом, он позволяет с большой достоверностью предположить правильный диагноз.
При МРТ и КТ менингиомы имеют схожий паттерн усиления после введения контрастного препарата. Интенсивное контрастное усиление после введения препаратов гадолиния встречается более чем в 85% опухолей. Кольцевидный паттерн может представлять капсулу опухоли. Препараты гадолиния позволяют лучше визуализировать бляшковидные менингиомы, чем не усиленные последовательности.
Гистологические подтипы менингиом могут иметь разные проявления при МРТ и по этому использования МРТ недостаточно для гистологического диагноза. Большинство менингиом можно диагностировать с помощью обычной МРТ [18, 19, 35, 36, 37, 38, 39, 40, 41, 42, 43, 44]. Тем не менее, нетипичные признаки могут привести к затруднениям в диагностике.
Чтобы помочь в дифференциальной диагностике менингиом от других имитирующих опухолей была изучена возможность использования МР-спектроскопии. Исследования последовательно демонстрировали повышение уровней аланина, холина, глутамат-глутаминового комплекса и снижение уровней N-ацетиласпартата и креатина [45]. В частности, были зарегистрированы повышенные интенсивности сигнала от глутамина на уровне 3,8 ppm и аланина на 1,48 ppm [46]. Уровни лактата и липидов хорошо коррелируют с злокачественностью глиом и метастазов, но остаются спорными при оценке менингиом. Низкие уровни миоинозита и креатина характерны для менингиом [47].
Измеряемый коэффициент диффузии у менингиом как правило, ниже, чем при высоко-дифференцированных опухолях. Гиперваскуляризированные менингиомы демонстрируют повышенную перфузию [1]. Измеряемый коэффициент диффузии 0.85 при использовании ДВИ позволяет дифференцировать менингиомы I степени, от опухолей II и III степени. В исследовании ВОЗ 389 пациентов, I степень была диагностирована в 271 случае (69,7%), II у 103 пациентов (26,5%) и III у 15 пациентов (3,9%) [10].
В целом, чувствительность и специфичность МРТ в диагностике менингиом является высокой.
Данная версия публикации (декабрь 2016) является переводом статьи Omar Islam, James G Smirniotopoulos и др. Brain Meningioma Imaging.

МРТ позвоночника. Аксиальная Т2-взвешенная МРТ грудного отдела. Невринома по типу “песочных часов”. Цветовая обработка изображения.
При МРТ позвоночника могут быть выявлены не только дегенеративные заболевания и грыжи дисков, но и опухоли. Экстрадуральные опухоли, в основном метастазы в позвонки, рассматриваются нами в специальной статье. Интрадуральные опухоли могут быть экстрамедуллярными (внутри позвоночного канала, но вне спинного мозга) и интрамедуллярными (собственно спинного мозга). И те и другие могут проявляться миелопатическим синдромом. МРТ в СПб спинного мозга осуществляется одновременно с МРТ позвоночника по стандартным программам, с добавлением МРТ с контрастированием. Стойкое подозрение на опухоль мозга позволяет исследовать область прицельно. На открытом МРТ срезы чуть толще, однако, обычно это не сказывается на качестве диагностики. МРТ СПб позволяет выбирать место выполнения МРТ, мы рекомендуем Вам обследоваться у нас, так как имеем большой опыт МРТ позвоночника в нейрохирургии.
Общая частота экстрамедуллярных опухолей составляет около 3 случаев на 100 тыс. населения. У взрослых соотношение экстра/интрамедуллярные опухоли составляет 70/30%, у детей – 50/50%. В интрадуральном пространстве чаще всего встречаются доброкачественные опухоли. Из них большинство представлено менингиомами и невриномами. Гораздо реже встречаются нейрофибромы, эпендимомы, параганглиомы и гранулоцитарные саркомы.
На МРТ Т1-взвешенного типа и невриномы, и нейрофибромы изо- или слегка гипоинтенсивны по отношению к спинному мозгу. Однако, встречаются случаи и повышенного сигнала за счет сокращения Т1 мукополисахаридами, связанными с водой. Протонная плотность при МРТ повышена, а на Т2-взвешенных МРТ они чаще неоднородные, могут быть очень яркие участки, где имеется высокое содержание воды, и сравнительно низкого сигнала, особенно в центре. Обе опухоли хорошо контрастируются при МРТ. По форме невриномы округлые, границы ровные, четкие. Нейрофибромы вытянуты вдоль корешка, что лучше видно на корональных МРТ. Размеры могут быть самыми различными.
Дифференцировать невриномы и нейрофибромы надо с менингиомами. Последние во всех отделах, кроме шейного расположены чаще кзади, отличаются по форме и обычно изоинтенсивные спинному мозгу на Т2-взвешенных МРТ.

МРТ шейного отдела позвоночника. Нейрофиброматоз тип II. Множественные невриномы (стрелки). Т1-взвешенная МРТ с контрастированием.
 |  |
МРТ грудного отдела позвоночника. Невринома с интра-экстрадуральным типом роста. Корональная Т1-взвешенная МРТ, поперечная Т 1-взвешенная МРТ с контрастированием. Увеличение зоны интереса.
МРТ поясничного отдела позвоночника. Нейрофиброматоз тип I. Множественные нейрофибромы (стрелки). Сагиттальная и поперечная Т1-взвешенные МРТ с контрастированием, корональная Т2-взвешенная МРТ.
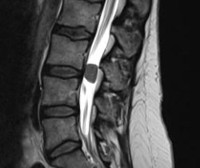
Менингиомы составляют до 40% опухолей этой локализации и 25% от всех спинальных опухолей. Обычно диагностируются в возрасте около 40-50 лет. Редко спинальные менингиомы встречаются у детей (3-6% от всех случаев менингиом) как проявление нейрофиброматоза II типа. При этом заболевании менингиомы могут быть множественные, что составляет около 2% от случаев менингиом. Происходят менингиомы из паутинной оболочки. Они инкапсулированы, имеют широкое основание, хорошо васкуляризированы, часто содержат кальцинаты и редко подвергаются кистозной дегенерации. У женщин встречаются в 4 раза чаще, чем у мужчин. Растут они очень медленно. Интрадурально расположены 85% менингиом и около 6% экстра-интрадурально и около 7% – экстрадурально. Около 75 – 80% менингиом располагаются в грудном отделе позвоночного канала, 15 – 17% в шейном отделе, 3% – в поясничном и около 2% в области большого затылочного отверстия. Злокачественные спинальные менингиомы описаны в казуистических наблюдениях. Клинические проявления состоят из локальных болей в спине и миелопатическом синдроме при компрессии спинного мозга.
На Т1-взвешенных МРТ менингиомы изоинтенсивны спинному мозгу. На Т2-взвешенных МРТ фибробластные менингиомы, как правило, низкого сигнала, в то время как другие гистологические варианты обычно умеренно повышенного сигнала. Контрастирование при МРТ быстрое и равномерное, иногда охватывающее и прилегающую твердую мозговую оболочку (“дуральные хвосты”). По форме на сагиттальных и корональных МРТ позвоночника менингиомы обычно полукруглые, с широким основанием, обращенным к оболочке. Менингиомы четко очерчены при МРТ. Рост по типу “песочных часов” нетипичен.

МРТ грудного отдела позвоночника. Интрадуральная менингиома в грудном отделе. Сагиттальная Т1-взвешенная МРТ с контрастированием.

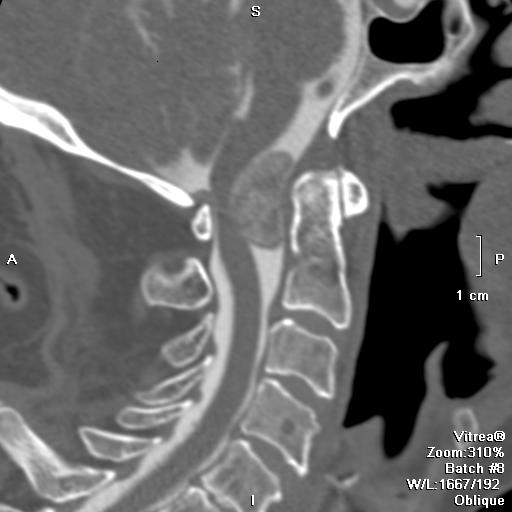
МРТ шейного отдела позвоночника. Интрадуральная менингиома на уровне C1/2. Сагиттальная и Т1-взвешенная МРТ с контрастированием.

МРТ поясничного отдела позвоночника. Интрадуральная менингиома в поясничном отделе. Сагиттальная Т1-взвешенная МРТ после контрастирования.
Интрадуральные экстрамедуллярные метастазы ( лептоменингеальный карциноматоз) происходят они из злокачественных опухолей ЦНС и распространяются вдоль мягкой мозговой оболочки с током ликвора. Чаще они наблюдаются в детском возрасте. Отдаленные лептоменингеальные метастазы из раковых узлов, меланом и лимфом, занесенные через кровоток или по лимфатическим путям, встречаются исключительно редко. Характерная локализация лептоменингеальных метастазов в поясничном отделе.
Иногда на Т1-взвешенных МРТ удается увидеть узлы изоинтенсивные корешкам конского хвоста. На Т2-взвешенных МРТ они часто сливаются с ликвором. Поэтому если у больного опухоль, известная частым метастазированием, надо обязательно выполнять МРТ с контрастированием. Вместе с тем, отсутствие метастазов по результатам МРТ должно быть дополнительно подтверждено многократным цитологическим анализом ликвора.

МРТ шейного отдела позвоночника. Лептоменингеальные метастазы (стрелки). Сагиттальная Т1-взвешенная МРТ с контрастированием.
Эпендимомы экстрамедуллярной локализации растут из конуса и конечной нити. По гистологии относятся к миксопапиллярному типу. Составляют около 13% от всех спинальных эпендимом. Диагностируются в возрасте около 40 лет и чуть чаще у мужчин. Хотя относятся к градации 1, встречается диссеминация с током ликвора.
На Т1-взвешенных МРТ поясничного отдела позвоночника эпендимомы изоинтенсивны спинному мозгу. На Т2-взвешенных МРТ они гиперинтенсивны. Обычно хорошо и равномерно контрастируются, хотя встречается и периферический тип усиления. Изредка встречается субарахноидальная диссеминация. Может наблюдаться высокое содержание белка в ликворе, что проявляется повышенным сигналом от него на Т1-взвешенных МРТ. При этом корешков не видно. Описаны при эпендимоме субарахноидальные кровоизлияния с характерными депо гемосидерина по поверхности вовлеченных структур.

МРТ поясничного отдела позвоночника. Миксопапиллярная эпендимома. Т1-взвешенная МРТ после контрастирования. Увеличение.
Ганглионеврома (параганглиома) происходит из клеток автономной нервной системы. Частота составляет 1 случай на 100 тыс. населения. Опухоль может локализоваться в любом месте. Спинальная ганглиневрома обычно имеет экстрадуральный тип роста, но изредка встречается и интрадуральный. Проявляется в возрасте 40 – 50 лет. Чуть чаще наблюдается у мужчин.
На Т1-взвешенных МРТ опухоль изоинтенсивна спинному мозгу. На Т2-взвешенных МРТ она гиперинтенсивна, причем может быть видна фиброзная капсула. Контрастное усиление при МРТ хорошее, но неравномерное. Так как интрадуральная параганглиома локализуется в области конского хвоста и конечной нити отличить ее от эпендимомы по МР признакам невозможно.
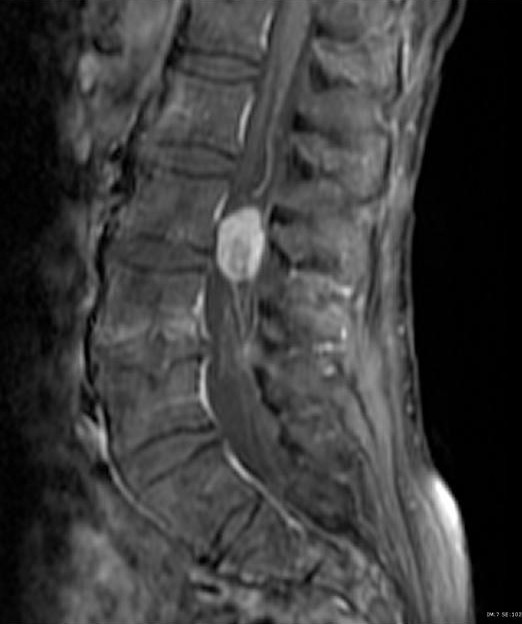
МРТ поясничного отдела позвоночника. Параганглиома конского хвоста. Сагиттальная Т1-взвешенная МРТ после контрастирования.
Интрамедуллярные опухоли составляют 10-20% всех интрадуральных образований. У взрослых интрамедуллярную локализацию имеют астроцитома, миксопапиллярная эпендимома, гемангиобластома и метастазы; у детей – пилоцитарная астроцитома, эпендимома, ганглиоглиома.
Астроцитома составляет 30-50% от интрамедуллярных опухолей. Чаще всего спинальная астроцитома относится к доброкачественному пилоцитарному подтипу (G I-II), низкодифференцированная астроцитома и глиобластома встречаются редко. Обычно наблюдается в детском или среднем возрасте без половой предрасположенности. Типичная локализация – верхнегрудной уровень, но может быть астроцитома шейной и шейно-краниальной локализации. Опухоль растет по длиннику спинного мозга, но встречается и экзофитный тип роста. В поперечной плоскости имеет тенденцию к заднему расположению.
При МРТ обнаруживается вздутие спинного мозга, образование изо- или гипоинтенсивное на Т1-взвешенных МРТ, опухолевый узел, отек и киста могут быть одинаково гиперинтенсивны на Т2-взвешенных МРТ. Иногда киста отличается по сигналу от узла в связи с примесью белка или крови. Узел хорошо контрастируется , часто не имеет четких границ и неоднородный (“пятнистый”) по структуре. Реактивные кисты наблюдаются в 30% случаев, они расположены выше и (или) ниже узла и не контрастируются. Некротические внутриопухолевые кисты контрастируются по периферии, причем при визуализации через 20-30 минут могут контрастироваться целиком.

МРТ шейного отдела позвоночника. Интрамедуллярная астроцитома. СагиттальнаяТ1-взвешенная МРТ с контрастированием.
Эпендимома – вторая после астроцитомы по частоте интрамедуллярная опухоль. Спинальную локализацию имеет треть эпендимом, 2/3 приходится на желудочки головного мозга. Опухоль встречается в любом возрасте, однако пик приходится на средний. Чаще развивается у мужчин. Типичная локализация у взрослых – область конского хвоста и конечной нити, эти эпендимомы относятся к миксопапиллярному подтипу. У детей эпендимомы имеют шейную и шейно-краниальную локализацию. Эпендимомы растут медленно по длиннику спинного мозга, вызывая со временем эрозию ножек и задних отрезков тел позвонков. В аксиальной плоскости расположены центрально, симметрично занимая поперечник спинного мозга. Реактивные кисты наблюдаются в 50% случаев, чаще, чем при астроцитомах.
Также как и астроцитома, эпендимома гипоинтенсивна на Т1-взвешенных МРТ и гиперинтенсивна на Т2-взвешенных МРТ. Однако чаще встречается кровоизлияния, причем обычно по полюсам узла. После контрастирования узел виден как четко очерченный (за счет капсулы) и однородный.
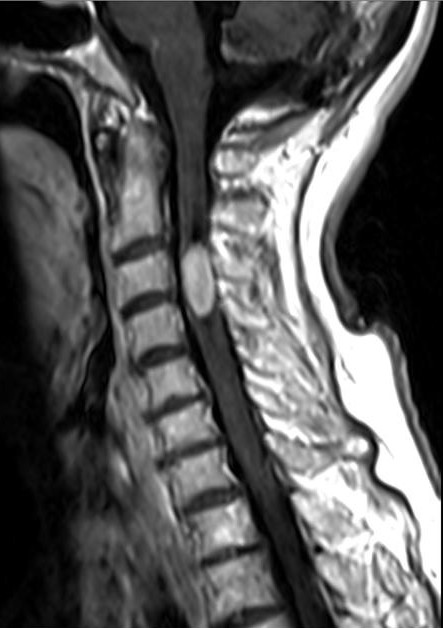
МРТ шейного отдела позвоночника. Эпендимома шейного отдела спинного мозга. Сагиттальная Т1-взвешенная МРТ после контрастирования.
Гемангиобластома наблюдается заметно реже (около 2-6%), чем астроцитома и эпендимома. Встречается чаще в среднем возрасте. Примерно в трети случаев является проявлением болезни Гиппеля – Линдау, тогда она наблюдается у более молодого контингента пациентов и может быть множественной. Спинальная гемангиобластома сопровождается реактивной кистой, по чертам напоминающаю сирингомиелитическую.
При МРТ позвоночника обнаруживается узел изо- или гипоинтенсивный спинному мозгу на Т1-взвешенных МРТ и обширная киста ликворной или несколько повышенной интенсивности сигнала. На Т2-взвешенных МРТ иногда видны расширенные сосуды, особенно вдоль задней поверхности спинного мозга. После МРТ с контрастированием узел становится ярким, четко очерченным.
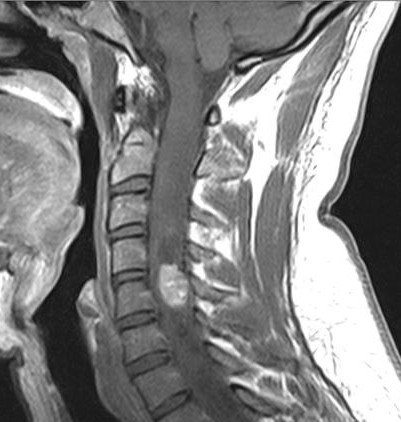
МРТ шейного отдела позвоночника. Интрамедуллярная гемангиобластома. Сагиттальная Т1-взвешенная МРТ после контрастирования.
Метастазы в спинной мозг встречаются очень редко. Из первичного узла они попадают гематогенным путём. Метастазы могут быть одиночными и множественными, иногда сочетаются с метастазами в позвонки.
Спинальная менингиома — это неоплазия позвоночного канала, берущая своё начало в спинномозговых оболочках. Клинически проявляется прогрессирующим корешковым синдромом с переходом в симптоматику половинного и полного поражения поперечника спинного мозга на уровне расположения опухоли. Диагностируется спинальная менингиома по данным неврологического статуса, МРТ позвоночника, гистологического анализа интраоперационно полученного материала. Лечение нейрохирургическое: рекомендовано радикальное удаление, по показаниям возможна стереотаксическая операция. При злокачественном характере менингиома требует дополнительной пред- и/или постоперационной лучевой терапии.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы спинальной менингиомы
- Осложнения
- Диагностика
- Лечение спинальной менингиомы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Спинальная менингиома встречается намного реже аналогичных новообразований головного мозга и занимает 1,2% общего числа менингиом. В структуре первичных опухолей спинного мозга на долю менингиом приходится 15-30%. В большинстве случаев спинальная менингиома является интрадуральной экстрамедуллярной опухолью. По данным клинических наблюдений, специалистами в сфере неврологии и нейрохирургии описаны отдельные экстрадуральные, экстраинтрадуральные менингиомы. В 99% случаев менингиома спинальной локализации представляет собой доброкачественное новообразование. Наиболее частая локализация опухоли (70% случаев) — грудной отдел позвоночника, типично вентролатеральное расположение неоплазии по отношению к длиннику спинного мозга. Больше половины случаев заболевания приходится на пациентов старше 60-летнего возраста. Женщины заболевают в 6-10 раз чаще мужчин.

Причины
Этиофакторы возникновения неоплазии полностью не изучены. Информация о них носит предположительный характер. Наиболее вероятным является мультифакторный механизм развития заболевания. Известные этиологические предпосылки можно разделить на 3 основные группы:
Патогенез
Воздействие выше указанных этиофакторов приводит к изменению основных свойств отдельных клеток мягкой мозговой оболочки спинного мозга. Не уничтоженные противоопухолевой защитой изменённые (атипичные) клетки начинают усиленно делиться, формируясь в неоплазию. Опухолевые клетки имеют более низкую дифференцировку, чем нормальные. В подавляющем большинстве случаев менингиома носит доброкачественный характер. Редко она состоит из крайне низкодифференцированных клеточных структур, обуславливающих злокачественные свойства опухоли.
Морфологически спинальная менингиома представляет собой плотный узел, чаще имеет капсулу. Типичен экстрамедуллярный экспансивный рост новообразования, раздвигающий прилежащие ткани. Первичная клиническая симптоматика обусловлена сдавлением спинномозговых корешков. Спинной мозг поражается вследствие ишемии при компрессии опухолью питающих его сосудов и в результате непосредственного сдавления растущей неоплазией. Компрессия проводящих путей обуславливает появление неврологического дефицита ниже уровня локализации опухоли.
Классификация
По локализации спинальная менингиома бывает шейная, грудная, пояснично-крестцовая. Выделяют неоплазии с экспансивным ростом и с мультицентрическим развитием из нескольких опухолевых очагов. По гистологической структуре менингиома классифицируется на фибробластическую, менинготелиоматозную, псаммоматозную, смешанную, светлоклеточную, папиллярную, хориоидную, рабдоидную. В клинической практике наибольшее распространение получила классификация, учитывающая характер роста, степень злокачественности и прогноз. В соответствии с указанными критериями выделяют 3 основных варианта спинальных менингиом:
Симптомы спинальной менингиомы
Характерно длительное субклиническое течение, обусловленное малыми размерами и медленным увеличением неоплазии. Клинически заболевание дебютирует симптоматикой классического корешкового синдрома. Сперва появляются симптомы раздражения спинномозгового корешка (интенсивная иррадиирующая боль, парестезии). В последующем интенсивность болевого синдрома падает, появляется и нарастает неврологический дефицит (снижение чувствительности, мышечная слабость, гипорефлексия), связанный с выпадением функции сдавленного опухолью корешка. Указанные клинические проявления локализуются в зоне иннервации поражённого корешка.
Спинальная неоплазия грудного отдела способна давать симптоматику, имитирующую поражение соматических органов. При локализации опухоли на уровне нижних грудных сегментов возникают боли в эпигастрии, напоминающие проявления гастрита, опоясывающие боли, характерные для острого панкреатита. При левостороннем расположении образования возникает кардиалгия, требующая дифференцировки от стенокардии. Корешковая стадия опухоли длится от нескольких месяцев до пяти лет.
По мере роста спинальная менингиома вызывает сдавление спинного мозга, манифестирующее синдромом Броун-Секара. Ниже уровня расположения неоплазии в гомолатеральной половине тела наблюдается центральный парез и выпадение глубокой чувствительности, в контрлатеральной — поверхностная гипестезия. Неврологический дефицит быстро нарастает, приобретает симметричный характер с симптомами полного поражения спинального поперечника. Ниже уровня поражения отмечается грубый центральный парез, выраженная тотальная гипестезия, трофические расстройства; нарушается произвольный контроль функции тазовых органов.
Осложнения
С течением времени компрессия спинного мозга приводит к дегенерации и гибели его нейронов, атрофии нервных волокон проводящих путей. Возникший неврологический дефицит приобретает необратимый характер, даже после удаления опухоли больной остаётся инвалидом. На уровне поражения возникают мышечные атрофии, ниже спастическое повышение мышечного тонуса приводит к развитию контрактур суставов. Трофические расстройства в денервированных тканях сопровождаются понижением защитной функции кожных покровов, что сопровождается их лёгким травмированием и затруднённой регенерацией. Указанные изменения благоприятствуют инфицированию с проникновением инфекционных агентов в кровоток, развитием сепсиса. Нарушения тазовых органов требуют постоянной катетеризации мочевого пузыря, что повышает риск инфицирования с возникновением уретрита, цистита, восходящего пиелонефрита. Наиболее опасным осложнением злокачественных менингиом является метастазирование.
Диагностика
- Осмотр невролога. В неврологическом статусе в зависимости от стадии и локализации процесса определяются корешковые нарушения чувствительности, центральный моно-, геми-, пара- или тетрапарез, диссоциация Броун-Секара, тотальное выпадение чувствительности и т. п. Результаты осмотра невролога позволяют предположить уровень и распространённость поражения.
- Спинальная МРТ. Является основным методом диагностики неоплазии. МРТ позвоночника помогает определить размер, точное расположение, характер роста образования, степень спинальной компрессии. При наличии противопоказаний к магнитно-резонансным исследованиям проводится КТ-миелография.
- Гистологическое исследование. Осуществляется гистология операционного материала, в сомнительных случаях — интраоперационное исследование. Микроскопический и гистохимический анализ делает возможной точную морфологическую верификацию опухоли, позволяет установить окончательный диагноз.
Спинальная опухоль дифференцируется от радикулита, межпозвоночной грыжи, невриномы спинномозгового корешка, гематомы, миелита, сирингомиелии. При расположении в грудном отделе возникает необходимость в исключении гастродуоденита, острого живота, ишемической болезни сердца. В ходе МРТ менингиома требует дифференциации от прочих экстрамедуллярных спинальных опухолей: нейрофибромы, липомы, гемангиомы, хондромы.
Лечение спинальной менингиомы
Наиболее приемлемым способом лечения выступает радикальное удаление опухолевого образования. Выбор лечебной тактики осуществляется нейрохирургом в соответствии с локализацией, характером и распространённостью процесса, общесоматическим состоянием пациента. Выделяют 3 основные методики лечения:
- Открытая операция. Проводится радикальное удаление менингиомы с применением микрохирургической техники. Доступом к опухоли является ламинэктомия. Для предупреждения рецидива важное значение имеет полное удаление опухолевых тканей. С целью повышения радикальности операции предварительно выполняют эмболизацию питающих менингиому сосудов.
- Стереотаксическая хирургия. Менингиома подвергается дистанционному, точно направленному облучению ионизирующим (гамманож) или рентгеновским (кибернож) излучением. Стереотаксическое удаление — наиболее щадящая методика, не требующая разреза, минимизирующая воздействие на окружающие ткани. Ограничивает её применение высокий процент рецидивирования.
- Противоопухолевая терапия. Лучевая терапия назначается послеоперационно или паллиативно при невозможности полного удаления новообразования, злокачественном процессе. Дозиметрическое планирование проводится радиологом в индивидуальном порядке.
Прогноз и профилактика
Спинальная менингиома имеет преимущественно благоприятный прогноз. После радикального хирургического лечения опухолей I типа риск рецидивирования составляет 15%. Поздняя диагностика и лечение усугубляют неблагополучный прогноз, поскольку приводят к формированию необратимых изменений, инвалидизации пациента. Специфическая профилактика не разработана, общие предупредительные меры сводятся к ограничению неблагоприятных онкогенных воздействий. Вторичная профилактика направлена на ранее выявление рецидивов, включает регулярное наблюдение пациента нейрохирургом, проведение контрольных МРТ.
Читайте также:

