Менингиома мосто-мозжечкового угла мрт
а) Определение:
• Доброкачественное неинкапсулированное новообразование, возникающее из менинготелиальных арахноидальных клеток твердой мозговой оболочки в области мостомозжечкового угла и внутреннего слухового прохода (ММУ-ВСП)
б) Визуализация:
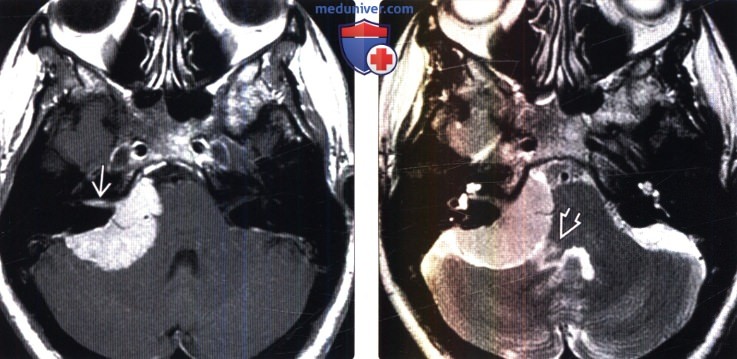
(Слева) МРТ, постконтрастное Т1 -ВИ, аксиальный срез: крупная менингиома ММУ с ВСП компонентом. Такая интенсивность контрастирования обычно говорит о опухоли, а не о реакции твердой мозговой оболочки.
(Справа) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента определяется гиперинтенсивная область в прилежащей средней ножке мозжечка. Вероятна пиальная инвазия менингиомы. Такие МР признаки являются предикторами высокого риска осложнений при хирургическом удалении.
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастированием, ориентированная на исследование задней черепной ямки
о КТ исследование в костном окне, если при МРТ появляются подозрения на костную инвазию
• Совет по протоколу исследования:
о МРТ всего мозга с получением Т2-ВИ ± FLAIR-лучший способ визуализации отека мозга
в) Дифференциальная диагностика менингиомы мостомозжечкового угла и внутреннего слухового прохода (ММУ-ВСП):
1. Вестибулярная шваннома:
• Первично интраканаликулярное образование, которое может вызывать расширение ММУ
• Может имитироваться интраканаликулярной менингиомой
2. Эпидермоидная киста, ММУ-ВСП:
• Внедряющееся в окружающие структуры объемное образование, имеющее сигнал, схожий с сигналом от СМЖ на МРТ
• Характерен высокий сигнал на ДВИ
3. Метастазы в твердую мозговую оболочку, ММУ-ВСП:
• Могут быть двусторонними при локализации в области ММУ
• Мультифокальное поражение твердой мозговой оболочки
4. Саркоидоз, ММУ-ВСП:
• Часто мультифокальные очаги с основанием в твердой мозговой оболочке
• Оцените вовлеченность стебля гипофиза
5. Идиопатическая воспалительная псевдоопухоль:
• Диффузное или фокальное утолщение твердой мозговой оболочки
• Вовлечение ММУ наблюдается редко
г) Патология:
2. Стадирование и классификация менингиомы мостомозжечкового угла и внутреннего слухового прохода (ММУ-ВСП):
• Классификация ВОЗ по степени злокачественонсти (grade I-III):
о Типичная менингиома (grade I, доброкачественная) = 90%
о Атипичная менингиома (grade II) = 9%
о Злокачественная (анапластическая) менингиома (grade III) = 1 %
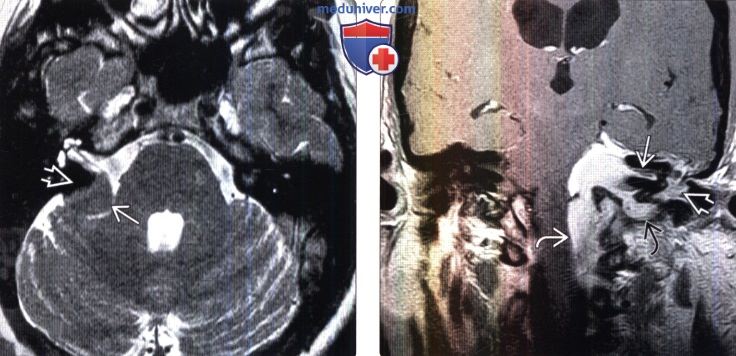
(Слева) МРТ, Т2-ВИ, аксиальный срез: менингиома В с интенсивностью сигнала, соответствующей серому веществу. Образование примыкает к задней стенке височной кости. Обратите внимание на подлежащий участок гипоинтенсивного сигнала, соответствующий гиперостозу кости Несмотря на то, что опухоль примыкает к ЧН VII-VIII вдоль заднего края внутреннего слухового отверстия, жалобы на потерю слуха отсутствуют.
(Справа) МРТ, постконтрастное Т1 -ВИ, корональный срез: в области ММУ определяется крупная контраст-руемая менингиома. ВСП, среднее ухо и яремное отверстие заполнены опухолевой массой. Опухоль распространяется через большое затылочное отверстие.
д) Клиническая картина:
1. Проявления менингиомы мостомозжечкового угла и внутреннего слухового прохода (ММУ-ВСП):
• Наиболее частые признаки/симптомы:
о Случайная находка при МРТ головного мозга
о
Редактор: Искандер Милевски. Дата публикации: 11.5.2019
- внемозговая опухоль
- компьютерная томография
- магнитно-резонансная томография
Менингиомы являются наиболее часто встречаемыми внутричерепными опухолями. Они составляют примерно 38% интракраниальных опухолей у женщин и 20% у мужчин [1]. Менингиомы также являются наиболее частыми экстра-аксиальными опухолями центральной нервной системы мезодермального или менингиальноего происхождения. Они чаще встречаются у женщин чем у мужчин и обычно диагностируют после 30 лет [2], [3], [4], [5], [6].
Современные диагностические исследования, такие как компьютерная и магнитно-резонансная томография, позволяють получить информацию для успешного хирургического вмешательства и тотального удаления опухоли. Визуализация дает информацию о локализации, вовлечении твердой мозговой оболочки, выраженности отека, дислокации важных структур головного мозга и сосудов [7], а так же полезна в планировании подхода к оперативному лечению для положительного исхода [8], [9].
Нейрорадиологи и нейрохирурги должны знать как типичные так и атипичные проявления визуализации менингиом, поскольку существует корреляция данных визуализации с гистологическими типами опухолей.
Всемирная организация здравоохрнения (ВОЗ) разделяет менингиомы на 15 подтипов в 3 основных категориях по степени злокачественности:
* I степень (типичные или доброкачественные), встречаются в 88-94% случаев
* II степень (атипичные), встречаются в 5-7% случаев
* III степень (анапластические или злокачественные), встречаются в 1-2% случаев
Существенными факторами в прогнозе развития рецидива являются атипичный и злокачественныий типы при гистологическом исследовании и гетерогенное контрастное усиление при компьютерной томографии.
Компьютерная томография является часто используемой модальностью в диагностике и ведении менингиом 23. Типичные признаки менингиомы включают четкие границы и гладкие контуры экстра-аксиального образования, прилежащего к твердой мозговой оболочке.
Около 70-75% менингиом имеют повышенную плотность относительно прилежащей мозговой паренхимы, до 25% изоденсивны. Редкая группа менингиом (липобластный подтип) содержат жир и таким образом гипоинтенсивные.
Обызвествления являются другой частой находкой, встречаются примерно в 20-25% случаев. Кальцификаты могут быть узловыми, точечными или может встречаться полное обызвествление.
Вазогенный отек, часто проявляется в виде гипоинтенсивности белого вещества - так называемый, пальцевидный отек. Однако, в половине случаев, поскольку опухоль растёт медленно, отек отсутствует.
КТ имеет преимущество над МРТ в изучении изменений костей [24]. У 15-20% пациентов встречается гиперостоз подлежащей кости. Может наблюдаться гиперваскуляризация участка кости который прилегает к менингиоме, в виде расширения, изменения направления и формы сосудистых борозд, каналов и венозных отверстий, углубления ямок пахионовых грануляций.
К редким изменениям в менингиомах относят кровоизлияние в опухоль, формирование кист и некроза. Кистозный компонент менингиомы может располагаться в опухоли или между опухолью и прилежащим мозгом.
Применение внутривенного контрастирования при обследовании помогает более чем в 90% случаев, позволяя визуализировать интенсивное гомогенное контрастное усиление опухоли. Гетерогенное контрастное усиление может быть результатом некроза или в редких случаях кровоизлияния в опухоль.
В исследованиях Steinhoff узловое контрастное усиление отмечено в 97% случаев, смешенное гетерогенное в 0.5%, и кольцевидное в 1.5% [25]. В исследованиях Naidich, контрастное усиление опухоли по узловому и гомогеннуму тип отмечено в 70% случаев, гетерогенное в 24%, кольцевидное в 2% [26].
Около 90% менингиом визуализируется при компьютерной томографии. Главная роль КТ исследования, в отличии от МРТ, способность выявить кальцификаты и изменения прилежащеих костей.
Атипичная КТ картина при менингиомах является основной причиной дооперационного неправильного диагноза. Менингиомы задней черепной ямки могут быть пропущены при компьютерной томографии. Компьютерная томография может не выявить кистозных изменений. Ложно-негативные результаты могут быть получены при кистозных изменениях головного мозга на фоне менингиомы. Ложно-положительные результаты встречаются при наличии крупных обызвествлений твердой мозговой оболочки, которые могут симулировать данную патологию.
МРТ с гадолинем является лучшей модальностью для обследования при менингиомах. Важным преимуществом МРТ при визуализации менингиом является лучшее контрастное разрешение различных типов тканей, возможность многоплоскостного сканирования и возможность построения 3-D реконструкций [18,19,27,28].
МРТ позволяет исследовать васкуляризацию опухоли, прилежащие артерии, инвазию венозных синусов и отношение опухоли к окружающим структурам. Данная модальность имеет преимущество в визуализации юкстоселлярной области и задней черепной ямки, а так же позволяет визуализировать редко встречающуюся диссименацию опухоли по спинномозговой жидкости [29,30,31].
На нативных Т1 взвешенных изображениях большинство менингиом имеет одинаковую интенсивность МР сигнала с кортикальным серым веществом. Фиброматозные менингиомы могут иметь более гипоинтенсивный сигнал, по отношению к коре головного мозга. Т1 взвешенные изображения могут быть использованы для оценки некроза, наличия кист и продуктов распада гемоглобина.
На Т2 взвешенных изображениях интенсивность МР сигнала вариабельна. Т2 взвешенные изображения полезны в оценке некроза, наличия кист и продуктов распада гемоглобина. Кроме того данные последовательности полезны для визуализации цереброспинальной жидкости между опухолью и мозговой паренхимой, подтверждая экстра-аксиальную локализацию. Гиперинтенсивность на Т2 взвешенных изображениях указывает на мягкую консистенцию опухоли и микронеоваскуляризацию, что более часто встречается при агрессивных, ангиобластических или менингеэндотельиалных типах опухоли. Т2 взвешенный сигнал больше коррелирует с гистологическим строением и консистенцией менингиомы. В целом, низко-интенсивный сигнал от опухоли указывает на более фиброзный и плотный тип (напр. фибробластическая (переходная) менингиома), в то время как высокоинтенсивные части указывают на мягкую плотность (напр. ангиобластическая менингиома (гемангиэндотелиома)) [32,33,34].
Последовательности инверсии - восстановление спинного эха (flair) полезны в оценке сопутствующего отека, а так же в визуализации характерного для данной патологии признака дурального хвоста. Дуральный хвост представляет утолщение и контрастное усиление твердой мозговой оболочки в области прикрепления опухоли. Данный признак встречается при 65% менингиом и в 15% при прочих опухолях. Хотя данный признак не специфичен только для менингиом, он позволяет с большой достоверностью предположить правильный диагноз.
При МРТ и КТ менингиомы имеют схожий паттерн усиления после введения контрастного препарата. Интенсивное контрастное усиление после введения препаратов гадолиния встречается более чем в 85% опухолей. Кольцевидный паттерн может представлять капсулу опухоли. Препараты гадолиния позволяют лучше визуализировать бляшковидные менингиомы, чем не усиленные последовательности.
Гистологические подтипы менингиом могут иметь разные проявления при МРТ и по этому использования МРТ недостаточно для гистологического диагноза. Большинство менингиом можно диагностировать с помощью обычной МРТ [18, 19, 35, 36, 37, 38, 39, 40, 41, 42, 43, 44]. Тем не менее, нетипичные признаки могут привести к затруднениям в диагностике.
Чтобы помочь в дифференциальной диагностике менингиом от других имитирующих опухолей была изучена возможность использования МР-спектроскопии. Исследования последовательно демонстрировали повышение уровней аланина, холина, глутамат-глутаминового комплекса и снижение уровней N-ацетиласпартата и креатина [45]. В частности, были зарегистрированы повышенные интенсивности сигнала от глутамина на уровне 3,8 ppm и аланина на 1,48 ppm [46]. Уровни лактата и липидов хорошо коррелируют с злокачественностью глиом и метастазов, но остаются спорными при оценке менингиом. Низкие уровни миоинозита и креатина характерны для менингиом [47].
Измеряемый коэффициент диффузии у менингиом как правило, ниже, чем при высоко-дифференцированных опухолях. Гиперваскуляризированные менингиомы демонстрируют повышенную перфузию [1]. Измеряемый коэффициент диффузии 0.85 при использовании ДВИ позволяет дифференцировать менингиомы I степени, от опухолей II и III степени. В исследовании ВОЗ 389 пациентов, I степень была диагностирована в 271 случае (69,7%), II у 103 пациентов (26,5%) и III у 15 пациентов (3,9%) [10].
В целом, чувствительность и специфичность МРТ в диагностике менингиом является высокой.
Данная версия публикации (декабрь 2016) является переводом статьи Omar Islam, James G Smirniotopoulos и др. Brain Meningioma Imaging.

Общие сведения
Менингиомами называют опухоли оболочек головного и спинного мозга. Краткое рассмотрение строение оболочек головного мозга поможет в дальнейшем разобраться в локализации опухолей. Мозг покрывают три оболочки — твердая, паутинная (она называется арахноидальная) и мягкая (сосудистая). Твердая оболочка — это плотная соединительная ткань, наружная поверхность которой прилежит к костям черепа, а внутренняя поверхность обращена к мозгу и выстлана паутинной.
Последняя прозрачная, тонкая и в ней отсутствуют сосуды. Особенностью паутинной оболочки являются грануляции (пахионовы грануляции) — это выросты в виде круглых телец. Пахионовы грануляции расположены группами и хорошо развиты в области верхнего сагиттального синуса. Они служат для оттока ликвора в кровеносное русло. Паутинная оболочка не заходит в борозды мозга, а обволакивает мозг снаружи. Именно из грануляций происходят опухоли оболочки. Мягкая оболочка непосредственно прилегает к мозгу и заходит во все его борозды. В толще мягкой оболочки проходят кровеносные сосуды.
Менингиомы в 90% случаев — это доброкачественные опухоли и чаще исходят из клеток арахноидальной оболочки, значительно реже — из мягкой оболочки. Отличаются медленным ростом и представляют собой отграниченный узел, часто спаянный с твёрдой оболочкой. Размер опухоли составляет несколько миллиметров, иногда достигает 10-15 см. Расположены они чаще вдоль основания черепа, над выпуклостями возле венозных синусов, а также в задней ямке. Характерным является то, что это вне мозговые образования — они не прорастают в вещество самого мозга, но сдавливают его и могут поражать кости черепа, расположенные рядом. Одиночные менингиомы являются классической нейрохирургической патологией, но могут развиваться и множественные, которые часто сложны для лечения. Данное заболевание чаще встречается у женщин, возникает в возрасте 40-60 лет и заболеваемость возрастает с возрастом. У женщин менингиома с локализацией в головном мозге отмечается в 2 раза чаще, а спинного мозга — в 4 раза. Данное доброкачественное новообразование мозговых оболочек имеет код по мкб-10 D32.

Патогенез
Арахноидальные клетки в опухоли представлены скоплениями до 10 слоев клеток и формируют наружный слой паутинной оболочки и грануляции. Процесс гиперплазии паутинной оболочки плохо изучен, но, возможно, он является стадией, которая предшествует образованию опухоли. Чаще он связан с провоцирующим событием — травма, кровотечение, воспаление, химическое раздражение. Другими провоцирующими процессами являются: пролиферация сосудов и образование рубцовой ткани. Так, утолщенная твердая оболочка мозга, расположенная на границе менингиомы, представлена обильно снабженный сосудами участок твердой оболочки. Стимуляция же роста опухоли связана с инактивацией белков из семейства белка 4.1. Генетические изменения при атипичных менингиомах характеризуются потерями в хромосомах в области 1p, 10, 6q, 14q, 18q, однако значимые гены неизвестны. Если рассматривать анапластические опухоли, то они проявляют более сложные генетические нарушения.
Классификация
Большей частью менингиомы являются доброкачественными, но и определенная часть — это злокачественные. По степени агрессивности подразделяют они подразделяются на:
- типичные;
- атипичные;
- злокачественные (анапластические).
Типичные менингиомы по гистологическому строению подразделяются на 13 вариантов. Они могут прорастать в кость, мягкие ткани, твердую оболочку, пазухи носа, но это не является признаком злокачественной стадии.
Атипичные имеют агрессивный рост и повышенную способностью к рецидивированию после операций.
Третий тип — самые злокачественные (менингосаркомы). Они могут прорастать в вещество мозга, кости черепа и часто метастазируют в различные органы. Анапластические опухоли встречаются редко и являются высокоагрессивными. Чаще локализуются в области турецкого седла, полушарий и парасагиттально. При лечении атипичных и злокачественных форм в дополнение к хирургической операции используют лучевую терапию.
В зависимости от расположения различают следующие виды менингиом:
- Парасагиттальная. Регистрируется в 30% случаев. Она располагается в зоне саггитального синуса и области серповидного отростка.
- Фалькс менингиома располагается в различных отделах твердой мозговой оболочки, которая в виде серпа (falx cerebri) заходит в щель мозга между полушариями. Начинается оболочка от решетчатой кости, проходит назад и переходит в намет мозжечка. Фалькс образование проявляется судорогами. По мере развития патологии может наступить парализация ног и нарушение работоспособности органов в области таза.
- Внутриорбитальная.
- Намета мозжечка. Редкая опухоль, основным методом хирургического лечения является полная резекция. Сразу после операции у многих больных ухудшается функциональное состояние, но через две недели восстанавливается.
- Менингиома бугорка турецкого седла. Опухоли этой локализации составляют до 10% всех менингиом. Распространенной локализацией является хиазмальная борозда (впереди от бугорка) и диафрагма турецкого седла. В большинстве случаев менингиомы располагаются над турецким седлом, в непосредственной близости к зрительным нервам, смещая хиазму (перекрест) зрительных нервов кзади. В 67-77% случаев отмечается прорастание менингиом в зрительный канал. Оперативное лечение образований бугорка турецкого седла — сложная задача, поскольку опухоль расположена глубоко и близко к важным нервным образованиям и сосудам. Во время операции стремятся к максимальному сохранению зрения и функции гипофиза. Эти опухоли удаляют транскраниальным доступом (через череп). Однако удалить опухоль из зрительного канала очень сложно. Поэтому рассматривается возможность применения аппарата КиберНож или аппарата Новалис (можно удалять опухоли до 3 см, имеющие точные границы).
- Конвекситальная менингиома располагается в выпуклой части полушарий и встречается в 60% случаев. Может локализоваться в области лобной, затылочной, височной и теменной кости. Чаще встречается в лобной области. Конвекситальная опухоль характеризуется быстрым ростом и признаками злокачественности. В связи с этим по злокачественности выделяют 3 типа менингиом. I тип — это доброкачественные, мелкие, медленнорастущие (не более 1-2 мм в год). Наибольший размер новообразования не более 50 мм. От здоровых клеток образование отделено капсулой, что снижает риск рецидива новообразования после операции и имеется возможность полностью выздороветь. Опухоли II типа быстро увеличиваются, в них изменена структура клеток, а это повышает возможность рецидива. Опухоли III типа протекают с выраженными клиническими симптомами, поскольку их размер более 50 мм. Отмечается разрастание метастаз в органы и почти 100% вероятность рецидива после операции через 2-3 года.
Если рассматривать экстрамедулярные опухоли спинного мозга, то нужно отметить, что они исходят из твердой оболочки и могут располагаться под ней (субдуральные) и над оболочкой. Субдуральные опухоли встречаются в 2,5 раза чаще.
Менингиома позвоночника характеризуется ранним появлением корешковых болей, расстройствами чувствительности в зоне иннервации корешков, а также снижением/исчезновением рефлексов (сухожильных, кожных и периостальных). Также отмечаются локальные парезы и атрофия мышц в соответствии с поражением корешка позвоночника. Эти симптомы появляются постепенно по мере сдавления спинного мозга — сначала боли, парестезии и расстройства чувствительности, потом парезы на стороне поражения (синдром Броун-Секара при сдавлении спинного мозга с одной стороны). Со времени происходит сдавление всего поперечника мозга и появляется парапарез. Снижение силы в руках или ногах вначале проявляются в дистальных отделах и потом поднимаются вверх. Спинальная МРТ точно визуализирует спинной мозг, нервы, размеры и локализацию опухоли. Удаление опухолей показано на всех стадиях и сразу после установления диагноза. Удалять их несложно, но они могут рецидивировать.
Причины
Достоверно не установлено, что стимулирует рост менингиом, но предполагается, что это может быть совокупность причин:
- Генетическая предрасположенность. Выявлен генетический дефект в 22 хромосоме (моносомия).
- Рентгеновское облучение кожи головы. Радиотерапия стригущего лишая малыми дозами, которые получал ребенок в детстве.
- Воздействие магнитных полей.
- Облучение при лечении онкологических заболеваний.
- Травма головы.
- Туморогенная роль гормонов. Это подтверждается тем, что имеется склонность к увеличению опухоли в лютеиновую фазу менструального цикла и при беременности. В менингиомах обнаружены рецепторы стероидных и нестероидных гормонов.
- Инфекции мозга и неадекватное их лечение.
- Употребление большого количества нитратов.
- Неблагоприятные экологические факторы.
- В группу повышенного риска входят лица, которые имели онкологические заболевания.
Симптомы
Длительное время опухоль протекает без симптомов, а потом они нарастают постепенно по мере ее роста. Все симптомы можно разделить на общемозговые, связанные с повышенным внутричерепным давлением, и местные, которые обусловлены давлением опухоли на близлежащие анатомические образования, что проявляется специфическими симптомами.
Из общемозговых признаков можно назвать:
- головную боль, которая нарастает со временем, может усиливаться ночью и после сна;
- тошнота и рвота.
Очаговые симптомы проявляются нарушением/выпадением функции, за которую ответственен участок головного мозга, сдавленный опухолью:
- При локализации в основании черепа возможны зрительные нарушения.
- При парасаггитальных опухолях — эпиприступы и психические нарушения, а при парацентральных локализациях нарушение мочеиспускания и слабость в ногах.
- Локализация в задней черепной ямке сопровождается нарушениями координации.
- Расположение опухоли под навесом мозжечка проявляется судорогам и гемипарезом.
- При менингиоме бугорка турецкого седла развивается снижение зрения (с одной стороны или с двух) и слепота. Зрение ухудшается медленно — в течение 3-4 лет, а иногда и более длительно. Большей частью они понижается на одном глазу, а потом и на другом. Поскольку процесс снижения зрения не затрагивает сразу оба глаза, наблюдается значительная разница в остроте зрения двух глаз. Прогрессирующее снижение является показанием к операции, которая помогает его сохранить, а в некоторых случаях и улучшить. При росте опухоль оказывает давление на зрительные нервы, вызывая их атрофию. Достигнув больших размеров, вызывает изменения со стороны турецкого седла, а при давлении на гипофиз и гипоталамическую область — эндокринные расстройства.
- Ольфакторная опухоль проявляется нарушением обоняния.
- При локализации в области височной доли появляются эпилептические припадки, нарушения речи и слуха.
- Опухоли, расположенные по срединной линии, становятся причиной деменции у пожилых лиц.
- Опухоль в области крыла основной кости проявляется двоением в глазах и глазодвигательными нарушениями.
- Менингиомы области орбиты протекают с экзофтальмом (пучеглазие) и снижением зрения.
- Симптомы конвекситальной менингиомы теменной области включают нарушения координации движений и ассоциативного мышления. Также появляются приступы эпилепсии и психические расстройства. Больной теряет элементарные навыки (завязывание шнурков или приготовление пищи) и не может на ощупь определять предметы.
- При размещении опухоли в лобной области появляются психоэмоциональные нарушения: апатия, рассеянность, отсутствие инициативы. Со временем состояние ухудшается и у больных появляется раздражительность, депрессия и даже галлюцинации. Кроме этого, появляется нарушение речи и слабость в конечностях.
- При опухолях затылочной области утрачивается способность оценивать предмет зрительно (зрительная агнозия).
- При менингиомах позвоночника больных беспокоят локальные боли в позвоночнике в месте локализации опухоли. При локализации ее в шейном отделе боль иррадиирует в руки, а при опухолевом процессе в грудном отделе — отдают в грудную клетку. Если менингиома располагается в поясничном отделе боль отдает в ноги. При прогрессирующем сдавливании спинного мозга отмечаются онемение, расстройства мочеиспускания, нарушение походки, также возможен паралич.
Анализы и диагностика
Ведущим методом исследования является магнитно-резонансная томография, которая дает картину патологии с разных ракурсов, размер образования и степень поражения близлежащих анатомических структур.
Компьютерная томография мозга и КТ-ангиография с контрастированием являются дополнительными методами обследования. КТ-ангиография определяет сосуды, питающие опухоль, что важно знать, если предстоит операция. При интенсивном кровоснабжении есть риск интраоперационной кровопотери во время операции, поэтому сначала проводится эмболизация сосудов микроэмболами.
Стереотаксическая биопсия с целью получения образцов патологической ткани редко проводится при менингиомах — только в случае, если есть сомнения в отношении диагноза и злокачественности образования. Биопсия имеет решающее значение для выбора тактики лечения. Под местной анестезией к голове больного винтами фиксируется стереотаксическая рама. Затем проводится МРТ мозга с внутривенным контрастированием, что повышает информативность при биопсии. С помощью специальной программы проводятся математические расчеты, по которым определяют целевую точку биопсии. По координатам на координирующей раме собирается стереотаксическая система. Биопсию проводят под местной анестезией: выполняют разрез, делают фрезевое отверстие, разрезают твердую оболочку мозга. Устанавливается стереотаксическая дуга и пункционной иглой с режущим механизмом выполняют 2-3 биопсии на разной глубине.
Лечение менингиомы головного мозга
При данном заболевании не всегда необходимо хирургическое вмешательство. Так, на ранних стадиях развития опухоли, когда симптомы отсутствуют или не выражены, принимается решение о динамическом наблюдении. С этой целью больному рекомендуется проведение МРТ раз в полгода. Часто нейрохирургическое вмешательство откладывают при:
- крупных опухолях;
- связи их с кровеносными сосудами;
- близком расположении к жизненно важным отделам мозга (ствол мозга).
При наличии жалоб и в случае, когда операция противопоказана, проводится консервативная терапия, которая предусматривает:
- устранение отека мозга;
- устранение воспалительных процессов, если они есть (назначаются глюкокортикостероиды);
- борьбу с судорогами (применяются антиконвульсанты).
Симптоматические или растущие опухоли необходимо удалять. Если их расположение не позволяет удалить полностью или по общему состоянию больного нельзя провести микрохирургическое вмешательство, применяется лечение менингиомы головного мозга без операции — бесконтактное высокоточное радиохирургическое лечение на системе Гамма-нож. Также без операции возможно лечение с помощью роботизированной системы КиберНож, в которой проводится локальное воздействие ионизирующим излучением, разрушающим клетки опухоли. Чем меньше размер опухоли, тем эффективнее лечение на системе КиберНож, которая считается мировым стандартом лечения. Стоимость лечения в Москве зависит от вида нейрохирургической операции и колеблется в переделах 105000-240000 рублей.
Лечение менингиомы головного мозга народными средствами сомнительно, поскольку лекарственных растений, излечивающих доброкачественные и злокачественные опухоли, нет. Безусловно, каждый может попробовать предпринять лечение народными средствами и периодически делать контрольную МРТ. Из народных средств наиболее распространёнными являются отвар цветов каштана, картофеля (учитывать, что они ядовиты), омелы белой (также ядовиты), спиртовые настойки корня дуба, барбариса и барвинка. Врачи скептически относятся к подобным методам лечения, поскольку нет доказательств их эффективности.
С чем можно спутать фалькс-менингиому головного мозга
- Шваннома, пахименингит (если опухолевидное образование имеет небольшие размеры), а также менее вероятные эпендимома и астроцитома.
КТ и МРТ признаки опухоли мостомозжечкового угла
- На КТ при менингиоме головного мозга нередко выявляют очаги обызвествления и гиперостоз в соседних костных структурах.
- В представленном ниже случае, несмотря на субъективное улучшение слуха, подтвержденное при аудиометрии, исследование слуховых вызванных потенциалов показало тяжелое ретрокохлеарное поражение - последствия и прогноз после операции удаления менингиомы головного мозга.
- Менингиома головного мозга может образоваться в области внутреннего слухового прохода, но это наблюдается очень редко.
- Обычно менингиома головного мозга локализуется в области мостомозжечкового угла и вдается во внутренний слуховой проход, как в данном случае – от этого и зависят последствия и прогноз после операции удаления менингиомы головного мозга.
- Рост опухоли мостомозжечкового угла вызывает расширение внутреннего слухового прохода – показания к операции по удалению менингиомы, в то время как развитие гиперостоза приводит к его сужению.
- Утолщение твердой мозговой оболочки как реакция на опухоль мостомозжечкового угла характерна для менингиомы, но не является ее патогномоничным симптомом, но влияет на последствия и прогноз после операции удаления менингиомы головного мозга.

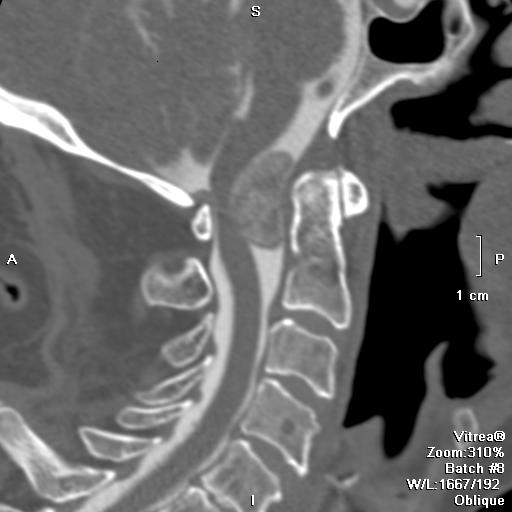
Женщина 35 лет, у которой в период беременности внезапно появились глухота на левое ухо и чувство онемения левой половины лица.
КТ в горизонтальной проекции. Незадолго до рождения ребенка при КТ без введения КС было выявлено опухолевидное образование в области левого мостомозжечкового угла (1). Внутренний слуховой проход имел нормальные размеры. На правой стороне патологии не выявлено. После рождения ребенка слух у пациентки полностью восстановился. Тем не менее, для уточнения диагноза была выполнена МРТ.

МРТ: Т2-взвешенное изображение в горизонтальной проекции. На МРТ видно опухолевидное образование в области мостомозжечкового угла (1), которое примыкает к стволу мозга (2), сильно выдается кпереди и частично заходит во внутренний слуховой проход.

МРТ: Т1 -взвешенное изображение в горизонтальной проекции после введения препарата гадолиния. Выраженное усиление интенсивности сигнала от опухоли, а также от твердой мозговой оболочки кзади от нее (1) в результате накопления КС. Чувствительные расстройства можно объяснить компрессией тройничного нерва опухолью. На противоположной стороне отчетливо прослеживается начало тройничного нерва в месте отхождения его от ствола мозга (2). Слева на стороне поражения это место полностью занято опухолью, которая вдается в меккелеву полость (3).
Читайте также:

