Лимфома беркитта лабораторная диагностика
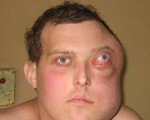
Лимфома Беркитта – опухоль высокой степени злокачественности, относящаяся к группе неходжкинских лимфом. Первичный очаг может локализоваться не только в лимфоузлах, но и в различных органах и тканях: в костях лицевого скелета, желудке, кишечнике, молочных железах и т. д. Характерен агрессивный местный рост и быстрое метастазирование. Лимфома Беркитта проявляется деформацией лица и костей скелета, лихорадкой, желтухой, диспепсией и неврологическими расстройствами. Диагноз выставляют на основании осмотра, данных биопсии и других исследований. Лечение – химиотерапия, лучевая терапия, хирургические операции.
- Этиология и патогенез
- Симптомы лимфомы Беркитта
- Диагностика
- Лечение лимфомы Беркитта
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Лимфома Беркитта – крайне агрессивное злокачественное новообразование, преимущественно экстранодальной локализации; разновидность В-клеточных лимфом. Быстро распространяется за пределы лимфатической системы, после чего в процесс вовлекаются внутренние органы, ЦНС и костный мозг. Эндемическая форма лимфомы Беркитта составляет около 80% от общего количества случаев заболевания, спорадическая – около 20%. Эндемической формой преимущественно страдают дети, проживающие в Южной Африке и Новой Гвинее. Пик заболеваемости приходится на возраст 4-7 лет, болезнь вдвое чаще обнаруживается у мальчиков.
Спорадическая форма лимфомы Беркитта выявляется в разных странах мира, составляет чуть больше 1% от общего количества лимфом, диагностируемых в США и странах Западной Европы. Средний возраст пациентов около 30 лет, соотношение мужчин и женщин – 2,5:1. Обе формы лимфомы Беркитта нередко возникают на фоне СПИДа. Большинство пациентов инфицированы вирусом Эпштейна-Барр. В России данное заболевание практически не встречается. Лечение лимфомы Беркитта осуществляют специалисты в сфере онкологии, гематологии, отоларингологии, стоматологии, челюстно-лицевой хирургии, офтальмологии, ортопедии, гастроэнтерологии и т. д.

Этиология и патогенез
Причины развития лимфомы Беркитта точно не выяснены. Несмотря на частое сочетание данной патологии с инфицированием вирусом Эпштейна-Барр, большинство исследователей считают, что лимфома Беркитта возникает под влиянием нескольких факторов, в числе которых – низкий уровень иммунитета, контакт с канцерогенами и ионизирующая радиация. Специалисты отмечают корреляцию между уровнем социального неблагополучия региона и количеством ВЭБ-положительных лимфом Беркитта, указывая на возможную связь между неблагоприятными условиями жизни и ролью вируса Эпштейна-Барр в развитии этого заболевания.
Вирус Эпштейна-Барр относится к семейству герпесвирусов. Согласно современным представлениям, наряду с другими вирусами, входящими в это семейство, принимает участие в возникновении опухолевых клеток. Широко распространен, выявляется у половины детей и у 90-95% взрослых жителей Северной Америки. В большинстве случаев никак не проявляется. В список заболеваний, ассоциированных с этим вирусом, включают не только лимфому Беркитта, но и другие неходжскинские лимфомы, лимфогранулематоз, инфекционный мононуклеоз, герпес, рассеянный склероз, синдром хронической усталости и некоторые другие заболевания.
Вирус Эпштейна-Барр связывается с определенными рецепторами на поверхности В-лимфоцитов, выступая в роли активатора мутации. Кроме того, этот вирус изменяет В-клетки, стимулируя их постоянную пролиферацию. Ученые предполагают, что именно такие измененные клетки в последующем становятся основой для формирования первичного очага лимфомы Беркитта. Отмечено также, что мужчины, страдающие данным заболеванием, часто имеют наследственную аномалию Х-хромосомы, что обуславливает неадекватный иммунный ответ при попадании в организм вируса Эпштейна-Барр.
Симптомы лимфомы Беркитта
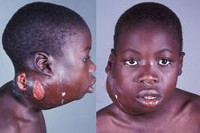
Для классического варианта лимфомы Беркитта характерно появление одного или нескольких узлов в области челюсти. Узлы быстро увеличиваются в размере, прорастают близлежащие органы и ткани, вызывая видимую деформацию лица. Лимфома Беркитта разрушает кости лицевого скелета, поражает щитовидную железу и слюнные железы, вызывает выпадение зубов, затрудняет дыхание и глотание. Появление узла сопровождается гипертермией и явлениями общей интоксикации. В последующем лимфома Беркитта метастазирует, поражая кости и центральную нервную систему, становясь причиной развития патологических переломов, деформаций конечностей и неврологических расстройств. Возможны парезы, параличи и нарушения функции тазовых органов.
При абдоминальной форме лимфомы Беркитта первично поражаются внутренние органы: желудок, поджелудочная железа, кишечник, почки и пр. Эта форма болезни отличается быстрым прогрессирующим течением и представляет значительные трудности в процессе диагностики. Клетки лимфомы Беркитта быстро распространяются по различным органам, вызывая боли в животе, диспепсию, желтуху и лихорадку. При поражении кишечника может развиваться кишечная непроходимость.
При лимфоме Беркитта также могут наблюдаться массивные кровотечения, перфорация полых органов, сдавление мочеточников с последующим нарушением функции почек и сдавление вен с тромбэмболией. При образовании крупных конгломератов в забрюшинном пространстве лимфома Беркитта может осложняться поражением позвоночника и спинного мозга с развитием нижней параплегии. Со временем опухоль метастазирует в отдаленные лимфоузлы. При этом лимфатические узлы средостения и глоточного кольца при обеих формах болезни обычно остаются интактными.
В 2% случаев первым проявлением лимфомы Беркитта становится лейкемия. При прогрессировании заболевания лейкемическая фаза возникает у каждого третьего пациента (чаще – при новообразованиях больших размеров). Вовлечение в процесс центральной нервной системы считается прогностически неблагоприятным признаком. Обычно проявляется в виде менингеальных симптомов. Поражение мозговых оболочек при лимфоме Беркитта нередко сочетается с нарушением работы черепно-мозговых нервов. Чаще всего страдают лицевой и зрительный нерв. При отсутствии лечения лимфома Беркитта быстро прогрессирует. Летальный исход наступает в течение нескольких недель или месяцев.
С учетом распространенности процесса выделяют следующие стадии лимфомы Беркитта:
- I стадия – поражается одна анатомическая область.
- IIа стадия – поражаются две смежных области.
- IIб стадия – поражается более двух областей, расположенных с одной стороны диафрагмы.
- III стадия – поражения выявляются с обеих сторон диафрагмы.
- IV стадия – в процесс вовлекается ЦНС.
Диагностика
Диагноз выставляется на основании жалоб, анамнеза, результатов внешнего осмотра и данных объективных исследований. Пациентам с подозрением на лимфому Беркитта выполняют биопсию лимфатического узла с последующим гистологическим исследованием. Назначают ИФА, РТ-ПЦР и ПЦР. Проводят рентгенографию черепа, КТ, МРТ, УЗИ внутренних органов и другие исследования для оценки поражения ЛОР-органов, органов брюшной полости, других органов и систем. По показаниям осуществляют стернальную пункцию. Дифференциальную диагностику проводят с другими злокачественными лимфомами.
Лечение лимфомы Беркитта
Основным методом лечения лимфомы Беркитта является полиохимиотерапия. Поскольку данным заболеванием чаще страдают дети, химиотерапию обычно проводят короткими курсами, чтобы уменьшить риск возникновения отсроченных токсических эффектов (нарушений роста, бесплодия, развития других злокачественных новообразований). Во всех случаях, кроме лимфомы Беркитта I стадии и состояния после радикального удаления опухоли, расположенной в брюшной полости, осуществляют профилактику поражений ЦНС с использованием метотрексата, преднизолона и цитарабина.
Химиотерапию дополняют приемом иммуномодуляторов и противовирусных средств. Назначают большие дозы интерферонов, фоскарнет и ганцикловир. Возможность применения других противовирусных препаратов для лечения лимфомы Беркитта пока находится в стадии изучения. В некоторых источниках сообщают об использовании комбинации химиотерапии и лучевой терапии, однако, исследования показывают, что облучение не повышает эффективность терапии с использованием лекарственных препаратов.
Радикальное хирургическое удаление опухоли, расположенной в брюшной полости или забрюшинном пространстве, рассматривается как вспомогательный метод лечения лимфомы Беркитта, улучшающий качество жизни пациентов, но не оказывающий влияния на прогноз. Операции при опухолях челюстей (даже сопровождающихся выраженной деформацией) не показаны из-за обильной васкуляризации лимфомы Беркитта и высокого риска развития массивного кровотечения. Иногда хороший эффект дает своевременная пересадка костного мозга.
Прогноз и профилактика
Прогноз зависит от стадии лимфомы Беркитта. При раннем начале лечения возможно полное выздоровление. При распространении процесса на ЦНС, костный мозг и внутренние органы прогноз в большинстве случаев неблагоприятный. Больные погибают от осложнений, вторичных инфекций и нарушений деятельности жизненно важных органов. Лимфома Беркитта склонна к рецидивированию. Как правило, рецидивы развиваются в течение года после окончания лечения. Особенно прогностически неблагоприятными считаются рецидивные опухоли, резистентные к химиотерапии. Продолжительность жизни больных в таких случаях обычно не превышает 8-9 месяцев. Профилактика лимфомы Беркитта на разработана.
Лимфома Беркитта (ЛБ) — высокоагрессивная В-клеточная лимфома, описанная впервые R. J. Lukes и R. D. Collins как лимфома из мелких клеток с неизвитым ядром. Первое упоминание было в работах A. Cook как об опухоли верхней челюсти детей в Уганде и относится к 1897 г. Опухоль имеет ряд четких специфических характеристик: отчетливую связь с инфицированием вирусом Эпштейна — Барр (ВЭБ), географические особенности [эндемический вариант (80 %) встречается в Африке, Новой Гвинее и спорадический тип (20 %) наблюдается в других частях земного шара], транслокацию (8; 14), реаранжировку гена с-тус, экспрессию CD19, CD20, CD22, CD10 — общего антигена ОЛЛ, большую фракцию роста, очень короткое время удвоения опухолевого клеточного клона и своеобразную клинику: большая частота поражения экстранодальных зон или развития острого лейкемического поражения костного мозга.
Эндемический (африканский) вариант лимфомы Беркитта возникает в детском возрасте (пик заболеваемости 4—7 лет), в 2 раза чаще у мальчиков. Регионы заболеваемости эндемическим типом лимфомы Беркитта в Африке совпадают с областями высокой заболеваемости эндемической малярией.
Спорадический вариант лимфомы Беркитта описан в разных областях земного шара, везде чаще возникает у детей и подростков, составляя 1,2 % от всех лимфом в странах западной Европы и США и 30—50 % от всех лимфом детей. Средний возраст взрослых больных — 30 лет с преобладанием мужчин в 2 или 3 раза. В некоторых регионах (Южная Америка, Северная Африка) встречаются оба варианта болезни.
Низкий социально-экономический статус страны в сочетании с ранним инфицированием ВЭБ ассоциируется с высокой частотой развития ВЭБ-позитивной лимфомы Беркитта.
Лимфома Беркитта, ассоциированная с иммунодефицитом, развивается у больных СПИДом (с частотой 25—40 % обнаружения ВЭБ), при других иммунодефицитных состояниях развивается значительно реже.
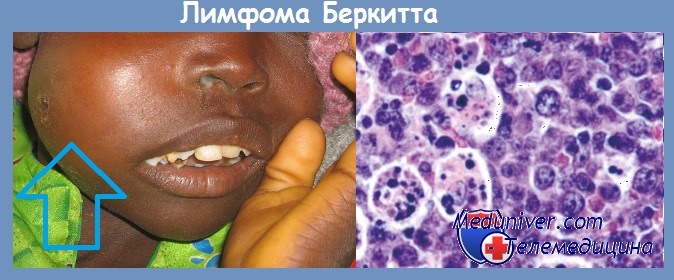
Наиболее частое расположение опухолей — экстранодальные зоны. При некоторых различиях в клинических проявлениях вариантов лимфомы существует одинаковый и очень высокий риск поражения ЦНС у всех больных. Африканскому варианту присуще поражение челюстей (70 %) и других костей лицевого скелета (у половины больных), тонкой и толстой кишки и/или большого сальника (60 %), яичников, яичек, почек, орбиты, молочных желез.
Нередко вовлекаются в опухолевый процесс обе молочные железы в пубертатном периоде или во время ранней беременности. При спорадическом варианте поражение челюстей встречается значительно реже; более характерно возникновение больших опухолевых масс в брюшной полости и ретроперитонеальном пространстве (с развитием компрессии спинного мозга и нижней параплегии). Часто вовлечение илеоцекального угла кишечника; опухоли других экстранодальных зон выявляются с той же частотой, что и при эндемическом варианте. Могут поражаться периферические лимфатические узлы, чаще у взрослых; вовлечение лимфатического аппарата глоточного кольца Вальдейера и медиастинального пространства — редкие проявления болезни. Лейкемическая фаза развивается у больных с опухолями больших размеров, но в редких случаях заболевание дебютирует с развития острого лейкоза (лейкемия Беркитта, ОЛЛ/LЗ по FAB-классификации.
Лейкемия Беркитта встречается лишь в 2 % случаев среди всех ОЛЛ, но развивается у 30 % больных с лимфомой Беркитта. При лимфоме Беркитта у больных с иммунодефицитом частота нодальных проявлений и поражения костного мозга одинакова; при этом в 2/з случаев поражение костного мозга сочетается с вовлечением ЦНС (наиболее часто в виде менингеальных проявлений, однако могут встречаться, хотя и реже, все возможные типы поражения ЦНС). Достаточно часто отмечается сочетание поражения оболочек и черепно-мозговых нервов (преимущественно зрительного и лицевого — в 30 %). Распространенность процесса определяется в соответствии с системой S. Murphy и Н. Hustu и модифицированной системой I. Magrath.
Массивное интраабдоминальное поражение сопровождается высокой частотой грозных осложнений: кишечная непроходимость, перфорация, кровотечения, венозная компрессия с тромбообразованием и тромбоэмболией, нарушение функции почек за счет сдавления мочеточников и др.
При изолированном абдоминальном поражении единственным диагностическим методом является лапаротомия. Но следует подчеркнуть, что при лимфоме Беркитта положительно влияет на прогноз максимальное хирургическое удаление опухолевых масс: снижается риск развития осложнений и улучшаются результаты лечения. Однако это вмешательство не сдерживает продолжающегося роста опухоли, если химиотерапия не будет начата в ближайшие 48 ч (хотя это и увеличивает риск развития послеоперационных инфекционных осложнений).
Опухоль растет диффузно и состоит из мономорфных В-клеток средних размеров (крупнее малого лимфоцита и меньше клеток при крупноклеточных лимфомах) с круглым ядром (содержит 2— 5 нуклеол) и умеренно базофильной цитоплазмой. Выделяется классический морфологический тип лимфомы Беркитта (присущ эндемической форме и встречается у большинства больных при спорадической форме — особенно у детей) и варианты: с плазмоцитоидной дифференцировкой (может встречаться у детей, но чаще развивается у пациентов с иммунодефицитом) и атипичная, или беркиттоподобная, лимфома (в отличие от классического типа наблюдается большой полиморфизм размера и формы ядра).
Опухолевые клетки экспрессируют поверхностный IgM и В-клеточные антигены (CD19, CD20, CD22), CD10, BCL-6. Клетки CD5 и CD23 негативны. BCL-2 не экспрессируется. CD21, рецептор C3d, может экспрессироваться только при эндемической форме. Монотипические интрацитоплазматиче-ские иммуноглобулины могут присутствовать при плазмоцитоидном варианте. Отличительной чертой является большая доля фракции роста: почти 100 % клеток Ki-67 позитивны. Инфильтрация Т-клетками менее выражена, чем при ДККЛ.
В опухолевых клетках происходит реаранжировка генов тяжелых и легких цепей иммуноглобулинов.
Характерными молекулярными признаками лимфомы Беркитта являются транслокация с-тус с q24 хромосомы 8 в q32-регион Ig тяжелых цепей хромосомы 14 [t(8,14) (q24; q32)] и его активация в 80 % случаев. Это классическая генетическая поломка при эндемической лимфоме Беркитта. В 15 % случаев происходит транслокация 8q24 в регион IgK легких цепей 2р хромосомы 11 [t(2;8)] и в 5 % случаев наблюдается транслокация с-тус в регион Igh легких цепей 22q хромосомы 11 [t(22;8)]. Инактивация р53 встречается в 30—40 %, достаточно закономерна делеция 6q.
Основным лечебным мероприятием является химиотерапия. Лучевая терапия (даже в виде локального воздействия при поражении яичек или наличии опухолевых узлов в веществе головного мозга) не улучшает результаты адекватной системной лекарственной терапии. Столь же ненадежен хирургический метод: радикальное удаление абдоминальных опухолевых масс улучшает качество жизни, но не влияет на прогноз; однако диагностическая лапаротомия бывает необходима при спорадическом варианте болезни, поскольку поражение абдоминальных лимфатических узлов является первым и единственным проявлением болезни у подавляющего большинства больных.
Уже в 60-е годы XX в. была показана недостаточная эффективность монохимиотерапии. Полихимиотерапия является методом выбора. Поскольку значительную долю больных составляют подростки, предпочтение отдается коротким интенсивным курсам с целью снижения риска развития отдаленных токсических эффектов (развитие вторых опухолей, бесплодия, нарушение роста и т. д.). Обязательным компонентом лечения является профилактика поражения ЦНС. Исключение составляет I стадия болезни или состояние после радикального иссечения интраабдоминальных опухолей, так как в этих клинических ситуациях риск вовлечения ЦНС минимален. Прогноз лимфомы Беркитта у взрослых значительно хуже, чем у детей. Терапия без включения высоких доз метотрексата допустима только в случае радикального оперативного иссечения одиночных опухолевых образований (прогностически — низкий риск).
При промежуточном риске (в костном мозге менее 70 % опухолевых клеток) используется 3 г/м2 метотрексата, а при высоком риске (содержание опухолевых клеток в костном мозге более 70 %) доза метотрексата увеличивается до 8 г/м2. Кроме того, при высоком риске необходима более агрессивная консолидация и поддерживающая терапия четырьмя месячными курсами. Применение лечения по протоколу BFM-86, BFM-90 или режимам CODOX-M и IVAC обусловливает достижение практически одинаковых результатов. Использование высокодозной химиотерапии с трансплантацией костного мозга в 1-й линии изучается. Строго обязательна профилактика туморлизиссиндрома. Основным видом профилактики поражения ЦНС является интратекальное введение метотрексата, цитарабина и преднизолона.
Лучевая терапия (краниальное или краниоспинальное облучение) лимфомы Беркитта не является адекватным профилактическим мероприятием и не имеет преимуществ перед химиотерапией — констатировано развитие большого числа ранних рецидивов в ЦНС и увеличение отдаленных токсических повреждающих эффектов.
При достижении частичной ремиссии после индукционной терапии лимфомы Беркитта, но без прогрессирования болезни можно добиться стойкого положительного ответа использованием высокодозных режимов. Рецидивы развиваются в основном в первые 8 мес. Отсутствие рецидива в эти сроки позволяет надеяться на благоприятный прогноз. При африканском эндемическом варианте у всех больных рецидивы реализуются в течение первого года. Лечение рецидива осуществляется с обязательной сменой комбинации химиопрепаратов и включением в схемы препаратов платины или осуществления высокодозной химиотерапии с аллогенной ТКМ (DHAP, ESHAP и др.). Особенно плохой прогноз у пациентов при развитии нечувствительного рецидива — больные не переживают 9-месячный срок.

Лимфома Беркитта относится к опухолям особенно высокой злокачественности. Образование принадлежит к категории неходжинских лимфом. Отличительными особенностями опухоли являются её быстрый рост и стремительное развитие метастаз. Особенно распространено заболевание в странах Африки и Океании. В России опухоль встречается крайне редко. В большей степени ей подвержены дети в возрасте от 4 до 7 лет, но возможно развитие патологии и у взрослых. Лица мужского пола более склоны к ней.
Что такое лимфома Беркитта?

Лимфома Беркитта относится к В-клеточным лимфомам
Развивается лимфома из В-лимфоцитов. Она отличается быстрым распространением из лимфатической системы в органы. Основная причина развития патологии — поражение организма вирусом Эпштейна-Барр. При отсутствии лечения опухоль быстро приводит к летальному исходу.
Лимфома из категории неходжинских отличается тем, что в зависимости от того на какой орган она распространяется, изменяется и то, как она себя проявляет. Деление патологических клеток происходит особенно быстро, из-за чего опухоль стремительно растёт.
Причины заболевания

Вирусные инфекции могут стать предрасполагающим фактором
Причины, по которым начинает развиваться заболевание, врачами пока на 100% не установлены; но достоверно известно, что в значительной степени риск появления патологии повышается при наличии таких факторов:
- воздействие ионизирующей радиации;
- плохая экологическая обстановка;
- влияние канцерогенов;
- плохие условия жизни, ослабляющие организм;
- неопластические заболевания;
- вирусные поражения организма.
Патогенез

Микропрепарат с лимфомой Беркитта
Лимфома может быть выявлена во внутренних органах или лимфатических узлах шеи. Особенностью образования является наличие в его составе лимфобластов, в ядре которых хроматин расположен зёрнами. Эта особенность позволяет отличать патологию от лимфосаркомы. Также в цитоплазме лимфоидных клеток обнаруживается большой объём липидов.
Когда клетки лимфомы накапливаются в органах (преимущественно в брюшной полости) или лимфатических узлах, начинает развиваться их отёк. Особенно выражен он в области шеи. Также при поражении кишечника формируется его непроходимость и возникает кровоточивость.
Локализация очага поражения

Первичная форма определяет локализацию очага поражения
Опухоль может появиться в мочеполовой системе, желудочно-кишечном тракте, головном мозге, лимфатических узлах и челюстях. Локализация первичной опухоли зависит от формы заболевания.
Классификация по формам
Выделяется три формы патологии.
- Эндемическая. Основная область локализации опухоли — челюстно-лицевой аппарат. Проявляется болезнь первично как односторонняя опухоль. Форма заболевания встречается чаще других и затрагивает в большинстве случаев мальчиков в возрасте до 8 лет.
- Спорадическая. Опухоль образуется преимущественно в желудочно-кишечном тракте, но может сформироваться и в мочеполовой системе, а в исключительных случаях — в молочных железах. Диагностируется патология у детей и мужчин до 35 лет.
- Иммунодефицитная. Опухоль развивается на фоне болезни, приводящей к стойкому понижению иммунитета. Чаще всего затрагивается головной мозг.
Лимфома Беркитта любой формы относится к особо злокачественным опухолям.
Стадии заболевания

Лимфома может иметь локализованный или распространенный характер
Как все раковые заболевания, данная патология имеет 4 стадии. Первые две являются локализованными, не выходящими за пределы первичной зоны поражения. На третьей стадии происходит распространение процесса на противоположные лимфатические узлы, а на четвёртой (последней терминальной) злокачественный процесс распространяется по организму, опухоль метастазирует во внутренние органы.
Клинические проявления лимфомы Беркитта
Болезнь развивается стремительно. Первыми симптомами поражения являются:
- лихорадка;
- быстрая потеря веса;
- общая слабость.
При классическом течении образуется уплотнение одиночное или множественное в области челюсти. Узлы растут особенно быстро, проникая в расположенные рядом ткани и органы. У больного происходит деформация лица. Наблюдается разрушение костей лицевого скелета. Дыхание и глотание затруднены. При метастазировании в кости возникают патологические переломы и деформации конечностей.
При первичном образовании опухоли во внутренних органах отмечается стремительное прогрессирование болезни при затруднённой диагностике. У больного отмечаются боли в животе, кишечная непроходимость, желтуха, перфорация полых органов с массивным кровотечением и тромбоэмболии. Часто наблюдаются парезы и параличи нижних конечностей.
Особенности развития лимфомы Беркитта у детей и беременных

Выявление лимфомы при беременности имеет неблагоприятный прогноз
Появлению заболевания в большей степени подвержены дети младшего возраста. Риск развития болезни снижается по мере взросления, что связано с совершенствованием иммунной системы. Прогрессирование болезни в детском возрасте особенно быстрое, а диагностирование её в большинстве случаев происходит уже на поздней стадии.
У беременных женщин заболевание сложно поддаётся лечению из-за того, что при желании сохранения беременности применение большей части лекарств оказывается невозможным. Для жизни матери и плода имеется серьёзная угроза, поэтому требуется постоянный врачебный контроль.
Диагностика

Диагностическая пункция лимфоузла
Диагноз ставится по результатам осмотра врача, анализов крови и биопсии поражённых лимфатических узлов. Именно биопсия и дальнейшее исследование тканей являются основными диагностическими методами, которые только дополняются последующим обследованием больного.
Лечение
В зависимости от стадии заболевания проводится химиотерапия, лучевая терапия или хирургическое вмешательство. Из-за поражения болезнью всего организма назначается полихимиотерапия, которая даёт высокие результаты. Лечение проводится короткими курсами в течение длительного времени. Вся терапия может занять несколько лет.
Прогноз

При лимфоме Беркитта прогноз может быть благоприятным
При раннем выявлении заболевания и проведении комплексной терапии прогноз выживаемости достаточно высокий. Переживаемость порога в 5 лет составляет 73% больных. При 4 стадии патологии, даже с лечением, рубеж 5 лет переживают только 24% от всех больных.
Профилактика
Специфической профилактики не разработано. Снижение риска развития болезни наблюдается только при правильном образе жизни в благоприятных экологических условиях.
Что такое лимфома Беркитта?
Лимфома Беркитта — это рак лимфатической системы. Она развивается из B-лимфоцитов (белых кровяных клеток, которые борются с инфекцией) и обычно растет очень быстро. Она часто хорошо поддается лечению и во многих случаях может быть вылечена интенсивной химио-иммунотерапией.
Лимфомы могут развиваться, когда лимфоцит (тип лейкоцитов) выходит из-под контроля. Существуют две основные группы лимфом: лимфома Ходжкина и неходжкинские лимфомы (НХЛ). Лимфома Беркитта является очень быстрорастущим типом высококачественной неходжкинской лимфомы.
Симптомы часто развиваются быстро, в течение нескольких дней или недель. Лимфома Беркитта обычно вызывает увеличение множества лимфатических узлов во многих различных частях тела и часто затрагивает шею, брюшную полость (живот) и кишечник. Могут быть затронуты другие органы, такие как селезенка и печень.
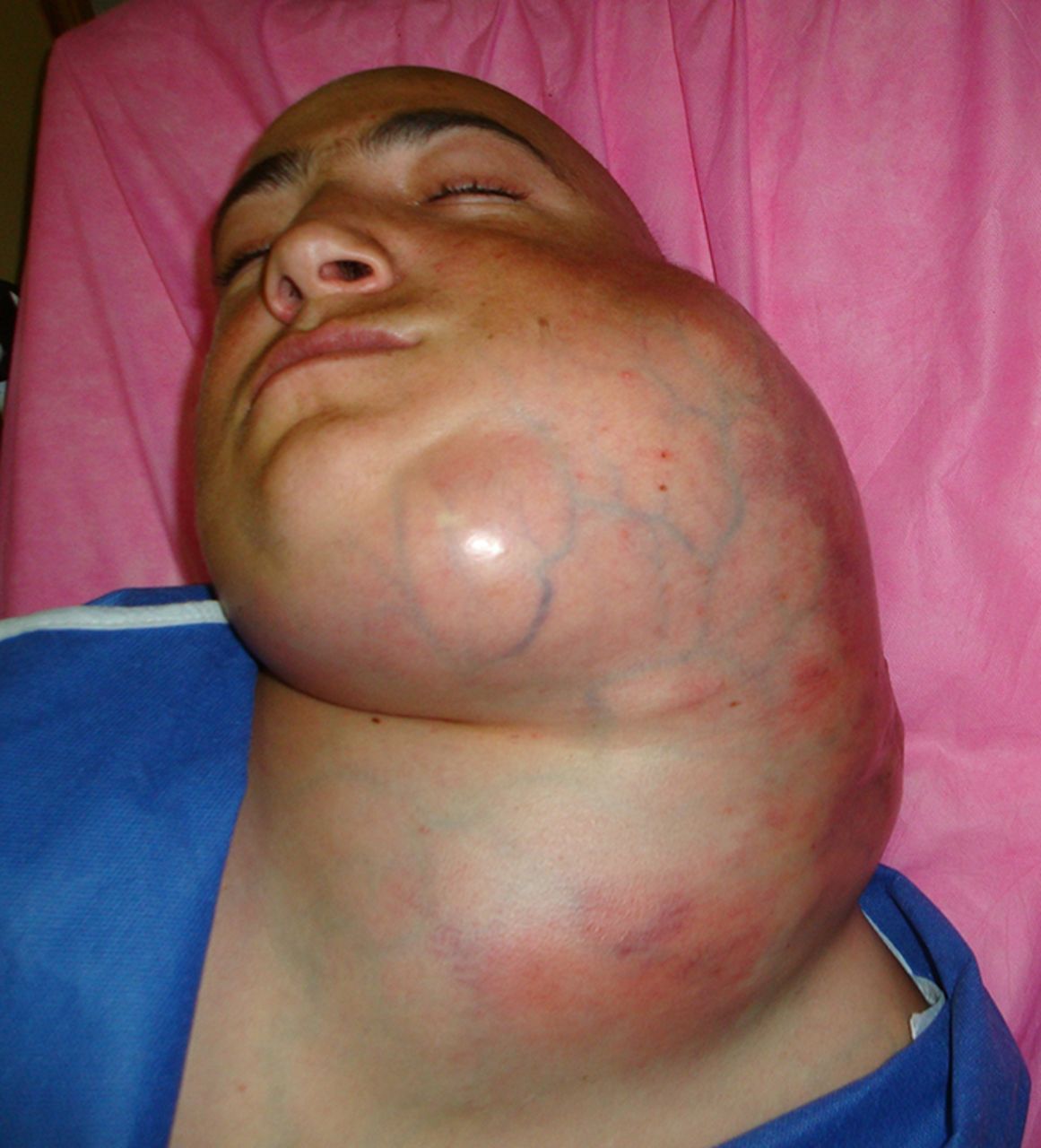
Лимфома также может находиться в костном мозге и может распространяться на центральную нервную систему (ЦНС; головной и спинной мозг).
Лечение обычно начинается очень скоро после постановки диагноза. Если вы в хорошей форме, это комбинация сильнодействующих химиотерапевтических препаратов и ритуксимаба.
Лечение обычно проводится в специальном центре, и большинство людей остаются в больнице в течение всего или большей части курса лечения, который может занять несколько месяцев.
Типы лимфомы Беркитта
Существуют различные типы лимфомы Беркитта, однако основные это:
- эндемическая форма, которая встречается в основном у детей в Африке.
- спорадическая форма, которая является наиболее распространенной формой лимфомы Беркитта
- Лимфома Беркитта, связанная с иммунодефицитом, обычно развивающееся у людей с вирусом иммунодефицита человека (ВИЧ) или перенесших пересадку органов.
Насколько распространена лимфома Беркитта?
Лимфома Беркитта встречается редко — у около 3000 человек ежегодно диагностируют этот тип лимфомы. Хотя это самый распространенный тип неходжкинской лимфомы у детей, она может возникнуть в любом возрасте.
Лимфома Беркитта поражает примерно в три раза больше мужчин, чем женщин.
Причины лимфомы Беркитта
Эндемическая форма связана с малярией и вирусом Эпштейна-Барра, общими вирусами, также вызывающими воспаление гланд.
Причина спорадической формы менее ясна, хотя иногда и она связана вирусом Эпштейна-Барра. Важно отметить, что подавляющее большинство людей, у которых есть данный вирус, не развивают лимфому.
У людей с вирусом иммунодефицита человека чаще развивается лимфома Беркитта, чем у людей без вируса иммунодефицита человека, однако большинство людей с лимфомой Беркитта также и не имеют ВИЧ.
Симптомы лимфомы Беркитта
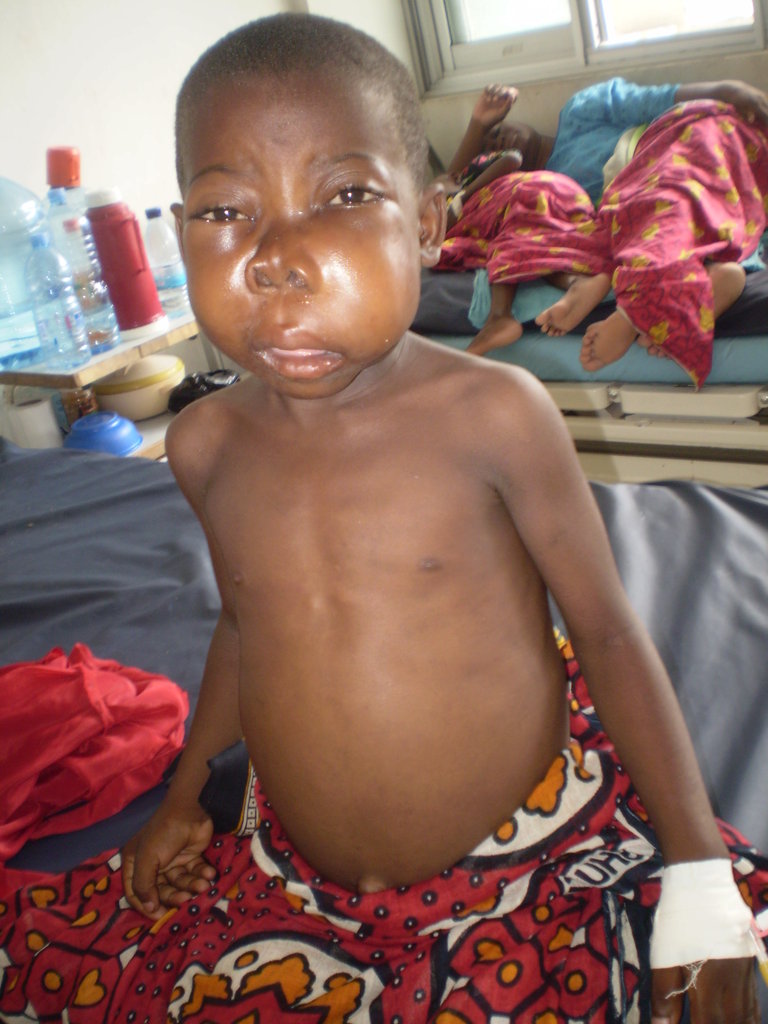
Симптомы лимфомы Беркитта обычно развиваются быстро, всего за несколько дней или недель.
Наиболее распространенным симптомом является один или несколько комков, которые часто развиваются в нескольких частях тела (см. фото). Они вызваны клетками лимфомы, которые накапливаются в лимфатических узлах (железах), вызывая их увеличение (опухание).
Лимфома Беркитта часто встречается в брюшной полости (животе) и кишечнике. Лимфома может вызывать различные симптомы и признаки в зависимости от того, где она растет. Например, если лимфома растет в брюшной полости или кишечнике, у вас может быть:
- боль в животе;
- тошнота и диарея;
- отек живота из-за скопления жидкости;
- кровотечение из кишечника или боль от непроходимости кишечника (закупорки).
Лимфома может повлиять также на другие части тела, например:
- такие органы, как селезенка, печень, яичники, почки и грудь;
- костный мозг (губчатый центр некоторых костей);
- центральная нервная система (ЦНС; головной и спинной мозг).
Лимфома Беркитта в костном мозге может вызывать низкие показатели крови, так как клетки лимфомы занимают пространство нормальных клеток, в результате чего может возникнуть:
- анемия (низкий уровень эритроцитов), которая может вызвать усталость и одышку;
- тромбоцитопения (низкий уровень тромбоцитов), которая повышает вероятность возникновения ушибов и кровотечений.
Люди с лимфомой Беркитта часто имеют крупные опухоли (большие комочки), так как этот тип лимфомы растет очень быстро.
Диагностика и стадирование
Лимфома Беркитта диагностируется с помощью небольшой процедуры, называемой биопсией. Сперва под местной анестезией удаляется образец ткани, пораженной лимфомой, например, опухший лимфатический узел. Далее образец обследуется экспертом-патологом в лаборатории. Затем если диагноз подтверждается патологоанатом проводит дополнительные тесты ткани, чтобы выяснить, что это за тип лимфомы.
Иногда клетки лимфомы Беркитта обнаруживаются первыми в костном мозге или в тканях, удаленных по другим причинам.
Дополнительные методы обследования:
- физическое обследование;
- анализы крови, чтобы оценить общее состояние здоровья, включая количество клеток крови
- сканирования, как правило, в сочетании ПЭТ/КТ
- обследование костного мозга
- люмбальная пункция, чтобы проверить не распространилась ли лимфома на центральную нервную систему.
Проводимые обследования являются частью процесса “стадирования” лимфомы — выяснения того, насколько далеко она распространилась и как сильно поражено тело.
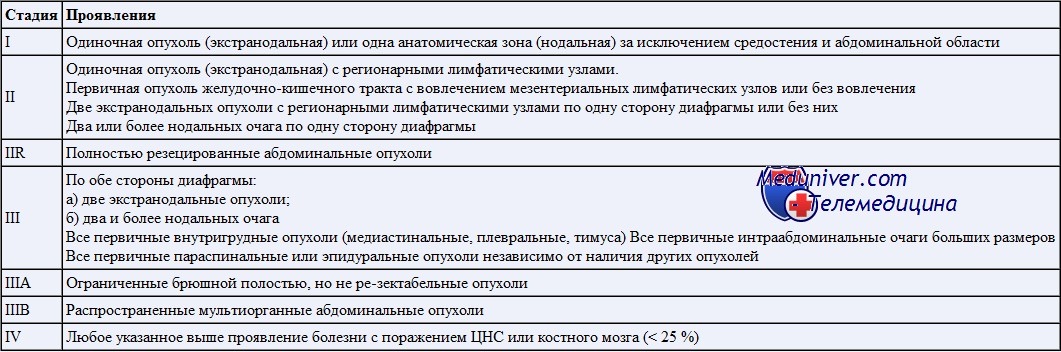
Выделяют 4 стадии развития лимфомы Беркитта.
- Стадия 1. Онкологический процесс локализован в одной области лимфатических узлов. Данная стадия заболевания длится недолго. Оно быстро переходит на следующий этап своего развития.
- Стадия 2. Опухоль распространяется на близлежащие лимфоузлы, расположенные по одну сторону с уже пораженными лимфомой лимфатическими узлами относительно диафрагмы.
- Стадия 3. Поражаются лимфатические узлы по другую сторону диафрагмы.
- Стадия 4. Опухолевый процесс выходит за границы лимфатической системы и распространяется на внутренние органы.
Кроме того, в ходе диагностики заболевания принято разделять лимфому Беркитта на категорию А или В.
- Категория А — бессимптомное течение болезни.
- Категория В — на фоне развития лимфоопухолевого процесса возникает истощение, усиливается потоотделение, повышается температура тела.
Лечение лимфомы Беркитта
Лимфома Беркитта быстро растет, и поэтому лечение обычно начинается как можно скорее. Химиотерапия с антителами ритуксимаба рекомендуется для лечения лимфомы Беркитта, даже если заболевание локализованное (обнаруживается только в одном месте), так как растет она быстра. Тем не менее, некоторым людям также может быть проведена операция по удалению крупных опухолей или непроходимости кишечника.
При химиотерапии используется комбинация лекарств — каждый препарат убивает клетки лимфомы по-своему. Лечение проводится циклически, лекарства назначаются в определенные дни, после чего следует период отдыха перед началом следующего цикла.
Лечение лимфомы Беркитта интенсивно. Скорее всего, вам придется оставаться в больнице в течение нескольких месяцев, пока будете проходить лечение. На это есть несколько причин:
- каждая процедура занимает несколько дней, чтобы ее можно было провести;
- вам нужны процедуры для поддержания тела во время лечения, например, жидкости для поддержания нормальной работы почек;
- нужно много тестов после лечения, чтобы проверить, хорошо ли работают органы, и проверить показатели крови.
Поскольку лимфома Беркитта может распространиться на центральную нервную систему, большинству людей также проводиться химиотерапия, которая может достичь их ЦНС. Это может включать интратекальную химиотерапию, то есть химиотерапию, проводимую с помощью люмбальной пункции в жидкости вокруг спинного мозга. Таким способом можно давать только определенные лекарства, например метотрексат и цитарабин. Иногда лекарства, которые попадают в ЦНС, можно вводить внутривенно (в вену).
Умирающие клетки выделяют химические вещества по мере их разрушения. Если много клеток разрушаются одновременно, тело может бороться, чтобы избавиться от лишних химикатов. Это может вызвать серьезные проблемы с почками и сердцем.
Существуют эффективные методы лечения синдрома лизиса опухоли. Если специалист считает, что вы подвержены риску синдрома лизиса опухоли, вам могут назначить такие препараты, как аллопуринол и расбуриказа, чтобы предотвратить синдром.
Рецидивирующая или рефрактерная лимфома Беркитта
Рецидивирующая или рефрактерная лимфома Беркитта может трудно поддаватся лечению. В обеих ситуациях специалист может предложить вам более сильное лечение или экспериментальное лечение в рамках клинического испытания. Если вы решите отказаться от дальнейшего лечения, вы можете получить паллиативную помощь для контроля своих симптомов. Ваш специалист обсудит с вами все варианты.
Прогноз
Лечение лимфомы Беркитта является достаточно трудоемким и долгим процессом, но многие люди вылечиваются.
Большинство детей лечатся с помощью современных стандартных методов терапии, и результаты лечения часто очень хороши у молодых людей. Лимфому Беркитта может быть сложнее лечить у пожилых людей, которые, как правило, менее способны переносить интенсивное и долгое лечение.
Статистика выживания может сбивать с толку, так как она не говорит, каков индивидуальный прогноз, — она только говорит лишь о том, как группа людей с одинаковым диагнозом выживала в течение определенного периода времени.
Ваша медицинская команда будет рада проконсультировать вас относительно ваших перспектив, основываясь на ваших индивидуальных обстоятельствах. Они могут использовать результаты анализов и принимать во внимание другие “факторы риска”, такие как возраст, симптомы и другие состояния. С их помощью они могут предсказать, какова вероятность того, что вы отреагируете на конкретное лечение.
Читайте также:

