Лейкоз на мрт головного мозга
а) Терминология:
1. Сокращения:
• Экстрамедуллярные лейкемические опухоли (ЭЛО)
• Экстрамедуллярная миелобластома, экстрамедуллярные миелоидноклеточные опухоли (ЭМКО)
2. Синонимы:
• Гранулоцитарная саркома, хлорома
3. Определения:
• Солидная опухоль, состоящая из миелобластов/миелоцитов/промиелоцитов:
о У пациентов с миелопролиферативным заболеванием
• Множественные иные внутричерепные проявления лейкоза/осложнений терапии:
о Синдром задней обратимой энцефалопатии (СЗОЭ):
о Инвазивный микоз
о Развитие кавернозных ангиом в позднем периоде после проведения лучевой терапии
о Посттрансплантационная лимфопролиферативная болезнь (ПЛБ) после трансплантации костного мозга
о Венозный тромбоз в сочетании с химиотерапией (L-аспараги-наза)
о Васкулит:
- Основное проявление лейкоза
- Развивается в ответ на терапию (транс-ретиноевая кислота)
- Развивается в ответ на инфекцию (например, аспергиллез)
б) Визуализация:
1. Общие характеристики лейкоза головного мозга:
• Лучший диагностический критерий:
о Гомогенная контрастируемая опухоль(и) у пациентов с диагностированным или предполагаемым миелопролиферативным заболеванием
о Наиболее частое осложнение острого миелоидного лейкоза (ОМЛ)
• Локализация:
о Менингеальные (с основанием в твердой или мягкой мозговой оболочке) > интрапаренхиматозные поражения
2. КТ при лейкозе головного мозга:
• Бесконтрастная КТ:
о Изо-/гиперденсное по отношению к мозговым тканям образование
- Быстро может стать гиподенсным (некротические изменения, расплавление)
о Может проявляться в виде гематомы (или имитировать ее)
о Оцените вовлечение основания черепа/околоносовых пазух
• КТ с контрастированием:
о Гомогенный характер контрастирования:
- Повышенная КТ-плотность или наличие кровоизлияния могут маскировать накопление контраста
о Может наблюдаться кольцевой характер контрастирования, имитирующий абсцесс
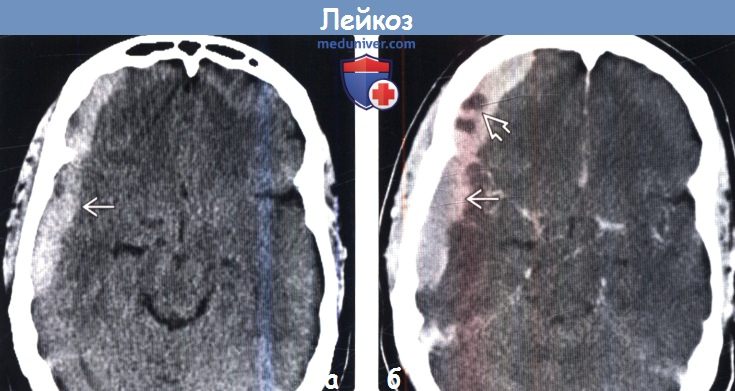
(а) Бесконтрастная КТ, аксиальный срез: у пациента с острым миелоцитарным лейкозом определяется гиперденсное объемное образование с основанием в твердой мозговой оболочке, которое имитирует субдуральную гематому.
(б) КТ с контрастированием, аксиальный срез: определяется гомогенное контрастирование образования, что исключает кровоизлияние. Мелкие неконтрастируемые участки обусловлены скорее некротическими изменениями/расплав-лением, чем интенсивным кровотечением. Подобные находки характерны для лейкозных инфильтратов с основанием в твердой мозговой оболочке у пациентов с ОМЛ.
3. МРТ при лейкозе головного мозга:
• Т1-ВИ:
о Гипо-/изоинтенсивный по отношению к мозговой ткани сигнал о Может позволить дифференцировать острую гематому от негеморрагического объемного образования
• Т2-ВИ:
о Вариабельный сигнал, может быть гипоинтенсивным
о Поражение мягкой мозговой оболочки может распространяться по периваскулярным пространствам, визуализируется как очаги гиперинтенсивного сигнала в БВ
• FLAIR:
о Более чувствительно к образованиям мягких мозговых оболочек, чем Т2-ВИ
• Т2* GRE:
о Полезно для определения кавернозных ангиом-крайне поздних осложнений лечения лейкоза
• ДВИ:
о Возможно ограничение диффузии (гиперинтенсивное на ДВИ, гипоинтенсивное на ИКД)
о Помогает дифференцировать ишемические осложнения от ЗЭО
• Постконтрастные Т1-ВИ:
о Гомогенный характер контрастирования:
- Может стать гетерогенным при некротических изменениях/расплавлении
о Контрастирование мягких мозговых оболочек или периваскулярного пространства
о Методики подавления жира крайне важны для оценки поражений основания черепа
• МР-ангиография:
о Возможен вазоспазм при наличии СЗЭО
о Позволяет определить наличие васкулита сосудов среднего калибра
• МР-венография:
о Необходима для оценки геморрагических образований
о Оцените наличие или выраженность венозного тромбоза
4. Радионуклидная диагностика:
• Сцинтиграфия костей:
о Tc-99m MDP используется при поражении костей при лейкозе
о Поглощение мягкими тканями обычно является проявлением гиперкальциемии, а не хлоромы
• ПЭТ:
о Интенсивное поглощение ФДГ при проведении ПЭТ
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастным усилением
• Советы по протоколу исследования:
о МРТ с получением постконтрастных Т1-ВИ в режиме подавления сигнала от жира
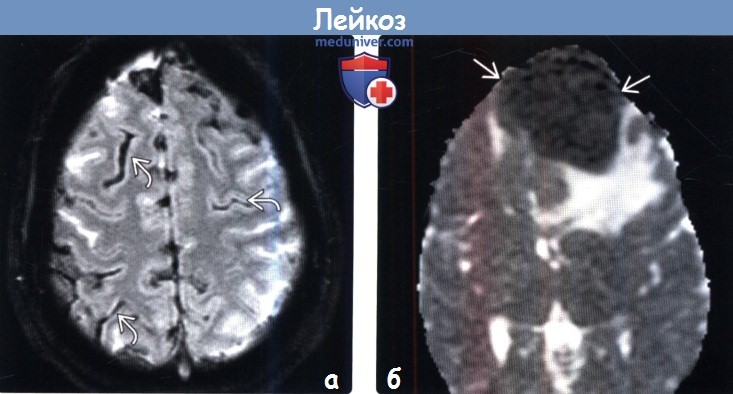
(а) MPT, Т2* GRE, аксиальный срез: у пациента с острым миелобластным лейкозом (ОМЛ) и бластным кризисом определяется гипоинтенсивный сигнал от лептоменинкс. При исследовании СМЖ были выявлены кровоизлияние и лейкоцитарные инфильтраты.
(б) МРТ, ИКД, аксиальный срез: у девочки 13 лет с синуситом и отеком кожи головы определяется выраженно гипоинтенсивное ограничивающее диффузию объемное образование, которое было гиперденсным при КТ и интенсивно накапливало контраст (изображения не представлены). При биопсии и исследовании крови был выявлен острый лимфобластный лейкоз (ОЛЛ) высокой степени риска.
в) Дифференциальная диагностика лейкоза головного мозга:
3. Внемозговая гематома:
• Отек внечерепных мягких тканей или перелом черепа
• При отсутствии характерного анамнеза предполагайте возможность жестокого обращения с ребенком
4. Экстрамедуллярный гематопоэз:
• Выражение гипоинтенсивный на Т2-ВИ сигнал
• Одинаковая популяция пациентов по группе риска
5. Гистиоцитоз из клеток Лангерганса (ГКЛ):
• Деструкция без периостальной реакции
• Несахарный диабет
6. Саркома Юинга:
• Агрессивный характер роста
• Деструкция прилегающей кости
7. Нейросаркоидоз:
• Имитирует поражение лептоменинкс
• Менее часто проявляется в виде объемных образований с основанием в твердой мозговой оболочке
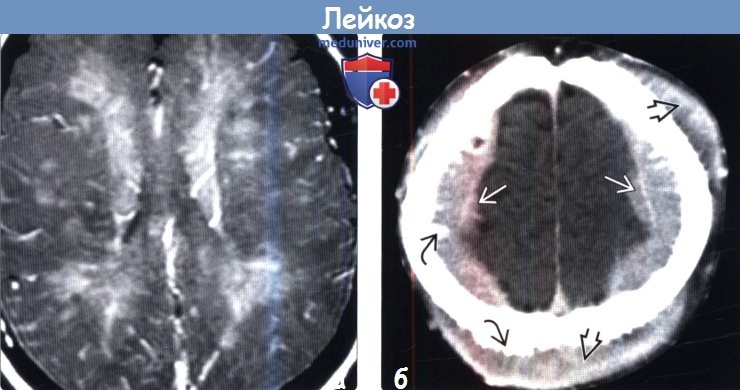
(а) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у пациента с лейкемией и прогрессирующей энцефалопатией определяются множественные контрастируемые интра- и периваскулярные инфильтраты. Карциноматозный энцефалит является редким осложнением лейкоза.
(б) КТ с контрастированием, аксиальный срез: у пациента с лейкозом и поражением костей черепа определяются крупные двусторонние, конвекситальные, эпидуральные лейкозные объемные образования. Обратите внимание на поднадкостничную локализацию опухолей. Игольчатый вид наружной и внутренней пластинок костей свода черепа является признаком экстенсивного вовлечения костного мозга.
г) Патология:
г) Клиническая картина:
1. Проявления лейкоза головного мозга:
• Наиболее частые признаки/симптомы:
о Появление клинических симптомов может опережать диагностику лейкоза по анализу костного мозга
о В 50% случаев диагностируются только при аутопсии
о Для поражений ЦНС характерна клиническая манифестация
о Очаговая симптоматика вследствие локального масс-эффекта
о Головная вследствие кровоизлияния
• Клинический профиль:
о Ребенок с ОМЛ, у которого появились новые неврологические симптомы
2. Демография:
• Возраст:
о 60% пациентов африканских детей
3. Течение и прогноз:
• Общая выживаемость при ОМЛ - 40-50%
• Хлорома как часть другого миелопролиферативного синдрома:
о Предполагается бластная трансформация
о Признак неблагоприятного прогноза
4. Лечение:
• Индукционная химиотерпия:
о Цитарабин (Ара-С)
о Антрациклин
• Трансплантация костного мозга с целью консолидации ремиссии
• Обратите внимание: лечение метотрексатом может приводить к развитию инсультоподобных симптомов:
о МРТ → округлые поражения БВ с ограничением диффузии
д) Диагностическая памятка:
1. Обратите внимание:
• Экстрамедуллярный гемопоэз может быть в той же популяции пациентов со схожими проявлениями
• Геморрагические поражения у детей с ОМЛ могут являться манифестацией хлоромы или осложнениями терапии
2. Советы по интерпретации изображений:
• Множественные поражения множественной локализации позволяют поставить диагноз
• Хлоромы с кольцевым характером контрастирования (редко) могут имитировать абсцесс
е) Список литературы:
- Bar М et al: Central nervous system involvement in acute myeloid leukemia patients undergoing hematopoietic cell transplantation. Biol Blood Marrow Transplant. 21 (3):546-51, 2015
- Cheng CL et al: Risk factors and clinical outcomes of acute myeloid leukaemia with central nervous system involvement in adults. BMC Cancer. 15(1):344, 2015
- Bhojwani Detal: Methotrexate-induced neurotoxicity and leukoencephalopathy in childhood acute lymphoblastic leukemia. J Clin Oncol. 32(9):949—59, 2014
- Rozovski U et al: Incidence of and risk factors for involvement of the central nervous system in acute myeloid leukemia. Leuk Lymphoma. 1-6, 2014
- Morioka S et al: Effects of chemotherapy on the brain in childhood: diffusion tensor imaging of subtle white matter damage. Neuroradiology. 55(10):1251—7, 2013
- Spataro R et al: Neurological picture. Petechial brain haemorrhages in acute lymphoblastic leukaemia. J Neurol Neurosurg Psychiatry. 84(8):908, 2013
- Farad M et al: Magnetic resonance imaging in childhood leukemia survivors treated with cranial radiotherapy: a cross sectional, single center study. Pediatr Blood Cancer. 57(2):240-6, 2011
- Dicuonzo F et al: Posterior reversible encephalopathy syndrome associated with methotrexate neurotoxicity: conventional magnetic resonance and diffusion-weighted imaging findings. J Child Neurol. 24(8): 1013-8, 2009
- Koenig MK et al: Central nervous system complications of blastic hyperleukocytosis in childhood acute lymphoblastic leukemia: diagnostic and prognostic implications. J Child Neurol. 23(11): 1347-52, 2008
- Hakyemez В et al: Parlak M. Intracranial myeloid sarcoma: conventional and advanced MRI findings. Br J Radiol. 80(954):e109-12, 2007
Редактор: Искандер Милевски. Дата публикации: 5.4.2019
Под медицинским термином лейкоареоз (Leuko-araiosis — разрежение/разжижение белого вещества) скрывается аномалия белого вещества головного мозга, которая выявляется методом магнитно-резонансной томографии в режимах подавления импульсов Т2 и FLAIR (TIRM) в виде увеличения МР-сигнала. Он также дает снижение так называемой “рентгеновской плотности” при прохождении рентгеновских лучей через белое вещество мозга при КТ. Рост количества выявляемых случаев лейкоареоза при МРТ в последние годы указывает не на увеличение распространения патологии, а на использование более совершенных томографов, способных выявить едва заметные изменения в структурах центральной нервной системы.
Лейкоареоз на МРТ головного мозга: как выглядит лейкоареоз на МРТ головы
Визуальные следы лейкоареоза при МРТ представляют собой высветленные очаги, расположение которых зависит от формы аномалии. Лейкоареоз выражается снижением плотности мозговых тканей в области куполов, то есть вокруг желудочков.
Дата загрузки: 2019-01-21
Видео — Лейкоареоз на МРТ головного мозга
Покажет ли лейкоареоз на МРТ головного мозга?
Чтобы понять, насколько видимой является патология нервной ткани для МР-томографа, стоит разобраться в причинах ее появления, особенностях поражения тканей и т. д. По своей сути лейкоареоз не относится к числу самостоятельных заболеваний. Врачи относят его к признакам, сопровождающим нарушения мозгового кровообращения.
Полезно знать! Ряд врачей называют лейкоареоз при МРТ головного мозга естественным состоянием, характерным для стареющего организма. В пользу этого говорит тот факт, что расстройство чаще выявляется в процессе диагностики у людей преклонного возраста, то есть после 70 лет. Обнаружение аномалии не значит, что пациенту придется лечить лейкоареоз. Часто достаточно общих мер профилактики и регулярного наблюдения, чтобы не допустить перехода болезни на следующий этап развития.
Для возникновения расстройства, известного как лейкоареоз, нужны определенные условия. К основным факторам риска относят наличие проблем в системе транспортировки крови в области головы:
По последним данным спровоцировать изменения при лейкоариозе может недостаточно активная умственная и физическая нагрузка. Это ускоряет деградацию нервной и мышечной системы, приводит к нарушениям метаболизма и провоцирует различные виды сосудистых патологий.
Как правило, изменения белого вещества, расположенного в глубине головного мозга, происходят из-за того, что оно меньше насыщено мелкими кровеносными сосудами. Вследствие этого даже незначительные нарушения в работе капиллярной сети моментально накладывают отпечаток на функциональности и физическом состоянии мозга пациента. По статистике патологические очаги при такой аномалии сосредоточены в области боковых желудочков или непосредственно в подкорковой зоне.
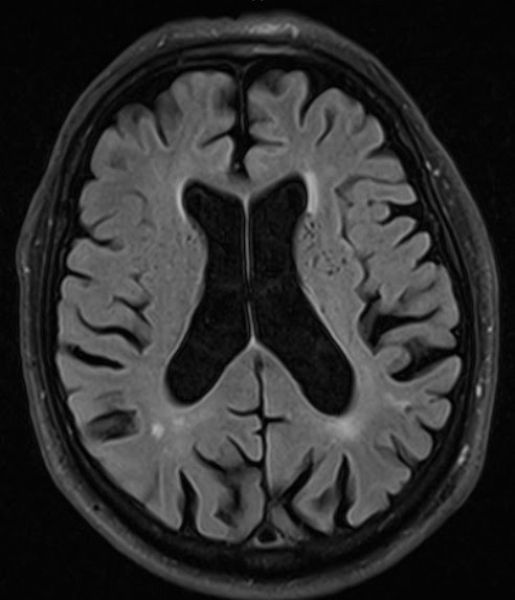
Какие именно изменения наблюдаются при лейкоареозе:
- клетки мозга не получают достаточного питания и кислорода, в результате чего наблюдаются изменения, выражающиеся в ишемии легкой или средней степени;
- при отсутствии лечения процесс развивается и со временем приводит к частичному отмиранию нервных клеток, формированию на их месте лакунарных кист, из-за чего структура нервной ткани напоминает губку;
- вокруг сосудов головного мозга наблюдаются изменения нервных тканей с разрушением миелиновых оболочек, что начинает отражаться на клинической картине, так как сопровождается явной неврологической симптоматикой: нарушениями памяти и когнитивных функций, перепадами настроения и т. д.;
- нарушение диффузных процессов в мозге приводит к накоплению избыточных объемов жидкости в желудочках, в результате чего они расширяются, а вокруг них наблюдаются следы инсультов, инфарктов и атрофии тканей.
Все изменения, перечисленные выше, проходят несколько стадий развития, и уже на начальном этапе становятся заметны при исследовании головного мозга на высокопольном аппарате. Этот тип устройств может обнаруживать виды патологий, не заметные для томографов мощностью менее 1 Тесла.
Как выглядит лейкоареоз на МРТ?
Визуальные следы лейкоареоза при МРТ представляют собой высветленные очаги, расположение которых зависит от формы аномалии. При первентрикулярном лейкоареозе, который выражается снижением плотности мозговых тканей в области куполов, то есть вокруг желудочков, на снимках видны:
- светлые участки в виде шапочек или ушек на полюсах желудочков головного мозга;
- равномерное расширение желудочковых полостей из-за скопления в них жидкости;
- равномерно светлая полоса, проходящая вдоль перивентрикулярного пространства мозга.
Параллельно с этим могут наблюдаться признаки лакунарных инсультов с неограниченным некрозом тканей. На снимках с высоким разрешением заметно, что белое вещество мозга становится похоже на губку.
При субкортикальной форме аномалии, когда патологические области локализованы в области в глубинных структурах головного мозга, на снимках видны:
- высветленные разрозненные очаги внутри больших полушарий;
- расширение пространств около сосудов;
- расширение артерий головного мозга;
- внутримозговые кисты, которые выглядят как четко очерченные округлые полости, заполненные жидкостью.
Также на основании полученных в процессе томографии данных врач провести дифференциальную диагностику с очагами демиелинизации — локального или рассеянного разрушения миелиновых оболочек, как при рассеянном склерозе.
Что такое лимфобластный лейкоз и почему он развивается
- Мальчики поражаются чаще, чем девочки, в соотношении 1,2:1.
- Наиболее частое злокачественное поражение у детей
- Составляет 27% всех злокачественных поражений
- Возрастной пик - 2-6 лет
- Злокачественное поражение гемопоэтических стволовых клеток
- Нормальный гемопоэтический костный мозг инфильтрирован или вытеснен незрелыми или минимально дифференцированными лимфобластами
- Гиперемия и кровоизлияния в костный мозг
- Деструкция костных трабекул
- Цитоморфологическая подклассификация Французской, Американской и Английской (FАВ) исследовательских групп определяет группы L1-L3
- Цитохимическая дифференциальная диагностика (пероксидаза, эстераза и кислая фосфатаза) оказывает помощь в дифференцировании острого лимфобластного лейкоза от острого миелобластного лейкоза
- Иммунологическая дифференциальная диагностика: с-АLL, Т-АLL, пре-В-АLL, В-АLL
- Частота выше у детей с синдромом Дауна или генетическими транслокациями.
Какой метод диагностики лимфобластного лейкоза у детей выбрать: МРТ, КТ, рентген, УЗИ
Очаговые поражения костей:
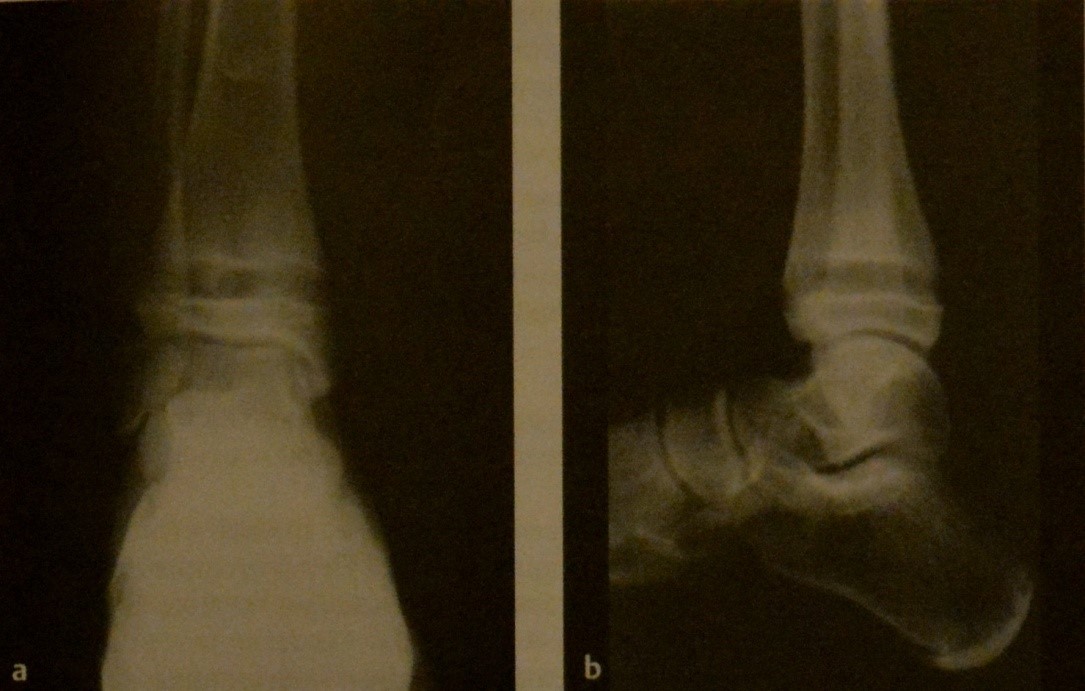
Острый лимфобластный лейкоз у мальчика 12 лет. Рентгенография голеностопного сустава в двух проекциях. Рентгенопрозрачные полосы в метафизе в дистальных отделах большеберцевой кости и малоберцевой кости.
- Необходима только при наличии крупных участков деструкции костей
- Может быть полезна при поражении позвоночника.
- Метод выбора для визуализации распространения поражения костного мозга
- Эффективно при затруднении в установлении диагноза
- Эффективно при наличии осложнений терапии
- МРТ всего тела (с супрессией жировой ткани) не может использоваться как рутинный метод исследования
- Очаговая или диффузная инфильтрация костного мозга обусловливает незначительную или умеренную интенсивность сигнала на Т1-взвешенных изображениях (неотличимо от гемопоэтического костного мозга у детей младшего возраста)
- Т1-релаксационное время инфильтрированного костного мозга удлинено
- Гиперинтенсивное по отношению к нормальному костному мозгу на Т2-взвешенных изображениях.
- Увеличение поглощения радионуклида
- Может привести к переоценке распространенности поражения костного мозга.
- Экстрамедуллярные поражения
- Оценка эффективности терапии.
Клинические проявления
- Часто нехарактерные симптомы
- Пролонгированное клиническое течение
- Бледность
- Повышенная утомляемость
- Потеря аппетита
- Потеря веса
- Повышение температуры тела
- Пациенты имеют склонность к развитию рецидивирующих персистирующих инфекций
- Гематомы и/или петехии на коже и кровоизлияния в слизистые
- Часто имеются боли в костях и суставах
- Выпот в полости суставов
- Головная боль, тошнота и рвота возникают при поражении ЦНС
- Умеренное увеличение лимфатических узлов
- Спленомегалия и/или гепатомегалия
- Синдром Микулича (лейкемическая инфильтрация в слезных и слюнных железах) возникает в редких случаях.
Тактика лечения
- Полихимиотерапия: индукционная терапия
- Профилактика поражения центральной нервной системы
- Реиндукционная терапия с/без профилактического облучения черепа
- Долговременная терапия.
- Поддерживающая терапия: профилактика присоединения инфекционных поражений.
Течение и прогноз
- Прогноз зависит от абсолютного содержания лимфоцитов в периферической крови
- Размеры печени и селезенки определяют отношение пациента к группе риска.
- Неблагоприятные прогностические факторы: плохой ответ на предварительную фазу лечения преднизолоном
- Персистенция лимфобла- стов после 1-го месяца химиотерапии
- Рецидив в течение 18 мес. после установления диагноза.
- Благоприятные прогностические факторы: длительная начальная фаза ремиссии
- 80% вероятность выживаемости при отсутствии рецидивов.
Осложнения
- Патологические переломы
- Остеонекроз во время проведения лечения
- Выпот в суставах
- Кровотечения
- Бактериальные инфекции
- Грибковые инфекции при проведении химиотерапии
- Карциноматоз мозговых оболочек при поражении ЦНС.
Какие заболевания имеют симптомы, схожие с острым лейкозом у ребенка
Метастазы нейробластомы
- более часто у детей возрасте до 3 лет;
- плохо определяемая, обычно прерывистая периостальная реакция.
Эозинофильная гранулема -
- пластинчатая периостальная реакция;
- разрушение кортикального слоя.
Остеомиелит
- разрушение кости может напоминать лейкемоидную инфильтрацию;
Лимфома
- обычно одиночное поражение, иногда многоочаговое;
- часто встречаются плохо определяемые остеолитические поражения;
- паростальный мягкотканный компонент.
Саркома Юинга
- типичное поражение диафизов;
- отсутствие рентгенопрозрачных линий в метафизах;
- агрессивная надкостничная реакция (пластинчатая, игольчатые разрастания, треугольник Кодмана);
- крупный мягкотканный компонент.
Советы и ошибки
- При наличии боли и выпота в суставах, увеличения скорости оседания эритроцитов состояние может быть неправильно интерпретировано как ревматическая лихорадка, ревматоидный артрит или остеомиелит
- Рентгенопрозрачные полосы в метафизе также возникают после рахита, при гипервитаминозе D, врожденном сифилисе, краснухе, цитомегаловирусной инфекции, токсо- плазмозе и цинге.
В клинике Медицина 24/7 применяются наиболее современные методы диагностики и лечения лейкозов крови. У нас работают , которые имеют большой опыт в борьбе с данной группой заболеваний.

Классификация лейкозов
Выделяют две формы заболевания — острую и хроническую. Но это не то же самое, что, например, острая и хроническая инфекция. В случае с лейкозом это совершенно разные заболевания. Острая форма развивается, когда мутации происходят в незрелых бластных клетках крови. Хроническая — результат генетических дефектов в более зрелых клетках.
- Разновидности острых лейкозов: лимфобластные, миелогенные, миелопоэтические дисплазии.
- Разновидности хронических лейкозов: нейтрофильные, миелоцитарные, базофильные, моноцитарные, волосатоклеточные, эритромиелозы, лимфолейкозы, лимфоматозы, гистиоцитозы, тромбоцитемии.
Это деление основано на типе клеток, в которых происходят патологические изменения при заболевании.
При остром миелогенном (миелоидном) лейкозе мутации происходят в миелоидных клетках, которые в норме в процессе кроветворения дают начало всем клеткам крови: эритроцитам, лейкоцитам и тромбоцитам. В итоге, функции всех этих кровяных телец нарушаются. Заболевание наиболее распространено у людей старше 65 лет, у мужчин встречается чаще, чем у женщин. Оно быстро прогрессирует.
При остром лимфобластном лейкозе (лимфолейкозе) нарушение развивается в незрелых лимфоидных клетках — предшественниках лимфоцитов. Без лечения болезнь быстро прогрессирует. Чаще всего лимфолейкозы встречаются у детей 3–5 лет, но могут развиваться у людей старше 75 лет.
Наиболее распространенной формой лейкоза у взрослых людей является хронический лимфолейкоз. Он также поражает лимфоциты, но развивается медленно, может не вызывать никаких симптомов в течение многих лет. Чаще всего болеют люди старше 70 лет.
Хронический миелоидный лейкоз, как и острый, поражает миелоидные клетки, но прогрессирует намного медленнее. Он чаще встречается у взрослых, чем у детей, причем, более распространен среди мужчин.
Причины, факторы риска
Невозможно точно сказать, почему в каждом конкретном случае в клетках кроветворных органов возникают мутации и развивается лейкоз. Известны лишь некоторые факторы, повышающие риски:
Какими симптомами проявляются лейкозы?
Клиническая картина при разных формах лейкозов будет несколько различаться. При острых формах симптомы возникают быстро, напоминают проявления гриппа. Хронические лейкемии могут годами не вызывать никаких жалоб, зачастую их диагностируют случайно, когда обнаруживают характерные изменения в общем анализе крови.
Большинство симптомов лейкозов связано с тем, что опухолевые клетки подавляют рост нормальных, в итоге последние перестают справляться со своими функциями:
- Анемия возникает при снижении в крови уровня эритроцитов и гемоглобина. Проявляется в виде постоянного чувства усталости, одышки, бледности, головокружений, болей в грудной клетке.
- Тромбоцитопения — снижение уровня тромбоцитов, которые отвечают за остановку кровотечений. При этом развивается повышенная кровоточивость. Она проявляется в виде длительных кровотечений после порезов, синяков на коже, носовых кровотечений, кровоточивости десен, длительных и обильных месячных у женщин, прожилок крови в кале. В тяжелых случаях развивается легочное кровотечение.
- Лейкопения — снижение уровня лейкоцитов, которые в норме должны защищать организм от инфекций. Больные чаще страдают инфекционными заболеваниями, они протекают более длительно, тяжело. Могут беспокоить эпизоды лихорадки (повышение температуры тела до 38 градусов и более), сильная потливость по ночам.
Опухолевые клетки могут накапливаться в лимфатических узлах, печени, селезенке, миндалинах. В итоге в этих органах возникает отек, они увеличиваются. Уплотненные увеличенные лимфатические узлы под кожей можно прощупать, при больших размерах они заметны визуально. Если увеличены печень и селезенка, у больного быстро возникает сытость, когда он принял небольшое количество пищи.
Некоторые пациенты быстро теряют вес, хотя питаются как обычно и не сидят ни на каких диетах. поражения красного костного мозга могут беспокоить боли в костях.
Методы диагностики
Лечением лейкозов занимаются . К ним больных обычно направляют терапевты после того, как обнаружены соответствующие симптомы или изменения в общем анализе крови.
Во время первичного приема расспрашивает больного о его симптомах, проводит осмотр, ощупывает живот и подкожные лимфатические узлы. Чтобы определить количество разных типов кровяных телец и типов лейкоцитов, проводят общеклинический анализ крови с лейкоцитарной формулой.
Окончательно диагноз подтверждают по результатам биопсии красного костного мозга. Образец ткани получают с помощью специальной иглы обычно из грудины или гребня подвздошной кости. В материале ищут опухолевые клетки, определяют их характеристики, проверяют на наличие мутаций. Проводят гистологическое, морфологическое, цитохимическое, цитогенетическое, иммунофенотипическое, иммуногистохимическое и исследования. Это помогает установить точный диагноз и определить оптимальную тактику лечения.
Современные принципы лечения
Тактика лечения лейкозов бывает разной. В первую очередь она зависит от таких факторов, как тип лейкемии, поражение опухолевыми клетками различных органов, включая центральную нервную систему, возраст, общее состояние здоровья пациента, наличие у него сопутствующих заболеваний.
Врач может назначить в различных сочетаниях следующие методики:
- Классическая химиотерапия применяется у большинства пациентов. Используют химиопрепараты из разных групп, в форме растворов для внутривенного введения и таблеток для перорального приема. Пациенту может быть показан только один препарат или комбинация из двух и более.
- Таргетные препараты, в отличие от обычных химиопрепаратов, действуют более прицельно. Они блокируют определенные молекулы, которые активируют размножение опухолевых клеток, необходимы для их выживания.
- Лучевая терапия может применяться местно, в областях, где имеются скопления опухолевых клеток, или для облучения всего тела. Ее также применяют для подготовки к трансплантации красного костного мозга.
- Трансплантация стволовых клеток красного костного мозга. Сначала с помощью высоких доз химиопрепаратов и облучения у пациента уничтожают пораженную ткань красного костного мозга. Затем в кровоток вводят стволовые клетки, полученные предварительно от самого больного или от донора. Они оседают в красном костном мозге и дают начало новым нормальным лейкоцитам.
Лечение острого лимфобластного лейкоза состоит из трех фаз: индукции, консолидации и поддерживающей терапии.
Цель индукции — достичь ремиссии, то есть состояния, при котором во время исследования красного костного мозга в нем не обнаруживаются опухолевые клетки. Для этого применяют химиопрепараты: винкристин, дексаметазон или преднизон, доксорубицин или даунорубицин. Некоторым пациентам показаны: циклофосфамид, , высокие дозы метотрексата или цитарабина.

Если в опухолевых клетках обнаружена филадельфийская хромосома, применяют таргетный препарат иматиниб (Гливек). При поражении центральной нервной системы проводят системную химиотерапию высокими дозами, интратекальное введение химиопрепаратов, лучевую терапию.
В фазу консолидации продолжают интенсивное лечение химиопрепаратами, так как, несмотря на ремиссию, есть риск рецидива. Курс продолжается, как правило, несколько месяцев. Некоторым пациентам врачи предлагают трансплантацию клеток красного костного мозга.
Поддерживающую терапию в среднем продолжают 2 года. Пациенту вводят метотрексат и . В некоторых случаях их комбинируют с винкристином, преднизоном и другими лекарственными препаратами.
Если пациент не реагирует на лечение, или лейкоз рецидивирует, назначают снова химиопрепараты, или встает вопрос о трансплантации стволовых клеток. Если болезнь раз за разом возвращается, и становится понятно, что бороться с ней бесполезно, начинают паллиативную терапию, которая помогает продлить жизнь пациента и избавить его от мучительных симптомов.
В клинике Медицина 24/7 применяются все доступные на данный момент возможности для борьбы с острыми лейкозами. У нас для пациентов доступны все препараты последних поколений. Наши врачи проводят терапию в соответствии с современными международными рекомендациями.
Оставьте свой номер телефона
Лечение острого миелоидного лейкоза состоит из двух основных этапов: индукции и консолидации.
Иногда перед индукцией проводят лечение лейкостаза — состояния, при котором в крови очень много лейкозных клеток, чего затруднен кровоток. Для этого применяют химиотерапию в течение нескольких дней, иногда перед ней проводят лейкоферез — очищение крови от клеток с помощью специального аппарата.
Индукцию проводят цитарабином в сочетании с даунорубицином или идарубицином. В некоторых случаях, при наличии определенных характеристик опухолевых клеток, применяют таргетные препараты. При поражении центральной нервной системы химиопрепараты вводят в спинномозговую жидкость, проводят лучевую терапию.
Через неделю проводят биопсию красного костного мозга. Ремиссией считается состояние, при котором количество бластных клеток лейкоза составляет не более 5% от общего количества. Если ремиссия не наступила, показан еще один курс химиотерапии по той же или другой схеме. Некоторым пациентам уже на этом этапе рекомендуется трансплантация стволовых клеток.
Через несколько недель снова проводят биопсию, чтобы проверить, как восстанавливаются нормальные клетки красного костного мозга, и не произошло ли рецидива.
В фазу консолидации молодым пациентам с хорошим состоянием здоровья проводят несколько циклов химиотерапии высокими дозами цитарабина. Некоторым рекомендована трансплантация стволовых клеток костного мозга. При необходимости химиопрепарат сочетают с таргетными препаратами.
У пожилых ослабленных пациентов применяют цитарабин в более низких дозах или в стандартных дозировках в сочетании с идарубицином, даунорубицином или митоксантроном. Иногда проводят трансплантацию стволовых клеток по щадящей методике.
Обратитесь за помощью к профессионалам в клинике Медицина 24/7. Наши врачи имеют большой опыт лечения различных форм острого лейкоза. Они назначат необходимые исследования, компетентно оценят вашу ситуацию и порекомендуют оптимальные виды лечения.
Источники:
- Материалы XVI конгресса Европейской гематологической ассоциации (EHA) (июнь 2011 г. , Лондон) // Клиническая онкогематология. 2011. №3.
- Волкова М. А. Острые лейкозы // Клиническая онкогематология. 2008. №1.
- Захаров О. Д. Острые лейкозы // Клиническая онкогематология. 2008. №3.
Читайте также:





