Кровоизлияние на мрт или опухоль

МРТ головного мозга. Т1-взвешенная аксиальная МРТ. Субдуральная гематома. Цветовая обработка изображения.
Все кровоизлияния в мозг могут быть разделены на следующие типы:
- интрапаренхимальное
- субарахноидальное
- субдуральное
- эпидуральное
- внутрижелудочковое
- внутриопухолевое
Интрапаренхимальные кровоизлияния являются следствием гипертонии и проявляются в виде кровоизлияний в вещество мозга (геморрагический инсульт) и гипертензивных синдромах. Геморрагический инсульт возникает вследствие разрыва изменённых (гиалиноз, микроаневризмы) сосудов при повышении артериального давления. Частота геморрагического инсульта составляет около 9 случаев на 100 тысяч населения. Это 10-18% от всех смертей. По отношению к всем острым нарушениям мозгового кровообращения (ОНМК) на геморрагический инсульт приходится 10-20%. Кроме того, еще наблюдаются вторичные диапидезные кровоизлияния при ишемическом типе ОНМК. Также кровоизлияния типичны для венозных инфарктов. Возраст пациентов обычно старше 45 лет. Локализация геморрагического инсульта может быть почти любой, но чаще это базальные ядра, таламус, мозжечок.
Диагностика состоит в выполнении КТ и МРТ головного мозга. Отображение крови на МРТ зависит от сроков.

МРТ головного мозга. Аксиальная Т2-взвешенная МРТ. Кровоизлияние в мозжечок.

МРТ головного мозга. Т1-взвешенная корональная МРТ. Смешанный ишемический инсульт. Ранняя подострая стадия.
Субарахноидальное кровоизлияние (САК) – это кровоизлияние между арахноидальной и мягкой мозговыми оболочками. Эпидемиология САК отличается в разных странах, в России около 6 на 100 тысяч населения. Самой частой причиной САК является травма, затем разрыв мешотчатой аневризмы (85% от нетравматических спонтанных кровоизлияний). На оставшиеся 15% нетравматических кровоизлияний приходятся доброкачественное перимезэнцефальное кровоизлияние неясной этиологии и разрыв вен. Смертность от САК очень высокая, и зависит от массивности и расположения кровоизлияния.
Клинические проявления состоят из:
- Неожиданно приступ тяжёлой головной боли
- Фотофобия, тошнота, рвота
При неврологическом осмотре выявляются менингеальные знаки – часто единственный признак САК. Ксантохромия СМЖ появляется через 12 и более часов после САК и может быть только методом позднего его подтверждения. Предлагаются разные подходы к лучевой диагностике САК. В первые сутки предпочтительна МРТ, так как кровь уже может быть видна на Т2-МРТ градиентного типа или FLAIR. В более поздние сроки, до 3-5 дня предпочтительнее КТ. Затем опять МРТ, которая чувствительнее КТ в подострую и хроническую фазы кровоизлияния.
Количество крови оценивается по шкале Фишера. Она делит кровоизлияние на 4 группы:
- Не визуализируется кровь
- Диффузное САК с толщиной до 1 мм, без сгустков
- Сгустки крови и (или) толщина САК больше 1 мм
- Внутримозговое или внутрижелудочковое кровоизлияние в сочетании с САК

МРТ головного мозга. Аксиальная МРТ типа FLAIR. Аневризма и САК, внутрижелудочковое кровоизлияние.
Субарахноидальное кровоизлияние опасно вазоспазмом, который наблюдается на 5-7 сутки. Сам спазм хорошо определяется при дуплексном сканировании. При МРТ головного мозга можно выявить ранние признаки ишемического инсульта.

МРТ головного мозга. Диффузионно-взвешенная МРТ последовательность. ОНМК в острой стадии вследствие вазоспазма.
Субдуральная гематома обычно возникает вследствие разрыва вен. Причины субдуральной гематомы – травма, антикоагулянтная терапия, резкая декомпрессия при шунтировании желудочков по поводу гидроцефалии. Очень редко встречаются субдуральные гематомы при разрыве аневризм и АВМ. Клинические проявления связаны смасс-эффектом. Частота субдуральных гематом составляет около 1 случая на 10 тысяч населения. Располагаются субдуральные гематомы по конвекситальной поверхности, изредка, вдоль межполушарной щели и намёта, в области задней черепной ямки. Может быть сочетание субдуральной гематомы с кровоизлиянием в соседние участки мозга. прогноз в этих случаях неблагоприятный. Отображение гематомы на КТ и МРТ зависит от их давности. Субдуральные гематомы имеют форму серпа.

МРТ головного мозга. Аксиальная Т2-взвешенная МРТ. Подострая субдуральная гематома.
Эпидуральная гематома (экстрадуральная гематома) имеет травматическое происхождение. Это скопление крови внутренний костной пластинкой и твердой мозговой оболочкой. Обычно гематома расположена под областью перелома костей черепа. Причиной кровоизлияния является разрыв оболоченной артерии. Встречаются эпидуральные гематомы вдвое реже субдуральных. По форме гематома двояковыпуклая. Чаще всего диагностируется в неотложных условиях методом КТ. МРТ обычно применяется при спинальных эпидуральных гематомах.

КТ. Эпидуральная гематома.
Внутрижелудочковые кровоизлияния бывают первичные и вторичные. Первичные кровоизлияния наблюдаются при внутрижелудочковых опухолях, некоторых аневризмах (задней нижней мозжечковой со скоплением крови в 4 желудочке) и субэпендимальных кавернозных ангиомах. Вторичные кровоизлияния возникают как следствие прорыва крови в желудочки при интрапаренхимальных кровоизлияниях и САК.

МРТ головного мозга. Аксиальная Т2-взвешенная МРТ типа FLAIR. Внутрижелудочковое кровоизлияние.
Внутриопухолевые кровоизлияния встречаются редко. обычно они не обширные, как, например, при апоплексиях аденом гипофиза. Апоплексия – это острое нарушение кровоснабжения гипофиза с некрозом или кровоизлиянием. Частота около 10% случаев макроаденом. Клинически апоплексия появляется головными болями, рвотой и зрительными нарушениями. Изредка обширные кровоизлияния наблюдаются в метастазах.

МРТ головного мозга. Корональная Т1-взвешенная МРТ. Апоплексия макроаденомы гипофиза с кровоизлиянием.
Внутримозговое кровоизлияние любого типа относится к экстренным состояниям и МРТ в СПб выполняется, как правило в приемном покое больницы, либо делают срочно КТ. В подострую стадию возможности МРТ СПб позволяют выполнять исследование стационарных условиях и в хронической на открытом МРТ.
Внутричерепное кровоизлияние (ВЧК) может происходить в результате многих причин, таких как артериальная гипертензия, геморрагический инфаркт (артериальный или венозный), разрыв аневризмы, АВМ, артериовенозных фистул твердой мозговой оболочки, амилоидной ангиопатии, кровоизлияния в опухоль или кисту, энцефалита, травмы или васкулита. КТ является методом выбора, так как она легко доступна, быстра в исполнении и чувствительна к наличию или отсутствию крови.
а) Паренхиматозные гематомы. Гипертонические, геморрагический инфаркт или кровоизлияние в опухоли.
б) Гипертонические гематомы. Артериальная гипертензия является наиболее частой причиной внутримозговых кровотечений среди взрослого населения.
Ключевые данные визуализации:
- Гиперинтенсивные участки находятся в базальных ганглиях, особенно в скорлупе, затем в таламусе, мосту, мозжечке, субкортикальном белом веществе.
- Выяснить у пациента и родственников гипертонический анамнез и с помощью КТ выявить рентгенологические признаки гипертонии, такие как лакунарные инфаркты и сосудистую лейкоэнцефалопатию.
в) Геморрагический инфаркт. Геморрагический инфаркт может быть как артериальной природы (5-15% в течение 48 часов после реперфузии), так и венозной.
Ключевые данные визуализации:
- На неконтрастной КТ артериальный инфаркт дает гиподенсное изображение в области сосудистой ишемии и гиперденсное при наличии кровоизлияния.
- Венозный инфаркт представлен очагами отека (гиподенсными, гиперинтенсивными на Т2-взвешенных и FLAIR изображения), не связанными с зонами кровоснабжения, они обычно двусторонние и часто связаны с кровоизлияниями (гиперденсными, гиперинтенсивными на Т1-взвешенных изображениях, гипоинтенсивными на Т2, Т2-взвешенных изображениях).
г) Внутричерепное кровоизлияние (ВЧК). Внутричерепные опухоли могут давать ВЧК. К способствующим факторам относятся неоангиогенез, некроз, прямая инвазия сосудов, коагулопатия. К первичным опухолям, склонным к кровоизлияниям, относятся: мультиформная глиобластома, олигодендроглиома, аденома гипофиза и гемангиобластома. Метастазы, особенно подверженные кровоизлиянию, включают меланому, рак почки и хориокарциному, а также рак легкого.
Ключевые данные визуализации:
- Обширный отек, окружающий гематому, должен вызывать подозрение на наличие основного патологического очага.
- В этой ситуации следует проводить КТ или МРТ с контрастированием и поиск экстракраниальных опухолей.
д) Субарахноидальное кровоизлияние и сосудистые мальформации, аневризмы, доброкачественные САК, АВМ, каверномы, венозные ангиомы, капиллярные телангиэктазии. Внутричерепные сосудистые пороки развития, как правило, разделяют на четыре или пять типов в зависимости от того, включают ли они аневризмы, АВМ, кавернозные ангиомы, капиллярные телеангиэктазии и венозные ангиомы.
е) Признаки аневризмы на КТ и МРТ. Разрыв внутричерепной аневризмы является наиболее распространенной причиной нетравматических САК. КТ является методом выбора для диагностики САК. МРТ также полезна для выявления острого субарахноидального кровоизлияния, но она дает различную картину в зависимости от времени от начала САК. Т2-взвешенные последовательности очень чувствительны к крови. После того, как диагностировано САК, должна быть выполнена ангиография. В некоторых центрах сразу же после диагностики САК выполняется КТ-ангиография, так как она также является хорошим диагностическим инструментом при большинстве аневризм. МР-ангиография также полезна, главным образом, при оценке трехмерной анатомии гигантских аневризм и их отношении к головному мозгу или черепно-мозговым нервам. Если КТ- и MPT-ангиографии недоступны, как можно скорее должна быть выполнена ангиография. Ангиография остается золотым стандартом для диагностики церебральных аневризм.
ж) Доброкачественные, перимезенцифальные или идиопатические САК. Если при ангиографии выявлена причина САК, выставляется диагноз доброкачественного, перимезенцифального или идиопатического САК.
Ключевые данные визуализации:
- Причиной часто встречающейся перимезенцефальной локализации считается разрыв вены, возможно, из-за тромбоза.
- Прогноз при этом хороший.
- Перед установлением диагноза доброкачественного САК обязателен поиск аневризм, артериовенозных фистул, АВМ, и дуральных фистул шейного отдела позвоночника и опухолей спинного мозга на шейном уровне.
з) Артериовенозные мальформации. Артериовенозные мальформации (АВМ) представляют собой фистулы между артериями и венами. Считается, что они являются причиной 4% кровоизлияний в год. Они обычно имеют извилистые питающие артерии, плотный клубок сосудов и большие дренирующие вены, которые могут быть видны на КТ. АВМ могут быть связаны с аневризмами питающих артерий или вен, возникающих вторично из-за высокого потока. При лечении АВМ такие аневризмы могут регрессировать. Клинически АВМ чаще всего проявляются кровоизлияниями или припадками и реже неврологическим дефицитом или масс-эффектом.
и) Кавернозные ангиомы. Кавернозные ангиомы состоят из кистозных сосудистых синусоидов, выстланных одним слоем эндотелия без промежуточного слоя нервной ткани. Клинически протекают в виде кровотечений (0,5% в год) или припадков.
Ключевые данные визуализации:
- Имеют классический вид попкорна на КТ и МРТ вследствие кровотечений разной давности и кальцификации.
- Часто имеется классическое кольцо гемосидерина (гиподенсное кольцо на Т2-взвешенных изображениях).
- Кавернозные ангиомы могут давать весьма разнообразные изображения.
- Необходимо проверять наличие других каверном на Т2-последовательностях (гипоинтенсивные на Т2).
- Невидимые при ангиографии повреждения с медленным потоком минимально или вообще не контрастируются.
- Иногда сочетаются с венозными ангиомами.
к) Венозные ангиомы. Считается, что венозные ангиомы являются крайним вариантом нормы, не дают кровоизлияния и поэтому не нуждаются в лечении. Они представляют собой скопление вен в перивентрикулярном белом веществе, впадающих в большие, транскортикальные дренирующие вены.
л) Капиллярные телеангиэктазии. Капиллярные телеангиэктазии являются расширеннием капилляров в нормальной ткани мозга. Они часто встречаются в мосту, а также и в коре головного мозга или в спинном мозге.
Ключевые данные визуализации:
- На КТ и ангиографии они, как правило, не видны.
- На МРТ капиллярные телеангиэктазии могут также быть не видны или иметь небольшие, плохо отличимые области повышения сигнала.
- Они могут быть невидимыми на ангиографии или выглядеть как небольшие участки сосудистых звездочек.
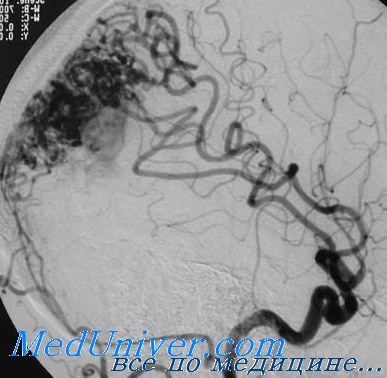
Внутричерепное кровоизлияние при артерио-венозной мальформации - ангиография
Женщина 1941 г.р. Около недели назад заметила слабость в правой руке, постепенно наросла. Эпизода подЪема артериального давления перед началом заболевания не припоминает.
.jpg)
.jpg)
Дополнительно сделала КТ: плотность от 45 до 73 ед.Х. Кальцинатов в структуре образования нет.
- Вопросы по магнитно-резонансной томографии
Похоже на парасагиттальную менингиому. А что это такое яркое на сагиттальных МРТ?
- Login to post comments
Яркое на Т1 - это, скорее всего, подострая кровь.
- Login to post comments
- Login to post comments
Образование это единичное, это, конечно, никак не исключает возможность метастаза, но несколько снижает вероятность. Я еще предположила кровоизлияние в каверному, но обЪясняет ли это такой перифокальный отек? Назначила контроль через 2 недели. Не факт, что попадет именно ко мне. А жаль.
Насчет крови на МРТ:
Острейшая изоинтенсивна веществу мозга на Т1 и Т2 ВИ.
Острая гиперинтенсивна на Т2, изоинтенсивна на Т1.
Подострая гиперинтенсивна на Т1 и Т2 ВИ.
В хронической стадии образуется гемосидерин (чаще по периферии кисты, если была внутримозговая гематома), гипоинтенсивный на Т2 и Т1 ВИ.
- Login to post comments
Для такого крупного метастаза, по моему, слишком скромный перифокальный отек. И распада нет. А клиника и анамнез какие?
Кавернома это тоже вариант. Отек может быть связан с ишемическими изменениями в прилегающих тканях мозга. Но должна быть острая клиника.
- Login to post comments
Если предположить что это кавернома с кровоизлияниями, более типично было бы наличие микст-сигнала от крови в разные фазы кровоизлияния (за счёт "подтекания"); и не должно было бы быть такого выраженного отёка. Поэтому полагаю что вариант неоплазии, и именно метастаза, должен быть на первом месте в диф. диагностическом ряде.
- Login to post comments
На МРТ как раз любую фазу кровоизлияния можно насмотреть в этом образовании. Метастаз меланомы с кровоизлиянием мне кажется вероятным, с учетом такой гипоинтенсивности на Т2 ВИ.
- Login to post comments
А как, все-таки клиника? Анамнез?
- Login to post comments
Опухоль солидной узловой структуры с кровоизлиянием, перифокальный отек. Не уверенна, что экстааксиальная, во всяком случае не достаточно убедительно по представленных сканах. Более выглядит как интрааксиальная.
- Login to post comments
Nela, мне кажется, я отвечала на Ваш вопрос, неужели не сохранила? Около недели назад стала замечать слабость в правой руке. Страдает сахарным диабетом, на инсулине. Резких подЪемов АД не отмечает.
Внутричерепное кровоизлияние – серьезная патология, требующая скорейшей помощи профильных специалистов. Опасность гематомы состоит в том, что она нарушает кровоснабжение головного мозга и повреждает нервную ткань из-за локального давления. Патология в случаях позднего обращения за медицинской помощью или неадекватного лечения приводит к смещению структур органа вследствие повышения внутричерепного давления, что является серьезной угрозой жизни человека. Коварность недуга в том, что иногда симптомы могут проявиться не сразу, а драгоценное время будет упущено. При отрицательной динамике развития кровоизлияния пациент имеет большие шансы умереть, несмотря на грамотное лечение, проведенное в полном объеме. Гематома головного мозга вызывает сильную боль. По мере нарастания внутричерепного давления присоединяются тошнота, рвота, нарушение сознания, судороги, появляются очаговые неврологические симптомы (изменяется размер зрачков, развиваются парезы, нарушения чувствительности, повышаются рефлексы, манифестируют патологические знаки и др.). Отрицательная динамика течения внутричерепных гематом характеризуется коматозным состоянием, нарушениями работы сердечно-сосудистой системы и остановкой дыхания. Часто точная диагностика локализации патологического процесса бывает затруднена из-за быстрого изменения объема крови в очаге повреждения после травмы головы. Основной метод, используемый врачами для быстрой и информативной оценки сосотяния головного мозга – компьютерная томография. Существует несколько классификаций кровоизлияний в зависимости от локализации, источника и сроков процесса. Благодаря КТ удается определить характер гематомы головного мозга, степень давности патологии и вовлеченность окружающих тканей. МРТ позволяет увидеть очень тяжелые повреждения аксонов нервных клеток или оценить процессы восстановления в отдаленном периоде травматической болезни. Использование МРТ дает возможность дифференцировать ишемический и геморрагический инсульты, когда не до конца ясно - есть ли гематома в полости черепа.
Покажет ли МРТ головного мозга гематому?
Визуализация патологического процесса в мозге зависит от сроков после травм головы. При проведении МРТ в период от 24 до 72 часов с момента разрыва сосуда гематома не видна (ложно отрицательный результат). В первые сутки образования кровоизлияния для определения масштабов повреждения тканей и костных структур выполняют компьютерную томографию. Благодаря исследованию удается рассмотреть компоненты черепа, ушибы мозга (контузионно-геморрагические очаги) любой локализации. На основе результатов КТ-диагностики нейрохирурги отслеживают состояние церебральных структур, выносят решение о необходимости оперативного вмешательства. Важное значение имеет диагностика с помощью рентгеновских лучей кровоизлияний, от момента возникновения которых прошло 12-72 часа. На снимках КТ хорошо будут видны: направление смещения костных отломков, глубина их вдавления в мозговое вещество, разрывы сосудов с формированием гематом, масштаб вовлечения церебральных структур и пр. Магнитно-резонансную томографию пациентам могут делать в ургентном порядке при госпитализации (например, при геморрагическом инсульте), когда не прошло еще 24-часового промежутка после происшествия. Визуализировать кровь на МРТ в иных случаях удается только по истечению трехдневного срока. Выявление причин образования гематом, постановка диагноза и неотложное лечение происходят в стационаре. В частных медицинских центрах выполняют МРТ-исследование по назначению лечащего врача, которое показывает особенности гематомы (когда процесс приобрел хронический характер), последствия повреждений коры, экстрапирамидных и стволовых структур, осложнения в виде гигромы, рубцово-атрофических изменений и пр. Начиная с 7 суток от момента разрыва сосуда (в позднем подостром периоде) кровь на МР-томографии визуализируется лучше, имеет гиперинтенсивный (усиленный) сигнал при Т1 и Т2 взвешенных изображениях (на снимках выглядит более светлыми участками). Переходя в хронический характер, кровоизлияние обретает гипоинтенсивный (ослабленный) отклик (отображается темными областями)
Кровь на МРТ, как выглядит?
В медицинской практике встречаются следующие виды внутричерепных кровоизлияний:
- интрапаренхиматозная гематома – причиной формирования является разрыв сосудов из-за геморрагического инсульта (чаще всего вследствие повышенного артериального давления), травматического разрушения артерии, воспалительной деструкции сосудистой стенки и т.п. На снимках локально кровоизлияние расположено среди белого вещества мозга, без связи с повреждением костных структур черепа, даже если патология возникла после удара головы;
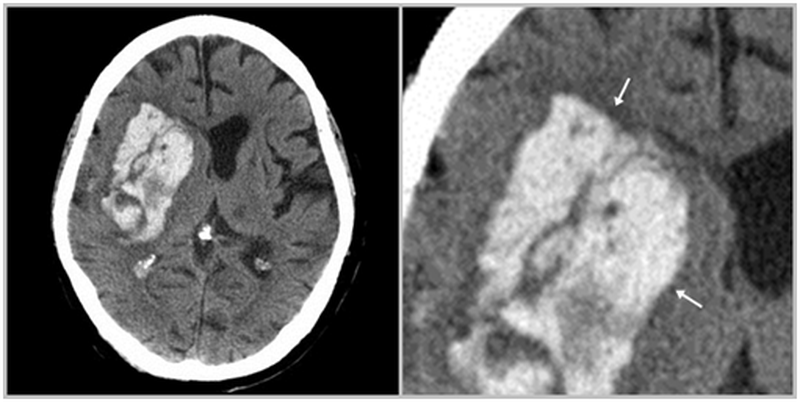
Внутримозговая гематома вследствие геморрагического инсульта (указана стрелками)
- субарахноидальное кровоизлияние (САК) – возникает вследствие нарушения целостности сосуда, расположенного на поверхности мозга, в подпаутинном пространстве (например, при разрыве мешотчатой аневризмы). Основными патологическими симптомами считают внезапную сильную головную боль, тошноту вместе с рвотой и светобоязнь, угнетение сознания вплоть до комы. Данный вид кровоизлияний провоцирует вазоспазм. На снимках САК расположен на поверхности мозга;
- субдуральная гематома локализована под твердой мозговой оболочкой. Отличается формой серпа при визуализации на магнитно-резонансной или компьютерной томографии. Возникает вследствие разрыва вен после травм, приема антикоагулянтов, шунтирования желудочков, характеризуется высоким процентом летальных исходов. Вызывает выраженное смещение мозга из-за внутричерепного давления;
- эпидуральная гематома – обычно определяется после травматических повреждений. Локализуется под областью перелома, между костями черепа и твердой оболочкой мозга. Визуально выглядит как двояковыпуклая линза;
- внутрижелудочковое кровоизлияние – первичное (образуется при опухоли, аневризме, ангиоме и пр.) и вторичное (как следствие прорыва крови из зоны формирования гематомы в полость желудочков при большом объеме первой);
Отличает ли МРТ старую гематому от новой?
Визуализация кровоизлияния в головном мозге при магнитно-резонансном исследовании зависит от давности патологического процесса. С помощью специальных режимов МРТ – Т1, Т2 ВИ (взвешенное изображение) и FLAIR (Fluid Attenuated Inversion Recovery - функция с подавлением сигнала свободной воды) – удается рассмотреть разные виды гематом. Последние дифференцируют по срокам геморрагии, так как в структуре крови происходят изменения спустя время, имеющие следующую динамику:
- сверхострая стадия (до 24 часов) – характеризуется высоким уровнем оксигемоглобина и неразрушенными эритроцитами, диамагнетизмом двухвалентного железа. МР-сигнал изоинтенсивный на Т1 ВИ и слабо гиперинтенсивный на Т2 ВИ. В этом периоде с помощью МРТ можно дифференцировать очаг патологии, но более информативна будет компьютерная томография (КТ);
- острое кровоизлияние (1-3 дня) – превращение оксигемоглобина в дезоксигемоглобин внутри красных кровяных телец. Наблюдается гипо(изо)интенсивный МР-сигнал с определением выраженного отека мозга. На этой стадии не удается рассмотреть зону гематомы на магнитно-резонансном аппарате;
- ранний подострый период (от 3 до 7 дней) – характеризуется уменьшением плотности гематомы и ее неоднородностью, проявляющимися гиперинтенсивным сигналом метгемоглобина на Т1 ВИ и гипоинтенсивным на Т2 взвешенном изображении. В этот момент гематома становится видна на МРТ;
- поздняя подострая стадия (от 7 до 14 дней) – связана с разрушением эритроцитов и выходом метгемоглобина в межклеточное пространство. Наблюдается гиперинтенсивный МР-сигнал в обеих стандартных последовательностях по всему объему кровоизлияния;
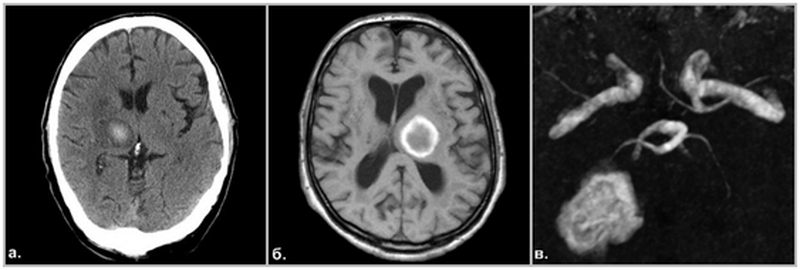
Развитие гематомы на МРТ головного мозга в подострой стадии
- хронический процесс (от 2 недель) – благодаря поглощению макрофагами метгемоглобина появляется гемосидерин, который выглядит на МРТ по периферии очага темным за счет парамагнитного эффекта железа. Плотность гематомы снижается, становится подобна мозговому веществу на снимках. К концу 30 дней кровоизлияние полностью состоит из гемосидерина. На данной стадии гематома отражается ярким светлым оттенком на Т2 ВИ (за счет внеклеточного метгемоглобина). Даже спустя года на исследовании обнаруживается очаг кровоизлияния из-за скопления молекул оксида железа.

МРТ головного мозга

Показания к МРТ головного мозга

МРТ головы
Геморрагический инсульт - острое нарушение мозгового кровообращения с разрывом артерий, вен, сосудистой мальформации, фистулы или аневризмы, образованием кровоизлияния в мозг, верифицированное на визуализации.

Рис.1 Крупная внутримозговая гематома на КТ (стрелки).

Рис.2 Гематома в базальных ядрах на МРТ в режиме Т2* (стрелки).
Внутримозговая гематома при геморрагическом инсульте передставляет собой кровяной сгусток (компактную часть) - гиперденсная зона на КТ (белая стрелка на рис.3а) и участок пониженного МР-сигнала по Т2 (рис.3б) и перифокальный вазогенный отёк (жёлтые стрелки на рис.3а и 3б). При этом центральная компактная часть так же может быть неоднородной на 2-3 сутки в результате эффекта седиментации (осаждения тяжёлых частиц - в данном случае сгустков фибрина, белком и эритроцитов) и разделения гематомы на 2 фракции - плазму (жёлтая стрелка на рис.3в) и непосредственно сгусток, что отражается наличием уровня седиментации (белая стрелка на рис.3в). При геморрагическом инсульте на фоне гипертонической болезни (наиболее частая причина внутримозговых нетравматических гематом) кровоизлияние возникает в области базальных ганглиев, так как происходит разрыв тонких таламо-перфорирующих и лентикулярных артериол. При церебральной амилоидной ангиопатии (чаще всего страдают люди пожилого и старческого возраста) гематома локализуется в субкортикальном отделе одной из долей мозга, хотя так же может возникать и в области базальных ганглиев.

На МРТ в Т1 гематома в острой фазе имеет низкий МР-сигнал, практически изоинтенсивный мозговому веществу (белая стрелка на рис.4а), а перифокальный отёк имеет еще более низкий МР-сигнал по Т1 (жёлтые стрелки на рис.4а). На Flair гематома имеет гиперинтенсивный МР-сигнал (рис.4б). На Т2 гипоинтенсивный (стрелка на рис.4в).

Медиальная (таламическая) гематома - гематома, расположенная медиально относительно внутренней капсулы. Такие гематомы чаще всего располагаются, затрагивая таламус или бледный шар, а их близость к желудочковой системе часто приводит к прорыву крови в боковые желедочки.

Рис.5 Острая внутримозговая гематома на КТ в области таламуса справа (рис.5а) и подострая гематома на МРТ в правом таламусе на Т2 и Т1 (рис.5б и 5в).
Латеральная (лентикулярная) гематома - гематома, расположенная латерально относительно внутренней капсулы. Располагаются в области чечевицеобразного ядра, наружной капсуле или в островковой доле, при этом могут затрагивать все указанные структуры. Такие гематомы редко осложняются прорывом, но в случае прорыва кровь попадает в субарахноидальное пространство.

Рис.6 Острая внутримозговая гематома на КТ в области чечевицеобразного ядра справа (рис.6а) и острая гематома на МРТ в левом чечевицеобразном ядре на Т2 и Т1 (рис.6б и 6в).
Смешанная гематома - гематома, затрагивающая внутреннюю капсулу, область таламуса и чечевицеобразного ядра одновременно. Обычно это крупные гематомы, которые приводят к дислокационным изменениям мозга и могут осложняться прорывом в субарахноидальное пространство и в полость желудочковой системы мозга.

Долевая (лобарная) гематома - гематома, расположенная в доле головного мозга или затрагивающая сразу 2 доли (рис.8), располагаясь субкортикально в белом веществе, но не расположенная в "типичном" месте (т.е. в базальных ганглиях). Чаще всег причина таких гематом - церебральная амилоидная ангиопатия.

Рис.8 Острая долевая гематома в правой затылочной доли на КТ (рис.8а) и подострая гематома в левой затылочной доле на МРТ в режиме Т2 и Т1 (рис.8б и 8в).
Гематома в мозжечке - кровоизлияние в мозжечке так же может быть на фоне артериальной гипертонии, однако чаще всего характер таких гематом имеет иные причины.

Рис.9 Острая гематома малого объёма в правой гемисфере мозжечка на КТ (рис.9а). Небольшая гематома в правом полушарии мозжечка на МРТ в раннюю подострую фазу в Т1 и Т2 (рис.9б и 9в).
Стволовая гематома - гематома, расположенная в ножке мозга, в мосте, продолговатом мозге или в нескольких отделах ствола мозга одновременно. Расположение гематом может приводить к прорыву крови в субарахноидальное пространство или IV желудочек, что всё же является редкостью в случае со стволовыми гематомами. Клинически такие гематомы приводят к тяжёлому коматозному состоянию и могут вызвать быструю смерть.

Рис.10 Острая стволовая гематома в левой половине моста мозга с переходом на ножку мозга на КТ (рис.10а). Подострая гематома в мосте мозга, занимающая почти весь поперечник ствола мозга.
Острая стадия


Подострая стадия

Хроническая стадия


Рис.15 *Взято с разрешения из лекции-презентации доктора Панова В.О. "МРТ в диагностике внутримозговых кровоизлияний".
Кровоизлияние на фоне артериальной гипертонии

Кровоизлияние на фоне кавернозной ангиомы



Вентрикулярное кровоизлияние и окклюзионная гидроцефалия




Рис.23 Метастазы меланомы
2 Кавернозная ангиома

Рис.24 Кавернома левой затылочной доли (нативно и с в/в контрастным усилением)
Мелкая гематома может симулировать ишемический инсульт на Flair и Т2 (рис.26а), однако не изменяется МР-сигнал по DWI (рис.26б - стоит учесть, что гематома в подострой фазе может иметь высокий МР-сигнал по DWI), а по Т1 в подострой фазе гематома имеет повышенный МР-сигнал по Т1 (рис.26в).

Рис.25 Мелкая гематома в левой миндалине мозжечка.
В процессе диагностики необходимо определить наличие геморрагического инсульта - то есть наличие или отсутствие гематомы, постараться установить причину возникновения гематомы на основе данных визуализации (гипертония, амилоидная ангиопатия, аневризма или мальформация), а так же измерить объём гематомы и описать её локализацию и степень давности кровоизлияния, если это будет возможным.
Измерение объёма гематомы осуществляется умножением её трёх размеров и делением на 2: Vгематомы=(АxBxC)/2.
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник

Аневризмы артерий головного мозга, структура, расположение, МР-признаки, диагностика, наблюдение, признаки разрыва и оценка эффективности лечения.

Артериовенозная мальформация (АВМ) - врожденный патологический сосудистый клубок большого количества мелких артерий и одной или двух расширенных дренажных вен, связанных напрямую, без капиллярного русла.

Глиобластома - опухоль высокой степени злокачественности, гетерогенного строения с центральным некрозом, быстрым инфильтративным ростом, перифокальным отеком и наихудшим прогнозом среди всех глиом.

Геморрагический инфаркт (ишемический инфаркт с геморрагической трансформацией) – инфаркт в основе которого лежит ишемизация нервной ткани с последующим достаточно быстрым развитием реканализации пораженного сосуда и формированием кровяного пропитывания на участке ишемического инсульта. Часто такой инфаркт возникает при кардиоэмболическом типе развития ишемии.

Ушиб головного мозга - травматическое размозжение, кровоизлияние и отек
Читайте также:










