Какие клетки представляют диагностическую ценность для лимфогранулематоза
Диагноз лимфогранулематоза устанавливается только на основании гистологического исследования лимфатического узла или другого очага первичной локализации (при необходимости дополнительно проводится иммуногистохимическое исследование).
Изменения данных лабораторных исследований неспецифичны, однако некоторые из них имеют прогностическое значение. Инструментальные исследования необходимы для определения стадии заболевания. Это чрезвычайно важно, поскольку стратегия лечения больных лимфогранулематозом в ранних и далеко зашедших стадиях заболевания различна.
Клинический анализ крови при лимфогранулематозе. Для начала заболевания наиболее характерны умеренный нейтрофильный лейкоцитоз, а также увеличение СОЭ, которое хорошо коррелирует с активностью процесса и является важным прогностическим фактором. В редких случаях лимфогранулематоза сопровождается высокой эозинофилией. При рецидиве возможен тромбоцитоз. В далеко зашедших стадиях часто развиваются лимфопения, а также панцитопения, обусловленная проводимым лечением или поражением костного мозга.
Биохимические исследования при лимфогранулематозе проводятся с целью определения биологической активности заболевания (фибриноген, гаптоглобин, церулоплазмин, а2 и у-глобулины); кроме того, перед началом лечения необходимо исследование функции печени и почек.
Исследование костного мозга при лимфогранулематозе. Для определения стадии лимфогранулематоза обязательно проведение трепанобиопсии костного мозга, при которой специфическая инфильтрация обнаруживается у 20% больных. Независимо от объема поражения лимфатических узлов у этих пациентов диагностируется IV стадия заболевания. Исследование миелограммы при лимфогранулематозе не относится к обязательным исследованиям и проводится при развитии выраженной цитопении или вторичного онкогематологического заболевания.
Цитогенетические и молекулярно-генетические изменения при лимфогранулематозе. Результаты хромосомного анализа при лимфогранулематозе отличаются от таковых при неходжкинских лимфомах (НХЛ), несмотря на некоторое сходство заболеваний. Если для НХЛ необычны случаи с числом хромосом, большим 50, то при лимфогранулематозе модальное число хромосом в большинстве случаев является около-триплоидным (около 69 хромосом) или около-тетраплоидным (около 92 хромосом). Чаще всего клональные изменения при лимфогранулематозе ассоциируются с перестройками 2р, 4р, 6q, 8q, 9p, 12p, 14q и 16q.
Наиболее часто выявляемыми молекулярно-генетическими изменениями являются клональные реаранжировки генов Ig, различные мутации гена р53. Патогно-моничных структурных хромосомных перестроек и их молекулярно-гене-тических эквивалентов для лимфогранулематоза, в отличие от некоторых типов неходж-кинских лимфом, в настоящее время не описано.
Исследования, необходимые для диагностики и определения стадии лимфогранулематоза
| Наименование исследования | Цель проведения |
| Анамнез заболевания | Выявление В-симптомов |
| Физикальное обследование | Выявление лимфоаденопатии, гепато- и спленомегалии |
| Биопсия лимфатического узла | Морфологическая диагностика лимфогранулематоза |
| Радиологические исследования (рентгенография, компьютерная томография) | Определение распространенности поражения лимфоидной ткани и нелимфоидных органов (стадирование) |
| Общий анализ крови, фибриноген, белковые фракции, церулоплазмин | Определение биологической активности заболевания |
| Трансаминазы, билирубин, ЛДГ, щелочная фосфатаза, креатинин, мочевина | Определение функции печени и почек до начала лечения |
| Трепанобиопсия костного мозга | Уточнение стадии заболевания |
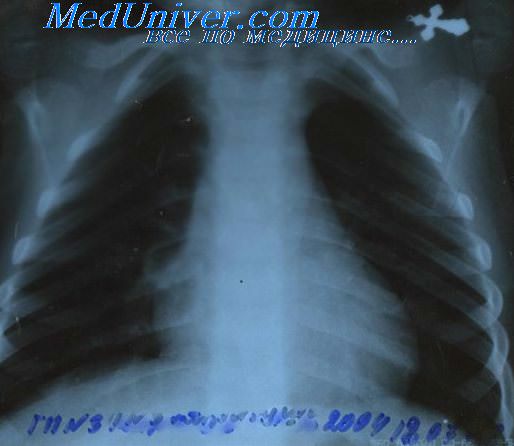
Рентгенография органов грудной клетки при лимфогранулематозе в двух проекциях проводится для выявления поражения медиастинальных лимфатических узлов, легких и плевры.
Ультразвуковое исследование органов брюшной полости при лимфогранулематозе позволяет диагностировать поражение печени, селезенки и внутрибрюшных лимфатических узлов.
Компьютерная томография органов грудной клетки, брюшной полости и малого таза при лимфогранулематозе — оптимальный метод для определения объема поражения при первичном обследовании и контроля результатов лечения. Исследование позволяет значительно точнее, чем рентгенография и УЗИ, определить стадию процесса, выявить увеличение тех групп лимфатических узлов, которые плохо визуализируются другими методами.
Внедрение компьютерной томографии позволило отказаться от применявшихся ранее для определения стадии лимфогранулематоза методов (нижней лим-фографии и диагностической лапаротомии со спленэктомией).
По показаниям проводятся и другие исследования (радионуклидные — для выявления поражения костной системы, магнитно-резонансная томография — с целью диагностики поражения центральной нервной системы и др.).
В последнее время для оценки объема опухоли и ее ответа на терапию все шире используется более точный, чем КТ, метод — позитронно-эмиссионная томография (ПЭТ). Использование ПЭТ позволяет дифференцировать опухолевые и увеличенные вследствие воспаления лимфатические узлы, обнаруживать минимальные признаки опухоли в нормальных по размеру лимфатических узлах (минимальная остаточная болезнь), точнее диагностировать поражение костного мозга. Использование комбинированной методики (ПЭТ-КТ) еще более увеличивает диагностические возможности.
Наиболее адекватным методом для морфологической диагностики лимфогранулематоза и дифференциального диагноза с другими заболеваниями (инфекции, диффузные болезни соединительной ткани, онкогематологические заболевания, в редких случаях — метастазы солидной опухоли) является гистологическое исследование лимфатического узла, которое при необходимости дополняется иммуногистохимией.
Цитологическое исследование аспирата лимфатического узла обычно позволяет поставить диагноз лимфогранулематоза, однако возможности метода существенно ниже. В связи с этим при увеличении одного лимфатического узла проводится его операционная биопсия и гистологическое исследование. При генерализованной лимфоаденопатии дополнительно к операционной биопсии может быть выполнена аспирационная биопсия другого лимфатического узла. Основное преимущество цитологического метода — быстрая диагностика (один день). В то же время планирование лечения следует проводить только после получения гистологического заключения.
При решении вопроса о целесообразности проведении операционной биопсии следует руководствоваться следующими правилами:
1) биопсия показана при наличии в течение 3-4 недель наблюдения врачом даже одного увеличенного лимфатического узла (размером не менее 2 см) без признаков воспаления;
2) если предполагается связь лимфоаденопатии с перенесенной инфекцией, может быть проведен курс антибактериальной терапии (компрессы, сухое тепло и другие физиотерапевтические методы категорически противопоказаны!), после чего принимается окончательное решение о целесообразности биопсии;
3) для иссечения выбирают наиболее измененный, крупный, глубоко лежащий лимфатический узел;
4) при генерализованной лимфаденопатии используют биопсию шейных, надключичных или подмышечных лимфатических узлов (биопсия паховых лимфатических узлов нежелательна, поскольку интерпретация гистологических изменений затруднена из-за следов массивной антигенной стимуляции).
Обычно лимфатический узел иссекают целиком (эксцизионная биопсия). Частичное иссечение лимфатического узла (инцизионная биопсия) используется при наличии конгломерата лимфатических узлов. При проведении диагностической торако- или лапаротомии (в тех случаях, когда у больного выявлено только увеличение висцеральных лимфатических узлов) и подтверждении при экспресс-исследовании операционного материала диагноза лимфогранулематоза выполняется только биопсия. Радикальное удаление пораженных лимфатических узлов или их конгломератов противопоказано. Это приводит к значительному ухудшению результатов лечения, поскольку:
1) большой объем оперативного вмешательства сопровождается диссеминацией опухоли;
2) на длительный срок откладывается проведение оптимальных при лимфогранулематозе методов лечения: лучевой и/или химиотерапии.

-
4 минут на чтение

Диагностика при лимфогранулематозе (лимфоме Ходжкина) – сложная процедура, что обуславливается неспецифичностью множественных признаков. Именно по этой причине заболевание часто выявляется на более поздних стадиях, что значительно усложняет лечение и приводит к неблагоприятным прогнозам. Во время проведения диагностического обследования специалисты применяют различные методы исследования. Также стоит отметить, что диагностика лимфогранулематоза у взрослого и у ребенка ничем не отличается.
- Общий анализ крови
- Биохимический анализ
- Инструментальные методы
- Рентгенография
- Компьютерная томография
- Ультразвуковое исследование
- Эндоскопические методы
- Пункция костного мозга (стернальная пункция)
- Гистологическое исследование лимфатических узлов
- Иммунофенотипирование лимфоцитов
Общий анализ крови
Является точным и быстрым при оценке показателей состава кровяной жидкости. Как правило, при развитии онкологической болезни и при наличии осложнений состав периферической крови изменяется.
В ходе проведения анализа необходимо оценить размер и форму каждого типа клеточных структур, а также их соотношение.
Для получения максимально точных результатов забор биологического материала осуществляется в утренние часы на голодный желудок. Кроме того, перед тем как сдавать анализ, нужно исключить физические нагрузки, употребление спиртных напитков и табачных изделий.

- Онкогематология
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Исследование крови проводится в несколько этапов. Вначале ее помещают на предметное стекло и окрашивают при помощи специального красителя для микроскопического исследования. Такая тактика необходима для выявления формы и размеров клеток.
Другую часть кровяной жидкости вводят в гематологический анализатор, который позволяет определить качество и количество состава крови.
Как правило, при развитии лимфогранулематоза отмечается снижение эритроцитов, лимфоцитов, гемоглобина, тромбоцитов и ретикулоцитов. Наблюдается повышение лейкоцитов, базофилов, эозинофилов, нейтрофилов, моноцитов. Также увеличивается скорость оседания эритроцитов.
Во время проведения исследуется цветовой показатель и гематокрит. Однако они при наличии онкопроцесса обладают малой информативностью.
Биохимический анализ
На наличие воспаления в организме прежде всего будет указывать присутствие белка в составе кровяной жидкости. Формирование данного элемента происходит в печени, лимфоцитах, нейтрофилах и моноцитах.
При лимфоме Ходжкина в воспалительный процесс вовлекаются все лимфоузлы и прочие анатомические структуры, в которых отмечается миграция раковых клеток.
Печеночная проба – это группа лабораторных исследований для оценки состояния печени. При выраженном ее поражении прогноз при лимфогранулематозе значительно ухудшается.
Инструментальные методы
Благодаря современным технологиям, у специалистов появилась возможность визуализировать увеличение лимфоузлов, ткани и органы. К более распространенным инструментальным методам выявления онкологической патологии относятся следующие.
Относится к наиболее простым методикам, благодаря которой определяются увеличенные лимфоузлы в области грудины и живота. Также можно визуализировать процесс сдавливания опухолью рядом расположенных органов.
В ходе процедуры с одной стороны больного помещают рентгеновскую трубку, которая подает направленные лучи. При прохождении через организм они поглощаются тканями. На пленке происходит формирование теневого изображения структур.
При увеличении узлов они будут выглядеть как очаги затемнения неправильной формы, имеющие разные размеры.
Данная диагностическая процедура проводится следующим образом. Пациента укладывают на специальный стол и помещают внутрь томографа. При вращении рентгеновская трубка позволяет сделать множество снимков с различных сторон.
После того как изображения будут обработаны на компьютере, специалист по снимкам оценивает состояние внутренних органов и лимфоузлов.
Методика состоит в том, что к телу прикладывают датчик. Вначале происходит излучение части звуковых волн, распространяющихся на исследуемую зону.
Далее волны различной степени частоты и интенсивности подаются к датчику. После обработки на мониторе появится изображение анатомических структур, расположнных в области исследования.
Благодаря УЗИ удается определить форму и размеры лимфоузлов при развитии лимфогранулематоза. Также благодаря этому методу специалисты выявляют метастазы и их количество в организме.
Данная методика позволяет определять уровень разрастания определенных групп лимфоузлов, а также степень сдавливания внутренних органов.

- Онкогематология
![]()
Ольга Владимировна Хазова- 5 декабря 2019 г.
При диагностировании лимфомы Ходжкина используются:
- фиброгастродуоденоскопия;
- бронхоскопия;
- лапароскопия;
- колоноскопия.
В случае необходимости во время эндоскопического исследования также проводится биопсия. Суть ее заключается в иссечении части пораженного узла или органа с дальнейшим его гистологическим и цитологическим изучением.
Пункция костного мозга (стернальная пункция)
Основная задача этого вида исследования заключается в том, чтобы взять фрагмент тканей костного мозга для ее микроскопического исследования. Данная процедура позволяет обнаружить атипичные клетки в биоматериале, а также оценить состояние системы кроветворения мозга.
Забор биологического материала необходимо проводить только в стерильных условиях. Для пункции используется специальная игла, которой делают прокол кожного покрова и надкостницы.
Глубина введения, как правило, не превышает полутора сантиметров. После того как игла проникнет в полость костной ткани, специалист медленными движениями оттягивает шприц. В результате удается получить около 4 миллилитров костного мозга.
- Онкогематология
![]()
Ольга Владимировна Хазова- 4 декабря 2019 г.
По окончании процедуры на место прокола накладывается стерильная повязка. Материал направляют в лабораторию для изучения.
Сразу стоит сказать, что такой вид исследования будет информативным только в 10 процентах случаев, когда онкологическое заболевание сопровождается распространением метастазов в кости. При других ситуациях получается отрицательный результат.
Гистологическое исследование лимфатических узлов
Этот метод более точный, потому именно на основании него ставится окончательный диагноз. Суть методики – прижизненно удалить часть 1-го или сразу нескольких лимфоузлов для их дальнейшего лабораторного изучения.
Если рассматривать технику выполнения, то биопсия подразделяется на следующие разновидности:
- аспирационная;
- пункционная;
- эндоскопическая;
- инцизионная.
Полученный биологический материал применяется при изготовлении максимально тонких срезов. Их окрашивают красителями и исследуют под микроскопом. При наличии многоядерных клеток Рид-Березовского-Штернберга можно говорить о развитии лимфогранулематоза.
Иммунофенотипирование лимфоцитов
Это более современная высокоинформативная методика. Она позволяет выявлять разные типы лимфоцитов в составе пунктата лимфатического узла или костного мозга, а также в кровяной жидкости.
Лимфогранулематоз – это онкологическое заболевание, которое ввиду наличия неспецифических признаков трудно поддается диагностике. Поэтому для постановки точного диагноза специалисты отдают предпочтение проведению комплексных лабораторных и инструментальных методик.
Лимфогранулематоз - злокачественная гиперплазия лимфоидной ткани, характерным признаком которой является образование гранулем с клетками Березовского-Штернберга. Для лимфогранулематоза специфично увеличение различных групп лимфатических узлов (чаще нижнечелюстных, надключичных, медиастинальных), увеличение селезенки, субфебрилитет, общая слабость, похудание. С целью верификации диагноза осуществляется биопсия лимфоузлов, диагностические операции (торакоскопия, лапароскопия), рентгенография грудной клетки, УЗИ, КТ, биопсия костного мозга. В лечебных целях при лимфогранулематозе проводится полихимиотерапия, облучение пораженных лимфоузлов, спленэктомия.


- Причины лимфогранулематоза
- Классификация лимфогранулематоза
- Симптомы лимфогранулематоза
- Диагностика лимфогранулематоза
- Лечение лимфогранулематоза
- Прогноз при лимфогранулематозе
- Цены на лечение
Общие сведения
Лимфогранулематоз (ЛГМ) – лимфопролиферативное заболевание, протекающее с образованием специфических полиморфно-клеточных гранулем в пораженных органах (лимфоузлах, селезенке и др.). По имени автора, впервые описавшего признаки заболевания и предложившего выделить его в самостоятельную форму, лимфогранулематоз также называют болезнью Ходжкина, или ходжкинской лимфомой. Средний показатель заболеваемости лимфогранулематозом составляет 2,2 случая на 100 тыс. населения. Среди заболевших преобладают молодые люди в возрасте 20-30 лет; второй пик заболеваемости приходится на возраст старше 60 лет. У мужчин болезнь Ходжкина развивается в 1,5-2 раза чаще, чем у женщин. В структуре гемобластозов лимфогранулематозу отводится втрое место по частоте возникновения после лейкемии.
Причины лимфогранулематоза
Этиология лимфогранулематоза до настоящего времени не выяснена. На сегодняшний день в числе основных рассматриваются вирусная, наследственная и иммунная теории генеза болезни Ходжкина, однако ни одна из них не может считаться исчерпывающей и общепризнанной. В пользу возможного вирусного происхождения лимфогранулематоза свидетельствует его частая корреляция с перенесенным инфекционным мононуклеозом и наличием антител к вирусу Эпштейна-Барр. По меньшей мере, в 20% исследуемых клеток Березовского-Штернберга обнаруживается генетический материал вируса Эпштейна-Барр, обладающего иммуносупрессивными свойствами. Также не исключается этиологическое влияние ретровирусов, в т. ч. ВИЧ.
На роль наследственных факторов указывает встречаемость семейной формы лимфогранулематоза и идентификация определенных генетических маркеров данной патологии. Согласно иммунологической теории, имеется вероятность трансплацентарного переноса материнских лимфоцитов в организм плода с последующим развитием иммунопатологической реакции. Не исключается этиологическое значение мутагенных факторов - токсических веществ, ионизирующего излучения, лекарственных препаратов и других в провоцировании лимфогранулематоза.
Предполагается, что развитие лимфогранулематоза становится возможным в условиях Т-клеточного иммунодефицита, о чем свидетельствует снижение всех звеньев клеточного иммунитета, нарушение соотношения Т-хелперов и Т-супрессоров. Главным морфологическим признаком злокачественной пролиферации при лимфогранулематозе (в отличие от неходжкинских лимфом и лимфолейкоза) служит присутствие в лимфатической ткани гигантских многоядерных клеток, получивших название клеток Березовского-Рид-Штернберга и их предстадий – одноядерных клеток Ходжкина. Кроме них опухолевый субстрат содержит поликлональные Т-лимфоциты, тканевые гистиоциты, плазматические клетки и эозинофилы. При лимфогранулематозе опухоль развивается уницентрически - из одного очага, чаще в шейных, надключичных, медиастинальных лимфатических узлах. Однако возможность последующего метастазирования обусловливает возникновение характерных изменений в легких, ЖКТ, почках, костном мозге.
Классификация лимфогранулематоза
В гематологии различают изолированную (локальную) форму лимфогранулематоза, при которой поражается одна группа лимфоузлов, и генерализованную – со злокачественной пролиферацией в селезенке, печени, желудке, легких, коже. По локализационному признаку выделяется периферическая, медиастинальная, легочная, абдоминальная, желудочно-кишечная, кожная, костная, нервная формы болезни Ходжкина.
В зависимости от скорости развития патологического процесса лимфогранулематоз может иметь острое течение (несколько месяцев от начальной до терминальной стадии) и хроническое течение (затяжное, многолетнее с чередованием циклов обострений и ремиссий).
На основании морфологического исследования опухоли и количественного соотношения различных клеточных элементов выделяют 4 гистологические формы лимфогранулематоза:
- лимфогистиоцитарную, или лимфоидное преобладание
- нодулярно-склеротическую, или нодулярный склероз
- смешанно-клеточную
- лимфоидное истощение
В основу клинической классификации лимфогранулематоза положен критерий распространенности опухолевого процесса; в соответствии с ним развитие болезни Ходжкина проходит 4 стадии:
I стадия (локальная) – поражена одна группа лимфоузлов (I) либо один экстралимфатический орган (IE).
II стадия (регионарная) - поражены две или более группы лимфатических узлов, расположенных с одной стороны диафрагмы (II) либо один экстралимфатический орган и его регионарные лимфоузлы (IIE).
III стадия (генерализованная) – пораженные лимфоузлы расположены с обеих сторон диафрагмы (III). Дополнительно может поражаться один экстралимфатический орган (IIIE), селезенка (IIIS) либо они вместе (IIIE + IIIS).
IV стадия (диссеминированная) – поражение затрагивает один или несколько экстралимфатических органов (легкие, плевру, костный мозг, печень, почки, ЖКТ и др.) с одновременным поражением лимфоузлов или без него.
Для обозначения наличия или отсутствия общих симптомов лимфогранулематоза на протяжении последних 6 месяцев (лихорадки, ночной потливости, похудания) к цифре, обозначающей стадию болезни, добавляются буквы А или В соответственно.
Симптомы лимфогранулематоза
К числу характерных для лимфогранулематоза симптомокомплексов относятся интоксикация, увеличение лимфатических узлов и возникновение экстранодальных очагов. Часто заболевание начинается с неспецифических симптомов – периодической лихорадки с температурными пиками до 39°С, ночной потливости, слабости, похудания, кожного зуда.
У 15-20% пациентов лимфогранулематоз дебютирует с увеличения лимфоузлов средостения. При поражении медиастинальных лимфоузлов первыми клиническими признаками болезни Ходжкина могут служить дисфагия, сухой кашель, одышка, синдром ВПВ. Если опухолевый процесс затрагивает забрюшинные и мезентериальные лимфоузлы, возникают абдоминальные боли, отеки нижних конечностей.

- О заболевании
- Общий анализ крови
- Биохимия
- Итоги и прогноз
- Видео по теме
Лимфогранулематоз, иначе болезнь Ходжкина, представляет собой злокачественное изменение лимфоидной (лимфатической) ткани – структурного комплекса клеток иммунной системы. Развитие онкологического процесса в лимфоидной ткани проходит по четырем стадиям: от единичной опухоли в одном лимфоузле до выхода из лимфатической системы, и распространение на внутренние органы.
Кроме специфического увеличения лимфоузлов, в исходной стадии не наблюдаются соматические симптомы лимфогранулематоза. Анализ крови позволяет предположить наличие патологии по характерным отклонениям показателей от нормы, но не дает оснований для категоричной диагностики. С целью верификации патологии применяется комплекс диагностических методов (лабораторных, аппаратных, хирургических).
Лимфатическая ткань состоит из лимфоцитов и макрофагов. Первые обеспечивают защиту организма от инфекций, паразитов, болезнетворных микроорганизмов (так называемый гуморальный иммунитет). Вторые – являются источниками накопления и нейтрализации антигенов (чужеродных организму соединений, несущих потенциальную опасность).
О заболевании
По гендерной принадлежности лимфогранулематоз чаще встречается у мужской половины населения. Пациенты принадлежат к двум возрастным категориям: молодые люди до 30 лет, и мужчины в возрасте 60+. В списке опухолевые заболеваний кроветворной и лимфатической ткани, иначе неопластических патологий, ЛГМ занимает второе место после лейкоза (рака крови). На детей в возрасте от года приходится около 15% случаев диагностики лимфогранулематоза.
Характерной чертой лимфогранулематоза является возникновение и стремительное разрастание в лимфатической системе гранулем (узелков), содержащих большое количество атипичных клеток Березовского-Штернберга, которые выявляются посредством патогистологического исследования образца биопсии.
Клиническая стадийность определяется масштабами поражения:
- В начальной (локальной) стадии наблюдается одностороннее поражение лимфатических узлов, принадлежащих к одной группе, либо смежного с ними органа.
- Вторая (региональная) стадия характеризуется включением в патологический процесс нескольких групп узлов, расположенных с одной стороны (относительно диафрагмы).
- В третьей (генерализованнной) стадии развивается двухстороннее поражение лимфоузлов.
- В диссеминированной (последней) стадии заболевание охватывает не только лимфатическую систему, но внутренние органы (селезенку, печень, костный мозг).

Стадии имеют литерную классификацию по наличию осложнений: (А) – без интоксикации продуктами распада опухоли, (В) – с присутствием интоксикации, (Е) – метастазирование на внутренние органы. Основная локализация гранулем с разрастающимися клетками Березовского-Штернберга приходится на подмышечные, шейные и паховые лимфатические узлы.
По общему клиническому и биохимическому анализу крови дифференцировать разновидность лимфомы нельзя, однако полученные показатели дают представление о патологических изменениях лимфоидной ткани.
Общий анализ крови
При проведении общего клинического анализа чаще всего используется капиллярная кровь (из пальца). В ходе исследования определяются следующие отклонения основных показателей крови у взрослых при болезни Ходжкина (относительно референсных значений)
| Показатели | Норма | Изменения | |||
| мужчины | женщины | ||||
| кровяные тельца (эритроциты) | 4–5,1 гр/л | 3,7–4,7 гр/л | снижение | ||
| гемоглобин | 130–160 гр/л | 120–140 гр/л | падение из-за уменьшения количества эритроцитов | ||
| скорость оседания эритроцитов (СОЭ) | 1–10 | 2–15 | повышение до 30 вследствие соединения (слипания) эритроцитов | ||
| лимфоциты | 18–40% | 18–40% | резкое снижение | ||
| моноциты | 2–9% | 2–9% | увеличение (способствуют формированию гранулемы) | ||
| нейтрофилы (палочкоядерные / сегментоядерные) | 1–6 /47–72 | 1–6/47-72 | повышение в третьей и четвертой стадии болезни | ||
| эозинофилы | 0–5% | 0–5% | повышение пропорционально росту опухоли | ||
| тромбоциты | 180–320 | 180–320 | уменьшение в процессе развития заболевания | ||
| базофилы | 0–1% | 0–1% | более 1,2% | ||
Изменения в анализе крови трактуется, как сдвиг лейкоцитарной формулы:
- Эозинофилия. Обусловлена мобилизацией эозинофилов, как основных нейтрализаторов чужеродных клеток (при ЛГМ – онкологических).
- Абсолютный моноцитоз. Всплеск моноцитов объясняется стремлением организма избавиться от возникшей гранулемы.
- Тромбоцитопения. Злокачественные клетки вытесняют кроветворную ткань, из-за чего погибают тромбоциты, ответственные за свертываемость крови.
- Базофилия. Рост базофилов вызван их способностью поддерживать воспалительные и онкологические процессы в организме.
Общее количество лейкоцитов (более 4,0 х 10 9 /л) фиксируется уже в исходной стадии развития болезни. Снижение гемоглобина в крови, уменьшение числа эритроцитов (гемолитическая анемия, иначе малокровие) является характерным признаком онкогематологических заболеваний. При проведении лечения лимфогранулематоза, анемия может развиваться на фоне применяемой химиотерапии.
Измерение гематокрита (доли клеточных элементов в общем объеме крови) и цветового показателя, при лимфогранулематозе не играет существенной роли. Данные значения оцениваются для диагностики осложнений, сопутствующих болезни Ходжкина.
Биохимия
Биохимическая микроскопия крови в первую очередь выявляет высокую концентрацию белковых фракций (фибриногена, гаптоглобина, церрулоплазмина, а2-глобулина, С-реактивного белка), что характерно для лимфогранулематоза. Отклонение от референсных значений, может составлять от нескольких десятков до нескольких сотен раз. Высокое производство белков связано со стремлением организма нейтрализовать токсичное воздействие злокачественных клеток.
| а2-глобулин | С-реактивный белок | фибриноген | гаптоглобин | церулоплазмин |
| муж 1,5–3,5 г/л жен. 1,75–4,2 г/л | меньше 5 мг/л. | 2–4 г/л. | 0,8–2,7 г/л. | 0,15–0,6 г/л |
В третьей и четвертой стадии заболевания, когда клетки Рида-Штернберга поражают печень, наблюдается повышенные показатели ферментов АЛТ (аланинаминотрансфераза), АСТ (аспартатаминотрансферазы) и активности щелочной фосфатазы. Увеличивается концентрация общего билирубина, и его фракций (связанного и несвязанного пигмента). Общий билирубин повышается вследствие деструкции эритроцитов и развития печеночных патологий.
Высокий уровень несвязанного пигмента билирубина указывает на рост гранулем в печени и вытеснения ими работоспособных гепатоцитов (печеночных клеток), а также выраженный процесс метастазирования. Повышение уровня связанного пигмента, означает закупорку желчных протоков, и затруднение оттока желчи.
| Билирубин | АЛТ и АСТ | ||||
| общий | связанный | несвязанный | муж. до 40 Ед/л | ||
| 8,5–20,5 мкмоль/л | 0,86–5,1 мкмоль/л | 4,5–17,1 мкмоль/л | жен. до 31 Ед/л | ||
| высокий в 3-й и 4-й стадии развития патологии | увеличен в несколько раз | выше 20 мкмоль/л | от 400 до 4000 мкмоль/л | ||
Неудовлетворительные результаты биохимического анализа крови и ультразвукового исследования печени, по совокупности составляют неблагоприятный прогноз на выживаемость пациента с лимфогранулематозом. Метастазы при болезни Ходжкина могут проникать в любые органы и системы. Наиболее уязвимыми являются печень, селезенка, кости скелета, легкие.
Абсолютную точность диагноза гарантирует гистологическое исследование изъятых клеток лимфатических узлов либо целого узла, удаленного в ходе хирургической операции. Для анализа проводится процедура биопсии. В исследуемом материале определяется наличие признаков болезни:
- клетки Рид-Березовского-Штернберга;
- гранулемы;
- изменение структуры тканей лимфоузлов.
При тяжелом течении ЛГМ выявляются очаги отмершей ткани (некроз) и разрастание соединительной ткани с выраженными рубцами (фиброз). В итоговой стадии диагностируется лимфоидное истощение, с полной заменой лимфоидной ткани фиброзной.
Итоги и прогноз
Прогноз при болезни Ходжкина зависит от своевременной диагностики, стадийности опухолевого процесса, характера течения болезни, и наличия осложнений. После химиотерапии и радиотерапии в процентном эквиваленте выживаемость пациентов в течение пяти лет составляет:
- 90% – при локальной и региональной стадии болезни;
- 80% – при генерализованнной без интоксикации продуктами распада опухоли;
- 60% – при генерализованнной с присутствием интоксикации;
- 45% – при диссеминированной стадии.
Лимфогранулематоз – это злокачественная патология лимфатической ткани, способная метастазировать практически по всему организму. В общеклиническом и биохимическом анализе определяются признаки заболевания, но данные результаты не являются основанием для постановки окончательного диагноза. Диагностировать болезнь Ходжкина можно только посредством расширенного обследования пациента.
Читайте также:



