Как проверить тонкий кишечник на наличие опухоли симптомы
Рак тонкого кишечника (кишки) — заболевание, при котором злокачественная опухоль возникает при перерождении клеток слизистой оболочки тонкой кишки. Злокачественная опухоль образуется в одном из отделов тонкого кишечника: двенадцатиперстной, тощей или подвздошной кишке. Рак тонкой кишки не такой распространенный, как опухоль толстой кишки. Доля опухолей тонкой кишки составляет лишь 1–5 % онкологических заболеваний желудочно-кишечного тракта. Чаще всего рак тонкой кишки проявляется уже на поздних стадиях у пожилых людей.
Кто попадает в группу риска заболевания раком тонкого кишечника?
Факторы риска рака тонкого кишечника похожи на общие факторы онкологических заболеваний кишечника и включают:
- Наличие хронических заболеваний кишечника (болезнь Крона, язва кишечника, целиакия).
- Отсутствие сбалансированного питания, употребление продуктов, содержащих канцерогены. Рацион, перенасыщенный жареными, копчеными и жирными блюдами, негативно отражается на тонком кишечнике и может привести к воспалительным процессам, переходящим в злокачественные образования.
- Экология и радиация. Радиоактивные излучения приводят к мутациям в клетках тонкого кишечника и с течением времени могут привести к необратимым последствиям.
- Генетика. Предрасположенность определяется наличием в семье страдавших такими заболеваниями.
- Наличие онкологических заболеваний других органов. Рак может зарождаться в тонком кишечнике, а затем распространяться по другим органам, но бывают и обратные случаи, когда онкологическое заболевание возникает в других органах и переходит на тонкий кишечник.
- Алкоголизм и курение.

Виды рака тонкой кишки
Рак тонкой кишки имеет различные типы гистологических форм, в соответствии с которыми классифицируются виды опухолей. Каждый вид обладает своими характеристиками, а также тактикой лечения.
Аденокарцинома
Образуется из железистой покровной ткани. Обычно возникает в двенадцатиперстной и тощей кишке. Так как симптомы выражены неярко, то диагностируется аденокарцинома в большинстве случаев на последних стадиях. Среди злокачественных опухолей тонкой кишки аденокарцинома встречается чаще всего, на нее приходится около 50 % всех случаев онкологических заболеваний тонкого кишечника.
Эта опухоль относится к группе нейроэндокринных, так как в процессе развития она генерирует большое количество гормонов. Карциноид — интенсивная опухоль, клиническое течение у которой не такое агрессивное, как у аденокарциномы. Обычно карциноиды возникают в подвздошной кишке. В зависимости от локализации, биологического потенциала, степени дифференцировки опухоли-карциноиды могут подразделяться на высокодифференцированные и низкодифференцированные с разными степенями злокачественности образования.
Образуется из лимфатических узлов. Локализуется в подвздошном и тощем отделах. Среди лимфом в тонкой кишке выделяют неходжкинские лимфомы — опухоль, при которой мутируют лимфоциты, злокачественно изменяясь. Опасны тем, что, образуясь в одном месте, лимфомы в процессе развития покидают его и быстро распространяются по другим тканям и органам.
Леомиосаркома
Саркома — опухоль, возникающая в соединительных тканях, леомиосаркома — частный случай опухоли, образующейся в гладких мышцах стенки тонкой кишки. Как правило, леомиосаркома поражает подвздошную кишку. Леомиосаркома изучена мало, поэтому обширных клинических характеристик не имеет. Ее течение отличается разнообразием и нестабильностью: от благоприятного и медленного до агрессивного с развитием метастазов.
Стадии рака тонкого кишечника
В процессе развития рак тонкого кишечника проходит 5 стадий, зависящих от локализации злокачественной опухоли:
- Стадия 0. Опухоль небольшого размера и не выходит за границы очага в слизистой оболочке.
- Стадия I. Опухоль покинула границы слизистой оболочки и глубоко локализовалась в стенке кишки, на другие органы не распространилась.
- Стадия II. Опухоль выходит за границы кишки и распространяется на соседние органы.
- Стадия III. Клетки рака перешли на регионарные лимфатические узлы.
- Стадия IV. Появляются отдаленные метастазы, обнаруживаемые в печени и легких.
Симптомы рака тонкого кишечника на ранних стадиях
Онкологическое заболевание тонкого кишечника может протекать относительно бессимптомно, поэтому его выявление часто происходит только на поздних этапах, когда злокачественное образование уже распространилось на другие органы. Наличие следующих симптомов может указывать на ранние стадии рака тонкого кишечника:
- Спазмы, периодические боли в животе.
- Слабость и недомогание.
- Вздутие живота (метеоризм).
- Нарушение стула и его нестабильный характер (диарея, запоры).
- Появление крови в стуле.
- Резкое снижение веса.
- Тошнота, рвота.
Первичные симптомы рака тонкого кишечника похожи на другие расстройства желудочно-кишечного тракта, по этой причине часто очень сложно выявить онкологическое заболевание на ранних стадиях.

Симптомы рака тонкого кишечника на поздних стадиях
При любых онкологических заболеваниях на поздних стадиях происходит развитие раковой интоксикации (когда организм уже не способен заглушать явные признаки возникновения заболевания). Интоксикация зависит от размеров опухоли, состояния пациента, сопутствующих патологий, стадии рака и других факторов. Симптомы раковой интоксикации характеризуются:
- общей слабостью, головными болями, нарушением сна, головокружениями и замедлению реакций;
- сильным снижением аппетита;
- повышенной потливостью;
- постоянным повышением температуры;
- пожелтением (желтуха) или бледностью кожных покровов;
- сухостью слизистых оболочек глаз, носа, рта;
- анемией.
Эти симптомы в сочетании с прошедшими на ранних этапах могут указывать на рак тонкого кишечника. В такой ситуации следует незамедлительно пройти диагностику, чтобы определить степень развития заболевания.
Сколько людей выживает с раком тонкой кишки?
Редкий характер заболевания и относительно бессимптомное развитие приводят к тому, что опухоль достигает последних стадий и в большинстве случаев обнаруживается случайно. В среднем при агрессивном варианте развития рака (аденокарцинома) на первых стадиях полное выздоровление достигается в 50–70 % случаев, последующие стадии снижают вероятность благополучного исхода до 10–30 %.
Методы диагностики тонкого кишечника на наличие опухоли
Чтобы проверить тонкий кишечник на наличие опухоли, используются современные методы первичной диагностики, которые помогают не только определить, есть ли злокачественные образования, но и получить информацию о его размерах, стадии развития, локализации. Для этих целей применяются методы инструментально-лабораторного, инструментально-хирургического и гистологического анализа.
Лабораторные методы анализа
К лабораторным методам относятся простые лабораторные анализы: общий клинический анализ крови (для выявления анемии вследствие потерь крови в кишечнике из-за опухолевых повреждений), общий анализ мочи, биохимический анализ крови (результаты могут указывать на метастазы). Они помогают выявить общие сигналы об отклонениях в организме и определить дальнейшие методы анализа. Для более точных результатов делается анализ на скрытую в кале кровь, что будет свидетельствовать о происходящих в кишечнике злокачественных процессах. Также в лабораторных исследованиях определяются антигены и онкомаркеры (специальные белки, появляющиеся при злокачественных опухолях) в крови и моче.
Инструментально-хирургические методы анализа
Инструментально-хирургические методы анализа позволяют провести более точное и информативное исследование организма на наличие злокачественных опухолей. Эндоскопические аппараты (колоноскопия, эзофагогастродуоденоскопия) помогают обследовать желудочно-кишечный тракт и увидеть весь опухолевый процесс, а также получить образец для анализа. Компьютерная и магнитно-резонансная томография дает исчерпывающую информацию о распространении метастатического процесса, чтобы построить тактику лечения. Для анализа органов используются ультразвуковые аппараты, а также рентгенографическое обследование.
Этапы диагностики рака тонкой кишки
Рак тонкой кишки — редкое заболевание, требующее тщательного анализа и проработки плана лечения. Проверка тонкого кишечника на наличие и характер онкологического заболевания состоит из нескольких этапов.
Первичная диагностика на наличие рака тонкого кишечника
В первичную диагностику включается анализ факторов, которые могли спровоцировать развитие онкологических образований. Она направлена на то, чтобы выявить необходимость проведения более сложных процедур анализа и включает:
- сбор анамнеза. Чтобы выявить первичные причины, предпосылки заболевания, проводится тщательный анализ: когда появились первые боли в животе, частота стула, наличие крови в кале;
- исследование анамнеза. Фиксировались ли у пациента заболевания кишечника (язвенный колит, полипы, болезнь Крона), склонность к вредным привычкам, характер питания;
- анализ генетической предрасположенности;
- проведение профессионального осмотра пациента врачом.
Вторичная диагностика на выявление рака тонкого кишечника
Вторичные методы применяются для получения исчерпывающей информации относительно образовавшейся опухоли и построения на ее основе тактики лечения пациента.
- Эзофагогастродуоденоскопия. Врач производит осмотр и оценку состояния внутренних поверхностей двенадцатиперстной кишки, пищевода с помощью эндоскопа.
- Ультразвуковое исследование.
- Рентгенологическое исследование тонкой кишки.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Капсульная эндоскопия. Проводится для тщательного исследования при помощи эндоскопической капсулы, которая представляет собой зонд со встроенной видеокамерой.
- Лапароскопия. После обнаружения и полного поверхностного исследования опухоли позволяет взять ее материал на анализ.
Лечение рака тонкой кишки
Лечение рака тонкой кишки основывается на трех основных методах: хирургическом, химио- и лучевой терапии. В зависимости от того, на какой стадии находится заболевание, какой у него характер и особенности, эти методы могут использоваться как в комплексе, так и по отдельности. Хирургический метод (резекция) заключается в удалении участка кишечника, пораженного злокачественной опухолью. Если оперировать опухоль не представляется возможным, используются медикаментозные методы — химиотерапия. Химио- и лучевая терапия чаще применяется в качестве вспомогательных инструментов борьбы с онкологическим заболеванием: для предотвращения развития метастазов, для предоперационной подготовки, а также после операции с целью недопущения повторных рецидивов. Также используется паллиативное лечение для улучшения качества жизни в случаях, когда удалить опухоль невозможно.
Рекомендации по профилактике заболевания раком тонкого кишечника
Если сравнивать с раком толстого кишечника, онкологические заболевания тонкого кишечника еще изучены мало. Случаи заболевания возникают очень редко. Чтобы снизить вероятность образования рака, необходимо соблюдать диету, не злоупотреблять алкоголем, отказаться от курения, своевременно лечить воспалительные процессы в кишечнике и не допускать их развития. Если вы находитесь в группе риска (в особенности это касается генетической предрасположенности и наличия других онкологических образований), нужно становиться на учет к специалисту и проходить постоянную диагностику организма. Так вы сможете не пропустить возникновение опухоли и вовремя взяться за лечение, не упустив ценное время для успешной борьбы с раком.
О том, как проверить тонкий кишечник на онкологию и при необходимости пройти оперативное лечение, вы можете узнать у наших специалистов.
Тонкий кишечник ─ часть пищеварительной системы, которая расположена между желудком и толстым кишечником, длина от 2 до 5-ти метров. Подразделяется на 3 отдела: 12-перстная, тощая и подвздошная кишки. Функция ─ расщепление и всасывание всех питательных веществ: белков, жиров, углеводов.
В тонком кишечнике за сутки вырабатывается до 2-х литров пищеварительного сока, содержащего все необходимые для переваривания ферменты. Здесь вырабатываются гормоны:
- секретин для регулирования работы поджелудочной железы;
- соматостатин ─ антагонист гастрина;
- гастрин ─ стимулирует выработку пищеварительных соков;
- белок (пептид вазоинтестинальный) для регуляции гладкой мускулатуры кишечной стенки и кровообращения в ней;
- белок, тормозящий выделение желчи;
- мотилин ─ регулятор двигательной активности;
- холецистокинин ─ необходим для полноценного выделения желчи.
Любое заболевание тонкого кишечника нарушает не только процесс пищеварения, но и работу других внутренних органов.
Методы диагностики тонкого кишечника
В зависимости от того, какую болезнь врач подозревает, используются разные методы диагностики.
Используется особый вариант ─ ирригоскопия, когда пациент выпивает контрастную смесь, далее выполняется серия рентгеновских снимков. Контраст, двигаясь по пищеварительному каналу, очерчивает все складки, язвы, полипы, опухоли, дивертикулы (слепые выпячивания) и другие образования. Обследуются сразу все отделы кишечника.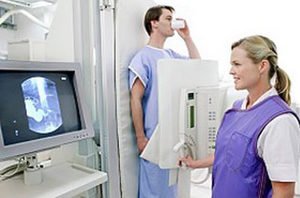
Выполняется под наркозом из-за того, что раздувание газом вызывает боль. Вводится эндоскоп через рот, баллоны последовательно раздуваются: ближний наполняется, а дальний спускается, затем наоборот. Постепенно зонд продвигается и баллоны раздуваются до тех пор, пока не будет осмотрен весь кишечник. Одновременно можно удалить полип, остановить кровотечение или выполнить другую манипуляцию.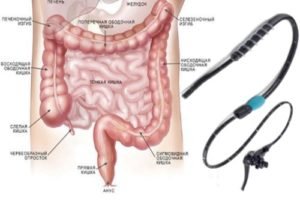
Безвредное и безопасное исследование, видны скопления патологической жидкости, опухоли, увеличенные лимфоузлы, спайки, кисты, дефекты развития, свищи, гематомы, скопления паразитов. Важное достоинство ─ можно наблюдать работу кишечника и желез в режиме реального времени.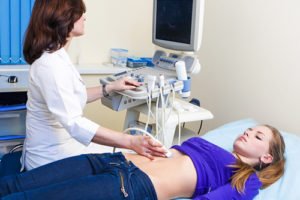
Используют 2 вида контраста: пероральный, который дают выпить через рот, и внутривенный, который вводится через подключичный катетер. После того, как пациент выпьет контраст, выполняют серию снимков, затем их повторяют после внутривенного контраста. Вещества для контрастирования накапливаются в стенках тонкого кишечника. При наличии противопоказаний ─ металлических имплантов в слуховом проходе, стержней в костях или кардиостимуляторов ─ используют КТ с теми же принципами контрастирования. Обнаруживаются практически все заболевания, в том числе раковые метастазы в брыжеечные лимфоузлы.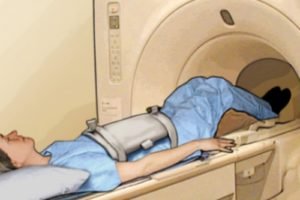
Пациент проглатывает эндоскопическую капсулу, которая по форме и величине напоминает таблетку. В капсуле есть встроенная видеокамера и устройство для подсветки, а также передатчик радиосигнала. Приемная антенна и запоминающее устройство прикрепляются к телу пациента. Эндоскопическая капсула проходит весь канал пищеварения и выходит естественным путем, делая множество подробнейших снимков. На сегодня это наиболее информативный метод обследования.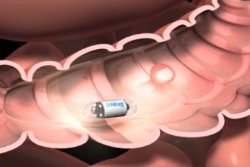
Эндоскопический метод обследования, который хорошо исследует желудок, место перехода в кишечник и 12-перстную кишку. Обследование более глубоко расположенных отделов этим способом невозможно.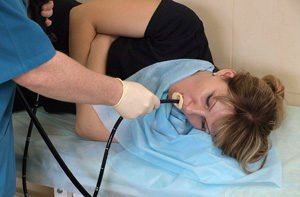
Сравнительная таблица методов диагностики кишечника
| Метод диагностики | Преимущества | Недостатки |
| Рентгенография |
Современное диагностическое оборудование позволяет выяснить точную причину болезни за 1-2 дня. Одновременное использование разных диагностических методик дополняет друг друга.
Выбор метода исследования в зависимости от предполагаемой патологии
Консультация гастроэнтеролога включает сбор анамнестических сведений и клинический осмотр, по результатам которого врач получает представление о том, какой болезнью страдает пациент. Для уточнения диагноза назначаются обследования, которые направлены на выяснение различных деталей.
| Предполагаемая патология | Подходящие исследования |
| Воспаление тонкого кишечника (энтерит острый и хронический) | Рентгенография, УЗИ, различные виды эндоскопии |
| Опухоли, онкология | Рентгеноскопия, баллонная энтероскопия, капсульная эндоскопия, УЗИ, ФГДС, МРТ |
| Целиакия или непереносимость глютена | Рентгенография, УЗИ, различные виды эндоскопии |
| Язва 12-перстной кишки | ФГДС с биопсией, рентгенография, МРТ, капсульная эндоскопия |
| Кишечная непроходимость | УЗИ, ФГДС |
| Дискинезия | Все виды обследования |
| Дивертикулы | Все виды обследования |
| Синдром раздраженного кишечника | Все виды обследования |
| Синдром мальабсорбции | Все виды обследования |
| Болезнь Крона | Все виды обследования |
Болезни тонкого кишечника многообразны, разобраться во всем сможет только врач-гастроэнтеролог. Чем раньше начато лечение, тем меньше страдает весь организм, и тем меньше времени потребуется на выздоровление.
Симптомы, при которых нужно обращаться к врачу
Болезни кишечника лечит гастроэнтеролог, к нему нужно обращаться при таких проявлениях:
![]()
боль в животе, возникающая сразу после еды или через пару часов после нее;- запор или понос;
- повышенное образование газов или метеоризм;
- тошнота или рвота;
- ложные позывы к дефекации или тенезмы;
- изменение цвета кала или примеси в нем ─ гной, слизь, кровь, кусочки непереваренной пищи;
- общая слабость, колебания артериального давления, раздражительность, возникшие на фоне пищеварительных расстройств.
Затягивать с визитом к врачу не стоит, поскольку усугубляются нарушения постоянства внутренних сред или гомеостаза, а это сказывается на сердце и других органах.
Рак тонкого кишечника — это злокачественное новообразование, развивающееся из стенок тонкой кишки и способное к метастазированию в ближайшие органы и ткани.
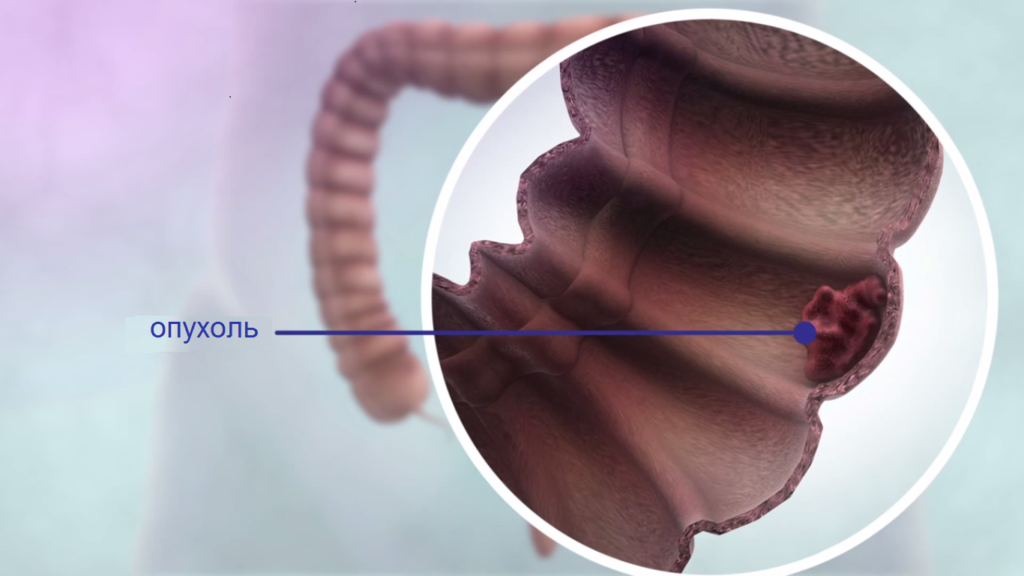
Отделы тонкого кишечника
Чтобы представлять строение тонкого кишечника, достаточно понимать, из каких отделов он состоит:
- 12-типерстная кишка;
- Тощая кишка;
- Подвздошная кишка.
Виды опухолей тонкого кишечника
Наиболее распространенным злокачественным новообразованием тонкого кишечника считается аденокарцинома, прорастающая из железистой ткани слизистой оболочки тонкой кишки.
При этом злокачественные клетки могут прорастать в любом из отделов тонкого кишечника. Однако в 50% всех случаев заболеваний раком тонкого кишечника злокачественная опухоль поражает 12-типерстную кишку, на подвздошную кишку приходится 30% и на тонкую – 20 % всех случаев раковых болезней тонкого кишечника.
Чаще всего злокачественное новообразование растет в просвет кишки, уменьшая тем самым диаметр пространства между ее стенками, реже внутристеночно и в совсем редких случаях экзофитно. При этом кишечная петля, которая расположена выше сужения, может расширяться, а ее мышечный слой гипертрофируется.
При длительном стенозе кишечного просвета петля кишечника может истончиться, растянуться и перфорировать в свободную брюшинную полость, вызывая перитонит. Чаще всего такое нарушение может привести к непроходимости кишечника в связи с инвагинацией.
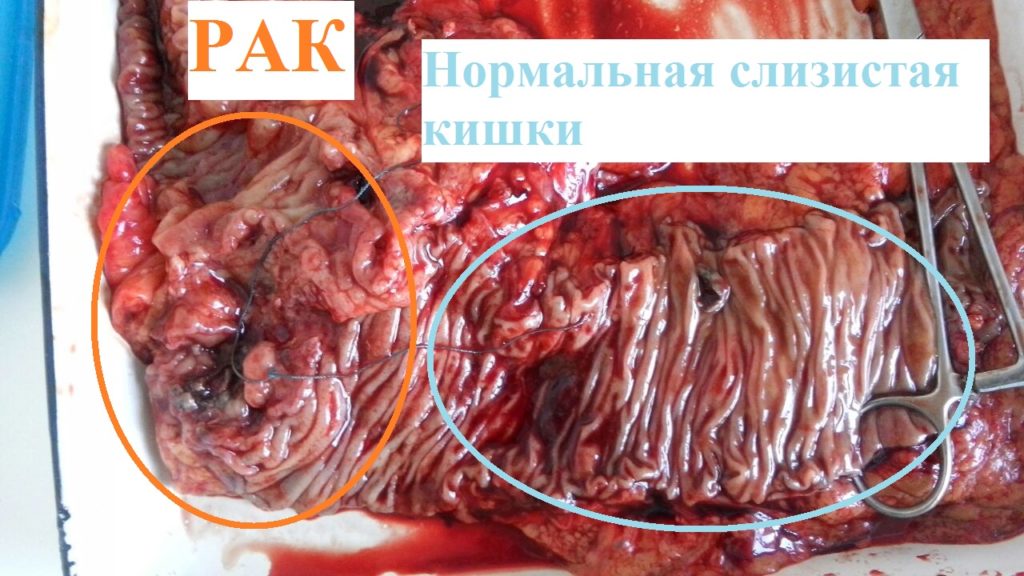
Как правило, рак тонкого кишечника нечасто дает изъязвления. Однако на последних стадиях злокачественная опухоль метастазирует практически во все органы, включая лимфатическую и костную системы, легкие, печень, почки и даже в твердую мозговую оболочку. При изъязвлении и распаде опухоли могут образовываться свищи.
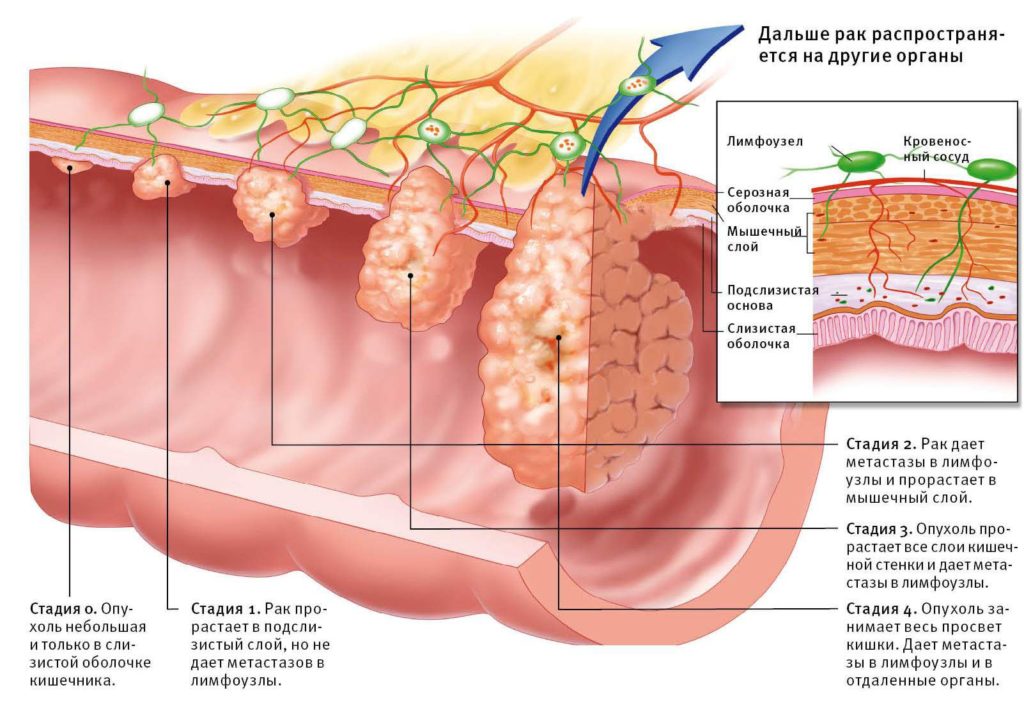
Стадии рака тонкой кишки
Выделяют четыре стадии рака тонкой кишки:
- I стадия, при которой опухолевый процесс не выходит за пределы тонкого кишечника.
- II стадия – при которой опухоль прорастает в соседние органы без наличия метастазов;
- III стадия – метастазы образуются в ближайших с тонким кишечником лимфатических узлах;
- IV стадия – метастазирование наблюдается в отдаленных от тонкого кишечника органах и костной и лимфатической системе.
Несмотря на эти сведения, раковая опухоль тонкого кишечника является относительно редким онкологическим заболеванием органов пищеварительной системы. Данная патология составляет всего 2% всех злокачественных заболеваний органов желудочно-кишечного тракта.
Преимущественно раком тонкого кишечника болеют мужчины, по медицинским данным у них эта патология наблюдается в 2 раза чаще, чем у женского пола. При этом раковой болезни тонкого кишечника подвержены в основном пожилые люди.
По последним данным, чаще всего рак тонкого кишечника наблюдается в развивающихся азиатских районах, тогда как жители высокоразвитых европейских стран болеют этим заболеванием намного реже.
К тому же риск заболеть раком тонкого кишечника отмечается чаще у чернокожего населения, чем у людей со светлой кожей.
Причины рака тонкой кишки
В настоящее время точные причины развития раковой опухоли в тонком кишечнике не установлены. Медики предполагают, что заболевание чаще всего случается в двенадцатиперстной кишке именно потому, что по своему расположению в кишечнике она первая вступает в контакт с канцерогенными веществами, которые поступают вместе с пищей либо содержатся в желчи и секреции, выделяемой поджелудочной железой.
Также некоторые исследовательские данные установили связь раковых образований в тонком кишечнике с регулярным употреблением в пищу жирных, вяленых, соленых и копченых блюд и продуктов. По некоторым данным чрезмерное употребление алкоголя и курение так же способствуют развитию раковой опухоли в тонком кишечнике.
Риск развития рака тонкой кишки повышают хронические болезни тонкой кишки, которые сопровождаются воспалительным процессом и нарушением целостности слизистой оболочки. Причем болезнь Крона увеличивает риск заболеть раком тонкой кишки в разы.
В некоторых случаях наблюдается связь развития рака толстого кишечника с образованием злокачественной опухоли тонкой кишки. Часто опухоли развиваются из полипов кишечника, причем полипоз считается наследственным заболеванием.
Симптомы рака тонкого кишечника
Как правило, на ранних стадиях развитие заболевания протекает практически незаметно либо проявляет себя в виде небольших дисфункций кишечника, которые большинство людей считают обычным явлением и не придают этому серьезное значение.
На ранней стадии показателями рака тонкой кишки могут быть:
- Вздутие живота;
- Боли и колики в околопупочной области;
- Рвота, тошнота;
- Запоры или поносы;
- Примеси крови в каловых массах;
- Анемия.
На поздних стадиях проявлениями болезни могут быть:
- Регулярные продолжительные боли в животе;
- Потеря аппетита;
- Слабость, быстрая утомляемость, нарушение сна, головные боли;
- Повышение температуры тела, ночная потливость;
- Снижение защитных свойств организма;
- Беспричинная потеря веса;
- Низкий показатель гемоглобина;
- Окрашивание кожных покровов и глазных склер в желтый цвет;
- Нарушение работы печени (высокий уровень билирубина, АЛТ, АСТ).
Лечение рака тонкого кишечника
Существует два метода лечения злокачественных опухолей тонкой кишки: хирургическое вмешательство и химиотерапия.
Во время хирургического лечения удаляется пораженный участок тонкой кишки. На данный момент это является единственным эффективным методом лечения. При этом существует радикальное и паллиативное оперативное вмешательство.
Цель радикальной операции – резекция пораженного раком участка тонкой кишки. При распространении раковых клеток на другие органы их тоже удаляют.
Паллиативный метод устраняет причину патологического процесса. Больному обеспечивается питание, которое нарушено из-за сужения просвета кишки и развития кишечной непроходимости. Такое лечение направлено на улучшение качества жизни больного и облегчить его страдания.
Химиотерапия направлена на уничтожение раковых клеток. Все действия химиотерапевтического лечения нацелены на остановку развития и деления злокачественных клеток.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
В случаях, если хирургическое вмешательство невозможно или при повышенной чувствительности к химиотерапевтическим препаратам, применяется терапия с использованием средств, подавляющих рост и распространение злокачественных клеток.
Прогноз лечения тем благоприятнее, чем раньше больной обратится за медицинской помощью. При метастазировании опухоли на другие органы и ткани вероятность благоприятного исхода лечения уменьшается.
Пищеварительный тракт человека начинается в ротовой полости и заканчивается прямой кишкой. То есть он проходит практически через все тело. Если измерить его длину, то она будет составлять более 3 метров. Одной из составляющих пищеварительного тракта является тонкий кишечник. В нём происходит переваривание и всасывание полезных веществ. Нарушение работы тонкого кишечника приводит к нарушению этих функций. В результате развивается энтерит – заболевание, которое проявляется изменениями характера стула (диарея, запоры) и болевым синдромом в области живота. Как проверить тонкий кишечник на наличие патологии? Диагностика заболеваний этого отдела пищеварительного тракта осуществляется различными способами. Среди них – эндоскопические, рентгенологические и лабораторные исследования.
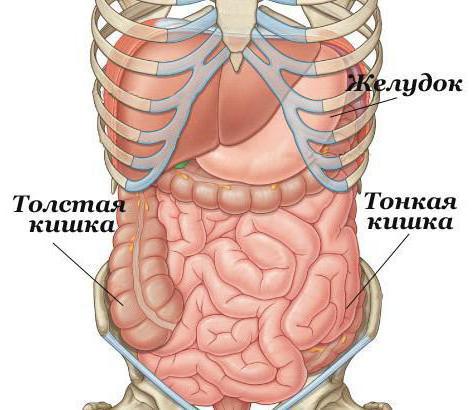
Показания к диагностике тонкого кишечника
В каких случаях проверяют тонкий кишечник? Исследование этого отдела ЖКТ проводят при наличии симптомов патологии. К наиболее распространённым заболеваниям тонкого кишечника относятся воспалительные процессы, доброкачественные и злокачественные новообразования. Выделяют следующие показания к диагностике патологий:
- Острый и хронический энтерит. Это воспалительное заболевание, которое может быть вызвано различными возбудителями. Среди них – кишечная палочка, энтеро- и ротавирус, стафилококки и т. д.
- Болезнь Крона. Данная патология относится к специфическим воспалительным процессам. При болезни Крона могут поражаться все отделы пищеварительного тракта. Чаще всего деструктивные изменения наблюдаются именно в тонком кишечнике. Считается, что заболевание имеет аутоиммунный механизм развития, а также передаётся по наследству.
- Доброкачественные опухоли тонкого кишечника. К ним относят полипы, фибромы, липомы, ангиомы и т. д.
- Онкологические патологии тонкого кишечника. Развиваются из недифференцированных клеток. Причинами рака кишечника считается наличие длительно существующих хронических воспалительных процессов, доброкачественных опухолей, нарушение питания и стрессы.
Поводом к диагностике служат такие жалобы, как постоянные боли в животе (околопупочная область), анемия, нарушение стула.

Как проверить тонкий кишечник: методы
Учитывая расположение тонкого кишечника, можно утверждать, что доступ к нему, как правило, затруднён. Поэтому оценка состояния данного органа осуществляется 2 способами. Первый (ФГДС) подразумевает осмотр органа через ротовую полость. Таким образом можно увидеть начальный отдел тонкого кишечника. Второй способ диагностики – это колоноскопия. В данном случае визуализация осуществляется посредством введения эндоскопа через анальное отверстие. При помощи колоноскопии можно оценить состояние дистального отдела тонкой кишки.
Помимо эндоскопических методов, существуют и другие способы диагностики. Как проверить тонкий кишечник без колоноскопии и ФГДС? Выделяют следующие методы исследования органа:
- Физикальный осмотр. Он является первым этапом диагностики заболеваний тонкого кишечника. Под физикальным осмотром подразумевается пальпация и перкуссия области живота.
- Лабораторные исследования. Благодаря анализам можно выяснить, имеется ли воспалительный процесс, а также онкологические патологии. К лабораторным методам диагностики относят: ОАК, исследование каловых масс, мазок на цитологию.
- Рентгенография органов брюшной полости с контрастированием. Этот метод помогает выявить наличие изменений в стенках кишечника, тени от новообразований.
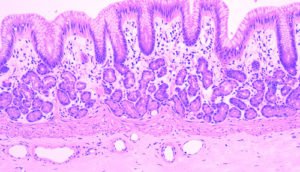
- Биопсия и гистологическое исследование. Выполняется при подозрении на онкологический процесс.
Все перечисленные диагностические процедуры имеют большое значение в выявлении патологий тонкого кишечника. Зачастую необходимо выполнение нескольких методов исследования.

Как проверить тонкий кишечник: анализы при заболеваниях
После сбора жалоб и осмотра пациента, при подозрении на заболевание тонкого кишечника, проводится лабораторная диагностика. В первую очередь назначают исследование общего и биохимического анализов крови. ОАК позволяет выявить наличие воспалительного процесса в организме. Кроме того, с помощью него можно узнать природу возбудителя (бактерии или вирусы). При выраженном ускорении СОЭ следует заподозрить онкологическое заболевание. Большое значение для диагностики имеет анализ кала – копроскопия. В нём обнаруживаются непереваренные остатки пищи (мышечные волокна, клетчатка, жирные кислоты).
Эндоскопическое исследование тонкого кишечника
Как проверить тонкий кишечник с помощью эндоскопических методов исследования? Для этой цели существует 2 диагностические процедуры. Первая – это ФГДС. При помощи данного обследования удаётся визуализировать верхние отделы ЖКТ. К ним относят пищевод, желудок и двенадцатиперстную кишку. Благодаря ФГДС можно поставить диагноз: дуоденит, язва ДПК, болезнь Крона. Все эти патологии развиваются при воспалении начального отдела тонкого кишечника. Помимо этого, данная эндоскопическая процедура помогает выявить добро- и злокачественные процессы в пределах ДПК.
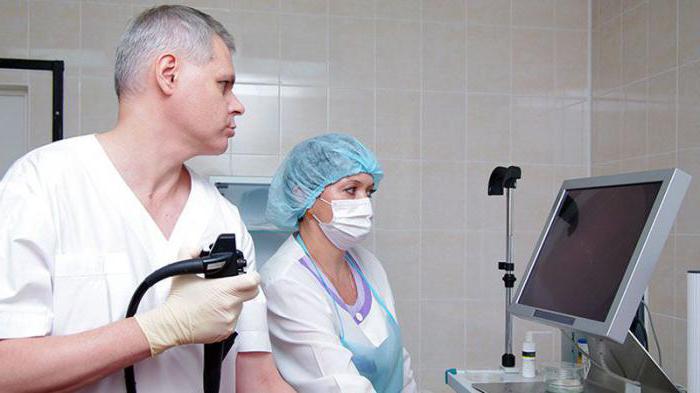
Диагностика тонкого кишечника часто включает проведение колоноскопии. Подобное обследование назначается при нарушении стула, болях в животе. С его помощью можно визуализировать не только тонкий, но и толстый кишечник. Оно позволяет оценить состояние стенок и просвета органа. Благодаря колоноскопии выявляются воспалительные изменения в кишечнике, деструктивные процессы, новообразования. Кроме того, одновременно с данным исследованием можно произвести биопсию тканей органа.
Подготовка к процедуре колоноскопии
Подготовка к колоноскопии очень важна. Чтобы провести качественное обследование, кишечник нужно полностью очистить от каловых масс. Также визуализация может быть нарушена при скоплении газов в просвете органа. Подготовка к колоноскопии включает в себя следующие этапы:
Также очистить кишечник можно с помощью клизмы. Однако одной процедуры будет недостаточно. Рекомендуется произвести очистительную клизму 3-4 раза.

Диагностика онкологических патологий тонкого кишечника
Как проверить тонкий кишечник на онкологию, а также отличить доброкачественную опухоль от рака? Заподозрить новообразование можно по жалобам пациента и результатам перечисленных методов диагностики. Однако поставить точный диагноз удастся лишь после проведения специальных обследований. К ним относят биопсию, анализ на цитологию и гистологию. Произвести забор материала на исследование можно при помощи эндоскопических методов диагностики – ФГДС (при опухоли двенадцатиперстной кишки) или колоноскопии. Цитологический анализ позволяет оценить состояние клеток, из которых состоит новообразование. Степень дифференцировки ткани опухоли устанавливается при гистологическом исследовании.
Как заподозрить рак тонкого кишечника?
Онкологические процессы в тонком кишечнике не считаются распространёнными раковыми патологиями. Поэтому вовремя диагностировать подобные заболевания иногда бывает сложно. Лишь при определённых симптомах и после проведения ряда исследований можно заподозрить рак тонкого кишечника. К характерным признакам относят: боль в области пупочного кольца, мезогастрии. Помимо этого, может наблюдаться изменение формы и консистенции стула, запоры. Реже пациентов беспокоит тошнота и рвота (при локализации опухоли в проксимальном отделе кишки). В большинстве случаев рак развивается на фоне язвенной болезни ДПК, полипоза, патологии Крона.
В каких клиниках можно проверить тонкий кишечник?
Где можно проверить тонкий кишечник на наличие патологии? Диагностика заболеваний ЖКТ выполняется практически во всех медицинских учреждениях. Большая часть исследований проводится амбулаторно. При нахождении пациента в больнице диагностика заболеваний тонкого кишечника выполняется в стационаре. Сделать колоноскопию можно в любой клинике, в которой имеется подходящее оборудование для эндоскопии.
Физикальное обследование тонкого кишечника
К физикальным методам диагностики относят опрос пациента и осмотр. При пальпации живота можно обнаружить такие изменения, как усиление или уменьшение перистальтики на определённом участке, вздутие, западение передней брюшной стенки. Все эти признаки свидетельствует о нарушении работы тонкого кишечника. Однако точный диагноз невозможно поставить без лабораторных и инструментальных исследований.
Рентгенологическая диагностика заболеваний тонкого кишечника
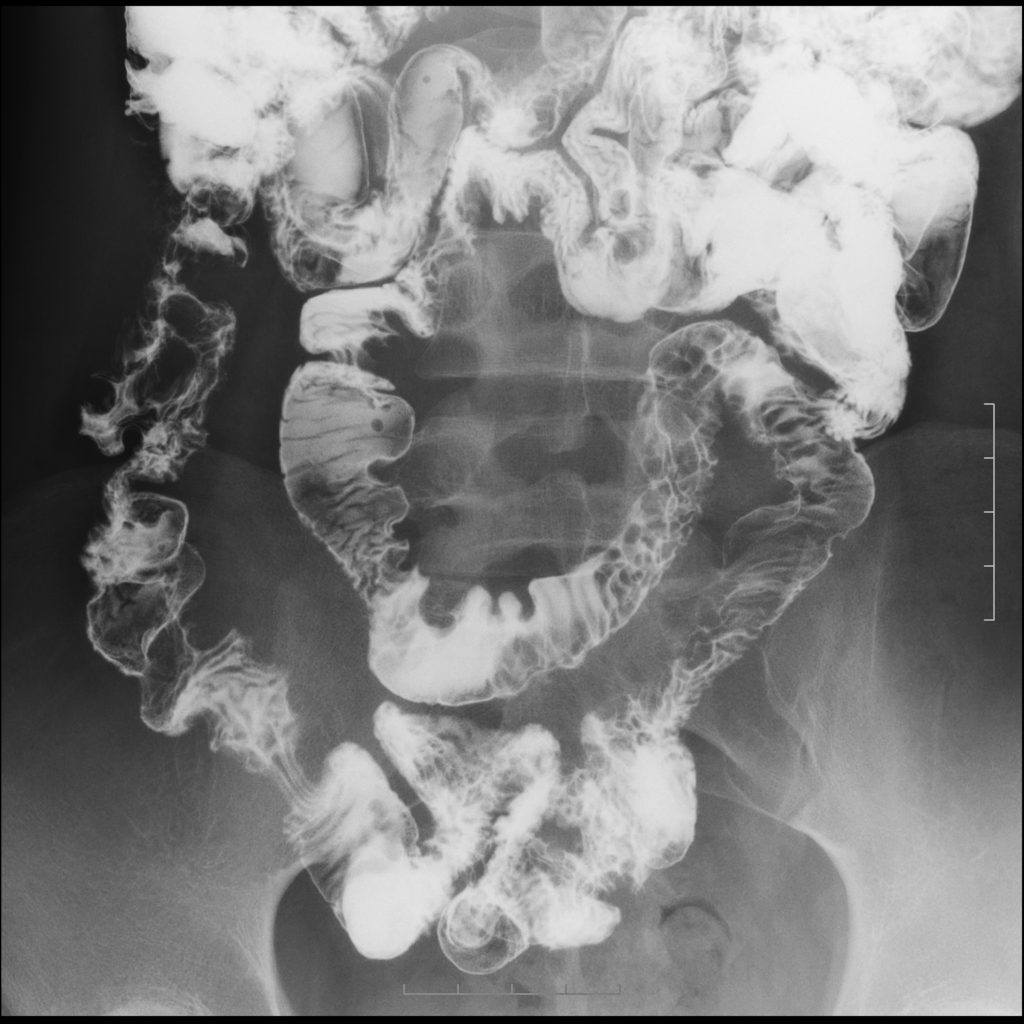
Рентген тонкого кишечника зачастую проводится с контрастированием. С этой целью применяется взвесь бария. Предварительно необходимо очистить кишечник (как и при колоноскопии). После выполнения обзорного снимка пациент должен выпить контрастное вещество. Оно окрашивает кишечник, тем самым улучшая визуализацию. Далее выполняется ещё ряд рентгеновских снимков. Благодаря данному исследованию можно выявить изменения контуров кишечной стенки (при болезни Крона), наличие новообразований в просвете органа, язвенные дефекты.
Читайте также:


