Инструментальная диагностика рака поджелудочной железы
Поздняя диагностика – одна из основных причин плохого прогноза при раке поджелудочной железы (РПЖ). У 80-90% больных диагноз устанавливается на стадии, когда опухоль уже не резектабельна: оперативное вмешательство – единственный радикальный метод лечения РПЖ – уже неосуществимо ввиду местного распространения опухоли или бессмысленно из-за наличия отдалённых метастазов.
Промедление с установлением диагноза обусловлено рядом затруднений объективного и субъективного характера:
- отсутствие специфических (свойственных именно данной болезни) симптомов: ранние внешние проявления РПЖ характерны для множества других заболеваний пищеварительной системы вообще и поджелудочной железы в частности;
- трудности выявления опухолей размером менее 2 см методами инструментальной и лабораторной диагностики;
- трудности дифференциальной диагностики РПЖ инструментальными методами с объёмными образованиями иного характера: доброкачественными новообразованиями, метастазами рака других органов, изменениями, возникшими в ткани поджелудочной железы вследствие перенесённого панкреонекроза;
- недостаточная онкологическая насторожённость и осведомлённость о современных методах и алгоритмах диагностики РПЖ врачей многопрофильных медицинских учреждений – терапевтов, гастроэнтерологов, хирургов.
Между тем, уже сегодня существуют методы и алгоритмы, способствующие ранней диагностике рака поджелудочной железы.
Для диагностики рака РПЖ применяются следующие методы (обычно в комплексе):
- стандартное (трансабдоминальное) ультразвуковое исследование (УЗИ);
- многофазная спиральная компьютерная томография (МСКТ) с контрастным усилением;
- магнитно-резонансная томография (МРТ);
- эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ).
- магнитно-резонансная панкреатохолангиография (МРПХГ);
- эндосонография (эндоУЗИ);
- тонкоигольная аспирационная биопсия (ТАБ);
- исследование уровня онкомаркёра CA19-9;
- позитронно-эмиссионная томография (ПЭТ);
- лапароскопия.
Некоторые из перечисленных методов являются обязательными этапами диагностики РПЖ, другие применяются в зависимости от обнаруженных (или не обнаруженных) находок.
Трансабдоминальное УЗИ
Трансабдоминальное УЗИ – это стандартное ультразвуковое исследование, которое предусматривает размещение датчика снаружи – на коже в проекции интересующего органа.
Чаще всего этот метод назначается пациентам с наличием одного из вероятных признаков рака поджелудочной железы - желтухи. В ходе исследования могут выявляться объёмные образования поджелудочной железы, а также расширение жёлчных и панкреатических протоков – возможный признак рака головки поджелудочной железы. Характер выявленных образований при посредстве УЗИ определить затруднительно, это предстоит уточнить с помощью других методов.
- высокая доступность – аппаратура и специалисты имеются практически в каждом лечебном учреждении;
- невысокая стоимость;
- безвредность;
- высокая точность диагностики нарушения проходимости жёлчных путей.
- качество исследования может значительно снижаться при ожирении у пациента и некоторых патологиях кишечника;
- получить полное изображение поджелудочной железы удаётся только у 25% больных.
- наиболее высокий (по сравнению с другими методами) уровень операторозависимости – зависимости качества исследования от квалификации специалиста.
Вероятность выявления (чувствительность метода) РПЖ колеблется в диапазоне 45-95%. Вероятность достоверности отрицательного результата (специфичность метода) – 90-99%.
МСКТ с контрастным усилением
МСКТ – метод, который следует рассматривать в первую очередь при появлении первых симптомов, подозрительных на развитие рака поджелудочной железы, для ранней диагностики.
Этот метод позволяет получить проекции множества срезов, а также трёхмерное изображение поджелудочной железы и соседних органов. Контрастное вещество, которое вводится в вену в ходе исследования, позволяет визуализировать крупные сосуды.
- достаточно высокая вероятность выявления опухолей размером менее двух сантиметров;
- выявление кистозных опухолей и их дифференциальная диагностика с неопухолевыми и постнекротическими кистами;
- выявление с высокой точностью злокачественных муцинозных опухолей, прогноз при которых значительно благоприятнее, чем при аденокарциноме;
- оценка степени вовлечения в опухолевый процесс крупных сосудов: чревного ствола, общей печеночной артерии, портальной вены, верхних брыжеечных артерий и вен;
- оценка поражения удалённых органов и тканей: лимфатических узлов, печени, лёгких, плевры, брюшины и малого таза.
Таким образом, МСКТ позволяет не только диагностировать опухоль, но и определить целесообразность хирургического лечения. В 90% случаев факт резектабельности опухоли, признанный при МСКТ, подтверждается при операции.
- низкая доступность – такой аппаратурой обычно оборудованы лишь радиологические отделения специализированных центров;
- относительно высокая стоимость;
- рентгеновское облучение (хотя и в незначительной) дозе.
Чувствительность МСКТ для злокачественных и других опухолей в среднем составляет 85-95%: вероятность обнаружения опухоли менее 1,5 см не превышает 70%, новообразования же бо́льших размеров выявляются со стопроцентной вероятностью. Специфичность метода – до 95%.
Этот метод менее информативен при выявлении опухолей поджелудочной железы, нежели МСКТ. Ценность метода – в наивысшей точности обнаружения печёночных метастазов.
ЭРПХГ
Суть ЭРПХГ – введение контрастного вещества в жёлчные и панкреатические протоки с помощью эндоскопа с последующим исследованием рентгенограммы. Метод позволяет диагностировать РПЖ с точностью 90-92%.
Однако, несмотря на высокую точность, применение ЭРПХГ сегодня весьма ограничено, поскольку введение контраста под давлением нередко приводит к осложнениям: острому панкреатиту, холециститу, кровотечениям. Осложнения сами по себе не смертельны, однако вылечить их не всегда удаётся быстро, и к этому моменту время для оперативного вмешательства по поводу РПЖ может быть упущено.
МРПХГ
МРПХГ позволяет во многих случаях избежать инвазивной (травматичной) процедуры ЭРПХГ, но не всегда.
ЭндоУЗИ
На сегодняшний день эндоУЗИ является самым точным из всех неоперативных методов диагностики РПЖ.
Суть метода – введение ультразвукового датчика с помощью эндоскопа в полость желудка или луковицу двенадцатиперстной кишки и исследование через стенки этих полых органов поджелудочной железы, крупных сосудов брюшной полости, жёлчевыводящих путей.
ЭндоУЗИ обладает большинством возможностей метода МСКТ и превосходит его по точности диагностики опухолей небольшого размера.
Ещё одно преимущество эндоУЗИ перед МСКТ – возможность немедленной биопсии при случайном обнаружении опухоли в ходе исследования, а также других случаях, когда показана ТАБ.
Однако и такой высокоточный метод имеет ряд недостатков:
- минимальная доступность – поскольку этот метод достаточно новый, применяется незаслуженно редко ввиду недостатка аппаратуры и квалифицированных специалистов;
- операторозависимость выше, чем МСКТ;
- хоть и малая, но инвазивность: в 2% наблюдаются осложнения, метод требует применения анестезии;
- значительное снижение качества исследования при анатомических изменениях верхнего отдела ЖКТ вследствие проведённых ранее оперативных вмешательств;
- невозможность выявления метастазов в брюшине, малом тазу, правой доле печени.
Чувствительность эндоУЗИ достигает 99%, специфичность – 100% (с дополнительной ТАБ под контролем эндоУЗИ).
Тонкоигольная аспирационная биопсия – это отсасывание жидкой субстанции из поражённого участка с помощью иглы для последующего цитологического исследования. Применяется с целью выяснения природы поражения – характера опухоли или воспаления.
Забор материала производится под контролем УЗИ, компьютерной томографии или эндоУЗИ. Такой контроль обеспечивает точное попадание иглы в подозрительную зону, а также предотвращает прокол сосуда.
Показания к тонкоигольной биопсии:
- бессимптомные кистозные опухоли поджелудочной железы, характер которых невозможно оценить другими методами;
- подозрение на аутоиммунный панкреатит;
- подозрение на липоматоз поджелудочной железы;
- подозрение на лимфому поджелудочной железы.
Перечисленные заболевания чаще всего не требуют оперативного лечения, однако некоторые из них требуют специфической терапии.
ТАБ также целесообразна при невозможности по какой-либо причине хирургического лечения РПЖ. В таких случаях для замедления опухолевого процесса проводится химио-, а иногда и лучевая терапия, поэтому для оценки чувствительности к такому лечению необходимо выяснить тип злокачественной опухоли.
Применение ТАБ в диагностике РПЖ ограничено по следующим причинам:
- невозможность качественного забора в случае склерозированной, твёрдой опухоли;
- не слишком высокая точность метода, особенно при малых размерах опухоли;
- вероятность обсеменения брюшины или пункционного канала раковыми клетками.
Если в аспирате, полученном при выполнении ТАБ, не обнаружены опухолевые клетки, это не означает отсутствие опухоли. Если по результатам МСКТ и эндоУЗИ опухоль признана резектабельной, тонкоигольная биопсия чаще всего не требуется.
Онкомаркёр CA19-9
Исследование на онкомаркёр CA19-9 представляет лабораторный анализ крови. СА19-9 является неспецифическим маркёром РПЖ. Это означает, что повышение уровня этого гликопротеина в плазме крови может указывать не только на рак поджелудочной железы.
Это достаточно чувствительный тест для раковых опухолей размером более 2 см, к достоинствам которого относится доступность и невысокая стоимость.
- повышение концентрации СА19-9 в плазме крови только у половины больных с небольшими (менее 2 см) размерами раковой опухоли.
- неприменимость теста у пациентов с четвёртой (AB) группой крови: у этих лиц уровень всегда СА19-9 низкий или нулевой, вне зависимости от наличия злокачественной опухоли;
- ложноположительный (отсутствие раковой опухоли при повышении уровня маркёра) результат в случае следующих состояний:
- нарушение проходимости жёлчных путей, не связанное с РПЖ;
- панкреатит;
- холецистит;
- воспаление толстой кишки;
- цирроз печени;
- склеродермия;
- системная красная волчанка;
- ревматоидный артрит.
Чувствительность метода составляет 79-91%, специфичность – 90-93%.
Этот томографический метод позволяет оценивать активность обменных процессов в тканях. Известно, что в злокачественных опухолях такая активность значительно повышена по сравнению со здоровыми тканями. Такую особенность используют в позитронно-эмиссионной томографии.
Данный метод практически не распространён, в первую очередь, в связи с высокой стоимостью исследования, поэтому его точность не до конца изучена.
Некоторые специалисты утверждают, что данная методика позволяет:
- обнаруживать метастазы РПЖ, не диагностированные с помощью других методов, у 40% больных с якобы резектабельной опухолью;
- с высокой вероятностью выявлять опухоли размером 2 см.
Этот метод также может применяться для выявления опухолей у больных с выраженными анатомическими изменениями верхнего отдела ЖКТ вследствие перенесённых операций.
Однако другие специалисты отвергают применение этого метода ввиду высокой вероятности ложноположительных результатов у пациентов с воспалительными заболеваниями, гранулёмами, расширением жёлчных путей, не связанным с РПЖ.
Лапароскопия
Лапароскопия является высокоточным оперативным методом диагностики РПЖ. Это малоинвазивная хирургическая операция: все манипуляции проводятся через небольшие разрезы брюшной стенки под контролем лапароскопа, присоединённого к видеокамере. Такая операция позволяет получить точные результаты, избежав более травматичного вмешательства – диагностической лапаротомии, традиционной операции, выполняющейся через достаточно большой разрез.
Цель диагностической лапаротомии – подтверждение данных в пользу резектабельности опухоли, полученных в результате проведения предыдущих исследований неоперативными методами.
В ходе лапаратомии может проводиться:
- биопсия печени – при этом берётся материал для гистологического исследования; точность результатов лапароскопической биопсии значительно выше, чем ТАБ;
- интраоперационное УЗИ;
- биопсия печени;
- биопсия брюшины;
- смывы с брюшины при отсутствии видимых метастазов.
Лапароскопия полезна и для выработки тактики лечения больных с нерезектабельной опухолью.
Углублённое исследование показано следующим категориям пациентов:
- с ранними симптомами РПЖ, длящимися в течение недели и более:
- неопределённой болью в верхней части живота;
- признаками эпигастрального дискомфорта: отрыжкой, вздутием живота, чувством давления, распирания в животе;
- снижением массы тела;
- при выявлении желтухи;
- с неуточнёнными запорами, поносами, тошнотой, рвотой;
- с неуточнённым выраженным похуданием, выраженной слабостью, асцитом, мигрирующим тромбофлебитом;
- с внезапным развитием острого панкреатита или сахарного диабета без предрасполагающих факторов;
- входящим в группы риска:
- страдающим хроническим панкреатитом;
- более шести лет страдающим сахарным диабетом второго типа;
- с отягощённым семейным анамнезом (с наследственной предрасположенностью к панкреатиту и развитию ряда злокачественных опухолей – поджелудочной железы, молочных желёз, яичников, толстой кишки);
- выкуривающим более пачки сигарет в день мужчинам и женщинам старше пятидесяти пяти лет.
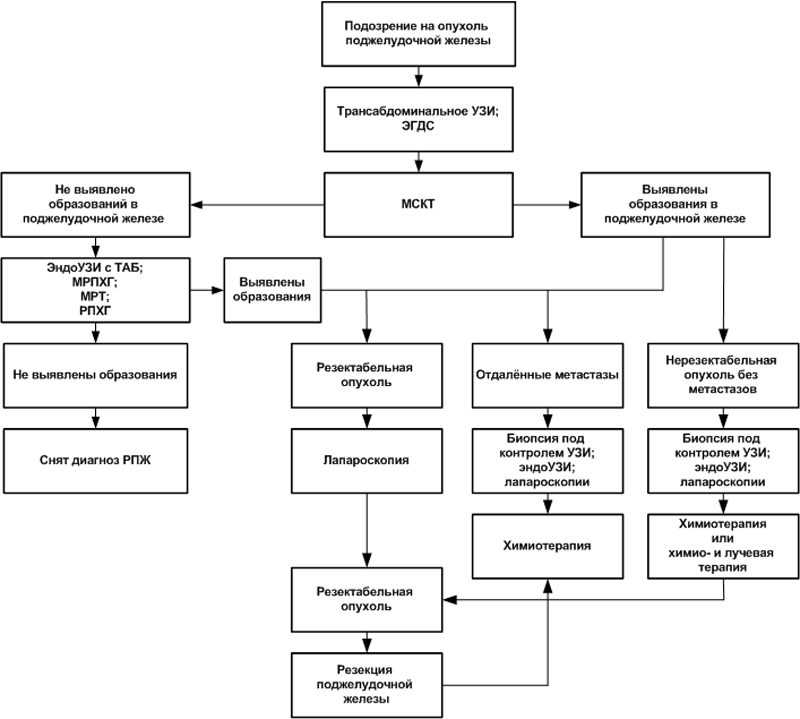
Рис. 1. Алгоритм диагностики и лечения РПЖ
Пациентам с неспецифическими симптомами сначала проводятся наиболее распространённые исследования – абдоминальное УЗИ поджелудочной железы, печени, жёлчного пузыря и жёлчевыводящих путей, эндогастродуоденоскопия (ЭГДС), рентген или компьютерная томография с контрастом желудка и двенадцатиперстной кишки. Такое исследование позволяет оценить не только состояние поджелудочной железы, но других органов верхнего отдела ЖКТ, заболевание которых может сопровождаться симптомами, сходными с РПЖ.
Если патологии поджелудочной железы не обнаружено, но при этом выявлено заболевание другого органа, назначается лечение.
Дальнейшее обследование проводится в тех случаях, когда:
- при УЗИ были выявлены признаки опухоли поджелудочной железы;
- была выявлена патология других органов пищеварения, однако лечение не принесло результатов.
Если методом МСКТ образований в поджелудочной железе не обнаружено, назначаются другие исследования – эндосонография с ТАБ, МРТ, МПХГ. В случае внезапных панкреатитов, невозможности дифференцировать опухоль от хронического панкреатита другими методами, а также в некоторых других случаях больному может назначаться РПХГ.
Если остаются какие-то сомнения после проведения МСКТ и эндоУЗИ с ТАБ, эти исследования следует повторить через два-три месяца.
При отрицательных результатах перечисленных выше исследований диагноз РПЖ снимается. Пациентам, входящим в группы риска, рекомендуется ежегодное проведение МСКТ с целью ранней диагностики РПЖ.
Если при МСКТ или последующих перечисленных исследованиях выявлена резектабельная опухоль, перед резекцией поджелудочной железы рекомендуется исследование уровня CA19-9 и обязательно проводится диагностическая лапароскопия. Исключение составляют случаи с размером опухоли менее 2 см и низком уровне онкомаркёра – с такими результатами проведение лапароскопии не обязательно.
В случае признания опухоли нерезектабельной без метастазов или обнаружения отдалённых метастазов по результатам МСКТ для выработки тактики лечения назначаются другие неоперативные методы. С той же целью врач может назначить и лапароскопию.
В зависимости от результатов всех перечисленных исследований проводится лечение:
- резекция поджелудочной железы;
- химиотерапия – самостоятельно или в комбинации с лучевой терапией (иногда такое лечение позволяет добиться резектабельности опухоли в дальнейшем);
- паллиативное лечение, направленное на улучшение качества остатка жизни.
Лучше всего проводить диагностику РПЖ в специализированном учреждении – панкреатологическом или онкологическом центре. Во-первых, в таких учреждениях имеется современное высокотехнологичное диагностическое оборудование, во-вторых, там работают опытные квалифицированные специалисты, способные грамотно провести исследование и подготовить описание. Не стоит забывать, что все перечисленные инструментальные методы исследования в той или иной мере операторозависимы, их результаты во многом зависят от квалификации врача.
Врач высшей категории, в медицине более 20 лет. Интерес к написанию популярных статей на медицинские темы появился несколько лет назад, когда всё чаще стала замечать на просторах Интернета тексты на онкологическую тематику, пестрящие фактическими ошибками и вводящие читателя в заблуждение…
Комментарии
Рак поджелудочной железы – опухолевое поражение, исходящее из панкреатических протоков или паренхимы поджелудочной железы. Симптомы рака поджелудочной железы включают тошноту, потерю аппетита, боли в верхней части живота, нарушение функции кишечника, снижение массы тела, желтушное окрашивание склер и видимых слизистых оболочек. Для выявления рака поджелудочной железы используется лабораторная (определение биохимических показателей и онкомаркеров крови) и инструментальная диагностика (УЗИ, КТ, МРТ, ЭРХПГ). Радикальное лечение предполагает проведение резекции поджелудочной железы в различном объеме; возможно использование лучевого и химиотерапевтического лечения.

- Причины развития рака поджелудочной железы
- Классификация рака поджелудочной железы
- Симптомы рака поджелудочной железы
- Осложнения
- Диагностика рака поджелудочной железы
- Лабораторное диагностирование
- Инструментальная диагностика
- Лечение рака поджелудочной железы
- Профилактика рака поджелудочной железы
- Прогноз при раке поджелудочной железы
- Цены на лечение
Общие сведения
В понятие "рак поджелудочной железы" входит группа злокачественных новообразований, развивающихся в паренхиме поджелудочной железы: головке, теле и хвостовой ее части. Основные клинические проявления этих заболеваний – боль в животе, анорексия, похудание, общая слабость, желтуха. Каждый год 8-10 человек на каждую сотню тысяч населения в мире заболевает раком поджелудочной железы. Более чем в половине случаев он возникает у лиц пожилого возраста (63% пациентов с диагностированным раком поджелудочной железы старше 70 лет). Мужчины более склонны к этому виду злокачественных образований, у них рак поджелудочной железы развивается в полтора раза чаще.
Злокачественная опухоль поджелудочной железы склонна к метастазированию в региональные лимфоузлы, легкие и печень. Непосредственное разрастание опухоли может вести к ее проникновению в двенадцатиперстную кишку, желудок, прилегающие отделы толстого кишечника.

Причины развития рака поджелудочной железы
Точная этиология рака поджелудочной железы не выяснена, но отмечают факторы, способствующие его возникновению. Однако в 40% случаев рак поджелудочной железы возникает без видимой причины. Заметно повышается риск развития рака у лиц, выкуривающих пачку и более сигарет ежедневно, употребляющий большое количество углеводсодержащих продуктов, перенесших операции на желудке.
К заболеваниям, способствующим возникновению рака поджелудочной железы, относятся:
- сахарный диабет (как первого, так и второго типа)
- хронический панкреатит (в том числе и генетически обусловленный)
- наследственные патологии (наследственная неполипозная колоректальная карцинома, семейный аденоматозный полипоз, синдром Гарднера, болезнь Гиппеля-Линдау, атаксия-телеангиэктазия)
Вероятность развития рака увеличивается с возрастом.
Классификация рака поджелудочной железы
Рак поджелудочной железы классифицируется по международной системе классификации злокачественных новообразований TNM, где T – размер опухоли, N – присутствие метастазов в региональных лимфоузлах, а M – метастазы в других органах.
Однако в данном случае классификация недостаточно информативна в отношении операбельности рака и прогноза эффективности терапии, поскольку значительную роль и перспективе излечиваемости играет общее состояние организма.
Симптомы рака поджелудочной железы
Рак поджелудочной железы сопровождается следующими клиническими проявлениями: боль в животе в области поджелудочной железы (верхняя половина, с иррадиацией в спину, иногда опоясывающая). С ростом опухоли болевой симптом усиливается. Для панкреатических болей характерно усиление ее при наклоне.
При локализации опухоли железистой ткани в области головки поджелудочной железы с подавляющем большинстве случаев отмечается желтуха, которая может сопровождаться кожным зудом, потемнением мочи и обесцвечиванием кала.
Еще одним частым симптомом злокачественной опухоли поджелудочной железы является снижение массы тела. При локализации опухоли в теле и хвосте железы похудание отмечают у всех больных, при раке головки поджелудочной железы масса тела снижается у 92% больных. Этот симптом связывают с нарушением всасывания жиров в кишечнике в результате недостаточности секторной функции поджелудочной железы.
В 64% случаев рака головки поджелудочной железы отмечается анорексия (при иных локализациях опухоли этот симптом отмечается только у 30% пациентов). При сдавлении крупной опухолью двенадцатиперстной кишки или просвета желудка может отмечаться рвота. Вторичный сахарный диабет развивается в 25-50% случаев и, как правило, сопровождается полиурией и полидипсией.
При локализации опухоли в теле или хвосте поджелудочной железы может отмечаться спленомегалия, варикозное расширение вен пищевода и желудка (с эпизодами кровотечений). Иногда клиническая картина протекает по типу острого холецистита или панкреатита. При поражении метастазами брюшины возможна непроходимость кишечника вследствие сужения просвета кишки.
Течение рака поджелудочной железы характеризуется постепенным нарастанием симптоматики, начиная от маловыраженного, слабого болевого синдрома до ярко выраженной разнообразной клиники. В случае своевременного обращения к врачу и раннего выявления опухоли прогноз лечения и дальнейшей выживаемости значительно улучшается.
Осложнения
Злокачественные образования поджелудочной железы осложняются:
- сахарным диабетом
- синдромом мальабсорбции
- расстройствами системы циркуляции желчи
- трофическими расстройствами вследствие нарушения секреторной функции поджелудочной железы.
Опухоль может прорастать в располагающиеся рядом органы – желудок, тонкий кишечник, толстую кишку. Крупные опухоли могут способствовать пережатию кишечника и непроходимости.
Диагностика рака поджелудочной железы
Диагностика рака на ранней стадии представляет определенные трудности в связи с отсутствием специфических клинических проявлений. Только в 30% случаев выявленный рак не старше двух месяцев.
- Общий анализ крови показывает признаки анемии, может отмечаться повышение количества тромбоцитов и ускорение СОЭ. Биохимическое исследование крови показывает билирубинемию, повышение активности щелочной фосфатазы, печеночных ферментов при разрушении желчных путей или метастазировании в печень. Также в крови могут отмечаться признаки развившегося синдрома мальабсорбции.
- Определение онкомаркеров. Маркер СА-19-9 определяется для решения вопроса об операбельности опухоли. На ранних стадиях этот маркер при раке поджелудочной железы не выявляется. Раковый эмбриональный антиген выявляют у половины больных раком поджелудочной железы. Однако стоит отметить, что положительным может быть анализ на этот маркер и при хроническом панкреатите (5% случаев), язвенном колите. СА-125 также отмечают у половины больных. На поздних стадиях заболевания могут обнаруживаться опухолевые антигены: CF-50, СА-242, СА-494 и др.
- Эндоскопическая или трансабдоминальная ультрасонография. УЗИ органов брюшной полости исключает заболевания желчного пузыря и печени, позволяет обнаружить опухоль поджелудочной железы. Эндоскопическое исследование дает возможность произвести забор биоптата для исследования.
- Компьютерная томография и МРТ позволяют визуализировать ткани поджелудочной железы и обнаружить опухолевые образования от 1 см (КТ) и 2 см (МРТ), а так же оценить состояние органов брюшной полости, наличие метастазов, увеличение лимфатических узлов.
- Позитронно-эмиссионная томография (ПЭТ) позволяет выявлять злокачественные клетки, обнаруживать опухоли и метастазы.
- ЭРХПГ выявляет опухоли любого отдела поджелудочной железы размером от 2 см. Однако, эта процедура инвазивна и способствует развитию осложнений.

Для выявления небольших метастазов в печени, на брыжейке кишечника или брюшине проводят диагностическую лапароскопию.
Лечение рака поджелудочной железы
Поскольку у большинства больных, страдающих злокачественной опухолью поджелудочной железы, имеются признаки нарушения всасывания и анорексия, им показана диета с повышенным содержанием жиров и белков. Медикаментозной методикой лечение рака поджелудочной железы является химиотерапия. Лечение проводят препаратами, подавляющими рост раковых клеток (фторурацил, стрептозоцин, семустин и др.). Может назначаться как один препарат, так и несколько в комплексе. Также к нехирургическим методам лечения относят лучевую терапию. Дозировки и продолжительность курса выбирают в зависимости от размера опухоли, стадии заболевания, общего состояния пациента.
Паллиативное лечение при раке поджелудочной железы направлено на снятие основных клинических симптомов: обезболивание, коррекция проходимости желчных путей для лечения желтухи. В случае невозможности восстановления циркуляции желчи назначают холестирамин, фенобарбитал. Недостаточность внешнесекреторной функции поджелудочной железы корректируют с помощью ферментных препаратов (липаза, амилаза, протеаза, панкреатин).
Хирургическое лечение рака поджелудочной железы проводится путем резекции измененных тканей железы и окружающих ее органов. Если есть возможность оперативного удаления опухоли, зачастую прибегают к радикальной операции (удаляется вся поджелудочная железа, желчный пузырь с желчным протоком, двенадцатиперстная кишка, прилегающий участок толстого кишечника и желудка). Выживаемость после такой операции составляет 25% пациентов в течение пяти лет.
Профилактика рака поджелудочной железы
Профилактика рака поджелудочной железы включает следующие меры: отказ от курения и злоупотребления алкоголем, своевременное и полное лечение заболеваний поджелудочной железы и желчевыводящих путей, должная коррекция обмена при сахарном диабете, соблюдение режима питания, сбалансированная диета без перееданий и склонности к жирной и острой пище. Внимательно относиться к симптоматике панкреатита необходимо больным, перенесшим операции на желудке.
Прогноз при раке поджелудочной железы
Лица, страдающие раком поджелудочной железы, находятся под наблюдением специалистов по гастроэнтерологии, онкологии, хирурга и радиолога.
При выявлении рака поджелудочной железы в большинстве случаев прогноз крайне неблагоприятный, порядка 4-6 месяцев жизни. Только 3% пациентов достигают пятилетней выживаемости. Такой прогноз связан с тем, что в большинстве случаев рак поджелудочной железы выявляется на поздних стадиях и у пациентов старческого возраста, что не позволяет радикально удалить опухоль.
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
"Лабораторная, инструментальная и аппаратная диагностика рака поджелудочной железы"
Лабораторная диагностика рака поджелудочной железы
Данные традиционных лабораторных исследований чаще всего не специфичны для рака поджелудочной железы.
Анемия встречается у 1/2 больных раком ПЖ и обусловлена угнетением кроветворения и/или сопутствующим эрозивным дуоденитом, прорастанием опухоли и кровотечением из нее в просвет двенадцатиперстной кишки. Лейкоцитоз отмечается только при развитии холангита и деструктивного панкреатита. Каловые массы имеют характерный "жирный" блеск и мягкую консистенцию. Стеаторея определяется у 10-20% больных. Уровень амилазы и липазы в сыворотке крови повышается в 10% случаев. Рак головки поджелудочной железы с обструкцией желчного протока сопровождается гипербилирубинемией (с преобладанием прямой фракции). Холестаз приводит к глубоким нарушениям обмена липидов, вследствие чего отмечается увеличение содержания холестерина в сыворотке крови. При опухолевой желтухе повышение уровня щелочной фосфатазы (ЩФ) в 5-10 раз отмечается в 90% случаев, причем примерно в трети случаев это может произойти и до появления гипербилирубинемии. Содержание ЩФ повышается как в результате нарушения естественного пути ее выведения и экскреции гепатоцитами, так и вследствие резкого увеличения синтеза иролиферирующим эпителием желчных канальцев. При длительной механической желтухе отмечается диспротеинемия и гипопротеинемия, снижение уровня протромбина. Содержание трансаминаз (АЛТ и ACT) у большинства больных бывает повышенным не более чем в 5-10 раз, что используется для дифференциальной диагностики с вирусным гепатитом, при котором уровень этих ферментов повышается в десятки раз. Изменения в крови, моче и кале у больных раком тела и хвоста поджелудочной железы часто отсутствуют. У 10-52% пациентов отмечается инсулиновая недостаточность, что проявляется той или иной степенью гипергликемии и связано с одним из следующих факторов: 1) разрушением островкового аппарата растущей опухолью (при локализации опухоли в хвосте), 2) развитием обструктивного панкреатита.
Определение уровня опухолевых маркеров
Предложено применение в качестве скрининг-теста рака ПЖ определение уровня опухолевых маркеров (ОМ). Наибольший интерес из них представляют карбогидратные антигены С А 19-9, С А 50, С А 72-4, С А 125, С А 242, САМ 17-1 канцерэмбриональный антиген (СЕА); ферменты: GT-11, эластаза. Достаточно информативным и хорошо изученным ОМ является карбогидратный антиген СА 19-9. Считается, что при раке ПЖ этот маркер является не только диагностически значимым, но с его помощью можно более точно определить стадию рака, оценить эффективность хирургического и химиолучевого лечения, а степень снижения уровня С А 19-9 после резекции ПЖ по поводу рака является прогностическим фактором и в этих случаях маркер может быть использован для динамического наблюдения за больными. Диагностическая чувствительность С А 19-9 при раке ПЖ составляет 73-95%, специфичность - 63-78%, эффективность - 76-97%.
Диагностическая чувствительность метода представляет собой процентное выражение частоты истинно положительных результатов теста (исследования) у больных с данной болезнью (раком ПЖ в частности). Диагностическая специфичность - процентное выражение частоты истинно отрицательных результатов у лиц, не страдающих болезнью (раком ПЖ в данном случае). Диагностическая эффективность теста (или точность инструментального исследования) - выражается процентным отношением истинных, т.е. соответствующих состоянию обследуемых пациентов, результатов теста к общему числу полученных результатов.
Недостатком СА 19-9 является то, что его уровень бывает нормальным на ранних стадиях рака ПЖ, что затрудняет использование этого ОМ в качестве скрининга. Известны случаи, когда и при распространенном раке ПЖ с множественными отдаленными метастазами уровень С А 19-9 существенно не повышается или даже остается в пределах нормы. Это объясняют тем, что С А 19
9 и многие другие ОМ - белки эктодермального происхождения, образующиеся у людей, эритроциты которых содержат Levis антиген.
Повышение уровня СЕА при раке ПЖ чаще всего свидетельствует о метастатическом поражении печени. Пациенты, у которых уровень СЕА больше 15 нг/мл, имеют достоверно меньшую выживаемость. Диагностические возможности СЕА при раке ПЖ ограничены, так как его чувствительность при этом составляет 35-62%, специфичность - 52-77%, эффективность - 64-75%. Учитывая все сказанное, СЕА применяется для повышения эффективности диагностики рака ПЖ в комплексе с другими ОМ.
Недостаточная специфичность опухолевых маркеров, особенно на ранних, резектабельных стадиях рака ПЖ, повышение их уровня при неопухолевых заболеваниях печени и ПЖ, колоректальном и некоторых других раках, ограничивает диагностическое значение СА 19-9, СЕА и других маркеров при раке ПЖ.
Инструментальная и аппаратная диагностика рака поджелудочной железы
Задачей предоперационной диагностики является: 1) установление диагноза рака ПЖ; 2) определение стадии заболевания, так как от этого будет зависеть лечебная тактика.
Необходимо различать неинвазивные ультразвуковое исследование (УЗИ), фиброгастродуоденоскопия, компьютерная томография (КТ), релаксационная дуоденография, магнитно-резонансная томография (МРТ), магнитно-резонансная холангиопан-креатография (МРХПГ), позитронная эмиссионная томография, эндоультрасонография) и инвазивные методы диагностики рака поджелудочной железы и периампулярной области (лапароскопия, ретроградная холангиопанкреатография, чрескожная чреспеченочная холангиография, тонкоигольная аспирационная биопсия под контролем УЗИ или КТ, ангиография). Исследования проводятся по принципу "от простого к сложному", причем не следует применять инвазивные методы, если диагноз можно поставить, выполнив доступные неинвазивные и малоинвазивные исследования.
Определенный прогресс в диагностике рака ПЖ, достигнутый за последние годы, связан с появлением в повседневной практике новых инструментальных методов исследований, позволяющих не только установить диагноз, но и во многих случаях определить стадию заболевания.
Первым этапом диагностической программы, направленной на выявление опухоли ПЖ и определение ее распространенности, является ультразвуковое исследование (УЗИ). Характерными признаками рака ПЖ по данным УЗИ являлись увеличение размеров органа на локальном участке (90-95%), наличие опухолеподобного образования (88-85%), гипоэхогенность опухоли (85-90%), бугристые контуры ПЖ в области опухоли (80-85%). Важным моментом в ультразвуковой диагностике рака головки ПЖ считается визуализация главного панкреатического протока (ГПП) и определение его диаметра. Это важно отметить, так как даже небольшие опухоли, которые не видны при УЗИ, могут привести к нарушению проходимости ГПП и вторичному его расширению, что является косвенным признаком наличия опухоли. Расширение ГПП выявляют у 85-92% больных раком головки ПЖ. При раке крючковидного отростка, тела и хвоста ПЖ расширение ГПП встречалось крайне редко (менее 5%). Нами был выявлен косвенный ультразвуковой признак рака головки и КО ПЖ - дуоденостаз, который характеризовался расширением ДПК и наличием в ней жидкого содержимого. Этот признак отмечен у 15% больных раком головки ПЖ и у 27% - раком крючковидного отростка. Диагностическая специфичность, чувствительность и точность метода колеблется в довольно широких пределах и составляет 48-87%, 76-93% и 67-86% соответственно. Увеличенные регионарные лимфатические узлы при УЗИ можно выявить в 30-47%, метастазы в печени - в 46-74%, поэтому его чувствительность в оценке резектабельности не превышает 40%. Недостаточная эффективность ультразвуковой диагностики рака ПЖ объясняется и ограниченными до 1-2 см разрешающими способностями ультразвуковых аппаратов. На основании данных УЗИ в большинстве случаев сложно судить об инвазии опухоли в прилежащие структуры, дифференцировать небольшие (до 3 см) раковые опухоли от воспалительных поражений ПЖ.
Исключительное значение в диагностике опухолей ПЖ приобрела в последнее время компьютерная томография (КТ). Основными признаками КТ, позволяющими заподозрить рак ПЖ, было увеличение размеров железы на локальном участке (90%), бугристые контуры ПЖ в этой области (90%), наличие опухолеподобного узла (85%). Для рака ПЖ характерно наличие гиподенсного образования, которое выявляют у 85-90% больных. При КТ можно определить наличие опухолевой инвазии перипанкреатической клетчатки, которую выявляют в 80-90% наблюдений. Расширение главного панкреатического протока при КТ диагностируется гораздо реже, чем при УЗИ - при раке головки ПЖ увеличение диаметра ГПП выявляют лишь у 10-12%, а при УЗИ - у 85-92%. Диагностическая специфичность, чувствительность и точность КТ по данным разных авторов оценивается по-разному и составляет 41-89%, 82-97% и 62-91% соответственно. Разрешающая способность КТ в основном близка к УЗИ, хотя метод обладает несколько большей информативностью в установлении распространения рака ПЖ на окружающие органы и структуры, в выявлении регионарных метастазов. В решении этой диагностической задачи информативность КТ оценивается по-разному - 55-88%. Дифференциальная диагностика рака, других опухолей ПЖ и псевдотуморозного ХП по данным КТ и УЗИ довольно сложна и часто невозможна. Наличие кист в области опухолевого образования, панкреатическая гипертензия, встречаются в обоих случаях, и не является дифференциально-диагностическим признаком. Выявление кальцинатов в проекции опухоли при раке ПЖ встречается нечасто. В 95% кальци-ноз свидетельствует о ХП, то есть данный признак обладает высокой специфичностью. Диффузный кальциноз паренхимы ПЖ, как правило, бывает только при ХП. Для выявления опухолей ПЖ КТ предпочтительнее чем УЗИ, так как дает больше информации о распространении опухоли на смежные анатомические структуры и его результаты не столь зависимы от опыта врача, выполняющего исследование. УЗИ и КТ - взаимодополняющие исследования, и их следует применять вместе.
Читайте также:

