Гигантоклеточная опухоль дифференциальная диагностика

- Информация о Центре
- История ЦИТО
- ЦИТО сегодня
- Руководство
- Информация для пациентов
- Законодательство о медицине
- Документы и лицензии
- Медицинский туризм
- СМИ о нас
- Вакансии
- Новости
- Для благотворителей и партнеров
- Отделения
- Услуги и цены
- Врачи ЦИТО
- Наука
- Клинические испытания медицинских изделий
- Диссертационный совет Д208.112.02
- Члены диссертационного совета Д208.112.02
- Диссертационный совет Д208.112.01(Архив)
- Конкурсы на замещение научных должностей
- Статьи
- Журнал
- Клинические рекомендации
- Академия ЦИТО
- Образование
- Сведения об образовательной организации
- Документы. Приказы по учреждению
- Законодательные и нормативные правовые акты
- ПРИЁМНАЯ КАМПАНИЯ-2020
- Кафедра травматологии и ортопедии
- Дополнительное профессиональное образование
- Требования к государственной итоговой аттестации
- Бально-рейтинговая система оценки знаний ординаторов
- Телемедицина
- Для врачей
- Для пациентов
- Центры компетенций
- Центр инфекционной патологии
- Центр онкологической ортопедии
- Отзывы и вопросы
- Контакты
Доброкачественная гигантоклеточная опухоль кости — доброкачественная, локально агрессивная опухоль, состоящая из пластов мононуклеарных клеток овоидной формы и многочисленных остеокластоподобных гигантских многоядерных клеток. Составляет около 5% всех первичных костных опухолей и 20% доброкачественных первичных опухолей костей. Наиболее часто развивается из эпиметафизов длинных костей вокруг коленного сустава (50% случаев), в проксимальной части плечевой и дистальной части лучевой кости (реже поражаются кости таза, позвоночника, челюсти, рёбра). В 75% случаев у больных 20–40 лет (пик — 20–30 лет), несколько чаще встречается у лиц мужского пола, развивается после закрытия эпифизарной пластинки роста. Очень редко гигантоклеточная опухоль кости встречается в возрасте менее 20 и более 55 лет.


Клиническая картина. Локальная боль различной интенсивности, патологические переломы в 10% случаев.

Рентгенологически — возможно литическое поражение ячеистой структуры с чёткими границами; часто отсутствует склеротический ободок; очаг расположен субхондрально, эксцентрично; периостальная реакция отсутствует. Кортикальная пластинка может быть вздута, локально разрушена, наблюдается распространение опухоли в мягкие ткани.
Патоморфология.
Макроскопически на разрезе ткань мягкая или крошащаяся, бурого цвета с геморрагиями (поля красного цвета), жёлтыми включениями, с некрозами и кистами. На разрезе обычно видны поля некроза и пространства, заполненные кровью. Материал после кюретажа мягкий, крошащийся, тёмно бурого цвета. Опухоль распространяется до суставного хряща, но для нее не характерна инвазия хряща и его прорастание.
Микроскопия. Многочисленные многоядерные гигантские остеокластоподобные клетки среди мононуклеарных клеток овоидной формы; митозы могут быть многочисленными, однако патологические митозы не выявляются; продукция матрикса отсутствует (клетки опухоли не продуцируют кость или хрящ); истинные сосуды и реактивное костеобразование видны лишь в краях опухоли. Остеокластоподобные клетки непатогномоничны для гигантоклеточной опухоли кости, так как могут определяться при различных реактивных, доброкачественных и злокачественных заболеваниях кости. Реактивный остеогенез выявляется при патологических переломах.
Классическая картина гигантоклеточной опухоли часто модифицируется за счет вторичной реактивной пролиферации фиброгистиоцитарной ткани, геморрагий, некроза, формирования вторичной аневризмальной кисты кости. Реактивная фиброзная ткань с признаками муара и ксантогранулематозной реакцией, по крайней мере локально, идентифицируется в большинстве гигантоклеточных опухолей.
Лечение. Краевая резекция кости вместе с опухолью с пластикой дефекта. При локализации опухоли в области метаэпифизов производится так называемая околосуставная резекция, которая является разновидностью краевой резекции.
Исход относительно благоприятный; биологическое поведение опухоли непредсказуемо: иногда протекает доброкачественно, в других случаях — с выраженным инвазивным и деструктивным ростом, может метастазировать в лёгкие (менее чем в 1% случаев), часто развиваются рецидивы — от 10% (резекция en bloc ) до 50% случаев (при выскабливании кости). Отдельные участки опухоли могут подвергаться озлокачествлению в 1,5–13% случаев.
Аннотация научной статьи по клинической медицине, автор научной работы — Шаханова Шахноза Шавкатовна, Пардаев Достон Баходир Угли, Рахимов Жахонгир Хатамович
Вопросы своевременности и правильности диагностики костных опухолей, а также выбора тактики лечения заслуживают самого серьёзного внимания. Выявлены критерии дифференциальной диагностики гигантоклеточной опухоли и остеосаркомы по собственным и литературным данным. На их основе разработаны дифференциально-диагностические таблицы признаков этих видов опухолей, позволяюшие определить тактику диагностики и лечения больных.
Похожие темы научных работ по клинической медицине , автор научной работы — Шаханова Шахноза Шавкатовна, Пардаев Достон Баходир Угли, Рахимов Жахонгир Хатамович
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА КЛИНИКО-ЛУЧЕВЫХ ПРИЗНАКОВ ГИГАНТОКЛЕТОЧНОЙ ОПУХОЛИ
Шаханова Ш.Ш. , Пардаев Д.Б. , Рахимов Ж.Х.
1Шаханова Шахноза Шавкатовна - ассистент; 2Пардаев Достон Баходир угли - резидент магистратуры; 3Рахимов Жахонгир Хатамович - резидент магистратуры,
кафедра онкологии, Самаркандский государственный медицинский институт, г. Самарканд, Республика Узбекистан
Аннотация: вопросы своевременности и правильности диагностики костных опухолей, а также выбора тактики лечения заслуживают самого серьёзного внимания. Выявлены критерии дифференциальной диагностики гигантоклеточной опухоли и остеосаркомы по собственным и литературным данным. На их основе разработаны дифференциально-диагностические таблицы признаков этих видов опухолей, позволяюшие определить тактику диагностики и лечения больных. Ключевые слова: гигантоклеточная опухоль, остеосаркома, диагностика.
Актуальность: В диагностическом плане костная онкология является одним из самых сложных разделов медицины 26. Вопросы своевременности и правильности диагностики костных опухолей, а также выбора тактики лечения заслуживают самого серьезного внимания. Проблема дифференциальной диагностики онкологических заболеваний от других нозологических форм поражения костей, несмотря на достигнутые в этой области успехи, требует дальнейшего изучения 18.
В структуре всех опухолей костей гигантоклеточная опухоль (ГКО) составляет 4,8% 3, остеосаркома -23,6% 9.
Цель исследования. В данной статье определяются критерии дифференциальной диагностики гигантоклеточной опухоли и остеосаркомы по собственным и литературным данным.
Материалы и методы исследования. За период с 2010 по 2018 г. изучены и проанализированы120 историй больных (65 - архивной материал и 55 собственных наблюдений) с опухолями костей, в том числе с ГКО - 80 (женщин - 36, мужчин - 44), с остеосаркомой - 40 (женщины - 18, мужчины - 22). Возраст пациентов колебался от 4 до 75 лет. Клинико-инструментальное обследование больных с костной патологией включало клинические и лучевые (рентгенологические, компьютерная и магнитно-резонансная томография) методы. Клиническое исследование включало сбор анамнеза и осмотр больного с определением ортопедического статуса.
Лучевая диагностика состояла в проведении у всех пациентов рентгенографии в двух проекциях (прямая и боковая) с изучением смежных суставов для определения локализации, формы и величины опухоли. Сопоставление полученных данных с результатами клинического обследования позволило судить об истинных размерах опухоли, а также определить степень и вид деформации конечности (при её наличии). Исследование проводили в динамике: до операции, через 3 и 6 месяцев после операции, а также ежегодно в течение 3 лет. В ряде случаев по показаниям были проведены компьютерная томография и магнитно-резонансное исследование для уточнения характера опухолевого процесса и выявления метастазов. В целях верификации диагнозов проводили гистоморфологическое (цитологическое и гистологическое) исследование макро- и микропрепаратов, полученных во время операции. Кроме того, объединен данные литературы и собственные результаты клинико-лучевых методов обследования пациентов с опухолями костной системы (табл. 1, 2).
Результаты исследования. Гигантоклеточная опухоль наиболее часто локализовалась в эпиметафизах длинных костей и проявлялась клиническими симптомами: болью в области поражения (46 больных -57,5%), повышенной температурой (10 пациентов - 12,5%), деформацией костей (17 больных -21,2%), с возможными патологическими переломами (7 пациентов -8,75%). Остеосаркома наиболее часто развивалась в эпиметафизах длинных костей, преимущественно в дистальном конце бедренной кости - (17 пациентов - 41,5%) и проксимальном отделе большеберцовой (7 пациентов - 17,5%), лопатке (2 пациентов - 5%), предплечье (2 пациентов - 5%), плечевой кости (4 пациентов -10%), кисти (1 пациента -2,5%), стопе (1 пациента -2,5%), плоских костях таза (3 пациентов - 7,5%), крестце (2 пациента -2,5%), ребре (1 пациент -2,5%), малоберцовой кости (1 пациент -2,5%).
Клиническая картина остеосаркомы складывалась из триады симптомов: 1) боль в месте поражения, 2) наличие пальпируемой опухоли (25 пациентов -62,5%) и 3) нарушение функции конечности (23 пациентов - 57,5%). На ночные боли жаловались 28 пациентов (70%). Интенсивность их усиливалась с ростом опухоли, поэтому боль является первым симптомом развития опухолевого процесса. При расположении опухоли в метафизах костей, как правило, развивается контрактура сустава (24 пациентов - 60%).
Таблица 1. Дифференциально-диагностические признаки гигантоклеточной опухоли и остеосаркомы по клиническим признакам (литературные данные /собственные результаты)
Клинические признаки Гигантоклеточная опухоль (п=80) Остеосаркома (п-40)
Частота, % 4,8 23,6
Возраст, лет 20-70 /8-72 10-26/6-25
Боль в области поражения /54 -67,5% интенсивность / 24 пациентов (60%) ночную/27 (67,5%)
Нарушение функции нет имеется /23-57,5%
Рост опухоли медленном быстрый
Размеры увеличение/6 -10 см редко достигает больших размеров /4 - 26 см
Локализация эпиметафиз эпиметафиз
Течение медленное / 23 пациента - 23 года быстрое / 32 пациента от 1 до 3 месяцев
Рецидивирования озлокачествление (15- 20%) / 14 пациентов (17,5%) 3,2% / 13 пациентов (32,5%)
Местная температура повышенная /37-38°С - 14 пациентов (17,5%) повышенная /38-39°С - 19 пациента (47,5%)
СОЭ Повышение при озлокачествлении 30-50 мм/час
Сосудистая сеть нет имеется /29 пациентов (72,5%)
Патологический перелом редко /9 пациентов (11,2%) нередко / 19 пациентов (47,5%)
Окружность увеличение увеличение
Таблица 2. Дифференциально-диагностические признаки гигантоклеточной опухоли и остеосаркомы по результатам лучевых методов обследования
Дифференциапьно-диагностические признаки Вид опухоли
Гигантоклеточная опухоль (п=171) Остеосаркома &=9Л
Форма кости Выраженное вздутие Расширение в поперечнике
Контуры очага Четкие Нечеткие
Состояние костномозювого канала Закрыт с замыкательной пластинкой На границе с опухолью открыт
Кортикальный слой Истончен, волнистый Истончен, разрушен
Склероз Отсутствует Выраженный
Состояние эпифиза Истончена, волниста Инфарктный
Соседний диафизарный отдел кости Не изменен Остеопоротичен
Компьютерная томография (КТ)
Визуализация (п=56) (п=40)
Без склероза, периостальная реакция Инфильтрация, внекостньй мягкотканый компонент, склероз и деструкция костной ткани
Кортикальная пластинка Эрозирована(плотность опухоли 40-60 ед. X) Периостапьная реакция, форма солнечных лучей или треугольника кодмана
При лучевой диагностике гигантоклеточной опухоли отмечается ограниченный участок деструкции костной ткани в эпиметафизарном отделе кости с достаточно четкими контурами и отсутствием реактивного остеосклероза по краям опухоли. Кортикальнмй слой кости резко истончен и оттеснен кнаружи, так что отмечается как бы вздутие, булавовидное расширение пораженного участка кости. Периостальной реакции при гигантоклеточной опухоли не возникает. Структура кости в области поражения может быть различной. В одних случаях на фоне деструкции выявляется ячеисто-трабекулярная структура или опухоль имеет вид поликистозного образования. В других случаях участок деструкции может представляться в виде диффузного бесструктурного просветления.
- при ГКО: КТ - в 2 раза, МРТ - в 1,5 раза;
- остеосаркомы - КТ в 1,9 раза
Результаты сопоставления различий в диагностических признаках изучаемых опухолей костной системы обобщен в таблицах 1 и 2 в виде дифференциально-диагностических признаков.
Сопоставление результатов клинико-инструментального обследования больных до хирургического вмешательства с результатами гистоморфологических исследований показало следующее несоответствие клинического и гистоморфологического диагнозов:
- при ГКО - у мужчин - 37,7%, у женщин - 44,2%;
- при остеосаркоме - у мужчин - 29,5%, у женщин - 38,9%.
Таким образом, наблюдается различие: при ГКО процент несоответствия клинического и гистоморфологического диагнозов у женщин больше, чем у мужчин на 6,5%; при остеосаркоме - на 9,4%.
Заключение. Изучение клинико-лучевых признаков при диагностике гигантоклеточной опухоли и остеосаркомы позволило разработать дифференциально-диагностические таблицы признаков (1- и 2- таблица), помогающие выработать тактику диагностики больных с костными опухолями. В связи с дефектами в установлении диагнозов в целях их верификации необходимо проводить дополнительные лабораторные исследования пациентов с опухолями опорно-двигательной системы, помимо гистоморфологического исследования макро- и микропрепаратов, полученных во время операции.
1. Гариб Ф.Ю. и др. Иммунозависимые болезни. Ташкент, 1996.
2. Зайниев С.С., Бургутов М.Д., Махмудов З.М. Некоторые показатели антиинфекционной резистентности и эндогенной интоксикации у детей с хроническим гематогенным рецидивирующим остеомиелитом // Вестник Российского государственного медицинского университета, 2006. № 2. С. 250-250.
3. Зайниев С.С. Ультраструктура костной ткани при хроническом рецидивирующем гематогенном остеомиелите у детей // Bulletin of Experimental & Clinical Surgery, 2016. Т. 9. № 1.
4. Орипов Ф.С., Дехканов Т.Д., Блинова С.А. Функциональная морфология апудоцитов тощей кишки кроликов при антенатальном воздействии пестицидом // Здоровье, демография, экология финно-угорских народов, 2015. № 4. С. 41-42.
5. Хасанов Ш.Р., Рахимов Н.М., Тошов А.Т. Диагностические возможности установления предраковых заболеваний и рака предстательной железы // Вестник врача. С. 56.
6. Юсупов Ш.А. Влияние озона на морфологическую структуру брюшины при экспериментальном перитоните // Педиатрия, 2009. Т. 61. № 7.
7. Юсупов Ш.А. Диагностическая значимость ультразвуковой сонографии при аппендикулярных перитонитах у детей // Сибирский медицинский журнал (Иркутск), 2009. Т. 86. № 3.
8. Шамсиев A.M., Атакулов Д.О., Юсупов Ш.А., Юлдашев Б.А. Влияние экологических факторов на частоту хирургических заболеваний у детей. / Проблемы опустынивания в Центральной Азии и их региональное стратегическое решение // Тезисы докладов. Самарканд, 2003. С. 86-87.
9. Шамсиев А.М., Атакулов Ж.А., Лёнюшкин А.М. Хирургические болезни детского возраста // Ташкент: Изд-во «Ибн-Сино, 2001.
10. Шамсиев А.М., Хамраев А.Ж. Малая хирургия детского возраста. O'qituvchi, 2006.
11. Шамсиев А.М., Зайниев С.С. Хронический рецидивирующий гематогенный остеомиелит // Детская хирургия, 2012. № 1.
12. Шамсиев Ж.А., Рахманов К.Э., Шамсиев Ж.З. Совершенствование хирургического лечения эхинококкоза печени // European science, 2018. № 6 (38).
13. Шамсиев Ж.А. и др. Результаты хирургического лечения эхинококкоза печени // European science, 2017. № 7 (29).
14. Шамсиев Ж.А., Рахманов К.Э., Давлатов С.С. Оптимизация методов хирургического лечения эхинококкоза печени // Медицинский журнал Узбекистана, 2016. № 1. С. 45-48.
15. Шамсиев Р.А. Особенности течения заболеваний у детей с врожденными расщелинами верхней губы и неба (Обзор литературы) // Journal of biomedicine and practice, 2018. Т. 2. С. 32-36.
16. Шамсиев Р.А. Поэтапное хирургическое лечение детей с врожденными расщелинами верхней губы и неба // Вюник наукових дослвджень, 2016. № 4. С. 49-51.
17. Aminov Z., Haase R. & Carpenter D.O., 2016. Diabetes in Native Americans: Elevated risk as a result of exposure to polychlorinated biphenyls (PCBs). Reviews on environmental health. 31 (1). 115-119.
18. Aminov Z., Haase R. & Carpenter D., 2011. The Effects of Polychlorinated Biphenyls on Lipid Synthesis. Epidemiology. 22 (1). S. 298-299.
19. Indiaminov S.I. Morphological features of the human brain in different variants of fatal blood loss on the background of alcohol intoxication // Herald of Russian State Medical University. Moscow, 2011. № 5. Р. 63-66.
20. Jamshid S., Ravshan S. Accompanying defects of development in children with congenital cleft of lip and palate // European science review, 2017. № 1-2.
21. Malik A. et al. Hypertension-related knowledge, practice and drug adherence among inpatients of a hospital in Samarkand. Uzbekistan // Nagoya journal of medical science, 2014. Т. 76. № 3-4. Р. 255.
22. Minaev S. V. et al. Laparoscopic treatment in children with hydatid cyst of the liver // World journal of surgery, 2017. Т. 41. № 12. Р. 3218-3223.
23. Kasimov S. et al. Haemosorption in complex management of hepatargia // The International Journal of Artificial Organs., 2013. Т. 36. № 8.
24. Slepov V.P. et al. Use of ethonium in the combined treatment of suppurative and inflammatory diseases in children // Klinicheskaia khirurgiia, 1981. № 6. С. 78.
25. Sayit I. Damages to hypothalamus vessels in various types of blood loss on the background of acute alcohol intoxication // European science review, 2016. № 7-8.
26. Sulaymonovich D.S. Ways to Eliminate Postoperative Complications after Ventral Hernia Repair in Patients with Morbid Obesity // American Journal of Medicine and Medical Sciences, 2017. Т. 7. № 3. Р. 147-150.
27. Zayniev S.S. Ultrastructure of the Bone Tissue in Chronic Recurrent Hematogenous Osteomyelitis in Children // Journal of Experimental and Clinical Surgery, 2016. Т. 9. № 1. Р. 53-57.
28. Shamsiyev A.M., Khusinova S.A. The Influence of Environmental Factors on Human Health in Uzbekistan // The Socio-Economic Causes and Consequences of Desertification in Central Asia. Springer, Dordrecht, 2008. Р. 249-252.
29. Shamsiev А.М., Zayniev S.S. Комп'ютерно-томографiчна семютика хрошчного рецидивного гематогенного остеомieлiту // Вюник наукових дослджень, 2017. № 4.
30. Shamsiyev A., Davlatov S. A differentiated approach to the treatment of patients with acute cholangitis // International Journal of Medical and Health Research, 2017. Р. 80-83.
а) Терминология:
1. Сокращения:
• Гигантоклеточная опухоль (ГКО)
2. Определения:
• Новообразование, характеризующее местно-агрессивным ростом и состоящее из остеокластоподобных гигантских клеток
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Литическое образование тела позвонка или крестца
• Локализация:
о 3% всех ГКО локализуются в позвоночнике:
- Исходят из тел позвонков
о 4% всех ГКО локализуются в крестце
о Множественные локализации встречаются редко
2. Рентгенологические данные гигантоклеточной опухоли позвоночника:
• Рентгенография:
о Литическое экспансивное объемное образование тела позвонка или крестца
о Узкая переходная зона
о Края обычно не склерозированы
о Матрикс отсутствует, однако могут быть видны остаточные костные трабекулы
о Может отмечаться разрушение кортикального слоя
3. КТ при гигантоклеточной опухоли позвоночника:
• Более четкая визуализация описанных выше рентгенологических изменений
• Могут быть видны жидкостные зоны, представляющие собой области некроза опухоли
• Контрастное усиление может напоминать костных матрикс
• Наличие уровней жидкости позволяет заподозрить наличие аневризмальной костной кисты как компонента опухоли
4. МРТ при гигантоклеточной опухоли позвоночника:
• Экспансивное объемное образование
• Часто распространение в окружающие мягкие ткани
• Четкая граница, узкая переходная зона
• Низкая или промежуточная интенсивность сигнала в Т1-режиме
• Промежуточная или высокая интенсивность сигнала в Т2-, STIR-режимах
• Наличие уровней жидкости позволяет заподозрить наличие аневризмальной костной кисты как компонента опухоли
• Тонкие изогнутые низкоинтенсивные линии во всех режимах исследования:
о Соответствуют остаточным костным трабекулам или фиброзным перегородками
• ± депозиты гемосидерина, характеризующиеся низкой интенсивностью сигнала
• Гетерогенное контрастное усиление
• Нередко видны не накапливающие контраст участки некроза
5. Радиоизотопные методы исследования:
• Костная сцинтиграфия:
о Положительный результат сканирования во всех трех фазах
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о КТ как метод диагностики
о MPT-для оценки состояния спинномозгового канала, корешков спинного мозга
• Протокол исследования:
о Тонкосрезовая КТ с сагиттальными и фронтальными реконструкциями
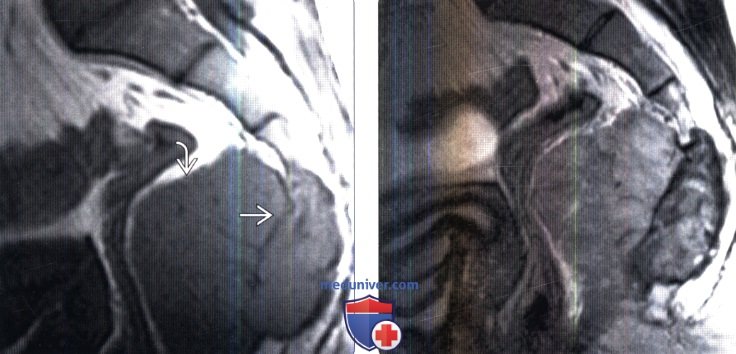
(Слева) Сагиттальный срез, FS Т1-ВИ: крупная ГКО крестца, оттесняющая кпереди прямую кишку. Обратите внимание на тонкие изогнутые линии в толще опухоли, представляющие собой фиброзные или костные перегородки.
(Справа) На сагиттальном Т2-ВИ у этого же пациента отмечается гетерогенная интенсивность сигнала опухоли, хотя в целом его интенсивность невелика. Интенсивность сигнала ГКО вариабельна, что ограничивает информативность этого признака в дифференциальной диагностике.
в) Дифференциальная диагностика:
1. Метастаз:
• Обычно более агрессивная картина поражения, однако может характеризоваться экспансивным ростом
• Поражение тела и/или дуги позвонка
• Нередко множественность поражений
• Пациенты обычно пожилого возраста
2. Миелома:
• Литическое образование, нередко экспансивное
• Тело позвонка или крестец
• Может быть четкая переходная зона, форма в виде географической карты
• Пациенты обычно пожилого возраста
• Показано обследование на предмет других очагов поражения
3. Хордома:
• Литическое экспансивное образование
• Чаще всего локализуется в крестце, однако может локализоваться и в телах позвонков
• Располагается по срединной линии
• Матрикс отсутствует
• Может быть достаточно выраженный мягкотканный компонент
4. Остеогенная саркома (ОГС):
• Широкая переходная зона, инфильтративный рост
• Тело или дуга позвонка
• Мягкотканный компонент
• Костный матрикс присутствует в 80% случаев
• Может содержать большое число гигантских клеток
5. Аневризмальная костная киста (АКК):
• Экспансивное образование
• Исходит из дуги позвонка, может распространяться в тело позвонка
• Может сосуществовать с ГКО
6. Остеобластома:
• Литическое экспансивное образование дуги позвонка
• Может распространяться в тело позвонка
• Видимый на КТ костный матрикс
7. Бурая опухоль при гиперпаратиреозе:
• Рентгенологически и гистологически идентична ГКО
• Связана с усилением активности остеокластов при гиперпаратиреозе
• При эффективном лечении гиперпаратиреоза регрессирует
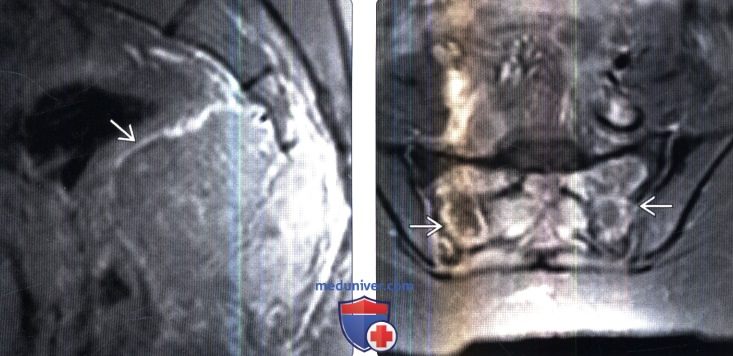
(Слева) Сагиттальный срез, FS Т1-ВИ с КУ: у этого же пациента визуализируется крупная солидная и гетерогенно контрастирующаяся опухоль, исходящая из крестца. ГКО нередко характеризуется гетерогенным контрастным усилением сигнала.
(Справа) Аксиальный срез, FS T1-ВИ с КУ: картина леченной ГКО, характеризующаяся краевым контрастным усилением сигнала вокруг заполненных жидкостью полостей. Ввиду высокого риска осложнений при тотальной резекции опухолей крестца при данной локализации опухоли применяется химиотерапия, а для оценки динамики процесса и исключения рецидива опухоли проводятся повторные МРТ.
г) Патология:
1. Стадирование, степени и классификация гигантоклеточной опухоли (ГКО) позвоночника:
• Типичная гигантоклеточная опухоль (ГКО):
о Существующие классификационные системы не позволяют прогнозировать поведение опухоли
• Злокачественная гигантоклеточная опухоль (ГКО):
о Высокий риск местного рецидива заболевания и метастазирование в кости, легкие и печень
3. Микроскопия:
• Многоядерные остеокластоподобные гигантские клетки:
о Гигантские клетки имеют в среднем 15 ядер
о Митозы отсутствуют
о Ядра имеют округлую или овальную форму, плеоморфизм отсутствует
о Большой объем цитоплазмы
о Гигантские клетки не продуцируют костный или хрящевой матрикс
• Веретеноклеточная строма:
о Каждая клетка имеет одно ядро, похожее на ядра гигантских клеток
• Может иметь место реактивное накопление остеоида:
о Периостальная реакция, клетки опухоли не продуцируют остеоид
• Могут наблюдаться кровоизлияния, некрозы, отложения гемосидерина
• Злокачественная гигантоклеточная опухоль:
о Редкая опухоль, дифференциальная диагностика на основании гистологического исследования затруднительна
о Анаплазия и полиморфизм гигантских клеток
о Отличается от гигантоклеточных ОГС отсутствием продукции опухолевыми клетками остеоида
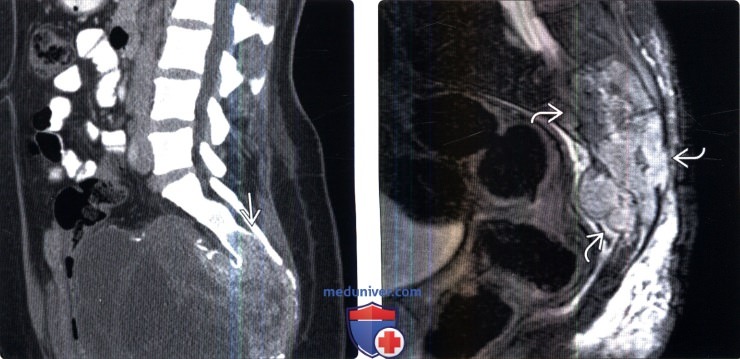
(Слева) Сагиттальный КТ - срез: массивное объемное образование таза, исходящее из нижней половины крестца. Дифференциальный диагноз при подобной картине должен проводиться в первую очередь между хордомой и гигантоклеточной опухолью крестца. Метастатическое поражение маловероятно, поскольку похоже, что данное образование в течение долгого времени практически никак себя не проявляло.
(Справа) Сагиттальный срез, STIR МР-И: злокачественная ГКО крестца В. Признаками, позволяющими заподозрить более агрессивный характер опухоли по сравнению с большинством ГКО, являются более выраженный мягкотканный компонент опухоли и более выраженные деструктивные изменения замыкательных пластинок.
д) Клинические особенности:
1. Клиническая картина гигантоклеточной опухоли (ГКО) позвоночника:
• Наиболее распространенные симптомы/признаки:
о Постепенно прогрессирующая боль в спине, наиболее выраженная в ночные часы
• Особенности клинической картины:
о Патологический перелом в 30% случаев
о Ограничение объема движений в суставах, смежных с пораженным участком кости
2. Демография:
• Возраст:
о 80% ГКО диагностируется 3-5 десятилетии жизни
о Пик заболеваемости ГКО позвоночной локализации приходится на 2-3 десятилетия жизни
о В период незрелости костной системы встречаются редко
• Пол:
о Ж: М = 2,5 :1 для ГКО позвоночной локализации
- Более выраженное преобладание лиц женского пола, чем при ГКО периферического скелета
• Эпидемиология:
о 5% всех первичных опухолей костной системы
о Шестая по распространенности первичная опухоль костной системы
3. Течение заболевания и прогноз:
• Местно-агрессивный рост: частота рецидивов 12-50%
• Может подвергаться саркоматозной трансформации:
о Либо спонтанно, либо в ответ на проводимую лучевую терапию
• Отсевы в легкие: 1-2%:
о Самоограничивающийся потенциал роста
о Могут спонтанно регрессировать
о Резекция является радикальным методом лечения
о Развиваются в течение 3 лет после удаления первичной ГКО
о Гистологически идентичны первичной ГКО
• Первично-злокачественная ГКО (редко):
о Неблагоприятный прогноз
о Метастазирование в легкие, печень и кости
4. Лечение гигантоклеточной опухоли (ГКО) позвоночника:
• Кюретаж в изолированном виде сопряжен с высокой частотой рецидивов:
о Для снижения риска рецидива применяется криотерапия или термокоагуляция
о Кюретаж с заполнением дефекта метилметакрилатом или костной пластикой
• При невозможности тотального иссечения опухоли в качестве дополнения назначается химиотерапия
• Тотальная резекция ГКО крестцовой локализации сопряжена с высоким уровнем осложнений
• Деносумаб: человеческие моноклональные антитела к RANKL:
о Согласно результатам одного из исследований, положительный ответ на лечение отмечен у 86% пациентов:
- Гистологически доказанная элиминация 90% гигантских клеток или отсутствие рентгенологических признаков прогрессирования таргетного образования к 25 неделе лечения
• Лучевая терапия применяется только при нерезектабельности опухоли:
о Риск саркоматозной трансформации в течение нескольких лет после окончания лечения
• Артериальная эмболизация:
о Предоперационная подготовка
о Лечение нерезектабельных опухолей
• Хирургическая резекция легочных отсевов:
о Благоприятный прогноз
• При злокачественной ГКО показана широкая резекция опухоли, химио- и лучевая терапия
е) Диагностическая памятка:
1. Следует учесть:
• Наиболее распространенными солитарными опухолями крестца у взрослых пациентов являются гигантоклеточная опухоль (ГКО), хордома и плазмацитома
• Злокачественные ГКО встречаются редко, отличить их от типичной гигантоклеточной опухоли (ГКО) достаточно сложно:
о Переходная зона при злокачественных ГКО обычно выражена менее четко
2. Советы по интерпретации изображений:
• ГКО крестцовой локализации на рентгенограммах могут быть не видны; пациентам с атипичным болевым синдромом в области крестца почти всегда показана КТ
• Пациентам, которым проводилась лучевая терапия, ввиду риска рецидива опухоли и ее саркоматозной дегенерации показан динамический МР-скрининг
ж) Список использованной литературы:
1. Chakarun О et al: Giant cell tumor of bone: review, mimics, and new developments in treatment. Radiographics. 33(1): 197-211, 2013
2. Raskin KAet al: Giant cell tumor of bone. 1 Am Acad Orthop Surg. 21 (2): 118-26, 2013
3. Boriani S et al: Giant cell tumor of the mobile spine: a review of 49 cases. Spine (Phila Pa 1976). 37(1):E37-45, 2012
4. Branstetter DG et al: Denosumab induces tumor reduction and bone formation in patients with giant-cell tumor of bone. Clin Cancer Res. 18(16):4415-24,2012
5. Zbojniewicz AM et al: Neoplastic disease of the vertebral column: radiologicpathologic correlation. Curr Probl Diagn Radiol. 39(2):74-90, 2010
6. Gerber S et al: Imaging of sacral tumours. Skeletal Radiol. 37(4):277-89, 2008
7. Luther N et al: Giant cell tumor of the spine, Neurosurg Clin N Am. 19(1):49-55, 2008
8. Kwon JW et al: MRI findings of giant cell tumors of the spine. AJR Am J Roentgenol. 189(1):246-50, 2007
9. Bertoni F et al: Malignancy in giant cell tumor of bone. Cancer. 97(10):2520-9, 2003
10. Garcia-Bravo A et al: Secondary tetraplegia due to giant-cell tumors of the cervical spine. Neurochirurgie. 48(6):527-32, 2002
11. Lackman RD et al: The treatment of sacral giant-cell tumours by serial arterial embolisation. J Bone Joint Surg Br. 84(6):873-7, 2002
12. Murphey MD et al: From the archives of AFIP. Imaging of giant cell tumor and giant cell reparative granuloma of bone: radiologic-pathologic correlation. Radiographics. 21 (5):1283-309, 2001
Редактор: Искандер Милевски. Дата публикации: 24.8.2019
Читайте также:

