Доброкачественные опухоли двенадцатиперстной кишки симптомы
Доброкачественные опухоли 12-перстной кишки – новообразования, которые возникают из разных слоев стенки 12-перстной кишки. Для такого заболевания характерно медленный рост и развитие.

К основным причинам развития заболевания является: наличие новообразований у родственников; вредные привычки (алкоголь и курение); несбалансированное и нерациональное питание (чрезмерное употребление в пищу соленой, копченой пищи, недостаток в рационе овощей и фруктов); неблагоприятная экология; снижение иммунитета; хронические воспалительные заболевания 12-перстной кишки.

Данное заболевание может проявится в нескольких видах:
Полипоз (большое количество полипов).

Симптомы заболевания проявляются в зависимости от вида, размера и наличия или отсутствия изъявления. Доброкачественные опухоли протекают бессимптомно и обнаруживаются вовремя эндоскопичекого исследования.

Для этого заболевания характерны следующие симптомы:
Боль в животе тянущего, ноющего характера, возникающая сразу или через 1-3 часа после еды.
Тошнота, иногда рвота.
Отрыжка съеденной пищей, иногда бывает воздухом.
Изжога, чувство жжения за грудиной.
Слабость, быстрая утомляемость, головокружения также могут быть связаны со скрытым кровотечением из изъязвленного полипа.
Снижение массы тела.

При диагностировании опухоли 12-перстной кишки используются следующие методы: анализ анамнеза заболевания и жалоб, анализ анамнеза жизни больного и семьи, лабораторные методы (общий анализ крови, копрограмма), инструментальные методы диагностики (эзофагогастродуоденоскопия, рентген, узи, кт, мрт).

К основным профилактическим мерам следует отнести: отказаться от употребления алкоголя и курения;
Правильное питание (исключить избыточное употребление слишком соленых, жареных, копченых, маринованных продуктов; увеличить количество свежих фруктов и овощей).
Регулярно проходить обследование у гастроэнтеролога.

Данное заболевание лечится только хирургическим путем: небольшие опухоли на длинной ножке могут быть удалены при дуоденоскопии. Большие опухоли удаляются оперативным путем. Операция состоит в обнажении 12-перстной кишки, рассечении ее стенки и иссечении опухоли. Во время операции проводится экстренное гистологическое (микроскопическое) исследование ткани опухоли для подтверждения ее доброкачественности.

Опухоли двенадцатиперстной кишки – разделяются на доброкачественные, в том числе и полипы, а также онкологию. Подобный недуг не имеет ограничений относительно половой и возрастной принадлежности, отчего может диагностироваться даже у детей.
Характерным признаком является то, что злокачественные новообразования встречаются крайне редко. Доброкачественные в большинстве случаев имеют благоприятный прогноз, но могут трансформироваться в рак, в чём и заключается их опасность.
Предрасполагающие факторы формирование образований на ДПК будут отличаться в зависимости от их характера. Симптоматика будет обуславливаться количеством, местом локализации и распространённости болезнетворного процесса. К основным признакам стоит отнести болевой синдром, приступы тошноты, которые нередко заканчиваются рвотой и снижением массы тела.
Для диагностирования используется широкий спектр лабораторно-инструментальных обследований. Устранение опухолей осуществляется хирургическими методиками, а также лучевой и химиотерапией.
Этиология
Основные причины возникновения опухоли 12-перстной кишки остаются до конца невыясненными. Однако гастроэнтерологами была выявленная группа предрасполагающих факторов. Таким образом, источниками появления злокачественных новообразований могут стать:
- болезнь Крона – это хронический недуг, который поражает ЖКТ;
- наследственные факторы появления полипов ДПК – небольших разрастаний, которые выпячиваются в полость кишечника, они могут иметь различные формы и размеры;
- доброкачественные новообразования, которые при несвоевременном лечении могут переродиться в рак;
- пристрастие к вредным привычкам, в частности алкогольным напиткам и табакокурению;
- нерациональное питание, когда основу меню человека составляют жирные и острые блюда, а также копчёности или недостаток в рационе овощей и фруктов.
Возникновению доброкачественных опухолей могут способствовать:
- диагностирование новообразований у ближайших родственников;
- ведение нездорового образа жизни;
- несбалансированное питание;
- снижение уровня иммунной системы;
- хроническое течение болезней двенадцатиперстной кишки;
- неблагоприятные условия проживания или работы;
- продолжительное влияние стрессовых ситуаций.
Все вышеуказанные факторы могут стать причиной появления опухоли не только у взрослых людей, но также у детей и представительниц женского пола в период вынашивания ребёнка.
Классификация
Помимо того, что существуют злокачественные и доброкачественные новообразования, каждая из групп имеет собственную классификацию.
Онкология, по месту локализации, делится на:
- рак ДПК – ткани патологических клеток не похожи на те, которые покрывают этот орган;
- рак большого сосочка этого органа, который представляет собой возвышение с отверстием, пропускаемое желчь и панкреатические соки;
- рак луковицы 12-перстной кишки.
В зависимости от того, из чего сформированы опухоли, они выражаются в:
- лимфосаркоме – происходит формирование из лимфатических тканей;
- лейомиосаркоме – возникновение новообразования из гладких мышц;
- фибросаркома – опухоль появилась из соединительной ткани;
- невринома злокачественная – возникает из оболочки нервов.
По способу роста различают:
- экзофитные опухоли – происходит рост в области кишки;
- эндофитные – распространяется за пределы этого органа.
Кроме этого, существует несколько стадий протекания рака:
- начальная – характеризуется формированием небольшой, но чётко ограниченной опухоли в слизистом или подслизистом слое оболочки. Метастазирования не наблюдается;
- средней тяжести – происходит врастание образования в мышечной слой ДПК. Могут быть обнаружены метастазы в регионарных лимфатических узлах;
- тяжёлая – опухоль приобретает значительные размеры и выходит за пределы 12-перстной кишки с множественными регионарными метастазами;
- осложнённая – отличается распространением метастаз в отдалённые органы.

Доброкачественная группа новообразований также представлена полипами двенадцатиперстной кишки. Они представляют собой выросты опухолевидной формы, которые имеют ножку или широкое основание, овальной или округлой формы, плотной или мягкой консистенции. Существует несколько видов полипов:
- одиночные;
- множественные;
- полипоз, т. е. большое количество полипов.
Полипоз, в свою очередь, делится на:
- аденоматозный – такие полипы 12-перстной кишки обладают самым высоким риском озлокачествления. Чем больше объёмы полипа, тем выше вероятность появления рака;
- гиперпластический – имеют низкий риск перерождения в онкологию;
- воспалительно-фиброматозный – по сути, не являются полипами, но по форме очень их напоминают и содержат в себе большое количество крови.
Помимо этого, доброкачественные опухоли имеют различное строение и делятся на:
- миому – появление образования из мышечной ткани ДПК;
- липому – из подслизистого слоя;
- невриному – из нервных тканей;
- ангиому – из сосудов кровеносной системы 12-перстной кишки;
- фиброму – из соединительной ткани.
Нередко полипы наблюдаются на луковице ДПК.
Симптоматика
Внешнее проявление онкологического поражения ДПК будет отличаться в зависимости от стадий развития болезнетворного процесса.
На ранних этапах признаки практически всегда отсутствуют, отчего довольно редко производится диагностика рака на первой стадии. Единственным симптомом может быть болезненность. Зачастую она носит тупой характер и локализуется вверху живота. Нередко пациентов беспокоят голодные боли в ночное время суток. В большинстве случаев люди не обращают внимание или списывают появление болевого синдрома на некачественную пищу.
На поздних этапах протекания рака двенадцатиперстной кишки симптомами будут служить:
- сильная слабость и быстрая утомляемость организма;
- депрессивное состояние и утрата интереса к работе или другим ранее любимым вещам;
- нарушение сна – нередко отмечается дневная сонливость и бессонница по ночам;
- приступы сильной головной боли и головокружений;
- снижение или полная утрата аппетита, что выражается в значительном снижении массы тела, вплоть до анорексии или крайней степени истощения;
- синюшность, бледность или желтизна кожного покрова;
- сухость слизистой оболочки ротовой полости, глаз и носа;
- малокровие;
- возрастание показателей температуры тела;
- повышенное потоотделение по ночам;
- снижение иммунной системы, отчего люди в большей степени подвергаются инфекциям;
- приступы тошноты, которая часто заканчивается рвотой;
- примеси крови в каловых массах – только при развитии такого осложнения, как кровотечение.

Что касается симптоматики доброкачественных опухолей, то степень их выраженности будет отличаться в зависимости от разновидности новообразований, величины и наличия изъязвлений.
Довольно часто доброкачественные опухоли протекают без выражения каких-либо признаков, а их обнаружение проходит совершенно случайно, при прохождении эндоскопического обследования. Но в некоторых случаях могут проявляться такие признаки, как:
- ноющая и тянущая боль в животе, которая зачастую выражается после трапезы;
- тошнота, редко заканчивающаяся рвотными позывами;
- отрыжка с неприятным воздухом недавно съеденной пищи;
- изжога и чувство жжения в загрудинной области;
- нарушение стула, что выражается в чередовании запоров и диареи;
- слабость и утомляемость;
- сильные головокружения;
- снижение массы тела;
- малокровие.
Вышеуказанные симптомы онкологии и доброкачественных опухолей в двенадцатиперстной кишке характерны как для взрослых, так и для детей.
Диагностика
Диагностирование опухоли требует комплексного подхода и выполнения лабораторно-инструментальных обследований. Но перед их назначением гастроэнтерологу необходимо выполнить несколько манипуляций, а именно:
- изучение истории болезни и анамнеза жизни не только пациента, но и его ближайших родственников – это поможет выявить факторы появления опухолей;
- осуществление тщательного опроса и осмотра – это даст возможность определить не только первое время и интенсивность проявления симптоматики, но также составить предположение о стадии, на которой протекает недуг.
К лабораторным способам диагностики можно отнести:
- общий анализ крови – для обнаружения малокровия;
- микроскопические изучения каловых масс на предмет наличия частичек крови – основного признака кровотечения;
- общий анализ урины;
- биохимию крови;
- выявление онкомаркеров в крови и моче.
Но основу выявления злокачественных и доброкачественных опухолей составляют инструментальные методы:
- ЭКГС – это эндоскопическая процедура во время которой происходит изучение поверхности органов ЖКТ. Предполагает осуществление биопсии – забора небольшой частички поражённого органа для установления характера опухоли;
- рентгенография ДПК с использованием контрастного вещества – для определения места локализации образования;
- рентгенография грудной клетки и других органов – для выявления метастаз;
- УЗИ, КТ и МРТ – в качестве вспомогательных методик установления распространения метастазирования и расположения новообразований.

После получения всех результатов обследований и анализов врач-гастроэнтеролог составляет тактику терапии.
Лечение
Устранение патологии осуществляется только хирургически, а также с использованием лучевой и химиотерапии.
Лечить онкологию необходимо при помощи:
- удаления опухоли путём хирургического вмешательства с иссечением части ДПК. К такой методике прибегают только в случаях отсутствия метастаз, а также при возрасте пациента до 75 лет;
- химиотерапии – это лечение медикаментами, направленные на уничтожение опухоли и предотвращение распространения патологического процесса;
- лучевой терапии – с использованием радиационного излучения. Зачастую применяется в совокупности с двумя вышеуказанными методами.
Терапия доброкачественной опухоли состоит из:
- дуоденоскопии с помощью диатермокоагуляции (тока) – для устранения образований небольших размеров;
- операбельного вмешательства.
Нередко, после выполнения хирургических манипуляций пациентам назначают индивидуальный курс медикаментозного лечения и диетотерапию. Хороших результатов можно добиться лечением народными средствами, но только в комплексе с другими методиками.
Осложнения
При несвоевременно начатом лечении существует вероятность развития таких осложнений рака, как:
- метастазирование;
- перфорация опухоли;
- сужение просвета ДПК;
- кровоизлияния;
- кахексия (резкая потеря веса).
Доброкачественные новообразования могут осложняться:
- озлокачествлением опухоли;
- перфорацией;
- изъязвлением образования;
- кровотечениями из ДПК.
Профилактика
Специфических профилактических рекомендаций от формирования опухолей не существует, людям лишь необходимо придерживаться нескольких правил:
- вести здоровый образ жизни;
- следить за своим рационом;
- своевременно устранять те заболевания, которые могут вызвать рак ДПК;
- несколько раз в год проходит профилактическое обследование у гастроэнтеролога.
Прогноз опухолей напрямую зависит от характера новообразования, стадии развития болезни и своевременно начатой терапии.

По раку двенадцатиперстной кишки не создано клинических рекомендаций в онкологии, но их удостоилась анатомически крошечная её структурная часть — дуоденальный большой или фатеров сосочек, в который открывается общий для желчи и панкреатических ферментов проток.
Традиционно все серьёзные дуоденальные заболевания автоматически рассматриваются вместе с патологий желудка, хотя двенадцатиперстная — начальная часть кишечника, а с желудком 12-перстную объединяет только анатомическая близость.
- Анатомия двенадцатиперстной кишки
- Причины рака двенадцатиперстной кишки
- Диагностика рака двенадцатиперстной кишки
- Стадии двенадцатиперстного рака
- Прогноз при дуоденальной аденокарциноме
- Как проявляется рак двенадцатиперстной кишки
- Лечение рака двенадцатиперстной кишки
Анатомия двенадцатиперстной кишки
Задача у двенадцатиперстной одна — получив обработанную кислотой желудочного сока пищевую массу, смешиванием с желчью и панкреатическими ферментами подготовить её к вхождению в щелочную среду кишечника.
Похожий на подкову отрезок пищеварительной трубки — длиной всего 12 перстов или пальцев (в поперечнике), соединяется с желудком луковицей, снаружи к 12-перстной плотно прилежит поджелудочная железа.
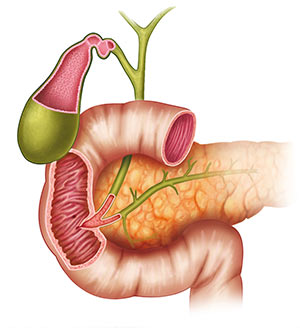
Луковица двенадцатиперстной названа так за большое сходство, и складки слизистой тоже как у лука — сверху вниз, тогда как в остальных отделах кишечника преимущественно поперечные. В луковице кислый желудочный секрет смешивается с щелочным кишечным и именно здесь чаще всего зарождаются язвы, а злокачественные опухоли, наоборот, развиваются редко — у каждого седьмого из всех страдающих дуоденальными карциномами.
Далее нисходящая часть с открывающимися в неё сосочком панкреатическим и общим желчным протоками, в этот отдел поступает выработанная печенью желчь и агрессивные панкреатические ферменты. В двух из трех случаев именно в этой части двенадцатиперстной развивается злокачественный процесс.
Далее идут горизонтальная и восходящие части, частота злокачественной опухоли тоже идёт по нисходящей — новообразования в этих отделах довольно редки.
Причины рака двенадцатиперстной кишки
Считается, что причины развития злокачественной опухоли 12-перстной кишки почти такие же, как у рака желудка, о них тоже мало известно.
- Предполагается связь с хеликобактерной инфекцией. Ассоциированные с бактерией язвы в 12-перстной встречаются чаще — в восьми из десяти случаев, тогда как в желудке только у шести больных. Язвенная болезнь вчетверо чаще поражает дуоденальную слизистую, нежели желудочную. Болеют дуоденальными язвами преимущественно женщины, а язвой желудка — мужчины.
- Замечена связь рака 12-перстной с ожирением.
- Есть предположение о влияние национальных особенностей питания, не доказанное статистикой.
По большому счёту — ясности нет ни с причинами желудочного рака, тем более с первопричинностью дуоденальных карцином.
Диагностика рака двенадцатиперстной кишки
Злокачественные новообразования справедливо относят к болезням старения, абсолютное большинство пациентов уже встретило свой 65 день рождения, у женщин процесс возникает лет на 5–10 позже.
Российская онкологическая статистика про карциному 12-перстной кишки молчит, никто не знает числа заболевших и не анализирует характеристики пациентов по стадиям на момент выявления. В зарубежье дела обстоят ничуть не лучше.
Как проверить двенадцатиперстную кишку на рак? Так же, как и желудок — сделать ФГДС или фиброэзофагогастродуоденоскопию. При гастроскопии по любой желудочной проблеме обязательно осматривается двенадцатиперстная, с подозрительных участков берётся биопсия. При патологии желчевыводящих путей и поджелудочной железы также в первую очередь обследуется 12-перстная кишка.
Очень эффективна комплексная диагностика — сочетание эндоскопии с УЗИ или эндосонография, позволяющие увидеть всю толщину кишечной стенки.
Доступно и рентгенологическое исследование в разных проекциях — полипозиционное с контрастированием. Прекрасно выявляет патологию КТ, а вот лапароскопия, в отличие от карциномы желудка, используется не всегда, а только при продвинутых стадиях.
Стадии двенадцатиперстного рака
В подавляющем большинстве в дуоденальной стенке развивается слизистая аденокарцинома, анатомические особенности позволяют диагностировать её на ранних стадиях.
Стадирование базируется на степени вовлечения кишечной стенки в злокачественный процесс и наличии метастазов в лимфатическом коллекторе:
- Опухоль в пределах слизистой оболочки — 1 стадия;
- Новообразование в пределах стенки с метастазированием в лимфатические узлы рядом с органом — 2 стадия;
- Прорастание раком кишечной стенки с выходом в брюшную полость и вовлечение рядом находящихся анатомических структур — 3 стадия;
- При любом размере опухолевого поражения дуоденальной стенки появление метастазов в других органах — безоговорочно устанавливается 4 стадия.
Прогноз при дуоденальной аденокарциноме
В общем у большинства пациентов прогноз заболевания хороший, потому что и метастазы в ближайшие к органу лимфатические узлы находят только у каждого седьмого больного и рецидивы после лечения карциномы очень нечасты.
Выявление на ранней стадии — залог долгой жизни пациента, после операции 80% переживают первую пятилетку.
Как проявляется рак двенадцатиперстной кишки
Признаки раннего рака малозаметны и не отличаются от симптомов любого другого желудочного заболевания:
- непонятный дискомфорт,
- несвязанные с приёмами пищи неясные боли в подложечной области,
- эпизодическое подташнивание,
- периодический метеоризм.

Клинические проявления новообразования в 12-перстной в большинстве случаев обусловлены сужением или полным перекрытием просвета пищеварительной трубки:
- При локализации опухоли в начальном отделе на первый план выходят симптомы стеноза выходного отдела желудка: постоянное переполнение и перерастяжение его застоявшейся пищей, рвотой недавно съеденным.
- При расположении карциномы в нисходящей части первым симптомом может стать механическая желтуха вследствие блокирования оттока желчи по общему протоку, а также клинические признаки острого панкреатита.
- При поражении нижней части 12-перстной или полной обтурации просвета кишечника на любом уровне может развиться клиника кишечной непроходимости: прогрессивно ухудшающееся состояние со зловонными рвотами и отсутствием стула более 3 дней, нарастанием интоксикации.
- Прорастание всей толщи кишечной стенки может манифестировать кровотечением с черным поносом и коричневой рвотой на фоне прогрессирующей слабости.
- Вовлечение поджелудочной железы в опухолевый конгломерат осложнится выраженным болевым синдромом, похожим на симптомы острого панкреатита.
- При метастатической стадии симптомы отражают локализацию очагов в органах и тканях, с параллельно прогрессирующей потерей веса и нарастающей слабостью.
Лечение рака двенадцатиперстной кишки
Радикальное лечение включает операцию с удалением поражённого дуоденального сегмента с прилежащими тканями — гастропанкреатодуоденальная резекция или полное удаление всего органа — панкреатодуоденэктомия.
Во всех ситуациях вместе с 12-перстной единым блоком удаляется выходной отдел желудка, головная часть поджелудочной железы с клетчаткой, где расположены лимфатические узлы.
Стандарт лечения аденокарциномы 12-перстной не разработан, поэтому ориентируются на лечебный подход при раке желудка, так при сомнительной операбельности проводят несколько курсов химиотерапии с включением фторурацила и платиновым производным.
Нет доказательств безусловной эффективности профилактической химиотерапии после операции по поводу 2–3 стадии, тем не менее при низкодифференцированной аденокарциноме или большом поражении такое лечение возможно, но не раньше, чем через 6–8 недель после хирургического вмешательства при полном заживлении раны.
Рак двенадцатиперстной кишки не относится к онкологическим раритетам с заболеваемостью один-два на миллион, но исследователи уделили ему недостаточно внимания и не разработали стандартного подхода, дающего наилучший результат у подавляющего большинства пациентов.
Для каждого больного дуоденальной карциномой разрабатывается персональная программа лечения с учётом всего известного о морфологии рака, поэтому требуется внимание к деталям и отличное знание научного материала, что для нашей клиники абсолютная норма клинической практики.
. или: Доброкачественные новообразования двенадцатиперстной кишки
- Взрослые
- Дети
- Беременные
- Акции
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Симптомы доброкачественные опухоли 12-перстной кишки
Симптомы заболевания зависят от вида опухоли, ее величины, наличия или отсутствия ее изъязвления (глубокого дефекта в слизистой оболочке).
Как правило, доброкачественные опухоли протекают бессимптомно и обнаруживаются во время эндоскопичекого исследования (диагностическая процедура, во время которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и 12-перстной кишки при помощи специального оптического инструмента (эндоскопа)).
- Боль в животе тянущего, ноющего характера, возникающая сразу или через 1-3 часа после еды.
- Тошнота, иногда рвота (может быть с примесью крови при наличии кровотечения из опухоли).
- Отрыжка съеденной пищей, иногда бывает воздухом.
- Изжога, чувство жжения за грудиной.
- Неустойчивый стул (чередование поносов с запорами).
- Слабость, быстрая утомляемость, головокружения также могут быть связаны со скрытым кровотечением из изъязвленного (имеющего глубокий дефект в слизистой оболочке) полипа.
- Снижение массы тела.
- Железодефицитная анемия (малокровие из-за недостатка железа).
Формы
- Полипы двенадцатиперстной кишки(опухолевидные выросты в просвете желудка, имеющие ножку или широкое основание, шаровидную и овальную форму, плотную или мягкую консистенцию). Различают несколько видов.
- Одиночный полип.
- Множественные полипы.
- Полипоз(большое количество полипов).
- Чаще всего встречаются аденоматозные(полипы из железистого эпителия (слой клеток, образующий и выделяющий разные вещества (секреты желез)), обладающие более высоким риском озлокачествления (перехода в злокачественную опухоль, тип клеток которой отличается от типа клеток органа, из которого она произошла)). Чем больше полип, тем выше риск перерождения в рак.
- Гиперпластические(опухолеподобные полипы, обладающие низким риском озлокачествления).
- Воспалительно-фиброматозные полипы –по своей сути не являются полипами, но формой напоминают их. При исследовании под микроскопом видно, что они содержат большое количество эозинофилов (клеток крови).
- Миома(доброкачественная опухоль из мышечной ткани 12-перстной кишки).
- Липома(доброкачественная опухоль из подслизистых тканей 12-перстной кишки).
- Невринома(доброкачественная опухоль из нервной ткани 12-перстной кишки).
- Ангиома(доброкачественная опухоль из кровеносных сосудов 12-перстной кишки).
- Фиброма(доброкачественная опухоль из соединительной ткани 12-перстной кишки).
Причины
Причина возникновения доброкачественных новообразований 12-перстной кишки не выявлена.
Предрасполагающие факторы:
- наличие новообразований у родственников;
- вредные привычки (алкоголь и курение);
- несбалансированное и нерациональное питание (чрезмерное употребление в пищу соленой, копченой пищи, недостаток в рационе овощей и фруктов);
- неблагоприятная экология;
- снижение иммунитета;
- хронические воспалительные заболевания 12-перстной кишки.
Врач онколог поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились боли в животе, тошнота, отрыжка, рвота (возможно с примесью крови), чувство горечи во рту, снижение массы тела, слабость, быстрая утомляемость, примесь крови в кале; с чем больной связывает возникновение этих симптомов).
- Анализ анамнеза жизни больного (наличие у пациента различных заболеваний желудочно-кишечного тракта, другие перенесенные заболевания, вредные привычки (употребление алкоголя, курение)).
- Анализ семейного анамнеза (наличие у родственников заболеваний органов желудочно-кишечного тракта, а также онкологических заболеваний).
- Данные объективного осмотра (осмотр кожных покровов, слизистых, определение наличия ожирения).
- Лабораторные методы.
- Общий анализ крови. Возможно выявление анемии (малокровия).
- Копрограмма (анализ кала). Возможно выявление примесей крови в кале, что свидетельствует о желудочно-кишечном кровотечении.
- Инструментальные методы диагностики.
- Эзофагогастродуоденоскопия (ЭГДС) — диагностическая процедура, во время которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и 12-перстной кишки при помощи специального оптического инструмента (эндоскопа) с обязательной биопсией (взятием фрагмента органа для определения структуры его ткани и клеток на гистологическое исследование (исследование ткани под микроскопом для определения ее доброкачественности (тип клеток опухоли похож на тип клеток органа, из которого она произошла)).
- Рентгенологическое исследование органов брюшной полости. Используется для определения в 12-перстной кишке неровностей, которые могут косвенно указывать на наличие новообразования в 12-перстной кишке.
- Ультразвуковое исследование (УЗИ) органов брюшной полости для установления наличия опухоли 12-перстной кишки.
- Компьютерная томография (КТ) для выявления опухоли 12-перстной кишки.
- Магнитно-резонансная томография (МРТ). Проводится для выявления опухоли 12-перстной кишки.
- Возможны также консультации гастроэнтеролога, терапевта.
Лечение доброкачественные опухоли 12-перстной кишки
Осложнения и последствия
Прогноз относительно благоприятный. Но возможны рецидивы (возобновления) заболевания. Больные должны всю жизнь находиться на диспансерном наблюдении.
- Озлокачествление опухоли (перерождение в злокачественную опухоль, тип клеток которой отличается от типа клеток органа, из которого она произошла).
- Перфорация опухоли (образование отверстия в стенке 12-перстной кишки) с развитием перитонита (тяжелого воспаления органов брюшной полости).
- Стеноз (существенное уменьшение либо сужение просвета) 12-перстной кишки возникает чаще всего тогда, когда опухоль достигает больших размеров.
- Изъязвление поверхности опухоли (образование глубоких дефектов слизистой оболочки на поверхности опухоли).
- Возникновение кровотечений из опухоли 12-перстной кишки.
Профилактика доброкачественные опухоли 12-перстной кишки
Специфической профилактики доброкачественных новообразований 12-перстной кишки нет. Рекомендуется:
- отказаться от употребления алкоголя и курения;
- рационально и сбалансированно питаться (исключить избыточное употребление слишком соленых, жареных, копченых, маринованных продуктов; увеличить количество свежих фруктов и овощей).
- регулярно проходить обследование у гастроэнтеролога. После удаления новообразований контрольные гастроскопические осмотры рекомендуется проводить через 3 и 6 месяцев, а в дальнейшем — 1-2 раза в год.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача онколог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
онколог назначит правильное лечение при доброкачественные опухоли 12-перстной кишкой
Читайте также:

