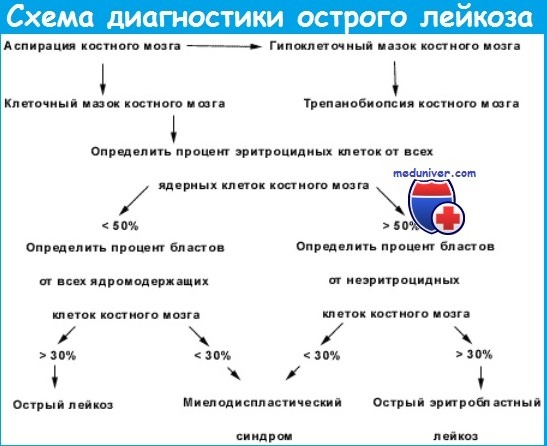
Для верификации диагноза острого лейкоза наиболее достоверно исследование
Клинический анализ крови при остром лейкозе. У большинства больных острым лейкозом (ОЛ) на момент диагностики заболевания имеется нормохромная нормоцитарная анемия, в большей степени выраженная при остром миелобластном лейкозе. При развитии геморрагических осложнений может отмечаться гипохромия вследствие дефицита железа. Количество лейкоцитов периферической крови варьирует в очень широких пределах (от 1 • 10 9 /л до 200 • 10 9 /л), но чаще остается на сублейкемическом уровне и не превышает 20-30 • 10 9 /л.
У 20% пациентов количество бластных клеток превышает 50 • 109/л, а у 10% бласты в периферической крови отсутствуют (при этом обычно отмечаются панцитопения и относительный лимфоцитоз). При уровне лейкоцитов выше 100 • 10 9 /л резко повышается риск развития лейкостатических осложнений (неврологические нарушения, острый респираторный дистресс-синдром, у мужчин, кроме того, приапизм).
Тромбоцитопения выявляется у подавляющего числа больных острым лейкозом и более выражена при остром миелобластном лейкозе (ОМЛ) (у половины больных число тромбоцитов менее 50 • 10 9 /л). В то же время у 1-2% пациентов отмечается тромбоцитоз (более 400 • 10 9 /л).
У части больных может отмечаться увеличение протромбинового и парциального тромбопластинового времени; при остром промиелоцитарном лейкозе часто наблюдается снижение уровня фибриногена и другие признаки синдрома ДВС. Следует отметить, что развитие синдрома ДВС возможно при любом варианте острого лейкоза.
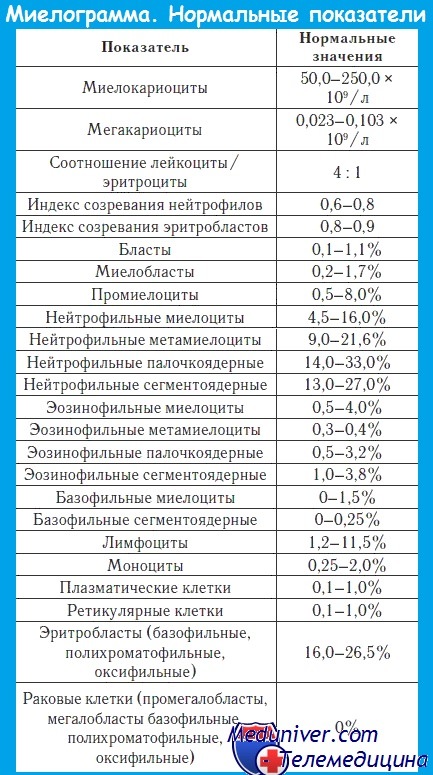
Миелограмма при остром лейкозе. Исследование аспирата костного мозга необходимо для диагностики и установления варианта острого лейкоза. Количество миелокариоцитов обычно повышено, мегакариоциты отсутствуют или их количество снижено. При подсчете миелограммы выявляется не менее 20% бластов, сужение нормальных ростков гемопоэза. Для верификации варианта острого лейкоза необходимо проведение цитохимических, иммунологических и цитогенетических исследований, результаты которых имеют прогностическое значение и позволяют планировать лечебную тактику.
Цитологическое исследование спинномозговой жидкости при остром лейкозе выполняется у всех больных острым лейкозом до начала лечения. При отсутствии патологии при остром лимфобластном лейкозе, миеломонобластных и монобластных острых лейкозов в дальнейшем проводится профилактика нейролейкоза. При развитии нейролейкоза проводят его лечение, результаты которого оцениваются на основании анализа клеточного состава спинномозговой жидкости.
Биохимические исследования при остром лейкозе. В большинстве случаев биохимические показатели находятся в пределах нормальных величин, однако при отдельных вариантах острого лейкоза (ОЛЛ, монобластный лейкоз) может отмечаться нарушение функции почек (повышение уровня креатинина) вследствие их инфильтрации опухолевыми клетками. Специфическая инфильтрация почек и/или их увеличение могут быть документированы с помощью УЗИ или компьютерной томографии. В ряде случаев (при остром лейкозе с гиперлейкоцитозом, острый лимфобластный лейкоз с органомегалией) уже в дебюте заболевания выявляется синдром лизиса опухоли.
Чаще, однако, этот синдром наблюдается при быстром лизисе клеток на фоне химиотерапии и характеризуется гипокальциемией, гиперкалиемией, повышением уровня ЛДГ и гиперурикемией с развитием почечной недостаточности.
Инструментальные исследования при остром лейкозе не имеют решающего значения при остром лейкозе, однако их результаты могут влиять на характер проводимого лечения и прогноз заболевания. Так, рентгенография органов грудной клетки позволяет выявить увеличение лимфатических узлов средостения, пневмонию; электрокардиография — нарушения ритма и/или проводимости, обусловленные специфической инфильтрацией миокарда, антрациклиновой кардиомиопатией и т. д.
Изменения в периферической крови. Ценную информацию при всех ге-мобластозах в первую очередь даёт цитоморфологическое изучение клеток периферической крови. При остром лейкозе всем элементам кроветворения свойственны глубокие патологические изменения. В большинстве случаев острого лейкоза развивается анемия. Анемия носит нормохром-ный, гиперхромный, реже гипохромный характер и углубляется по мере прогрессирования заболевания (концентрация Hb снижается до 60-20 г/л, количество эритроцитов — 1,5-1,0х10 12 /л). Другой характерный признак острого лейкоза — тромбоцитопения (часто ниже критического уровня). На протяжении заболевания и под влиянием лечения содержание тромбоцитов подвергается циклическим колебаниям: в начале болезни оно нередко нормальное, при обострении и прогрессировании уменьшается, в период ремиссии возрастает. Общее количество лейкоцитов колеблется в широких пределах — от лейкопении до 100-300х10 9 /л (более высокие показатели фиксируют редко). Лейкоцитоз в момент первичной диагностики острого лейкоза наблюдают менее чем в трети случаев, обычно он сопровождается высоким содержанием бластных клеток [Владимирская Е.Б. и др., 1998]. Значительно чаще при первичном исследовании крови количество лейкоцитов бывает нормальным или обнаруживают лейкопению с относительным лимфоцитозом. Обычно среди лимфоидных элементов можно выявить бластные клетки, однако возможны случаи, когда типичные бластные клетки в крови отсутствуют. Лейкопенические формы составляют 40-50% всех случаев острого лейкоза, при этом количество ней-трофилов может уменьшаться до катастрофического уровня (0,2-0,3х10 9 /л). Развитие цитопений (гранулоцитопения, анемия, тромбоцитопения) при остром лейкозе является следствием присущего этому заболеванию угнетению нормального кроветворения. Определённое значение в возникновении цитопений имеет и аутоиммунный цитолитический механизм, который может осложнять течение любого лейкоза.
Начавшись как лейкопенический, острый лейкоз чаще сохраняет эту тенденцию на протяжении всего заболевания. Иногда наблюдают смену лейкопении лейкоцитозом (у нелеченых больных по мере прогрессиро-вания процесса), и наоборот (например, под влиянием цитостатической терапии). Для острого лейкоза характерно так называемое лейкемическое зияние: отсутствие переходных элементов между клетками, составляющими морфологический субстрат болезни, и зрелыми лейкоцитами.
Лейкоз, при котором в периферической крови выявляют патологические бластные клетки называют лейкемическим, а лейкоз (или фазу лейкоза) с отсутствием бластных клеток в крови — алейкемическим.
Изменения в красном костном мозге. Исследование красного костного мозга — обязательное исследование в диагностике острого лейкоза, в том числе и в тех случаях, когда диагноз острого лейкоза не вызывает сомнения уже после исследования периферической крови [Владимирская Е.Б. и др., 1998]. Это обусловлено основным правилом онкологии — только изучение субстрата опухоли даёт основание для постановки диагноза.
В красном костном мозге в период манифестации острого лейкоза обычно преобладают бластные формы (более 60%), как правило, отмечают резкое угнетение эритроцитарного ростка и уменьшение количества мегака-риоцитов с дегенеративным сдвигом в мегакариоцитограмме.
Диагностика цитопенических форм лейкоза затруднительна, так как картина крови часто напоминает таковую при апластической анемии и аграну-лоцитозе: анемия, лейкопения (гранулоцитопения и относительный лим-фоцитоз). Костномозговая пункция обычно решает вопросы диагностики. Исключение составляет М7 (мегакариобластный) вариант острого лейкоза, при котором выраженное развитие фиброза костного мозга не позволяет получать полноценный пунктат (клеточность низкая, существенная примесь периферической крови). Важный диагностический метод при данной форме острого лейкоза — трепанобиопсия кости. Гистологическое исследование срезов кости позволяет установить выраженную бластную гиперплазию красного костного мозга.
Диагноз острого лейкоза может быть поставлен в следующих случаях.
■ Бластные клетки составляют не менее 30% среди всех клеточных элементов красного костного мозга;
■ При преобладании в костном мозге эритрокариоцитов (более 50%) бласты составляют не менее 30% среди неэритроидных клеток (при остром эритромиелозе).
■ В костном мозге преобладают морфологически характерные гипергранулярные атипичные промиелоциты (острый промиелоцитарный лейкоз).
В других, более редких, случаях обнаружение 5-30% миелоидных бластов среди всех клеток костного мозга позволяет говорить о диагнозе миелодис-пластического синдрома, а именно о рефрактерной анемии с увеличенным содержанием бластов (ранее эта форма миелодиспластического синдрома называлась малопроцентным острым лейкозом). При установлении лимфоид-ной природы бластных клеток приходится исключать злокачественную лим-фому в стадии генерализации. В настоящее время используют ФАБ-класси-фикацию миелодиспластического синдрома, которая приведена в табл..
Таблица ФАБ-классификация миелодиспластического синдрома [Jonts S.L., 2000]
Таблица ФАБ-классификация миелодиспластического синдрома [Jonts S.L., 2000]
Форма миелодиспластического синдрома
Анемия с количеством бластов в периферической
Распознавание лейкемии это довольно сложный процесс. Состоит из нескольких этапов. Сначала необходимо подтвердить наличие злокачественной болезни. Когда будет уверенность в том, что имеет место лейкемия, диагностику необходимо расширить.
Следующим этапом является определение конкретного типа и подтипа лейкемии и формы раковых клеток, из которых она происходит. Это необходимые данные, которые необходимо получить, чтобы начать эффективное лечение.
Симптомы лейкемии
Наиболее тяжелые и быстро нарастающие симптомы возникают в острых лейкозах. В основном, в это время появляются слабость, утомляемость, лихорадка, головная боль, головокружение, боли в костях и суставах, бактериальные и грибковые инфекции полости рта, легких, прямой кишки, а также кровотечения из различных частей тела: носа, слизистых оболочек полости рта, половых путей, желудочно-кишечного тракта.
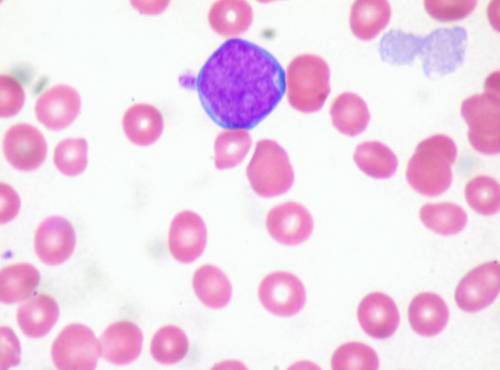
Бласт в периферической крови.
У такого человека, врач во время исследования может почувствовать увеличенные лимфатические узлы, селезенку или печень. В таких случаях, сразу начинается предварительная диагностика лейкемии, так как задержка начала лечения, может быстро привести к смерти.
Случайный диагноз лейкемии
Это странно, но почти половина случаев хронической лейкемии выявляется случайно. Это связано с тем, что симптомы слабо выражены или их вообще нет. Кроме того, если проблемы развиваются медленно, мы к ним привыкаем и не замечают их присутствия. К тому же хронический тип лейкемии чаще встречается у людей старшего возраста, которые свои симптомы связывают со старостью.
К наиболее распространенным симптомам хронической лейкемией относится слабость, утомляемость, головная боль, головокружение, увеличение лимфатических узлов (гораздо чаще, чем при острых), печени, селезенки. В таких случаях, лейкемия выявляется случайно, при контрольных исследованиях крови (морфология).
Общий анализ крови в диагностике лейкемии
При подозрении на лейкемию первыми исследованиями, которые необходимо выполнить являются морфология мазка крови. Клетки крови, должны быть тщательно просмотрены и подсчитаны сотрудниками лаборатории. Составленный предварительный отчет с помощью компьютера не так точен. Компьютер относит клетки к различным группам исключительно на основании их размера, что часто бывает обманчивым. Человек делает это на основании внешнего вида всех элементов клетки.
В зависимости от типа лейкемии в крови происходят различные нарушения.
При острой миелоидной лейкемии наблюдается, как правило, большее количество лейкоцитов, однако нейтрофилов (крупнейшая популяция лейкоцитов) значительно мало. Кроме того, отмечается анемия и тромбоцитопения.
Благодаря исследованию мазка крови можно увидеть, что большинство лейкоцитов это бласты (незрелые клетки), более 20-95% всех лейкоцитов.
При острой лимфобластной лейкемии морфология выглядит немного по-другому. Как правило, обнаруживается очень много лейкоцитов, остальные параметры крови такие же, как и при миелоидной. В мазке обнаруживаются лимфобласты.
Хроническая миелоидная лейкемия имеет очень характерную морфологию. Часто именно на ее основе случайно распознается болезнь.
Всегда обнаруживается большое или очень большое количество лейкоцитов, среди которых преобладают нейтрофилы. В мазке обнаруживается до 10% бластов, происходящих из разных линий развития клеток крови.
Хронический лимфолейкоз определяется большим количеством лимфоцитов. Чаще всего это зрелые лимфоциты B. Очень часто на этом основании при отсутствии каких-либо других симптомов, диагностируют хронический лимфолейкоз. Кроме того, иногда отмечается анемия и тромбоцитопения.
Диагностика лейкемии
Проведение подробной и хорошо структурированной диагностики особенно важно при острых лейкемиях. От появления первых симптомов лейкемии до осуществления лечения остается очень мало времени. Если не лечить острую лейкемию, то уже в течение нескольких недель с момента появления заболевания оно может привести к смерти.
Для диагностики лейкемии (особенно острой) используют следующие методы: общие исследования, необходимые для установления диагноза, дополнительные исследования, а также исследования для определения прогноза заболевания.
Отдельные группы тестов могут сочетаться между собой, так как с помощью одного метода можно, например, определить диагноз и прогноз.
Первые симптомы лейкемии нельзя игнорировать. При возникновении симптомов, указывающих на лейкемию, врач сначала назначает общие исследования. Благодаря им становится понятно, что является ли причиной лейкемия или другая болезнь.
К общим исследованиям относятся, прежде всего, предметное обследование проводимое врачом. Кроме того, выполняется морфология крови, исследование системы свертывания, биохимия крови, общий анализ мочи.
В случае лейкемии, решающие значение имеют специфические отклонения (разные для каждого вида заболевания) в крови. Довольно часто встречаются отклонения в системе свертывания крови. Это заставляет врача расширить диагностику с целью на подтверждения диагноза и определение типа лейкемии и злокачественных клеток.
Обязательны для всех больных с диагнозом лейкоза, полученном при общих исследованиях. Если ранее Вам не сделали морфологию крови вручную (квалифицированный сотрудник лаборатории оценивает клетки крови под микроскопом), это должно быть первым подтверждающим исследованием.
Затем проводятся специализированные исследования. Необходимо проведение биопсии костного мозга. Обычно достаточно менее инвазивной биопсии костного мозга, без загрузки фрагментов кости. Полученный таким образом материал подвергается дальнейшим исследованиям: иммунофенотип, цитогенетические и молекулярные исследования.
В повседневной клинической практике прогноз человека на выздоровление оценивается на основе общих и подтверждающих исследований и оценке общего состояния. Одним словом, для того, чтобы получить отнести пациента к группе риска, необходимо объединить результаты лабораторных исследований с клиническими симптомами и медицинским обследованием.
Это группа исследований, предназначенных для оценки общего состояния больного. С их помощью проверяет, как работают отдельные органы и нет ли других сопутствующих заболеваний, не связанных с лейкозом. Другие хронические заболевания, такие как ВИЧ или вирусный гепатит, могут затруднить лечение лейкемии.
Все инфекции у больных лейкемией, протекают тяжелее и их необходимо сразу же лечить сильными средствами. Кроме того, у женщин, всегда нужно выполнить тест на беременность. Беременность оказывает существенное влияние на выбор терапии.

Распознавание лейкемии это довольно сложный процесс. Состоит из нескольких этапов. Сначала необходимо подтвердить наличие злокачественной болезни. Когда будет уверенность в том, что имеет место лейкемия, диагностику необходимо расширить.
Следующим этапом является определение конкретного типа и подтипа лейкемии и формы раковых клеток, из которых она происходит. Это необходимые данные, которые необходимо получить, чтобы начать эффективное лечение.
Симптомы лейкемии
Наиболее тяжелые и быстро нарастающие симптомы возникают в острых лейкозах. В основном, в это время появляются слабость, утомляемость, лихорадка, головная боль, головокружение, боли в костях и суставах, бактериальные и грибковые инфекции полости рта, легких, прямой кишки, а также кровотечения из различных частей тела: носа, слизистых оболочек полости рта, половых путей, желудочно-кишечного тракта.

Бласт в периферической крови.
У такого человека, врач во время исследования может почувствовать увеличенные лимфатические узлы, селезенку или печень. В таких случаях, сразу начинается предварительная диагностика лейкемии, так как задержка начала лечения, может быстро привести к смерти.
Случайный диагноз лейкемии
Это странно, но почти половина случаев хронической лейкемии выявляется случайно. Это связано с тем, что симптомы слабо выражены или их вообще нет. Кроме того, если проблемы развиваются медленно, мы к ним привыкаем и не замечают их присутствия. К тому же хронический тип лейкемии чаще встречается у людей старшего возраста, которые свои симптомы связывают со старостью.
К наиболее распространенным симптомам хронической лейкемией относится слабость, утомляемость, головная боль, головокружение, увеличение лимфатических узлов (гораздо чаще, чем при острых), печени, селезенки. В таких случаях, лейкемия выявляется случайно, при контрольных исследованиях крови (морфология).
Общий анализ крови в диагностике лейкемии
При подозрении на лейкемию первыми исследованиями, которые необходимо выполнить являются морфология мазка крови. Клетки крови, должны быть тщательно просмотрены и подсчитаны сотрудниками лаборатории. Составленный предварительный отчет с помощью компьютера не так точен. Компьютер относит клетки к различным группам исключительно на основании их размера, что часто бывает обманчивым. Человек делает это на основании внешнего вида всех элементов клетки.
В зависимости от типа лейкемии в крови происходят различные нарушения.
При острой миелоидной лейкемии наблюдается, как правило, большее количество лейкоцитов, однако нейтрофилов (крупнейшая популяция лейкоцитов) значительно мало. Кроме того, отмечается анемия и тромбоцитопения.
Благодаря исследованию мазка крови можно увидеть, что большинство лейкоцитов это бласты (незрелые клетки), более 20-95% всех лейкоцитов.
При острой лимфобластной лейкемии морфология выглядит немного по-другому. Как правило, обнаруживается очень много лейкоцитов, остальные параметры крови такие же, как и при миелоидной. В мазке обнаруживаются лимфобласты.
Хроническая миелоидная лейкемия имеет очень характерную морфологию. Часто именно на ее основе случайно распознается болезнь.
Всегда обнаруживается большое или очень большое количество лейкоцитов, среди которых преобладают нейтрофилы. В мазке обнаруживается до 10% бластов, происходящих из разных линий развития клеток крови.
Хронический лимфолейкоз определяется большим количеством лимфоцитов. Чаще всего это зрелые лимфоциты B. Очень часто на этом основании при отсутствии каких-либо других симптомов, диагностируют хронический лимфолейкоз. Кроме того, иногда отмечается анемия и тромбоцитопения.
Диагностика лейкемии
Проведение подробной и хорошо структурированной диагностики особенно важно при острых лейкемиях. От появления первых симптомов лейкемии до осуществления лечения остается очень мало времени. Если не лечить острую лейкемию, то уже в течение нескольких недель с момента появления заболевания оно может привести к смерти.
Для диагностики лейкемии (особенно острой) используют следующие методы: общие исследования, необходимые для установления диагноза, дополнительные исследования, а также исследования для определения прогноза заболевания.
Отдельные группы тестов могут сочетаться между собой, так как с помощью одного метода можно, например, определить диагноз и прогноз.
Первые симптомы лейкемии нельзя игнорировать. При возникновении симптомов, указывающих на лейкемию, врач сначала назначает общие исследования. Благодаря им становится понятно, что является ли причиной лейкемия или другая болезнь.
К общим исследованиям относятся, прежде всего, предметное обследование проводимое врачом. Кроме того, выполняется морфология крови, исследование системы свертывания, биохимия крови, общий анализ мочи.
В случае лейкемии, решающие значение имеют специфические отклонения (разные для каждого вида заболевания) в крови. Довольно часто встречаются отклонения в системе свертывания крови. Это заставляет врача расширить диагностику с целью на подтверждения диагноза и определение типа лейкемии и злокачественных клеток.
Обязательны для всех больных с диагнозом лейкоза, полученном при общих исследованиях. Если ранее Вам не сделали морфологию крови вручную (квалифицированный сотрудник лаборатории оценивает клетки крови под микроскопом), это должно быть первым подтверждающим исследованием.
Затем проводятся специализированные исследования. Необходимо проведение биопсии костного мозга. Обычно достаточно менее инвазивной биопсии костного мозга, без загрузки фрагментов кости. Полученный таким образом материал подвергается дальнейшим исследованиям: иммунофенотип, цитогенетические и молекулярные исследования.
В повседневной клинической практике прогноз человека на выздоровление оценивается на основе общих и подтверждающих исследований и оценке общего состояния. Одним словом, для того, чтобы получить отнести пациента к группе риска, необходимо объединить результаты лабораторных исследований с клиническими симптомами и медицинским обследованием.
Это группа исследований, предназначенных для оценки общего состояния больного. С их помощью проверяет, как работают отдельные органы и нет ли других сопутствующих заболеваний, не связанных с лейкозом. Другие хронические заболевания, такие как ВИЧ или вирусный гепатит, могут затруднить лечение лейкемии.
Все инфекции у больных лейкемией, протекают тяжелее и их необходимо сразу же лечить сильными средствами. Кроме того, у женщин, всегда нужно выполнить тест на беременность. Беременность оказывает существенное влияние на выбор терапии.
001.Какая клетка не костномозгового происхождения?
002.Какая клетка самая долгоживущая?
003.Какие клетки не являются фагоцитами?
004.С каким фактором не связан нейтрофилез?
#а)с бактериальной инфекцией
#б)с ионизирующей радиацие
#в)с токсикозом, ацидозом
*#г)с типом конституции
005.С каким фактором не связан лимфоцитоз?
*#а)с бактериальной инфекцией
#б)с гематоонкологическим заболеванием
#в)с вирусной инфекцией
#г)с типом конституции
006.Какой гельминтоз не сопровождается высокой эозинофилией?
007.В какой период бронхиальной астмы наиболее выражена эозинофилия?
#а)в предприступный период
#б)в начале приступа
#в)на высоте приступа
*#г)в постприступный период
008.При каком заболевании имеет место увеличение эозинофилов и базофилов?
#а)при остром лейкозе
*#б)при хроническом миелолейкозе
#в)при бактериальной инфекции
#г)при вирусной инфекции
009.Не являются причиной гипохромной анемии
#б)нарушения порфиринового обмена
#в)нарушения структуры цепей глобина
010.К основным причинам дефицита железа не относится
011.У новорожденного причиной дефицита железа не является
#а)дефицит железа у беременной
#б)нарушение трансплацентарного пассажа железа
*#г)разрушение эритроцитов, содержащих фетальный гемоглобин
012.К причинам дефицита железа у беременной не относится
#б)длительная предшествующая лактация
013.Причиной нарушения трансплацентарного перехода железа не является
*#в)разные группы крови у матери и плода
014 Чем характерен прелатентный дефицит железа
*а) истощение тканевых запасов железа
Б) истощение транспортного фонда железа
В) дефицит железа для синтеза гемоглобина
Г) всем перечисленным
015 Что такое латентный дефицит железа
А) снижение синтеза гемоглобина и эритроцитов
*б) дефицит железа в тканевых депо и уменьшение транспортного фонда
В) всем перечисленным
016 Что такое железодефицитная анемия
*а) снижение гемоглобина из-за дефицита железа
Б)снижение синтеза эритроцитов
В) снижение гемоглобина из-за кровопотери
Г) все перечисленное
017 Сидеропенический синдром проявляется
А) дисфагия и диспепсические изменения
Б) снижение местного иммунитета
В) астено-вегетативного нарушения
*г) всем перечисленным
018 Какой самый частый признак железодефицитной анемии
*б) бледность и слизистых
В)тенденция к гипотонии
Г) нарушение роста волос и ногтей
019 Какой показатель характеризует состояние запасов железа в организме
А) сывороточное железо
*б) ферритин сыворотки
В) коэффицент насыщения трансферрина
Г) трансферин сыворотки
020 Выбрать лабароторные показатели характеризующие латентный дефицит железа у ребенка до 6 лет
*а) Нв >110, железо сыворотки 63
Б) после нормализации сывороточного железа
В) через 2-3 мес после отмены лечебной дозы пр-тов железа
*г) через 12 мес после нормализации клинико-лабораторных показателей
030.К клиническим признакам дефицита железа не относится
#а)бледность слизистых оболочек
*#в)спленомегалия (у ребенка старше 1 года)
#г)дистрофические изменения кожи, волос, ногтей, зубов
031.Не является гематологическим признаком железодефицитной анемии
#а)сниженный цветной показатель
032.Биохимический тест, не выявляющий дефицит железа
#б)определение сывороточного железа
*#в)определение сывороточного белка
033.Какой продукт питания является необходимым при железодефицитной анемии?
#в)ягоды , яблоки, гранат
034.Основной медикаментозный препарат при лечении железодефицитной анемии
#а)витамины группы B
035.Правильная тактика применения препаратов железа
#а)до нормализации гемоглобина
*#б)до нормализации гемоглобина и еще 3-4 недели
#в)до нормализации сывороточного железа
#г)в течение 2 недель
036.Что относится к клиническим признакам внутрисосудистого гемолиза?
#б)изменение цвета мочи
*#г) все перечисленное
037.Какой фактор может уменьшить выраженность анемии при гемолизе?
*#б)усиленная регенерация костного мозга
#г)избыток железа сыворотки крови
038.Чем обусловлено изменение цвета мочи при внутрисосудистом гемолизе?
*#г) все перечисленное
039.Основной клинический признак тромбофилии при внутрисосудистом гемолизе
040.Основной гематологический признак гемолиза
041.Чем обычно не осложняется острый гемолиз?
#а)острой почечной недостаточностью
042.Основная причина микросфероцитарных гемолитических анемий
*#а)врожденный дефект структуры мембранного белка эритроцита
#б)усиление процессов перекисного окисления липидов
043.Что не относится к гематологическим признакам микросфероцитарной анемии?
#в)снижение осмотической резистентности эритроцитов
*#г)положительная проба Кумбса
044.Наиболее эффективное лечение микросфероцитарной анемии
045.Основная причина наследственных несфероцитарных гемолитических анемий
*#а)нарушение активности ферментов эритроцитов
#в)структурный дефект белков мембраны эритроцитов
046.Какие препараты обычно не являются провокаторами гемолитического криза?
047.Основная причина гемоглобинопатий
*#а)нарушение структуры цепей глобина
#б)нарушение структуры мембраны эритроцитов
048.Какой клинический признак не характерен для гемоглобинопатий?
*#г) повышенная кровоточивость
049.Основные клинические проявления тромбофилии при
серповидноклеточной анемии следующие, кроме
#а)костно-суставных поражений (припухлости, асептические некрозы и др.)
#б)пневмопатий (инфаркты, пневмониты
#в)тромбозов и инфарктов любой локализации
050.Что не следует назначать при сфероцитарной гемолитической анемии?
#г)по показаниям гемотрансфузии
051.У новорожденных могут наблюдаться следующие виды иммунных гемолитических анемий, кроме
052.Внутрисосудистый гемолиз не характерен для гемолитических анемий
053.Основные критерии диагностики парциальной красноклеточной аплазии следующие, кроме
#а)изолированной нормохромной анемии
#в)угнетения костномозгового эритропоэза
054.Что не относится к методам лечения парциальной красноклеточной аплазии?
055.Основным фактором развития микроангиопатической гемолитической анемии является
*#а)механическое разрушение эритроцитов при их циркуляции
в микрососудах, заполненных тромбами
056.При какой форме тромбофилии преимущественно развивается микроангиопатическая гемолитическая анемия?
057.При каких заболеваниях ДВС-синдром протекает с
выраженной микроангиопатической гемолитической анемией
058.Что не относится к основным клиническим признакам апластических анемий?
*#в)значительное увеличение лимфоузлов и селезенки
#г)воспаление слизистых оболочек (рта, прямой кишки, гениталий)
059.Какие симптомы не сопутствуют анемии Фанкони?
#б)дефекты костей (конечностей, кистей и т.д. )
#в)врожденные дефекты ЦНС, почек, сердца, половых органов
060.Основные этиологические факторы гемобластозов следующие, кроме
#а)ионизирующей радиации, других мутагенов
061.Нехарактерный признак начального периода гемобластозов
#а)немотивированные подъемы температуры
062.При остром лейкозе не характерно
#б)увеличение молодых форм нейтрофилов
*#в)увеличение зрелых сегментоядерных нейтрофилов
063.Какое исследование наиболее достоверно для верификации диагноза острого лейкоза?
#а)анализ периферической крови
064.Какие дополнительные исследования не являются абсолютно необходимыми при остром лейкозе?
#а)рентгенография грудной клетки
065.Правильная тактика назначения, программного лечения
#а)назначить лечение при подозрении на острый лейкоз
#б)после анализа крови
*#в)после данных миелограммы
#г)при развернутой клинике острого лейкоза
066.Основное клиническое проявление хронического миелолейкоза
067.Нетипичные изменения состава периферической крови при хроническом миелолейкозе
#б)левый сдвиг до промиелоцитов, миелобластов
*#г)лимфобласты в периферической крови
068.Какие гемобластозы характерны для детского возраста?
#г)сублейкемический миелоз (миелосклероз)
069.Основной признак лимфосаркомы, лимфогранулематоза
*#а)плотное безболезненное новообразование лимфоузла
#б)припухлость с признаками воспаления
070.Возможные жалобы при лимфогранулематозе, кроме
#а)температурной реакции с ознобом
#в)желтухи с зудом
071.Необходимые методы исследования при подозрении на
лимфосаркому, лимфогранулематоз следующие
#б)отпечатков и мазков из биоптата
#в)рентгенографии органов грудной клетки, средостения
072.Характерное изменение состава периферической крови на ранних этапах лимфогранулематоза
*#в)умеренный нейтрофильный лейкоцитоз
073.Основная причина развития болезней накопления
074.Характерные клинические признаки ретикулезов накопления следующие, кроме
075.Основной критерий диагноза гистицитоза X
*#а)специфические клетки в биоптате кожи
#в)очаги остеолиза на рентгенограммах плоских костей
#г)характер кожных высыпаний
076.Симптом, нехарактерный для ксантоматоза Хенда - Шюллера - Крисчена?
*#б)высыпания на коже
077.Основной диагностический симптом при ксантоматозе Хенда - Шюллера - Крисчена
#б)очаги остеолиза на рентгенограммах плоских костей
*#г)специфические клетки в пунктате костного мозга
078.Для каких вирусных инфекций не характерна спленомегалия?
#б)болезни кошачьих царапин
079.Для какого заболевания не характерна спленомегалия?
#а)субсепсиса Висслера - Фанкони
#б)системной красной волчанки
080.Для какого гематологического заболевания не характерна спленомегалия?
#б)лейкоза острого, хронического
081.Генерализованное увеличение лимфоузлов не характерно
#а)для инфекционного мононуклеоза
#б)для болезни кошачьих царапи
*#в)для гемолитической анемии
#г)для синдрома недостаточности антителообразования
082.Не свидетельствуют о семейной тромбофилии следующие заболевания у родственников
083.Причиной формирования транзиторной приобретенной скрытой тромбофилии не являются
#б)период дизадаптации при смене климата
084.Какие виды жира не способствуют тромбофилии?
085.Причиной развития ДВС-синдрома являются
086.Какая бактериальная инфекция реже вызывает ДВС-синдром?
087.ДВС-синдром новорожденного реже вызывает
#б)вмешательство на сосудах пуповины
#в)очаговая гнойная инфекция
088.Сосуды каких органов тромбируются не в первую очередь?
089.Какие заболевания не связаны с тромбоваскулитом?
#б)системная красная волчанка
090.Какой препарат не улучшает микроциркуляцию?
091.Какой препарат не показан при III фазе ДВС-синдрома
(коагулопатии и тромбоцитопении потребления)?
092.Какой способ введения гепарина предпочтителен при I фазе ДВС-синдрома?
#б)в подкожно-жировую клетчатку живота
093.Наиболее эффективное внутривенное введение гепарина
#а)4 раза в сутки
094.Препараты, обладающие фибринолитическими свойствами
095.Не является признаком дизмезенхимоза
#б)слабость опорно-связочного аппарата
#в)птозы внутренних органов
096.Не является проявлением дизмезенхимоза
#а)пролапсы сердечных клапанов
#б)пролапсы слизистой оболочки желудка в пищевод, в луковицу 12-перстной кишки
*#в)экссудативно-катаральный тип конституции
#г)пролапс прямой кишки
097.Для тромбоцитопатии не характерны кровотечения
#в)в кожу и подкожную клетчатку
*#г)кишечные, сопровождающиеся болями в животе
098.Какое исследование не характеризует тромбоцитопатию?
#б)определение времени кровотечения
*#в)определение времени свертывания
#г)определение функций тромбоцитов
099.Какой клинический симптом характерен для тромбоцитопатии?
100.Какое исследование необходимо произвести при наличии у ребенка тромбоцитопатии и спленомегалии?
#в)определить продолжительность кровотечения
#г)посев крови на стерильность
101.Какое кровотечение не характерно для гемофилии?
#в)в кожу и подкожную клетчатку
*#г)кишечное с болями в животе
102.Для гемофилии A наиболее характерно кровоизлияние
#г)в плевральную полость
103.Правильная тактика ведения ребенка с гемофилией при кровоизлиянии в сустав
#б)госпитализация в хирургическое отделение
*#г)госпитализация в специализированное отделение
104.Какое исследование наиболее информативно при гемофилии?
*#а)определение плазменных факторов свертывания
#б)определение времени кровотечения
#в)определение времени свертывания
105.Какой гемопрепарат следует вводить при гемофилии A?
#а)прямое переливание крови от матери
*#б)концентрат VIII фактора
#в)прямое переливание крови
#г)переливание крови длительного хранения
106Как правильно вводить препараты плазмы при гемофилической пурпуре?
#а)частыми каплями внутривенно
#б)редкими каплями внутривенно
Дата добавления: 2015-08-12 ; просмотров: 3242 . Нарушение авторских прав
Читайте также:

