Дифференциальная диагностика предраковых заболеваний в гинекологии
По причинам и механизму развития острого живота выделяют несколько групп заболеваний:
- В результате кровоизлияния и кровотечения в брюшную полость.
- В результате осложнений опухоли яичников или миоматозных узлов.
-В результате острого воспаления брюшины, покрывающей органы гениталий и другие внутренние органы.
В первую группу заболеваний входят: нарушенная эктопическая беременность, апоплексия яичника, перфорация матки.
Внематочная беременность - при её прерывании развивается картина внутреннего кровотечения. Жалобы больной на боль, возникающую чаще всего приступообразно на фоне общего благополучия организма. Но чаще всего иррадиирует в область заднего прохода, плечо, лопатку. Приступ сопровождается слабостью, головокружением, в ряде случаев – потерей сознания, появлением холодного пота, тошнотой, рвотой, иногда жидким стулом. Как правило t тела при этом не повышается. Кровянистые выделения из половых путей, мажущие, темные. Задержка месячных.
Вторая группа заболеваний, приводящих к развитию клиники острого живота связанна с перекрутом ножки опухоли яичника, перекрутом и некрозом миоматозных узлов.
Перекрут ножки опухоли яичника. Заболевание начинается с сильных болей внизу живота, сопровождающихся тошнотой, рвотой. Обычно связывается с физической нагрузкой. Больная принимает вынужденное положение, при пальпации дефанс, + Щеткина – Блюмберга, парез кишечника, задержка стула, температура тела повышается, пульс частый, сухой язык, бледность.
Перекрут миоматозного узла происходит при субсерозном расположении и наличии тонкой ножки. Кроме того, клиника может быть связанна с некрозом узлов интрамуральных или субмукозных, что проявляется при усиленном сокращении матки при приеме утеротонических препаратов, менструации или послеродовом периоде. Сопровождается схваткообразными или постоянными болями внизу живота, явлениями интоксикации организма – сухость языка, кожных покровов, повышение t 38-39C, признаками раздражения брюшины с тошнотой и рвотой. При гинекологическом исследовании миоматозно измененная матка, резко болезненная при пальпации.
-Генерализация инфекции на фоне метроэндометрита, аднексита.
-Перфорация пиосальпинкса или пиовара
-Расхождение швов на матки после кесарева сечения
-Перфорация матки при выскабливании её полости
Перитонит сопровождается явлениями
А) Интоксикации организма – повышение температуры, сухость кожных покровов и слизистых оболочек, тахикардия и озноб
Б) Признаков раздражения брюшины – тошноты рвоты, положительные симптомы раздражения брюшины, вздутия живота
В) Нарушением функции кишечника – от пареза до паралича
Дифференциальная диагностика.
Дифференциальную диагностику разрыва маточной трубы проводят со следующей патологией.
Маточная беременность (задержка менструаций, кровянистые выделения из половых путей).
Острый панкреатит (опоясывающие, интенсивные боли, нарушен режим питания).
Перфорация язвы желудка или двенадцатиперстной кишки.
Перекрут ножки кисты (кистомы) яичника.
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Живот при осмотре увеличен в объёме при опухолях больших размеров, асците, кишечной непроходимости, перитоните, внутрибрюшном кровотечении.
Пальпация живота. При перитоните отмечают напряжение и болезненность брюшной стенки, симптом Щёткина—Блюмберга.
При кровотечении в брюшную полость выявляют симптом Куленкампффа (болезненность и симптомы раздражения брюшины без напряжения брюшной стенки).
При болевой форме апоплексии яичника регистрируют болезненность в нижних отделах живота, симптомы раздражения брюшины выражены слабо.
При разрыве маточной трубы живот ограниченно участвует в акте дыхания, болезнен при пальпации и перкуссии, симптомы раздражения брюшины положительны.
Инструментальные исследования.
Влагалищное исследование. Болезненность при смещении шейки матки (симптом Промптова) свидетельствует о вовлечении в воспалительный процесс внутренних половых органов женщины.
Лабораторные исследования. Высокий лейкоцитоз – при воспалении; снижение гемоглобина, эритроцитов, гематокрита — при внутрибрюшном кровотечении. Исследование мочевого осадка позволяет проводить дифференциальный диагноз с заболеваниями мочевыделительной системы.
Эндоскопические методы исследования. С их помощью можно обнаружить язву, опухоль, дивертикулы различных отделов желудочно-кишечного тракта, установить характер возникших осложнений. В трудных для диагностики случаях применяют лапароцентез, который позволяет обнаружить кровь или жидкость в брюшной полости.
Лапароскопия дает возможность обнаружить в брюшной полости экссудат или кровь, другие прямые или косвенные признаки острого заболевания органов брюшной полости и малого таза.
Ультразвуковое исследование позволяет выявить скопление даже небольшого количества жидкости в брюшной полости, воспалительные инфильтраты, кисты яичников, увеличение маточной трубы при наличии в ней плодного яйца, камни в желчном пузыре, расширение желчных протоков при блокаде камнем фатерова соска и др. Если в результате полного клинического обследования не удается установить диагноз или исключить острое заболевание либо повреждение органов брюшной полости, прибегают к диагностической лапаротомии.
Лечение. Больных в экстренном порядке госпитализируют в многопрофильный стационар.
При внутрибрюшном кровотечении показано введение кровезамещающих растворов (растворов декстрана, препаратов гидроксиэтилкрахмала) вплоть до госпитализации.
Назначают антибактериальные ЛС широкого спектра и длительного действия (цефтриаксон по 1—2 г в/в или в/м в комбинации с метронидазолом в дозе 500 мг в 100 мл в/в капельно или амоксициллин в дозе 2,4 г в/в в комбинации с метронидазолом в дозе 500 мг в 100 мл в/в капельно).
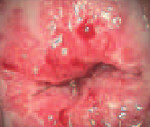
Предраковые заболевания шейки матки – ряд патологических состояний, которые при определенных условиях могут трансформироваться в рак шейки матки. К ним относятся дисплазия, лейкоплакия с атипией, эритроплакия, аденоматоз. У большинства женщин предраковые заболевания шейки матки протекают стерто; иногда могут сопровождаться водянистыми белями, контактными или межменструальными кровотечениями. Диагностируются на основании осмотра шейки матки в зеркалах, кольпоскопической картины, результатов онкоцитологии и биопсии, ВПЧ-типирования. В зависимости от характера и стадии предраковых изменений может осуществляться радиохирургическая, криогенная или лазерная деструкция патологического очага, конизация шейки матки или гистерэктомия.

- Причины предрака шейки матки
- Классификация цервикального предрака
- Симптомы предраковых заболеваний шейки матки
- Диагностика предрака
- Лечение предраковых заболеваний шейки матки
- Цены на лечение
Общие сведения
Предраковые заболевание шейки матки – диспластические процессы в области влагалищной части шейки матки с высоким риском малигнизации. В гинекологии различают фоновые заболевания шейки матки (псевдоэрозия и истинная эрозия, полипы, простая лейкоплакия, эндометриоз, эктропион, папилломы, цервициты) и предраковые. Для фоновых патологий характерна нормоплазия эпителиальных клеток – их правильное деление, созревание, дифференцировка, отторжение.
Отличительной особенностью предраковых заболеваний шейки матки является то, что они протекают с дисплазией эпителия – его гиперпластической трансформацией, пролиферацией, нарушением дифференцировки, созревания и эксфолиации. Тем не менее, в отличие от рака шейки матки, все эти клеточные изменения ограничены пределами базальной мембраны. В большинстве случаев предраковые процессы развиваются в области фоновых заболеваний и нередко маскируются ими, что затрудняет своевременную диагностику. Средний возраст пациенток с предраком шейки матки составляет 30-35 лет.

Причины предрака шейки матки
В настоящее время ключевой концепцией этиопатогенеза предраковых заболеваний шейки матки признана вирусная теория. Эпидемиологические исследования убедительно доказывают, что в развитии дисплазии ведущую роль играет папилломавирусная инфекция. В популяции женщин с тяжелой формой дисплазии шейки матки 85–95% являются ВПЧ-позитивными; у них, главным образом, обнаруживаются высокоонкогенные типы вируса — 16, 18 и 31. Попадая в организм при половых контактах, ВПЧ внедряется в клетки базального слоя эпителия. В инфицированной клетке вирус способен паразитировать в двух формах: доброкачественной, эписомальной и интрасомальной, стимулирующей опухолевый рост. Несмотря на то, что ВПЧ инфицирует базальные клетки, цитопатические эффекты возникают, в первую очередь, в клетках поверхностного слоя цервикального эпителия, где происходит вирусная репликация.
В меньшей степени, чем вирусные агенты, на риск развития фоновой и предраковой патологии шейки матки могут влиять и другие вероятные факторы риска. Так, ряд авторов ассоциирует цервикальную интраэпителиальную неоплазию (CIN) с курением. Доказано, что женщины, выкуривающие более 20 сигарет в день в течение 20 лет, имеют пятикратное повышение риска плоскоклеточной дисплазии. Содержащиеся в табачном дыме метаболиты проникают в цервикальную слизь и могут действовать и как самостоятельные канцерогены, и как факторы, активизирующие ВПЧ.
Установлена корреляция предраковых заболеваний шейки матки с длительным приемом эстроген-гестагенных оральных контрацептивов, особенно с повышенным гестагенным компонентом. Предраковыми заболеваниями шейки матки чаще страдают женщины, имеющие в анамнезе ранние роды, цервициты, травмы шейки матки при абортах и родах, нарушения гормональныго и иммунного гомеостаза. Среди других риск-факторов рассматриваются раннее (ранее 16 лет) начало половой жизни, частая смена половых партнеров, профессиональные вредности, отягощенный семейный анамнез по РШМ. Вместе с тем, ряд исследований показали, что длительный прием высоких доз витамина С и каротина может вызывать регресс интраэпителиальных цервикальных неоплазий.
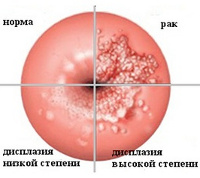
Классификация цервикального предрака
Классификация предраковых заболеваний шейки матки претерпевала неоднократные пересмотры и уточнения. Одна из последних классификаций (1996 г.) выделяет доброкачественные фоновые изменения и собственно предрак. Согласно ей, к фоновым относятся дисгормональные (эктопия, эндометриоз, полипы), посттравматические (эктропион, рубцы, разрывы шейки матки), воспалительные (эрозия, цервицит) процессы.
Предраковые заболевания шейки матки, по данным кольпоцервикоскопического и гистологического исследования, делятся на несколько групп:
- Дисплазия (цервикальная интраэпителиальная неоплазия) - пролиферация атипического цервикального эпителия без изменения структуры стромального слоя и поверхностного эпителия. Включает в себя такие формы, как простая лейкоплакия, поля дисплазии, папиллярная и предопухолевая зона трансформации, предраковые полипы и кондиломы. Частота перерождения предрака шейки матки в рак колеблется в диапазоне 40-60%, зависит от вида патологии, ее локализации и длительности течения.
Различают легкую (CIN-I), умеренную (CIN-II) и тяжелую (CIN-III) дисплазию. При дисплазии легкой степени поражаются клетки глубоких - базального и парабазального – слоев (менее 1/3 толщины многослойного эпителия); атипичные клетки отсутствуют. Дисплазию умеренной степени характеризуют изменения 1/3-2/3 толщины эпителиального пласта; атипии не наблюдается. При тяжелой дисплазии на долю гиперплазированных клеток приходится более 2/3 толщи эпителиального слоя, встречаются клетки атипичной структуры.
- Лейкоплакия с атипией – морфологически характеризуется ороговением поверхностного эпителия, пролиферацией клеток базального слоя с явлениями атипизма, лимфоидной инфильтрацией подэпителиальной соединительной ткани. В 75% случаев дает начало инвазивному РШМ.
- Эритроплакия – предраковое заболевание шейки матки, протекающее с атрофией поверхностного и промежуточного слоем многослойного плоского эпителия; гиперплазией базального и парабазального слоев с наличием атипических клеток.
- Аденоматоз - атипическая гиперплазия желез эндоцервикса, напоминающая гиперплазию эндометрия. На фоне аденоматоза могут развиваться железистые формы рака.
Симптомы предраковых заболеваний шейки матки
Особенностью протекания предраковых заболеваний шейки матки является из бессимптомность или неспецифичность клинических проявлений. В основном данная группа патологий выявляется при проведении гинекологического осмотра и кольпоскопии с пробой Шиллера.
Дисплазия шейки матки не имеет самостоятельных симптомов. Лишь при присоединении вторичной инфекции может развиваться клиника вагинита или цервицита (бели, жжение, контактные кровянистые выделения). При изменениях, обусловленных гормональным дисбалансом, возможны нарушения менструльного цикла по типу мено- и метроррагий. Болевые ощущения отсутствуют.
Большинство женщин с лейкоплакией шейки матки считают себя практически здоровыми, лишь незначительная часть отмечает наличие обильных белей и контактных кровянистых выделений. Кольпоскопическая картина весьма патогномонична: участок лейкоплакии определяется в виде белесого перламутрового пятна. Дифференцировать простую и атипичную форму заболевания возможно только после гистологического изучения биоптата. Пациенток с эритроплакией могут беспокоить клейкие выделения желтоватого цвета. При кольпоскопии выявляются темно-красные участки с неровными границами, приподнятые над неизмененной слизистой.
Кондиломы шейки матки и аденоматозные полипы обнаруживаются, главным образом, при кольпоскопическом исследовании. При наличии в них вторичных изменений, вызванных изъязвлением, травматизацией и пр., возможно появление сукровичных выделений.
Диагностика предрака
Алгоритм диагностики предраковых заболеваний шейки матки разработан детально и включает в себя серию инструментальных и лабораторных исследований, позволяющих не только установить вид предрака, но и степень дисплазии.
При визуальном осмотре влагалищной порции шейки матки с помощью зеркал гинеколог оценивает форму наружного зева, окраску слизистой, характер секрета, видимые патологические процессы. В рамках гинекологического осмотра производится забор мазков с поверхности шейки матки для онкоцитологического исследования (ПАП-тест). При выявлении подозрительных участков шейки матки следующим этапом выполняется простая кольпоскопия, при необходимости – расширенное исследование с проведением медикаментозных проб (пробы Шиллера и др.). Каждой форме фоновых и предраковых заболеваний шейки матки соответствует своя кольпоскопическая картина, поэтому на данном этапе возможна дифференциальная диагностика патологий. Для выявления изменений эндоцервикса используется цервикоскопия.

Дальнейшая тактика обследования пациенток с подозрением на предраковые заболевания шейки матки предполагает осуществление прицельной биопсии шейки матки и выскабливания цервикального канала. На основании полученного гистологического заключения окончательно подтверждается или исключается предрак и определяется его форма. Дополнительная клинико-лабораторная диагностика может включать ПЦР исследование на ВПЧ с типированием, УЗИ малого таза, ОКТ шейки матки и др.
Лечение предраковых заболеваний шейки матки
Подход к лечению предраковых заболеваний шейки матки – дифференцированный и поэтапный. Целью терапии служит радикальное удаление патологически измененных тканей, устранение провоцирующих и сопутствующих факторов (лечение ВПЧ, иммунного и гормонального дисбаланса, воспалительных процессов). В соответствии с выявленными нарушениями назначается этиотропная противовоспалительная терапия (противовирусные, антибактериальные, иммуномодулирующие, интерферонстимулирующие, ферментные препараты). Проводится коррекция биоценоза влагалища, витаминотерапия, при необходимости – гормонотерапия.
Выбор способа хирургического лечения предраковых заболеваний шейки матки зависит от степени клеточной дисплазии. При CIN I-II, особенно у нерожавших пациенток, возможно щадящее физическое воздействие на патологические очаги: диатермокоагуляция, радиохирургическое лечение, лазерная вапоризация, криодеструкция. При CIN II-III показано радикальное хирургическое вмешательство в объеме эксцизии или конизации шейки матки, конусовидной ампутации или гистерэктомии (удаления матки). При полипах цервикального канала производится их удаление с РДВ.
После излечения предраковых заболеваний шейки матки контрольную кольпоцервикоскопию и онкоцитологию повторяют каждые 3 месяца на протяжении первого года и дважды в год в течение второго. Рецидивы редки, однако известно, что их процент выше у ВПЧ-инфицированных женщин. Профилактика предраковых заболеваний шейки матки предполагает широкий охват женского населения скрининговыми программами, вакцинацией против РШМ. Важную роль играет поведение самой женщины: использовании барьерной контрацепции при случайных контактах, отказ от курения, своевременное лечение фоновых заболеваний.
Диагностика и дифференциальная диагностика.
Диагноз внематочной беременности можно поставить на основании жалоб больной (боли в нижних отделах живота, патологические кровянистые выделения из половых путей, часто задержка на фоне менструации). В анамнезе больные отмечают воспалительные заболевания органов малого таза, бесплодие, операции на органах малого таза. Помогают установить диагноз данные влагалищного исследования (размягченная, несколько увеличенная матка, пастозность или опухолевидное образование в области придатков). При необходимости проводят дополнительные исследования.
Кульдоцентез – пункция брюшной полости через задний свод влагалища, проводится для выявления свободной крови в брюшной полости (рис. 12.2). При наличии крови в брюшной полости в пунктате она темная, не свертывается и содержит мелкие сгустки. Содержимого в пунктате может и не быть, если имеются спайки, что не снимает диагноза внематочной беременности. Определяют ХГТ в крови – проба положительна во всех случаях эктопической беременности, в моче – в 50% случаев. Уровень ХГТ в крови при нормальной беременности каждые 2 дня удваивается.

Рис. 12.2. Кульдоцентез – пункция брюшной полости через задний свод влагалища
Ультразвуковое исследование органов малого таза может выявить наличие плодного яйца в маточной трубе, более точные результаты получают с помощью трансвагинального датчика.
Лапароскопия является эффективным методом для постановки диагноза, дающим возможность осмотреть маточные трубы и яичник. При прогрессирующей трубной беременности характерен вид расширенной сине–багровой маточной трубы. Если женщина не заинтересована в сохранении возможной маточной беременности, можно использовать для диагностики гистологическое исследование соскоба эндометрия. Полученная децидуальная ткань без ворсин хориона указывает на эктопическую беременность. Больную нельзя выписывать из стационара с неуточненным диагнозом.
Дифференциальный диагноз эктопической беременности проводится с некоторыми хирургическими и рядом гинекологических заболеваний (табл. 12.1).
| Трубный аборт | Нарушенная маточная беременность | Апоплексия яичника | Острый аднексит | Острый аппендициг |
|---|---|---|---|---|
| Внезапно возникают боли схваткообразного характера, мажущие кровянистые выделения из половых путей, обморочное состояние, коллапс | Аменорея. Кровотечение из половых путей различной интенсивности. Боли схваткообразного характера над лоном, нарастают постепенно | Острые боли в низу живота головокружение, тошнота, рвота | Постоянные ноющие боли в низу живота | Боли вначале локализуются в подложечной области, затем в правой подвздошной области, рвота |
| Задержка менструации на 3–5 недель | Задержка менструации различной длительности и более 5 недель | Задержки менструации нет | Задержки менструации обычно не бывает | Задержки менструации нет |
| Имеется френикус–симптом | Френикус–симптом отсутствует | Может быть френикус–симптом | Френикус–симптом отсутствует | Френикус–симптом отсутствует |
| Температура тела нормальная или субфебрильная | Нормальная или субфебрильная | Нормальная или субфебрильная | Субфебрильная или выше 39°С | Субфебрильная (ректальная выше аксиллярнюй) |
| При наружной пальпации имеется напряжение мышц передней брюшной стенки | Напряжение мышц передней брюшной стенки отсутствует | Имеется напряжение мышц передней брюшной стенки и слабо положительный симптом раздражения брюшины | Отмечается болезненность при пальпации в низу живота. | Напряжение мышц выражено в правой подвздошной области. Положительный симптом раздражения брюшины и все симптомы, характерные для острого аппендицита |
| Имеются явления раздражения брюшины | Явления раздражения брюшины отсутствуют | Может быть слабо выражен симптом раздражения брюшины | ||
| При влагалищном исследовании матка увеличена, болезненна при пальпации. Размер ее не соответствует: сроку беременности. Справа или слева от матки пальпируется вытянутое образование | Матка увеличена соответственно сроку задержки менструации | Матка нормальных размеров. Область придатков резко болезненна при пальпации | Матка нормальной величины, безболезненна при пальпации. Придатки резко болезненны при пальпации | Пальпация хатки и придатков безболезненна |
| Данные ректального исследования те же | Данные ректального исследование те же | Данные ректального исследование те же | Данные ректального исследование те же | Боли при ректальном исследовании Внутренние половые органы безболезненны |
| Кровянистые выделения из половых путей незначительные, темного цвета | Значительные кровянистые выделения, могут быть со сгустками | Отсутствуют | Отсутствуют | Отсутствует |
| Тест на беременность положительный | Положительный | Отсутствует | Отсутствует | Отсутствует |
| Анализ крови: гемоглобин снижен или снижается в динамике | Может быть снижение количества гемоглобина и числа эритроцитов | Снижение числа эритроцитов, снижение гемоглобина | Лейкоцитоз | Нарастающий лейкоцитоз |
| При кульдоцентезе брюшины обнаруживается кровь в брюшной полости | Крови в брюшной погости нет | Получаем кровь из брюшной полости | Можно получить небольшое количество серозной жидкости | Крови в брюшной полости нет |
| Гистологическое исследование эндометрия – децидуальная реакция без элементов хориона | Остатки плодного яйца | Соответствует фазе менструального цикла | Соответствует фазе менструального цикла | Иногда картина эндометрита |
Прогрессирующую трубную беременность дифференцируют с маточной беременностью и угрозой ее прерывания, воспалительными процессами придатков матки. При воспалительном процессе будет отрицательная реакция на хорионический гонадотропин, которая повторяется неоднократно. Можно провести пробное противовоспалительное лечение, которое при воспалительном процессе будет иметь положительный эффект. При подозрении на прогрессирующую трубную беременность можно провести пробу с прогестероном (1% раствор прогестерона 1 мл вводят внутримышечно в течение 5 дней). При трубной беременности клинические признаки ее будут более выражены. Ультразвуковое исследование позволяет уточнить диагноз. Можно прибегать к лапароскопическим методам исследования. Внематочную беременность, прерывающуюся по типу трубного аборта, дифференцируют с прерывающейся маточной беременностью в ранние сроки, апоплексией яичника, воспалением придатков матки и острым аппендицитом.
Симптоматика разрыва маточной трубы ярко выражена, и распознавание ее не представляет трудностей.

- Причины
- Клиническая картина
- Диагностика
- Консервативное лечение
- Инвазивное лечение
- Осложнения
Причины
Протекающее в тяжелой форме патологическое состояние может быть обусловлено рядом причин, в числе которых:
- Кровотечение в брюшной полости. Подобное может произойти на фоне апоплексии яичников, а также при беременности, развившейся вне полости матки.
- Острое нарушение кровоснабжения тканей опухолевидных разрастаний, кист.
- Острые формы воспалительных процессов.
Состояние характеризуется внезапным и стремительным развитием, ярко выраженной клинической картиной, требует неотложного врачебного вмешательства независимо от причин возникновения.
Клиническая картина
Симптоматика патологии носит выраженный характер и может изменяться в зависимости от причин, спровоцировавших развитие опасного состояния. Для постановки предварительного диагноза проводится опрос больного для выяснения проявлений:
- характерным признаком, указывающим на синдром острого живота, называют внезапное развитие и стремительное нарастание клинической картины;
- вздутие кишечника на фоне отсутствия позывов к дефекации и метеоризма;
- типичным признаком в акушерстве называют острую боль, которая может вызвать колебания показателей артериального давления и обморочное состояние;
- острые приступы рвоты.
Также в диагностике важно установить раздражение брюшной полости, определяемое при проведении первичного врачебного осмотра.
При появлении любого из признаков, приведенных выше, требуется немедленно обратиться к врачу. Отсутствие медицинской помощи может привести к необратимым последствиям.
Диагностика
Диагностика базируется на применении физикальных, инструментальных, лабораторных методов исследования. Распространенным вариантом является трансвагинальное ультразвуковое исследование, включающее допплерографию. В тяжелых случаях требуется применение инвазивного метода исследования – лапароскопии, которое может проводиться в сочетании с оперативным вмешательством.
Обязательной процедурой является дифференциальная диагностика острого живота на фоне гинекологических заболеваний с поражениями органов желудочно-кишечного тракта.
Консервативное лечение
Медикаментозное лечение заболевания возможно в исключительных случаях. Применение лекарственных препаратов актуально на фоне апоплексии яичников, отсутствия кровотечения и острых воспалительных процессов в брюшной полости. Консервативная форма лечения основывается на использовании кровоостанавливающих средств, анестетиков, холодных компрессов, накладываемых на нижнюю часть живота.
Инвазивное лечение
Распространенным вариантом лечения называют оперативное вмешательство, в частности – лапароскопию. Применение метода актуально в следующих случаях:
- внематочная беременность требует удаления плодного яйца с частичным иссечением трубы или ушиванием пораженного участка;
- апоплексия яичника может развится на фоне вынашивания плода. В этом случае задачей вмешательства является сохранение тканей и желтого тела;
- если определяется перекрут кисты яичника, патологическая полость подлежит хирургическому удалению. Сохранение органа возможно при восстановлении кровотока;
- при перфорации матки производится ушивание пораженного участка.
Клинические рекомендации при заболевании основываются на возрастных и физиологических особенностях пациентки. Если женщина моложе 35 лет, задачей оперативных вмешательств является сохранение репродуктивных органов.
Осложнения
Осложнения на фоне опасного заболевания распространены, и могут быть следующими:
- инфицирование, сопряженное с риском развития сепсиса;
- эмболия вен, развивающаяся в результате проводимых врачебных манипуляций;
- послеоперационная грыжа;
- массированное внутреннее кровотечение, которые может возникнуть в ходе инвазивного вмешательства;
- повреждение органов малого таза.
Острый живот представляет собой опасное для жизни и здоровья женщины состояние. Чтобы избежать его развития и негативных последствий, важно регулярно посещать врача для проведения профилактических осмотров, а также обращаться к специалисту при появлении любых, даже незначительных жалоб.
Фоновые и предраковые заболевания шейки матки, причины их развития, методы диагностики и лечения. Роль ВПЧ.

Фоновые и предраковые заболевания шейки матки сегодня относятся к самым распространенным патологиям в мире. В настоящее время подобные болезненные процессы затрагивают большое количество женщин, вне зависимости от их возраста, социального положения или расовой принадлежности. Такие заболевания негативно отображаются на репродуктивной функции представительниц прекрасного пола. Но главная их опасность заключается в способности провоцировать развитие онкологии.
Рак шейки матки, согласно официальным статистическим данным, находится на третьем месте по распространенности среди онкологических заболеваний репродуктивной сферы женщин, уступая первенство только раку груди и матки. Основными его виновниками врачи считаю именно фоновые и предраковые изменения эпителиальной ткани цервикального канала. К счастью, этот вид рака расценивается онкологами, как легко предупреждаемый, поскольку в настоящее время существует немало диагностико-лечебных методик, позволяющих определить предраковые состояния и избавиться от них, не допустив развития онкологического процесса.
Что такое фоновые и предраковые заболевания шейки матки?
Современные гинекологи различают фоновые и предраковые патологии, локализированные в области шейки матки. Фоновые заболевания – ряд патологических процессов, для которых характерным является изменение состояние эпителиальной ткани влагалищной части шейки матки без нарушения деления, созревания и дифференцировки клеток, а также их отторжения. Предраковые патологии относятся к числу диспластических состояний с высоким риском малигнизации, то есть ракового перерождения. И фоновые, и предраковые болезни ШМ часто являются причиной возникновения неопластического роста с появлением атипичных клеток или раковой опухоли.
К фоновым заболеваниям относятся:
- цервициты инфекционного и неинфекционного происхождения;
- истинная эрозия;
- псевдоэрозия;
- эктропион;
- простая лейкоплакия;
- полипы и папилломатозные высыпания;
- посттравматические рубцы шейки матки;
- эндометриоз.
По результатам гистологического и кольпоцервикоскопического исследований принято выделять несколько типов предрака шейки матки, в частности:
- дисплазия (І, ІІ, ІІІ степени);
- эритроплакия;
- лейкоплакия с явлениями атипизма;
- аденоматоз.
Дисплазия или цервикальная внутриэпителиальная неоплазия представляет собой пролиферативные изменения эпителия шейки матки без нарушения строения базальной мембраны. Частота случаев перерождения этой патологии в рак составляет около 56% и зависит от разновидности болезни, возраста женщины, длительности течения патологического процесса, наличия инфекций, вредных привычек и многое другое.
Дисплазия бывает трех типов:
- легкая дисплазия (CIN І) – поражение 1/3 верхней толщи эпителия без присутствия атипичных клеток;
- умеренная дисплазия (CIN ІІ) – изменение 2/3 эпителиального покрова ШМ без атипии;
- тяжелая дисплазия (CIN ІІІ) – гиперплазия более 2/3 слоя эпителиальных клеток с появлением элементов атипичной структуры.
Среди других весьма агрессивных в плане малигнизации предраковых заболеваний важно отметить лейкоплакию, которая является началом онкологии практически у 75% случаев. Болезнь протекает с ороговением слизистых оболочек и появлением зон выраженной лимфоидной инфильтрации.
Причины возникновения и роль папилломавирусной инфекции в развитии предрака ШМ
Сегодня основная роль в развитии заболеваний шейки матки принадлежит папилломавирусу человека. Это подтверждают многочисленные исследования, согласно которым вирусные агенты определяются практически у 95% заболевших женщин. Наиболее часто при лабораторной диагностике удается обнаружить высокоонкогенные типы возбудителя, в частности, тип 16, 18, 31, 33, 45, 56 и их комбинации. ВПЧ попадает в организм пациентки во время полового акта. Он быстро внедряется в клетки базального слоя и может пребывать там в доброкачественном статусе или провоцировать раковый рост. Кроме этого, развитию предрака шейки матки способствует присоединение к папилломавирусной инфекции вирусов герпеса 2-го типа, цитомегаловируса, ВИЧ.
Среди других факторов риска развития фоновых и предраковых состояний ШМ, а также их перерождения в онкологию следует выделить:
- длительно текущий вагинальный дизбиоз;
- родовые и абортные травмы шейки матки;
- рубцовая деформация шейки матки;
- неправильный образ жизни и низкое ее качество;
- длительный прием оральных контрацептивов;
- хронический цервицит;
- снижение иммунного статуса и нарушение гормонального фона.
Помимо этого, факторами риска возникновения предраковых состояний ШМ являются ранее начало половой жизни, частая смена половых партнеров, наследственная предрасположенность, курение.
Особенности симптоматики
Основной особенностью всех фоновых и предраковых заболеваний ШМ является их бессимптомное течение. Как правило, подобные недуги диагностируют во время профилактических осмотров с проведением кольпоскопии и гистологического исследования. К примеру, большинство женщин, страдающих дисплазией, считают себя абсолютно здоровыми. Неспецифические симптомы заболевания возникают лишь в случае присоединения инфекционных агентов и проявляются жжением или зудом в области влагалища, белями, контактными кровотечениями, нарушениями менструального цикла. Схожие симптомы отмечаются при других предраковых патологиях.
Предположить наличие у пациентки фонового или предракового заболевания врач может, обнаружив на ее шейке матки визуальные изменения. Это могут быть участки с повреждением целостности слизистой оболочки, пятнами, кондилломами, полипами и другое. Но подтвердить диагноз с определением разновидности недуга можно только с помощью лабораторно-инструментальной диагностики.
Как определяют фоновые и предраковые патологии
Благодаря достижениям современной медицины врачам удалось разработать четкий алгоритм диагностики предраковых и фоновых заболеваний шейки матки с определением их типа и степени сложности патологического процесса. Он состоит из нескольких этапов:
- визуальный осмотр шейки матки в зеркалах, во время которого специалист оценивает ее внешний вид, цвет, наличие выделений, повреждений слизистой оболочки и другое;
- забор мазков (ПАП-тест) при гинекологическом осмотре для проведения их микроскопии и цитологического лабораторного исследования;
- кольпоскопическое обследование для определения характера изменений и степени поражения эпителиального слоя;
- прицельная биопсия, которая позволяет получить точный диагноз и определить наличие или отсутствие раковых клеток.
Дополнительно при необходимости врач может назначить полимеразную цепную реакцию для типирования ВПЧ-вируса, а также ультразвуковое обследования органов малого таза, чтобы определить состояние других органов репродуктивной сферы.
Современные подходы к лечению
Лечение всех фоновых и предраковых заболеваний характеризуется своей этапностью и дифференциальностью подхода. Оно преследует несколько целей, а именно:
- устранение провоцирующих факторов (лечение вирусных инфекций, дисбиоза влагалища, гормонального дисбаланса и иммунодефицита);
- удаление участка измененной ткани с помощью консервативных или хирургических методик;
- предупреждение рецидивов болезни.
Консервативное лечение проблем направлено на ликвидацию причинных факторов путем применения разных медикаментозных форм, в частности:
- антибактериальная терапия воспалительных процессов;
- назначение иммуномодуляторов для улучшения состояния иммунной сферы;
- применение противовирусных препаратов и интерферонов в борьбе с вирусами;
- использование лактобактерий для нормализации бактериального баланса влагалища и получения лужной среды;
- гормонотерапия при необходимости коррекции гормонального фона.
Выбор метода хирургической коррекции зависит от степени диспластических нарушений слоя эпителия. При легкой дисплазии гинекологи рекомендуют щадящую диатермокоагуляцию поврежденного участка, лазерное высечение патологических клеток, криодеструкцию зоны. В случае диагностирования умеренной или тяжелой дисплазии врачи советуют провести конизацию шейки матки, в отдельных вариантах может понадобиться удаление матки.
После оперативного вмешательства пациентки находятся на диспансерном учете, что помогает ранней диагностике рецидивов. Повторы заболевания встречаются редко, но все-таки имеют место во врачебной практике. Наиболее часто с ними сталкиваются женщины, инфицированные папилломавирусной инфекцией. Предупредить рецидив заболевания помогают своевременное лечение фоновых патологий, отказ от курения и применение барьерной контрацепции при случайных половых контактах.
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ
Вы можете позвонить нам по телефонам:
+7(495)-565-31-97, +7(903)-006-85-01
либо заполнить форму и мы свяжемся с вами
Читайте также:

