Дифференциальная диагностика опухоли и остеомиелита
Перечисленные местные и общие симптомы острого остеомиелита, как показывают клинические наблюдения и данные литературы, имеют сходство с симптомами одонтогенных, некоторых специфических воспалительных заболеваний (при присоединении к ним неспецифических гноеродных микробов) й отдельных форм опухолевых процессов.
А. Г. ШаргородскиЙ, детализируя эти заболевания, указывает, что острый одонтогенный остеомиелит необходимо дифференцировать от следующих заболеваний:
1) острого (или обострившегося хронического) периодонтита;
2) острого гнойного периостита;
3) нагноившихся одонтогенных кист;
4) злокачественных опухолей;
5) костной формы актиномикоза;
6) воспалительных заболеваний слюнных желез;
7) воспалительных процессов мягких тканей лица (абсцессов и флегмон).
Острый (или обострившийся хронический) гнойный периодонтит с острым одонтогенным остеомиелитом имеют следующие одинаковые симптомы; оба заболевания начинаются болями в области зуба, явившегося источником инфицирования; боль усиливается при надавливании на зуб и в дальнейшем приобретает пульсирующий характер; при том и другом заболевании отмечаются возрастающая подвижность пораженного зуба и гиперемия прилежащей десны.
Но в дальнейшем, через 2-3 сут, выявляются весьма выраженные различия между этими двумя заболеваниями. Отличительными симптомами острого (или обострившегося хронического) гнойного периодонтита от острого остеомиелита являются следующие: при остром (или обострившемся хроническом) гнойном периодонтите отмечается подвижность только одного зуба, являющегося местом проникновения инфекции в периодонт, тогда как для острого остеомиелита характерна подвижность группы рядом стоящих зубов и выделение из-под десны гноя. При остром (или обострившемся хроническом) гнойном периодонтите иногда определяются незначительная отечность и гиперемия десны в области подвижного зуба, а при остром остеомиелите наблюдаются выраженные воспалительные изменения с инфильтрацией мягких тканей всего альвеолярного отростка на верхней челюсти или альвеолярной части - на нижней. При остром (или обострившемся хроническом) гнойном периодонтите отдельные увеличенные и болезненные лимфатические узлы прощупываются в течение всего процесса заболевания, а в случае острого остеомиелита пальпация увеличенных и болезненных пакетов этих узлов возможна лишь в начале процесса. В дальнейшем она становится все более затруднительной (в результате инфильтрации мягких тканей). При остром (или обострившемся хроническом) гнойном периодонтите только иногда наблюдается незначительная отечность околочелюстных мягких тканей, а при остром остеомиелите всегда отмечается значительный отек околочелюстных мягких тканей с выраженной их инфильтрацией. И, наконец, общее состояние больных при остром (или обострившемся хроническом) гнойном периодонтите, как правило, остается удовлетворительным, в то время как при остром остеомиелите оно (в подавляющем большинстве случаев) бывает средней тяжести и тяжелым.
Острый гнойный периостит с острым остеомиелитом имеют следующие общие симптомы. В большинстве случаев оба заболевания начинаются с проявления острого (или обострившегося хронического) гнойного периодонтита в области зуба, явившегося входными воротами для инфекции. При этих заболеваниях отмечаются отечность мягких тканей альвеолярной части нижней челюсти или альвеолярного отростка верхней челюсти, болезненность при перкуссии группы зубов. Оба заболевания сопровождаются появлением отека мягких тканей лица в области локализации гнойного процесса. При обоих заболеваниях рано появляется реакция со стороны регионарного лимфатического аппарата: увеличение и болезненность соответствующей группы лимфатических узлов. Общее состояние больных при обоих заболеваниях бывает нарушенным, отмечаются также и общие реакции организма: повышается температура тела, наблюдаются изменения крови с увеличением содержания лейкоцитов, увеличением СОЭ, появлением в сыворотке крови С-реактивного белка.
Абсцессы и флегмоны лица и шеи неодонтогенного происхождения, а так же возникшие в результате нагноения регионарных лимфатических узлов отличаются от остеофлегмоны характерным началом.
Кисты челюстно - лицевой области по мере роста вызывают деформацию мягких тканей и челюстей. Нагноение с характерными признаками острого гнойного процесса возникает вторично.
6. Задания для уяснения темы занятия:
6.1. Тесты:
Вариант № 1
1.Причиной развития острого одонтогенного остеомиелита челюстей является:
а) острый паротит
б) перелом челюсти
в) острый лимфаденит
г) снижение реактивности организма
д) травма плохо изготовленным протезом
2.Выберите признаки, подтверждающие острое экссудативное воспаление в периодонтите:
а)резкая боль при перкуссии, б/ подвижность зуба
в)резкая боль при зондировании дна кариозной полости
г)ЭОД в пределах 50-90 мкА
д)ЭОД в пределах 100-140 мкА
е)сглаженость, гиперемия переходной складки
3.Перечислите жалобы, характерные для острых форм периодонтита:
а)постоянная ноющая боль в зубе
б)усиление боли при накусывании
в)самопроизвольные приступообразные ночные боли
г)чувство «выросшего зуба
4. Типичным клиническим признаком периостита является:
а) асимметрия лица
б) подвижность всех зубов
в) затрудненное открывание рта
г) выбухание подъязычных валиков
д) гиперемия и отек переходной складки
5. Периостит челюстей необходимо дифференцировать:
б) с переломом зуба
в) с острым сиалодохитом
г) с хроническим гайморитом
д) с острым остеомиелитом
6.В анамнезе больные острым гнойным периоститом отмечают:
а) ушиб мягких тканей лица
б) боль в зубе, усиливающуюся при накусывании
7.Местными признаками острого одонтогенного остеомиелита челюсти являются:
а) подвижность всех зубов на челюсти
б) воспалительный инфильтрат без четких границ, положительный симптом нагрузки
в) муфтообразный, без четких границ инфильтрат, симптом Венсана, подвижность зубов
г) воспалительный инфильтрат с четкими границами, отрицательный симптом нагрузки
8.Остеомиелит нижней челюсти, в отличие от аналогичного поражения верхней челюсти, характеризуется:
а)более легким течением, менее частыми и разнообразными осложнениями, небольшими секвестрами
б)более тяжелым течением, более частыми и разнообразными осложнениями, обширной секвестрацией
в)аналогичное течение на обеих челюстях
9.Клиническая симптоматика острого (обострившегося хронического) периодонтита достоверно отличается ли от таковой при остром одонтогенном остеомиелите в ранней стадии воспаления:
10.Для острой стадии одонтогенного остеомиелита нижней челюсти характерно:
а)ноющие боли в причинном зубе;
б)интенсивная боль в челюсти с иррадиацией по ходу ветвей тройничного нерва;
в)парестезия нижней губы, боль при глотании, жевании, болезненная припухлость мягких тканей, затрудненное открывание рта, нарушение функции жевания и речи.
Вариант № 2
1.Причиной развития острого одонтогенного остеомиелита челюстей является воспалительный процесс:
б) в слюнных железах
в) в периапикальных тканях
г) в верхнечелюстной пазухе
д) в месте перелома челюсти
2.Укажите реакцию зуба при остром периодонтите на перкуссию:
а)слабоболезненная, отличается от соседних зубов
3.Укажите формы периодонтита с сильно выраженным болевым синдромом:
д) обострение хронического
4. Периостит челюстей необходимо дифференцировать:
б) с переломом зуба
в) с острым сиалодохитом
г) с хроническим гайморитом
д) с обострением хронического периодонтита
5.Укажите характерные жалобы больного острым гнойным периоститом:
а) острые самопроизвольные боли в ночное время
б) постоянная (дергающая, пульсирующая) боль в челюсти
в) боль в зубе, усиливающаяся при накусывании
6.Клиническая картина острого одонтогенного остеомиелита челюсти заключается:
а) в подвижности всех зубов на челюсти
б) болях в зубах, недомогании, свищевых ходах на коже
в) в ознобах, повышении температуры до 40 С, симптоме Венсана, подвижности зубов
г) в острых пульсирующих болях в зубе, головной боли, положительном симптоме нагрузки
7.Клиническая симптоматика при остром одонтогенном остеомиелите характеризуется клиникой:
в)симптомами всех одонтогенных воспалительных заболеваний челюстей
8.Имеются ли достоверные клинические отличия острого одонтогенного периостита и острого одонтогенного остеомиелита в ранней стадии воспаления:
а)нет, достоверных отличий нет
б)достоверных отличий много (боль, подвижность и перкуссия зубов, наличие припухлости челюсти и мягких тканей и др.)
в)достоверных отличий мало (рентгенография и тяжесть течения заболеваний)
9.Началу острого одонтогенного остеомиелита предшествует:
а)инфекционные заболевания, параллергические реакции, аллергические заболевания
б)хронические заболевания желудочно-кишечного тракта
в)нарушение сердечно-сосудистой деятельности
а)воспалительный процесс, поражающий ткани периодонта и распространяющийся на прилежащие к нему костные структуры
б)заболевание, характеризующееся распространением воспалительного процесса с периодонта на надкостницу альвеолярного отростка и тело челюсти
в)воспалительный процесс в костной ткани челюсти
г)инфекционно - аллергический, гнойно - некротический процесс, который развивается в кости под воздействием внешних или внутренних факторов
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2013
Общая информация
Утвержден протоколом
заседания Экспертной комиссии
по вопросам развития здравоохранения
№ 18 МЗ РК от 19 сентября 2013 года
Остеомиелит челюстей представляет собой инфекционный гнойно-некротический процесс, развивающийся в кости и окружающих ее тканях, причем остеомиелитом можно считать не всякое гнойное воспаление кости, а только такой процесс, при котором выражен некротический компонент [1, 2] .
I. ВВОДНАЯ ЧАСТЬ
Название протокола – "Острый одонтогенный остеомиелит челюсти"
Код протокола:
Код(ы) МКБ-10
К10.2 Воспалительные заболевания челюстей
K10.3 Альвеолит челюстей
М 86.8 Другой остеомиелит
Сокращения:
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрансфераза
ВИЧ – Вирус иммунодефицита человека
ОАК – общий анализ крови
ОАМ – общий анализ мочи
СОЭ – скорость оседания эритроцитов
ЭКГ – электрокардиограмма
Er – эритроциты
Hb – гемоглобин
Hbs Ag – антигены к вирусу гепатита В
L – лейкоциты


Классификация
Клиническая классификация
Различают три стадии течения:
- острую;
- подострую;
- хроническую (секвестрирующая и рарефицирующая формы).
В зависимости от протяженности процесса остеомиелит может быть:
- ограниченным;
- очаговым;
- разлитым (диффузным) [1, 2].
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
1. Сбор жалоб, анамнеза.
2. Клинический осмотр.
3. Рентгенография дентальная. Ортопантомограмма.
Перечень дополнительных диагностических мероприятий:
1. Общий анализ крови (Er, Hb, L, лейкоформула, СОЭ, тромбоциты).
2. Определение времени свертываемости крови.
3. Определение группы крови и резус фактора.
4. Общий анализ мочи.
5. Исследование кала на яйца глист.
6. Флюорография.
7. Исследование крови на RW.
8. Исследование крови на ВИЧ.
9. Исследование крови на Hbs Ag.
10. ЭКГ.
11. Определение общего белка и белковых фракций.
12. Определение остаточного азота.
13. Определение АЛТ.
14. Определение АСТ.
15. Определение билирубина.
16. Определение глюкозы.
Диагностические критерии
Жалобы и анамнез
На боль в области причинного зуба и других, рядом расположенных зубов. Боль усиливается, становится рвущей, иррадирующей по разветвлениям тройничного нерва в глазницу, височную область, ухо. Одной из характерных жалоб при остеомиелите нижней челюсти является нарушение поверхностной чувствительности красной каймы нижней губы, слизистой оболочки преддверия рта, кожи подбородка соответствующей стороны (онемение, чувство ползания мурашек). В случае развития гнойно-воспалительного процесса в мягких тканях боль как бы перемещается за пределы челюсти, появляются жалобы, характерные для околочелюстной флегмоны (припухание, сведение челюстей, боль при глотании, жевании). Почти всегда наблюдаются головная боль, общая слабость, повышение температуры тела, нарушение аппетита и сна.
Физикальное обследование:
- реактивный отек околочелюстных мягких тканей;
- подвижность причинного, возможно и соседних зубов;
- инфильтрация альвеолярного отростка в области причинного и соседних зубов с оральной и вестибулярной поверхности (муфтообразная инфильтация);
- гноетечение из пародонтального кармана;
- при диффузном остеомиелите челюстей инфекция из кости и прилегающей к ней надкостницы распространяется в прилежащие мягкие ткани, возникают гнойные воспалительные процессы - абсцессы и флегмоны;
- возможно нарушение поверхностной чувствительности красной каймы нижней губы и кожи подбородка (симптом Венсана);
- характерны симптомы гнойно-резорбтивной лихорадки. Общая реакция организма проявляется лихорадкой, учащением пульса и дыхания, ознобом, особенно по вечерам. Большинство авторов отмечают, что при острой стадии остеомиелита повышается температура тела до 39-40 о С.
Лабораторные исследования:
- ОАК: нейтрофильный лейкоцитоз (12-15х109/л) с появлением молодых форм нейтрофильных лейкоцитов (палочкоядерные, юные, мнелоциты), эозино- и лимфопенией;
- биохимический анализ крови: появляется в значительном количестве С-реактивный белок, соотношение альбумина и глобулинов изменяется в сторону преобладания последних. Альбуминовая фракция уменьшается до 63,6±0,8% (у доноров 66,5±1,3%), а глобулиновая фракция увеличивается до 30,6±0,7% (у доноров 28,5±1,1%) от общего количества белков;
- ОАМ: У 58% больных отмечены различные изменения: альбуминурия (от 0,03 до 3%), гематурия и цилиндрурия.
Диагностическим и прогностическим показателем является соотношение P/Ca ротовой жидкости, которое значительно ниже при остром одонтогенном и травматическом остеомиелите челюсти, остеофлегмоне, в том числе осложненных флегмоной, по сравнению с периоститом челюсти, абсцессом, аденофлегмоной, переломом нижней челюсти с нагноением костной раны, и при её осложнении флегмоной.
Инструментальные исследования
Рентгенография дентальная. Ортопантомограмма: в начале острого остеомиелита челюсти на рентгенограммах пораженных участков кости изменений не обнаруживается. Однако наблюдаются патологические изменения в периодонте отдельных зубов или их корней, характерные для хронического периодонтита, что патогенетически позволяет установить диагноз одонтогенного остеомиелита.
Дифференциальный диагноз
| Заболевание | Острый (или обострившийся хронический) периодонтит | Острый гнойный периостит | Воспалительный процесс мягких тканей лица (абсцесс, флегмона) | Нагноившиеся кисты челюстно- лицевой области (одонтогенные, дермоидные, эпидермоидные) |
| Особенности течения | Очаг воспаления при периодонтите ограничен главным образом лункой одного зуба. Общее состояние больного существенно не ухудшается. | Очаг воспаления при периостите локализован на поверхности альвеолярного отростка. Менее отчетливо выражена общая реакция организма, включая и изменения со стороны крови. | Для изолированных Флегмон не характерна выраженная воспалительная реакция периоста | По мере роста вызывают деформацию мягких тканей и челюстей. Нагноение с характерными признаками острого гнойного процесса возникает вторично. |
Лечение
Цели лечения:
- купирование воспалительного процесса в челюсти;
- обратное развитие гнойно-некротического процесса.
Тактика лечения
Немедикаментозное лечение:
- режим общий;
- диета стол №15.
Медикаментозное лечение:
1. Обезболивающая и противовоспалительная терапия:
- Диклофенак натрия 100 мг амп х 1раз в день, в/м, 5-6 дней;
- Кетотифен 1 таб х 1раз в день, 3-4 дня;
- Димедрол 1% 1 мл х 1раз в день, в/м, 3-4 дня.
2. Антибактериальная терапия:
- Линкомицина гидрохлорид 30 % 2 мл 2 раза в день, в/м, №5-7;
- Цефалоспорины 1 г 2 раза в день, в/м, №5-7 (Цефтриаксон, Цефазолин, Цефоперазон, Цефамандол);
- Метронидазол фл 100 мл х 1раз в день, в/в, 3-4 дня;
- Нистатин 500 000 ЕД таб х 1раз в день, 5-6 дней или Флуконазол капс. 50 мг х однократно.
3. Интраоперационно:
- Реопорлюгликин фл. 400 мл;
- Физ р-р 400 фл. мл;
- Аскорбиновая кислота (С), амп;
- Бриллиантовый зеленый раствор спиртовой 1%, 2% во флаконе 10, 20 мл;
- Перекись водорода раствор 3% во фл 25 мл, 40 мл;
- Нитрофурал 1:5000 фл;
- Этанол раствор 70% (денатурированный);
- Хлоргексидин раствор 0,05% 100мл;
- Повидон-йод раствор 10% во флаконе 120мл;
- Мирамистин раствор 0,01%.
Другие виды лечения
Физиотерапия: после стихания острых явлений УВЧ, лампа соллюкс.
Хирургическое вмешательство
Эндодонтическое лечение, а при невозможности сохранения – удаление причинного зуба. Периостотомия на уровне причинного и соседних зубов.
Остеоперфорация тела челюсти [1]. При течении, осложненном абсцессами и флегмонами околочелюстных тканей – дренирование гнойника.
Операция: 76.99 Прочие манипуляции на костях и черепах.
Другие типы:
27.00 Дренаж области лица и дна полости рта
77.69 Локальное иссечение пораженного участка или ткани прочих костей
14.116 Операция кортикотомии
14.113 Разрез, вскрытие абсцесса
Профилактические мероприятия:
- профилактика осложнений: своевременное и полное лечение остеомиелита в острой стадии;
- первичная профилактика: санация полости рта, диспансерное наблюдение у стоматолога – осмотр каждые 6 месяцев.
Дальнейшее ведение: после выписки из стационара больные нетрудоспособны и их наблюдают в кабинете реабилитации до полного выздоровления.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- отсутствие признаков воспаления альвеолярного отростка;
- гранулирование и последующая эпителизация раны;
- нормализация температуры тела, результатов ОАК.
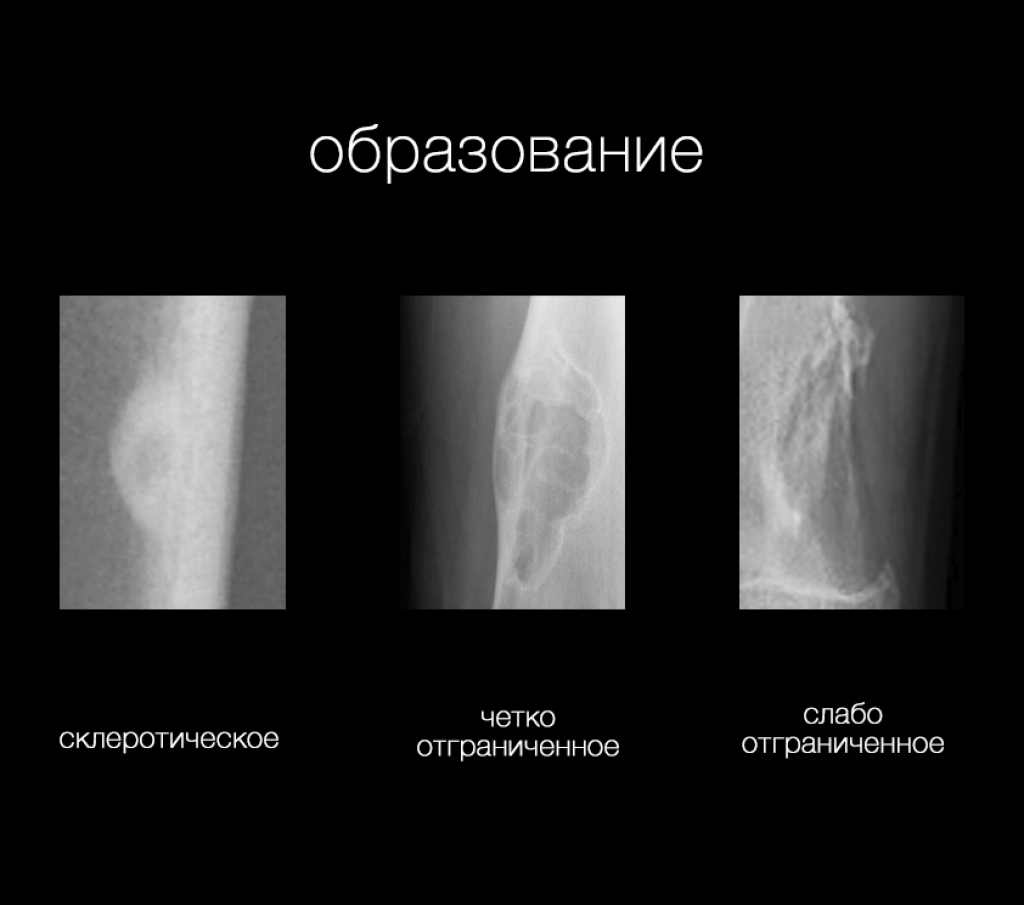
Важно понимать, что в дифференциальной диагностике опухолей костей рентгенография является модальностью выбора. КТ и МРТ полезны только в отдельных случаях.
Ключевыми моментами при анализе изображений с потенциальной опухолью кости являются:
- морфология образования на рентгеновском снимке
- склеротическое образование
- остеолитическое образование
- четко отграниченное
- слабо отграниченное
- возраст пациента
Одним из надежных индикаторов в разграничении доброкачественных и злокачественных образований и определении характера морфологии для остеолитических образований является переходная зона между образованием и прилежащей неизмененной костной тканью.
После определения характера поражения (склеротический или остеолитический [четко или слабо отграниченный]), необходимо ответить на вопрос: каков возраст пациента? Поскольку возраст является следующим ключевым моментом.
Далее необходимо отметить локализацию, наличие периостальной реакции, деструкции кортикального слоя, наличия кальцификации матрикса образования, и т. д.
Для разграничения остеолитических образований на слабо и четко отграниченные необходимо оценивать зону перехода между образованием и неизмененной костной тканью. Зона перехода является надежным индикатором в разграничении доброкачественных и злокачественных образований. Зона перехода оценивается только для остеолитических образований так как к склеротических образований переходная зона как правило узкая.
Узкая зона перехода дает четкие и резкие границы, она указывает на медленный рост образования. Склеротические контуры характерны для низкой активности.
Для пациентов старше 30 лет, а особенно старше 40 лет, в зависимости от других рентгенологических признаков в первую очередь в дифференциальном диагнозе необходимо рассматривать метастатическое поражение или плазмацитому (множественную миелому), как наиболее частые опухоли для данной возрастной группы. Метастазы в кости у пациентов младше 40 лет без известной первичной опухоли встречаются крайне редко. Однако при известной первичной опухоли (например нейробластоме, рабдомиосаркоме или ретинобластоме) метастазы включаются в дифференциальный диагноз даже у молодых пациентов.
Нечеткие границы и широкая зона перехода указывают на агрессивный рост и являются характерной чертой злокачественных опухолей костей. Однако при дифференциальном диагнозе необходимо помнит о двух опухолеподобных образованиях с аналогичными морфологическими чертами: эозинофильной гранулеме и инфекционной деструкции.
В зависимости от возраста и локализации опухоли и опухолеподобные образования костей в соответствии с соглашением ESSR от 2017 года можно разделить следующим образом [2]:
- младше 20 лет
- диафиз
- эозинофильная гранулема
- саркома Юинга
- лимфома
- остеоид-остеома
- фиброзная дисплазия
- адамантинома
- метафиз
- простая костная киста
- неоссифицирующая фиброма
- хондромиксоидная фиброма
- остеосаркома
- остеохондрома
- энхондрома
- аневризмальная костная киста
- эпифиз
- хондробластома
- инфекционная деструкция
- диафиз
- от 20 до 40 лет
- диафиз
- эозинофильная гранулема
- саркома Юинга
- лимфома
- остеоид-остеома
- фиброзная дисплазия
- адамантинома
- метафиз
- неоссифицирующая фиброма
- остеомиелит
- энхондрома
- остеохондрома
- эпифиз
- остеосаркома
- гигантоклеточная опухоль
- диафиз
- старше 40 лет
- диафиз
- метастазы
- миелома
- фиброзная дисплазия
- метафиз
- метастазы
- миелома
- лимфома
- остеохондрома
- эпифиз
- хондросаркома
- болезнь Педжета
- субхондральные кисты
- диафиз
Опухоли локализующиеся центрально в длинных трубчатых костях: простая костная киста, эозинофильная гранулема, фиброзная дисплазия, аневризмальная костная киста, энхондрома.
Остеоид-остеомы локализуются в кортикальном слое и должны дифференцироваться с остеомиелитом.
При остеохондроме кортикальный слой должен распространяться на "ножку". Остеосаркома может возникать из периоста.
О периостальных реакциях читайте в отдельной публикации.
Кортикальная деструкция или деструкция кортикальной пластинки является довольно частой находкой и не позволяет достоверно дифференцироваться доброкачественные и злокачественные образования.
Полная деструкция может встречаться как при высокозлокачественных опухолях, так и при локально агрессивных процессах таких как эозинофильная гранулема и остеомиелит. Более однородная деструкция кортикальной пластинки может указывать на доброкачественность или низкую степень злокачественности. Изъеденность эндоста кортикального слоя встречается при фиброзной дисплазии и хондросаркоме низкой степени злокачественности.
Вздутие является одним из видов кортикальной деструкции. При вздутии разрушение кортикального эндоста и формирование костной ткани снаружи опухоли происходят с одинаковой скоростью и приводят к расширению. "Неокортекс" может быть гладким или неровным, локальная неровность встречается при более агрессивных образованиях (напр. гигантоклеточная опухоль).
В группе злокачественных мелкоклетночных опухолей, включающих саркому Юинга, костную лимфому и мелкоклеточную остеосаркому, кортикальный слой при рентгенографии может выглядеть практически не измененным, поскольку опухоль распространяется инвазивно через Гаверсовы каналы. Данные опухоли как правило характеризуются наличием крупного мягкотканного компонента без видимой деструкции кости.
Наличие кальцинатов или минерализации может быть важным ключевым моментом в дифференциальной диагностике. Выделяют два типа минерализации матрикса: хондроидный матрикс в хрящевых опухолях (например энхондрома или хондросаркома) и остеоидный матрикс в костеобразующих опухолях (напр остеоид остеома и остеосаркома).
Кальцификаты в хондроидном матриксе описывают как "кольца и арки", "попкорн" или локальную исчерченность.
Минерализация в опухолях может принимать трабекулярный или облаковидный паттерны при доброкачественных костеобразующих опухолях или аморфный паттерн при слабо отграниченных образованиях (напр. при остеосаркоме). Необходимо помнить, что склероз может быть реактивным (напр. при саркоме Юинга или лимфоме).
Henk Jan van der Woude and Robin Smithuis, Bone tumor - Systematic approach and Differential diagnosis, radiologyassistant.nl
Lalam et al. ESSR Consensus Document for Detection, Characterization, and Referral Pathway for Tumors and Tumor like Lesions of Bone DOI: 10.1055/s-0037-1606130
Полный текст:
- Аннотация
- Об авторах
- Список литературы
- Cited By
Цель. Разработать математическую модель дифференциальной диагностики гематогенного остеомиелита и злокачественной опухоли костей.
Материал и методы. Проведен ретроспективный анализ данных о 127 больных, у которых проводилась дифференциальная диагностика между гематогенным остеомиелитом и злокачественными опухолями костей. Ретроспективные показатели валидности: чувствительность (Se) – 53,12 % (42,66–63,39 %), специфичность (Sp) – 70,97 % (51,96–85,78 %). Сведения о 96 больных, у которых впоследствии был диагностирован гематогенный остеомиелит, сравнивали с данными о 31 пациенте с морфологически подтвержденными злокачественными новообразованиями костной ткани. При этом применяли метод последовательного анализа.
Результаты. При изучении сведений о ретроспективной группе создана база данных, ставшая основой для разработки математической модели дифференциальной диагностики гематогенного остеомиелита и злокачественного поражения кости. Выявлены 13 прогностических критериев, каждый из которых определен в количественном эквиваленте. К таким критериям относились возраст пациента, его пол, данные о сопутствующих заболеваниях, сведения о локализации патологического процесса, результаты некоторых лабораторных исследований и др. Разработан алгоритм дифференциальной диагностики гематогенного остеомиелита и злокачественных новообразований кости.
Заключение. При проведении проспективного исследования (63 случая) испытана созданная математическая модель дифференциальной диагностики. Показатели валидности теста составили: чувствительность (Se) – 83,05 %, специфичность (Sp) – 86,67 %. Положительная прогностическая ценность теста (PPV) – 96,08 %, отрицательная прогностическая ценность теста (NPV) – 56,52 %. Диагностическая точность (Accuracy) – 83,78 %. Это позволило сократить сроки обследования и направить пациентов в специализированные стационары.
Ткаченко Александр Николаевич - доктор медицинских наук, профессор кафедры травматологии, ортопедии и военно-полевой хирургии.
194291, Санкт-Петербург, пр. Просвещения, д. 45
Нур Омар Фаруг - аспирант кафедры травматологии, ортопедии и военно-полевой хирургии.
194291, Санкт-Петербург, пр. Просвещения, д. 45
Корнеенков Алексей Александрович - доктор медицинских наук, профессор кафедры автоматизации управления медицинской службой с военно-медицинской статистикой.
194044, Санкт-Петербург, ул. Академика Лебедева, д. 6
Шарова Лидия Евгеньевна - доктор медицинских наук, профессор кафедры лучевой диагностики и лучевой терапии.
194291, Санкт-Петербург, пр. Просвещения, д. 45
Ицкович Ирина Эммануиловна - доктор медицинских наук, заведующая кафедрой лучевой диагностики и лучевой терапии.
194291, Санкт-Петербург, пр. Просвещения, д. 45
Кушнирчук Игорь Иосипович - кандидат медицинских наук, доцент кафедры автоматизации управления медицинской службой с военно-медицинской статистикой.
194044, Санкт-Петербург, ул. Академика Лебедева, д. 6
Черкасов Артур Юрьевич - ординатор кафедры травматологии, ортопедии и военно-полевой хирургии.
194291, Санкт-Петербург, пр. Просвещения, д. 45
1. Линник С. А., Ткаченко А. Н., Марковиченко Р. В. и др. Результаты применения разных видов замещения костных полостей при хирургическом лечении больных хроническим остео миелитом // Фундамент. исслед. 2012. № 7–1. С. 100–105.
2. Хайрулова М. Б. Комплексное лечение хронического гематогенного остеомиелита : автореф. дис. … кандидат медицинских наук / Марина Борисовна Хайрулова. СПб., 2012. 24 с.
3. Розова Л. В., Годовых Н. В. Сравнительная характеристика видового состава микроорганизмов при хроническом посттравматическом и гематогенном остеомиелите // Гений ортопедии. 2014. № 2. С. 56–59.
4. Damir D., Toader E., Creţu A. Correlational aspects of hematogenous osteomyelitis in children and adults // Rev. Med. Chir. Soc. Med. Nat. Iasi. 2011. Vol. 115, № 1. P. 269–276.
5. Кузнецова Е. И., Розова Л. В. Особенности врожденного иммунного ответа у больных с хроническим остеомиелитом в зависимости от микробного пейзажа // Международ. журн. приклад. и фундамент. исслед. 2015. № 7–2. С. 234–237.
6. Биохимические изменения в сыворотке крови больных хроническим гематогенным остеомиелитом / А. М. Магомедов, Л. В. Полищук, Т. А. Кузуб, Р. П. Баран // Вісник ортопедії, травматології та протезування. 2014. № 3. С. 17–20.
7. Shimose S., Sugita T., Kubo T. et al. Differential diagnosis between osteomyelitis and bone tumors // Acta Radiol. 2008. Vol. 49, № 8. P. 928–933.
8. Ntalos D., Hennes F., Spiro A. S. et al. Salmonellenosteomyelitis – eine seltene Differenzialdiagnose eines Knochentumors // Unfallchirurg. 2017. Vol. 120, № 6. Р. 527–530. Doi: 10.1007/s00113-016-0307-9.
9. Хачатрян Е. С., Мовчан К. Н., Ткаченко А. Н. и др. Выбор вида замещения костных полостей при лечении пациентов с хроническим остеомиелитом // Вестник хирургии. 2012. № 5. С. 51–53.

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Читайте также:

