Диференциальная диагностика рака и
Диагностика рака особенно трудна при злокачественном превращении язвы желудка. На рисунке мы уже схематически представляли те отделы желудка, которые, согласно эмпирическим данным, особенно предрасположены к развитию рака из язвы. В качестве типичной рентгенологической картины лимфосаркомы желудка описано диффузное утолщение всей его стенки.
Большинство лимфосарком диагностируется как рак желудка.
Подозрительным на злокачественное новообразование рентгенологическим признаком является также так называемый открытый угол желудка у больного в положении стоя. В норме угол, образуемый желудком, острый; если этот угол открыт, т. е. имеется прямой угол, возникает сильное подозрение на рак, даже если еще не выявлены другие типичные признаки. Этот простой симптом поможет раннему распознаванию многих случаев рака желудка.
Некоторые указания дает также локализация. Из 157 собственных наблюдений рака желудка он распределялся следующим образом: препилоричеекий отдел — у 70 больных, антральный — у 17, малая кривизна—у 23, большая кривизна — у 10, кардия —у 18, диффузный рак — у 9 больных.
Таким образом, изменения в препилорическом отделе наиболее подозрительны.
Париетография (томограмма после наложения пневмоперитонеума и раздувания желудка с помощью шипучего порошка) позволяет получить безупречное изображение карциноматозного утолщения стенки желудка и способствует прежде всего Определению распространенности процесса (Porcher, Stoessel).

Дифференциация между язвой и раком желудка имеет настолько важное значение, что целесообразно подытожить все соображения, которые должен учитывать врач у каждого больного.
Анамнез: периодичность говорит в пользу язвы, но не исключает возможность рака (язва—рак!). Первичное возникновение язвы у больного старше 50 лет подозрительно на злокачественное новообразование.
Данные физического исследования и общие симптомы (анемия, похудание, ускоренная РОЭ) в ранних стадиях не имеют решающего значения.
Важнейшие, но не всегда решающие указания дает рентгенологическое исследование.
Локализация: язвы большой кривизны подозрительны скорее на злокачественное новообразование, а на малой кривизне чаще бывают доброкачественные язвы. Множественные язвы обычно доброкачественны.
Анацидность весьма подозрительна на рак.
Гастроскопия и цитологическое исследования желудочного содержимого ценны лишь в руках опытного исследователя.
Доброкачественная язва после строгого консервативного лечения (покой, питание через каждые 2 часа, щелочи и седативные средства) рентгенологически обнаруживает через 2—3 недели тенденцию к обратному развитию, злокачественное новообразование почти всегда остается без. изменений.
При рентгенологическом выявлении язвы двенадцатиперстной кишки стараются получить изображение язвенной ниши, что лучше всего удается при исследовании в первом косом положении, так как дуоденальные язвы наблюдаются почти исключительно на передней и задней стенках.
Для выявления ниши необходимо обеспечить достаточное заполнение луковицы контрастной массой. Иногда приходится довольствоваться выявлением остаточного пятна. Рентгенологически при язве двенадцатиперстной кишки рубцовые изменения лучше выявляются, чем в желудке. Они выражаются в деформациях луковицы, которые в зависимости от степени лучше выступают или при более тугом или при более слабом заполнении. Деформации луковицы в зависимости от их вида при просвечивании в первом косом положении обозначают как формы трилистника или бабочки.
В зависимости от расположения язвы и степени рубцового сморщивания наблюдаются различные характерные рентгенологические картины язвы двенадцатиперстной кишки (Hafter). Если рубцовые изменения наступают на высоте изъязвления, перед сужением в области рецессуса происходит образование так называемого кармана. Язвы, расположенные ниже луковицы, встречаются редко, их клиническая симптоматика соответствует классической дуоденальной язве, однако эти язвы в 2 раза чаще осложняются кровотечениями(Ramsdell и сотрудники).
Чтобы диагностировать рак легких необходимо провести медицинское обследование. Весь перечень процедур состоит из нескольких пунктов:
- осмотр врача;
- анализы крови: общеклинический, биохимический;
- изучение площади поражения легочного органа (бронхоскопия);
- удаление части опухолевой ткани (биопсия);
- анализ удаленного участка опухоли (морфологическое, иммунологическое);
- лучевая терапия;
- иммунофенотипирование (проточная цитометрия), цитогенетические и молекулярно-генетические исследования.
Как диагностировать рак легких на ранних стадиях
Очень часто воспаление органов дыхания диагностируется в первую очередь, не подозревая о более серьезном заболевании. Только применяя полный осмотр, можно обнаружить онкологическое поражение этих органов.
Основная процедура при диагностики рака легких — рентгенодиагностика. Такая онкологическая болезнь очень тяжело диагностируется, потому что симптомы похожи на другие воспаления. Поэтому рентгеновская проверка состоит из нескольких этапов. Сначала идет многоосевая рентгеноскопия, при которой используются функциональные пробы. Следующим этапом является рентгенограмма. Ее делают на двух разных проекционных направлениях.
Метод ранней диагностики рака легкого – компьютерная томография
Томография позволяет определить нездоровое состояние на первичной стадии. При помощи компьютерного оборудования это делается без существенных трудностей. При проведении среза КТ получают изображение объемного вида, потому что снимок происходит с разных ракурсов. Современные технологии позволяют получить только черно-белое изображение. Но это не мешает увидеть наличие онкологии пораженного органа. Процедурное время составляет максимум 30 минут.
Такой вид диагностики рака легкого не оказывает вредного воздействия на организм, поэтому он вполне безопасен. Количество рентгеновских лучей очень низкое. Медицинский работник и больной не получают вредного воздействия с их стороны. Единственное условие – не принимать пищу за четыре часа до проведения томографии.
Чтобы диагноз онкологии органов дыхания был более точным, человеку вводят внутрь специальный красящий материал. При попадании его в организм, снимок получается более четким и опухоль обнаружить проще.
Дифференциальная диагностика рака легкого
Диф. диагностика рака легкого – карциномы сопровождается некоторыми проблемами из-за того, что протекает болезнь с неспецифическими воспалениями. Только получив все данные после медосмотра, можно поставить истинный диагноз. Этот способ позволяет разграничить карциному с другими видами заболеваний (туберкулез, абсцесс органов дыхания, эхиноккоз, кисты)
Анализ проводят по отобранной у пациента мокроте. Взяв образец один раз, тяжело поставить настоящий диагноз, потому что онкологическая болезнь может протекать наряду с другими заболеваниями. Для более точного определения нарушений в организме, мокроту берут около пяти раз.
Другой вариант определения поражения организма – бронхоаспирационная биопсия. Точность составляет 95%. В бронхи вводят трубку из резинового материала. Содержимое выводят при помощи шприца путем отсасывания. После получения образца под микроскопом проводят осматривание мазков. Данный способ диагностирования легочного рака используют в тех случаях, когда невозможно взять мокроту из-за ее отсутствия. Если протекание нездорового состояния идет наряду с другими воспалительными процессами, этот метод точно указывает на вид протекающей болезни.
Когда все существующие варианты обнаружения заболевания испробованы, но онкология так и не подтвердилась, врачи применяют диагностическую торакотомию. Торакальные хирурги всего мира применяют этот способ распознавания карциномы, для пациента данная процедура не несет риска, она достаточно безопасна. После проведения торакотомии диагноз устанавливается окончательный. Если получают подтверждение онкологии, врачи принимают решение о возможности проведения операции радикального плана.
![]()
Рак легких![]()
Доброкачественные опухоли легких![]()
Опухоль легких![]()
Симптомы рака легких![]()
Химиотерапия при раке легких![]()
Рак легких 1 стадии![]()
Рак легких 2 степени![]()
Рак легких 3 стадии![]()
Рак легких 4 стадии![]()
Мелкоклеточный рак легкого![]()
Народные средства от рака лёгких![]()
Периферический рак легкого![]()
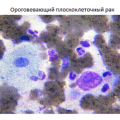
Плоскоклеточный рак легкого
Дифференциальная диагностика рака легкого часто затруднительна ввиду сопутствующих раку неспецифических и специфических воспалительных заболеваний легкого. Основываясь на комплексе диагностических данных, ставят правильный диагноз. Чаще всего приходится дифференцировать рак легкого с хронической пневмонией, абсцессом легкого, туберкулезом, эхинококкозом и кистой легкого.
Современная лечебная тактика при раке лёгкого
Общепринятыми методами лечения больных НМРЛ сегодня являются хирургический, лучевой, лекарственный и их комбинации.
Хирургический метод лечения НМРЛ остаётся до сих пор единственно радикальным.
Именно поэтому, прежде всего, рассматривается вопрос о его использовании, и при отсутствии общеизвестных противопоказаний к операции, связанных с распространенностью опухоли или сниженными функциональными резервами, предпочтение отдается хирургическому методу. Онкологически адекватными являются операции в объеме пневмонэктомии и лобэктомии с систематической медиастинальной ипсилатеральной лимфодиссекцией (полноценное, выполняемое всегда удаление клетчатки с лимфатическими узлами переднего, заднего, верхнего и нижнего средостения на стороне поражения независимо от локализации опухоли в легком и размеров лимфоузлов), позволяющей повысить радикальность хирургического вмешательства, а также объективизирующей распространенность опухолевого процесса. В силу необходимости соблюдения радикализма эти операции могут дополняться резекцией соседних органов при их поражении (грудной стенки, диафрагмы, крупных сосудов верхней полой вены, легочной артерии, аорты и ее ветвей, предсердия, перикарда, бифуркации трахеи, пищевода и т.д.)
Лучевая терапия НМРЛ проводится по радикальной (СОД не менее 60 Гр) или паллиативной программам. Радикальная лучевая терапия операбельных опухолей является альтернативой хирургическому лечению при отказе от операции из-за сниженных функциональных резервов или других причин. Роль паллиативной лучевой терапии сводится к облегчению клинических проявлений опухоли. Использование лучевой терапии как с неоадъювантной, так и с адъювантной целями является предметом клинических исследований.
Химиотерапия — целесообразность ее использования (из-за низкой чувствительности опухоли к цитостатикам.) в лечении НМРЛ сегодня уже не является предметом дискуссий. Внедрение в клиническую практику препаратов платины (цисплатин, карбоплатин), этопозида, таксанов, винкаалкалоидов, гемцитабина, иринотекана изменили возможности лекарственного лечения как местнораспространённых, так и распространенных форм НМРЛ. Сегодня активно изучаются вопросы комбинированного лечения с использованием предоперационной и послеоперационной химиотерапии.
Мелкоклеточный рак — своеобразная форма рака легкого, существенно отличающаяся по своим биологическим характеристикам от прочих форм, объединяемых термином немелкоклеточный рак легкого (НМРЛ).
Биологические особенности МРЛ определяют быстрый рост и раннюю генерализацию опухоли, обладающей в тоже время высокой по сравнению с НМРЛ чувствительностью к цитостатикам и лучевой терапии.
Даже при ранних стадиях МРЛ химиотерапия является обязательным компонентом комплексного лечения.
Лечение распространенных форм МРЛ основано на применении химиотерапии и лучевого лечения.
Современные схемы лекарственного лечения базируются на применении препаратов платины, гемзара, этопозида, таксанов, новельбина и др. в различных комбинациях.
При противопоказаниях к проведению операции или же в тех случаях, когда после проведенной операции нет 100 процентной гарантии в полном излечении, в условиях нашего санатория проводится методика биоэлектроканцерной терапии, который значительно увеличивает эффективность лечения. Во многих случаях благодаря применению данного метода лечения, удается достичь полного рассасывания злокачественной опухоли. Когда не удается достичь полного рассасывания, во многих случаях нам все же удается, значительно улучшить состояние больных, в виде уменьшения болей, а в некоторых случаях полного прекращения болевого синдрома, увеличения массы тела и улучшения аппетита. К сожалению, многие пациенты обращаются слишком поздно, когда уже они, из-за выраженной слабости, практически прикованы к постели или имеют множественные метастазы. В настоящее время, у больных со злокачественными заболеваниями, появилась надежда на выздоровление даже в тех случаях, когда операция уже противопоказано, или не дала должного результата.
Проведение биоэлектроканцерной терапии противопоказано:
· Наличие искусственного водителя ритма;
· Наличие инородных металлических тел на местах наложения электродов;
· Наличие заболеваний кожи на местах наложения электродов;
· Метастазы или первичная опухоль головного мозга;
· Метастазы или первичная опухоль спинного мозга;
· Метастазы в кости или первичная опухоль кости.
Список использованной литературы
1. Онкология. Учебник для медицинских ВУЗов. / Под ред. Чиссова В.И., Дарьяловой С.Л. М.: ГЭОТАР-Медиа, - 2007.
2. Клиническая онкопульмонология. Трахтенберг А.Х., Чиссов В.И. ГЭОТАР-МЕДИЦИНА, - 2000.
Дата добавления: 2018-02-15 ; просмотров: 505 ;

- Раннее выявление рака легких
- Кто находится в группе риска?
- Как распознать рак легких на ранней стадии?
- На что стоит обратить внимание?
- Дифференциальная диагностика онкологии органов дыхательной системы
- Рентген
- Компьютерная томография (КТ)
- Бронхоскопическая диагностика
- Спиральная компьютерная томография
- Магнитно резонансная томография (МРТ)
- Позитронно-эмиссионная томография (ПЭТ)
- Морфологический анализ мокроты
- Онкомаркеры при раке легких
- Биопсия легкого
- Расшифровка анализов биопсии
Раннее выявление рака легких
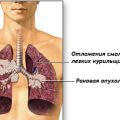
Легочная онкология уже многие годы является одним из самых распространенных злокачественных новообразований в мире. Основной (но, к сожалению, не единственный) фактор развития рака легких – курение. Именно с ним связано подавляющее большинство случаев развития онкологических заболеваний легких, бронхов и трахеи. Курение увеличивает риск развития рака легких более чем на 17% у мужчин и почти на 12% у женщин. Так же в группу риска входят пассивные курильщики - у них вероятность развития легочной онкологии так же увеличена. Среди некурящих эти показатели составляют менее 2%.
К сожалению, большинство людей, находящихся в группе риска попросту не знают, как выявить это заболевание на ранних стадиях. Именно из-за этого к врачам за помощью обращаются, когда уже симптомы сильно выражены и развитие опухоли зашло далеко. Поэтому очень важно знать опасные симптомы, чтобы вовремя распознать болезнь и начать незамедлительное лечение.
Риск возникновения легочной онкологии зависит от очень многих факторов. Но все же можно выделить основные группы риска:
Курильщики (и активные, и пассивные);
Люди, у близких родственников которых, ранее уже было диагностировано это заболевание;
Люди, взаимодействующие с канцерогенными веществами и радиацией;
Люди, имеющие хронические заболевания легких и бронхов.
Все же не стоит, обнаружив соответствие по одному или нескольким пунктам, бить тревогу и выставлять себе диагноз. Присутствие этих факторов означает лишь то, что вы попадаете в группу людей с повышенной вероятностью возникновения онкологического заболевания, поэтому в обязательном порядке нужно внимательно относиться к своему здоровью.
На начальных стадиях это заболевание распознать не так просто, потому что его симптоматику многие люди не воспринимают как что-то серьезное, часто путают с другими болезнями или вовсе не обращают внимания. Симптомы зачастую похожи на те, что проявляются при бронхиальной астме, воспалении легких и других.
На сегодняшний день самым эффективным способом определения рака легких является КТ (компьютерная томография). Это дорогостоящая процедура, но она же — самый безопасный и действенный метод. Но и рентген-скрининг направлен на своевременное выявление некоторых заболеваний дыхательной системы, очень важно проходить ежегодное обследование, особенно нельзя пренебрегать прохождением флюорографии людям, находящимся в группе риска.

Кашель. Кашель всегда сопровождает рак легких на ранней стадии. Это основной симптом, присутствующий всегда. На начальной стадии наблюдается сухой редкий кашель, не обусловленный каким-либо провоцирующим фактором. С развитием болезни он переходит в частый и изнуряющий. Сопровождается мокротой желто-зеленого цвета. Также при кашле могут быть кровяные выделения, но чаще всего это уже на более поздних стадиях.
Боль в грудной клетке. Очень часто этот симптом принимают за проявление межреберной невралгии. Неэффективность обезболивающей и противовоспалительной терапии, а также навязчивый характер болей, говорит об онкологическом процессе.
Стойкое повышение температуры тела. Повышение температуры, не связанное с простудой или чем-то еще – еще один симптом, на который нужно обратить внимание, так же как и на общее недомогание.
Снижение жизненного тонуса. Снижение работоспособности, быстрая утомляемость, чувство постоянной усталости и апатия зачастую сопровождают онкозаболевания. Так же возможна мышечная слабость, которую путают с усталостью и переутомлением.
Трудности с дыханием. На ранней стадии заболевания затрудняется процесс дыхания и к этому симптому очень важно прислушаться. На начальных стадиях человеку приходится прилагать массу усилий, чтобы полноценно дышать. Еще наблюдается одышка и свистящее дыхание.
Если вы находитесь в группе риска, то ежегодная диагностика должна стать полезной привычкой. А при обнаружении симптомов, своевременное обращение за врачебной помощью может сохранить здоровье и жизнь.
Дифференциальная диагностика онкологии органов дыхательной системы
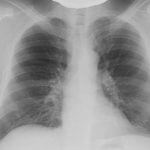
Базой для констатации наличия новообразования в легких является рентгеновский снимок. Увидеть аномальный участок в легком - задача простая, установить старт того же процесса на первых этапах, довольно сложно. Причина состоит в том, что при первом визите к специалисту пациент описывает симптоматическую картину, присущую многим заболеваниям дыхательной системы. Рентген может четко определить наличие патологического процесса, что и послужит поводом для последующего обследования. При такой методике акцент делается на размерах опухоли и ее составе.
Главная проблема дифференциальной диагностики - определить характер новообразования, поэтому изучение образцов ткани имеет огромное значение для постановки точного диагноза.
Сложность при диагностике онкологии представляет гнойное воспаление тканей с их расплавлением и образованием гнойной полости. Чтобы точно поставить диагноз, нужно основываться на клинических признаках патологического процесса.
Дифференциальная диагностика онкологии легкого может не выявлять патологию на первых стадиях развития, если есть киста. Дополнительно часто используют ультразвук и томографию.

Можно ли с помощью флюорографии определить наличие новообразования? Конечно, патология визуализируется, но просто заметить его недостаточно, необходимо еще распознать.
Флюорографию делают 2 способами:
Прямой (пациент становится спиной к аппарату).
Боковой (пациент становится боком к аппарату).
На рентгенографии, человек незначительно облучается.
Рентгеновский снимок помогает установить наличие аномальных зон, но не узнать характер новообразования. Сходно с онкологией на снимке выглядят образование отложений солей кальция в мягких тканях или органах, доброкачественные опухоли.
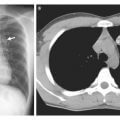
КТ можно делать для многих частей тела. Как диагностировать онкологию легких с помощью КТ? Процедура выявит не только новообразование, но и обширность метастазирования. По своей сути напоминает рентген: компьютер делает большое количество снимков тела с помощью кольцевидного рентгеновского аппарата. Съемка производится с разных углов. Главное преимущество КТ перед стандартной рентгенографией - по результатам можно оценить всю обширность поражения тканей раковыми клетками.
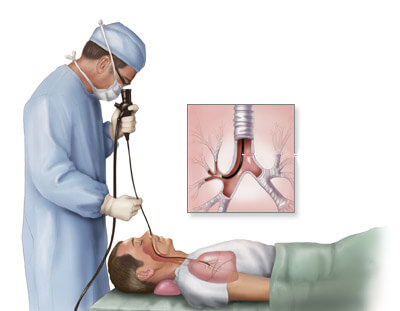
Внешний осмотр дыхательных путей, при котором оборудованием служит тонкий зонд из оптоволокна. Его вставляют через носовую или ротовую полость, и специалист имеет возможность продвигаться по всей дыхательной системе. Считается основной методикой диагностирования онкологии в легких. Достоинство методики состоит в том, что с его помощью можно изучить, как выглядит новообразование внутри, провести исследования всех главных дыхательных путей. С помощью бронхоскопии можно провести морфологически подтвердить диагноз, изучить структуру злокачественного новообразования.
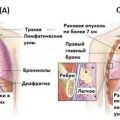
Прямые признаки онкологии в легком:
Бугристость, опухолевидные и папилломатозные разрастания разных размеров и окраса.
Скопление клеточных элементов с примесью крови и лимфы.
Гладкие, блестящие, бугристые, шершавые возвышения.
Сужается просвет бронха эксцентрического или концентрического характера с ригидностью стенок.
Шпора бифуркации трахеи визуально сплющена, по форме напоминает сельдь.
Увеличение плотности стенок бронхов.
Смещение начал сегментарных бронхов.
Изменение формы и размеров, разрушение клеток гребня межсегментарной и субсегментарной шпоры.
Нечеткое изображение хрящевых колец. Кровоточащая, рыхлая, отечная слизистая оболочка с локальным переполнением кровью сосудов.

В качестве оборудования используется особенная разновидность КТ-сканера. СКТ показала себя, как самый эффективный способ констатировать наличие аномальных клеток у курильщиков, или бросивших пагубную привычку. Метод сверхчувствительный, что является его главным недостатком. Установлено, что у 20% исследуемых спиральная КТ фиксирует новообразования в легких, которые требуют последующего изучения, но в 90 % случаев это не онкология. На сегодняшний день еще идет оценка результативности метода, и целесообразности его использования.
С помощью МРТ можно точно определить локализацию патологии. Такой способ основывается на магнетизме, что в комплексе с компьютером дает возможность тщательно изучить состояние здоровья пациента. МРТ схожа с КТ, так как пациента помещают на кушетку внутри МРТ-сканера. Одно из главных преимуществ такого способа диагностики - на человек не подвергается облучению.
По итогу исследования специалист получает снимки с высоким разрешением, где детально можно рассмотреть незначительные изменения в структуре органа. МРТ нельзя использовать, если у пациента есть имплант из металла, водитель сердечного ритма, другие элементы не природного происхождения, установленные хирургическим путем.
Диагностика с помощью ПЭТ основывается на действии радиоактивных элементов с коротким периодом полураспада, создающих изображение органа. Если КТ и МРТ дают представление об анатомическом строении органа, ПЭТ оценивает процессы метаболизма и функционирование тканей. Методика позволяет оценить интенсивность развития и идентифицировать вид раковых клеток внутри конкретного новообразования.
Человек во время процедуры облучается аналогично 2 рентгеновским снимкам, поэтому используется препарат, содержащий радиоактивные элементы с коротким периодом полураспада. Вещество концентрируется, и начинает выделять позитроны. Когда позитроны сталкиваются с электронами, происходит реакция с образованием гамма-излучения. Аппарат ловит эти излучения, фиксирует локацию, где накапливается препарат. Найти опухоль можно и за счет реакции препарата с глюкозой. Углеводы - главный источник энергии в организме, поэтому растущая опухоль активно их использует. Если в организме есть место, где большая концентрация глюкозы, можно предположить, что это злокачественное новообразование.
ПЭТ можно использовать в комплексе с КТ, в методике диагностики под общим названием ПЭТ-КТ. Такой способ намного эффективнее в определении стадии развития патологии.
Как диагностируется рак на начальной стадии? Простой метод диагностики - микроскопическое изучение состава мокроты. ЦИ будет эффективным, если новообразование локализуется в центральном отделе, при этом затрагиваются дыхательные пути. Это самый лояльный по стоимости метод, но его ценность не слишком высока. Даже если патологический процесс есть, аномальные клетки не всегда входят в состав мокроты. Плюс - нормальные клетки, могут преображаться, если в организме идет воспалительный процесс или повреждена их структура.
Онкологические указатели или онкомаркеры – это особые вещества, появляющиеся в процессе развития ракового заболевания. Их существует довольно большое количество, при чем все они разные. Однако, зачастую это либо белок, либо его производные. Обнаружить подобные указатели можно при проведении анализа крови или мочи больного онкозаболеванием. Согласно теоретическим утверждениям именно онкомаркеры служат ответом на вопрос о наличии онкологических патологий в организме. Но как показывает практика, такой метод срабатывает далеко не всегда.
Точность результатов полученных от применения указателей напрямую зависит от:
Специфичность указателя плотно связывается с самым раковым заболевание, поэтому он поможет установить присутствие онкологических формирований, а не указать на разновидность.
Касательно чувствительности, то это позволяет найти заболевание и указать на уровень его развития. Если чувствительность маркера находиться на низком уровне, то можно предположить наличие онкологических формирований в организме человека. Само присутствие маркера уже утверждает присутствие заболевания.
Многие раковые формирования дыхательных органов являются гетерогенными по своей гистологии. Европейская группа по онкомаркерам (EGTM) советует для процедуры диагностирования и контроля использовать указатели онкологического заболевания легких. Такие маркеры рекомендуются для диагностирования больных, которые получили определенное лечение или перенесли оперативное вмешательство на органах дыхания.
Процедура, во время которой специалист берет образец аномального участка для последующего микроскопического изучения. Биопсия позволит исключить или подтвердить наличие новообразования. Биопсии предшествуют исследования посредством рентгеновского излучения и КТ. Методика проводится 4 способами. Делая выбор методики, врач отталкивается от состояния больного и зоны проведения исследования.
Чтобы подготовится к биопсии необходимо:
Не пить и не есть на протяжении 6-12 часов.
Не принимать нестероидные противовоспалительные препараты.
Дифференциальную диагностику приходится проводить с острыми и хроническими воспалительными процессами, абсцессами, туберкулёзом лёгких, другими шаровидными образованиями (доброкачественные опухоли – внебронхиальные, эхинококковые кисты, ретенционные кисты, туберкуломы).
Абсцесс лёгкого до прорыва в бронх приходится дифференцировать от периферического рака без распада (редко). Но иногда абсцесс лёгкого напоминает периферический рак. Отличие: до прорыва в бронх абсцесс даёт однородную тень овальной или округлой формы. Нечёткие контуры тени (при остром абсцессе), при периферическом раке тень неоднородная, контуры бугристые, более или менее чёткие, клиники нет. При абсцессе – анамнез, соответствующая клиническая картина. Динамика при абсцессе под влиянием лечения.
Прорвавшийся абсцесс лёгкого с периферическим раком с распадом. Для дифференциальной диагностики имеет значение характер наружной и внутренней стенок полости, толщина стенок полости, состояние окружающей лёгочной ткани.
При периферическом раке — бугристость контуров самого образования, просветление в центре имеют неправильную форму, стенка толстая или неравномерной толщины, окружающая лёгочная ткань не изменена или изменена мало. При абсцессе лёгкого вначале после прорыва в бронх, пока не отторгнуты некротические массы, внутренняя стенка полости может быть неровной, как и при периферическом раке, но она быстро очищается и внутренняя стенка становится ровной – это характерно для абсцесса лёгкого. Нередко при абсцессе и наружная стенка ровная, т.е. для абсцесса характерна быстрая динамика под влиянием лечения (быстрая динамика картины полости) и в конечном итоге равномерная толщина стенки. Что касается горизонтального уровня жидкости, то он может быть и при периферическом раке, при неясности – биопсия.
Инфильтративный туберкулёз в фазе распада и периферический рак с распадом. При туберкулёзе полость с довольно чёткими внутренними и наружными контурами, очаги отсева рядом с инфильтратом или в других участках лёгких, данные бактериологического исследования.
При инфильтративном туберкулёзе без распада (если он в виде узла) – туберкулёзный фон, верхняя доля, динамика при лечении, туберкулёзные палочки.
С шаровидной формой хронической пневмонии
Иногда невозможно отличить от рака. При шаровидной пневмонии неправильно-округлая форма тени наблюдается только в одной проекции, в другой проекции они принимают форму треугольника или менее округлую форму. Периферический рак в обеих проекциях сохраняет более или менее правильную шаровидную форму.
Структура тени при хронической пневмонии неоднородная (как и при периферическом раке), на фоне её могут определяться множественные мелкие полости распада неправильной формы, полости располагаются не в центре, а эксцентрично. Наружные контуры при шаровидной пневмонии нечёткие и неровные, может быть лучистость контуров, как и при ПР. Эта неровность и лучистость обусловлена фиброзными тяжами, но тяжи грубые, так как окружающая лёгочная ткань склеротически изменена. Иногда даже наблюдается и бугристость контуров, как при периферическом раке.
Наружные контуры тени у периферического рака более чёткие. На фоне ракового узла нет просвета бронха. При бронхографии раковая полость распада не контрастируется, при хронической пневмонии контрастируется.
Шаровидные пневмонии чаще инфарктного гнезда, тромбоэмболического характера. Если есть серьёзные основания думать о пневмонии, то можно лечить 30 – 40 дней, а если нет динамики, то необходимо бронхологическое обследование.
С острой пневмонией. Клиника, быстрая динамика, быстрое уменьшение и увеличение. Доброкачественные внутрилёгочные (внебронхиальные) опухоли.
Среди доброкачественных опухолей преобладают гамартохондромы, реже аденомы. Аденомы выглядят как гамартохондромы, без обызвествления. Доброкачественные опухоли отличаются от периферического рака следующими признаками. Чаще они были одиночны. Правильная форма – шаровидная или овоидная, грушевидная. Контуры чёткие — ровные или волнистые. Структура однородная, может быть известь при гамартомах. Нет распада. Отсутствуют изменения плевры и в лёгких, лёгочный рисунок вокруг нормальный. Нет дорожки, нет л/узлов. Нет увеличения или медленное увеличение. Если нет уверенности, что это малый рак или доброкачественная опухоль, то лучше не ждать, а оперировать.
С туберкуломой
Туберкуломы – это свежие инфильтраты или казеоз с капсулой. Туберкулома никогда не бывает в передних сегментах (3, 4, 5) или бывает редко. При периферическом раке локализация любая. В большинстве случаев туберкуломы имели (на операциях) неправильно-округлую форму. Неровные, волнистые контуры. В 27 % они сочетались с зубчатостью. Преобладают чёткость и нечёткость контуров. В 96 % случаев структура туберкулом была неоднородная из-за наличия казеоза, деструкции, фиброза, извести.
Обызвествление туберкуломы может быть беспорядочным, скорлупообразным, возможно в центре и по периферии. Полость распада может быть центральной, но чаще по периферии (эксцентрично), там, где идёт дренирующий бронх.
Рак, как правило, не обызвествляется, но опухоль может развиваться на месте старых туберкулёзных очагов, тогда можем увидеть обызвествления, но это исключительно редко. Очаги обызвествления могут быть также вокруг туберкуломы, но этот признак не нужно очень оценивать, так как рак часто встречается на фоне старого туберкулёза, как уже говорилось. Дорожка при туберкулезе грубая. Выражен деформирующий бронхит.
Ретенционные кисты
Они имеют воспалительный генез и относятся к хроническим лёгочным заболеваниям. Это осложнения туберкулеза или воспалительного процесса. В большинстве случаев протекает бессимптомно.
Ретенционная киста – это расширенные бронхи, проксимальный отрезок которых облитерирован, склерозирован, периферические отделы бронхов заполнены жидкостью (слизь с примесью крови). Если бронх не облитерирован, а резко сужен, то образуется воздушная киста.
Форма ретенционной кисты зависит от уровня облитерации бронха, количества жидкости, состояния окружающей лёгочной ткани и бывает округлой, веретенообразной, с пальцеобразными выступами. Небольшой размер ретенционной кисты всегда совпадает с направлением бронхиальных ветвей данного участка лёгкого. Контуры чёткие, волнистые. Структура однородная и неоднородная, нередко фиброз в окружающей лёгочной ткани.
Периферический рак и ограниченный фиброз.
Без данных анамнеза их различать трудно. Важна динамика процесса, предыущие исследования. Контроль над лечением острой пневмонии для выявления рубцовых изменений.
Читайте также: