Что такое трофобластическая опухоль симптомы

- Что такое трофобластическая болезнь
- Причины развития патологии
- Признаки заболевания
- Диагностика патологии
- Лечение трофобластической болезни
- Прогноз
Что такое трофобластическая болезнь
Патология развивается при наличии аномалий трофобласта – элемента тканей плодного яйца. Ворсины хориона разрастаются, начинается усиленное деление клеток плацентарного ложа. Обычно процесс приводит к смерти плода. В ряде случаев беременность удается сохранить, но тогда начинаются преждевременные роды. Ребенок появляется на свет с серьезными пороками развития и чаще всего погибает.
Выделяют несколько разновидностей трофобластической болезни:
- Пузырный занос. Составляет более 70% случаев патологии. Характеризуется трансформацией ворсин наружной зародышевой оболочки в пузыри, наполненные жидкостью. Занос бывает полным, при котором эмбрион отсутствует, и неполным, когда части его тканей есть в матке. Также выделяют инвазивный пузырной занос, который является злокачественным. Характеризуется разрастанием трофобласта, при этом ворсины хориона сохраняют структуру. Он может давать метастазы.
- Хорионкарцинома. Злокачественная опухоль, состоящая из трансформированных эпителиальных клеток хориона, трофобласта и зародышевых клеток. Болезнь быстро дает метастазы и распространяется по всему организму. Она вызывает серьезные поражения плода, которые приводят к выкидышу или замиранию беременности.
- Эпителиоидно одноклеточная трофобластическая опухоль. Наиболее редкая трофобластическая опухоль. Формируется из скопления аномальных трофобластов. Вызывает обширный некроз окружающих тканей. Дает метастазы по всему организму вплоть до головного мозга.
- Трофобластическая опухоль плацентарного ложа. Некоторые ученые относят ее к разновидностям хорионкарциномы. Концентрируется в области плацентарной площадки. Отдаленные метастазы дает на поздних этапах.
Каждая из этих разновидностей обладает определенными симптомами. Методы терапии будут различаться.
В гинекологии выделяют 4 стадии поражения:
- Новообразование не выходит за пределы матки.
- Распространение патологических клеток на придатки и влагалище.
- Выход опухоли на границы гениталий.
- Метастазирование на другие органы: почки, печень, легкие, головной мозг.
Симптоматика, методы лечения и прогноз на каждой стадии отличаются.
Причины развития патологии
Точные причины болезни не установлены. Существует несколько теорий ее возникновения. Некоторые ученые считают, что виной всему перенесенные вирусные инфекции. Другие склоняются к тому, что проблема заключается в излишней активности ферментов, дефиците белка и ослабленном иммунитете.
Сторонники вирусной теории говорят, что клетки вируса, например, гриппа, вызывают мутацию яйцеклетки. Эмбрион погибает, а патогенные ткани разрастаются. Некоторые считают, что гормоны эстроген, прогестерон и хориогонадотропин, уровень которых растет при беременности, иногда имеют выраженное иммунодепрессивное действие. Женский организм воспринимает плодное яйцо как инородное тело. В этом случае случается выкидыш. Если иммунный ответ слабый, формируется пузырный занос.
Не менее распространенным является мнение о том, что виной всему фермент гиалуронидаза, разрушающий стенки сосудов. В подтверждение тому выступают результаты анализов больных: при пузырном заносе уровень фермента в 7 раз превышает норму, а при злокачественных новообразованиях – в 15 раз. Также популярна теория о том, что при дефиците протеинов в организме матери хромосомы мутируют. Зародыш становится неполноценным, а его клетки вызывают рост новообразований.
Спровоцировать развитие патологии могут следующие факторы:
- перенесенные аборты, выкидыши, роды;
- внематочная беременность;
- позднее половое созревание;
- трофобластическая болезнь в анамнезе;
- интоксикация;
- прием некоторых препаратов, алкоголя и наркотиков во время беременности;
- диагностированное воспаление внутреннего слоя матки.
Доказано, что эта гестационная патология поражает женщин старше 40 лет в 5 раз чаще. У представительниц западных народов риск заболеть меньше, чем у выходцев с Востока.
Признаки заболевания
При возникновении трофобластической болезни в 90% случаев возникает влагалищное кровотечение. Вместе с кровью выделяются пузырьки. Обильные кровопотери приводят к анемии. Присутствуют отеки, слабость и общее недомогание, боли в животе. При осложнениях появляются следующие симптомы:
- артериальная гипертензия;
- сильный токсикоз с неукротимой рвотой;
- тахикардия;
- повышение температуры тела;
- патологические выделения из сосков.
Если опухоль дает метастазы в легкие, возникает кашель и выделяется мокрота с прожилками крови. При поражении головного мозга ухудшается зрение, женщину мучают головные боли. Вовлечение в процесс желудочно-кишечного тракта сопровождается болями в животе, желудочно-кишечными кровотечениями. Метастазы в почках приводят к появлению крови в моче.
Диагностика патологии
Для выявления пузырного заноса проводят ультразвуковое исследование. В большинстве случаев матка оказывается больше, чем должна быть на данном сроке. Но иногда при частичном заносе детородный орган не увеличивается или даже становится меньше. УЗ картина специфическая, ее достаточно для постановки диагноза. Дополнительно назначают анализ мочи на уровень ХГЧ. При заболевании он может превышать норму в десятки раз.
При подозрении на хорионкарциному проводят гинекологический осмотр. Он должен показать цианоз слизистой влагалища и шейки матки, метастазы в виде темно-красных бугорков и сероватые узелки в некротических тканях. Матка увеличена, ее стенки более мягкие, в области придатков прощупываются кисты. Также необходимо УЗИ. Оно показывает локализацию новообразования.
Проводят анализы на наличие белков и уровень гормона ХГЧ. В ходе диагностического выскабливания берутся ткани для биопсии. При подозрении на метастазы проверяют головной мозг, легкие, брюшную полость и почки путем УЗИ, компьютерной томографии или рентгенографии.
Лечение трофобластической болезни
Доброкачественную форму заболевания лечат путем удаления новообразований. Для этого используют выскабливание или вакуумную аспирацию. Также прописывают кровоостанавливающие препараты. После процедуры в течение 2 месяцев необходим постоянный врачебный контроль с периодической проверкой уровня хориогонадотропина и УЗИ органов малого таза. Клинические рекомендации включают в себя исследование ХГ каждые 2 недели в течение 3 месяцев, а затем раз в месяц в течение полугода, соблюдение контрацепции на протяжении года.
При удовлетворительных результатах исследований и нормализации менструального цикла в течение 8 недель дополнительное лечение не показано. Но если в течение этого срока симптомы болезни не пропали, а результаты ультразвукового исследования показывают патологические участки в матке, пациентке необходима химиотерапия. Для подтверждения или исключения метастаз в легких делают рентгенографию органов грудной клетки.
При отсутствии положительных результатов терапии и возникновении маточного кровотечения проводят операцию. Она заключается в удалении матки и придатков или надвлагалищная ампутация. Пациенткам репродуктивного возраста может быть проведена органосберегающая операция с иссечением пораженных участков.
Инвазивный пузырный занос, хорионкарциному и другие виды злокачественных новообразований лечат путем химиотерапии. Схема и длительность лечебных мероприятий зависит от точности диагноза и степени поражения внутренних органов. При отсутствии положительного результата от медикаментозного лечения проводят операцию по удалению матки. В обязательном порядке хирургическое вмешательство назначают больным старше 40 лет. Перед операцией проводят 1-2 курса химиотерапии.
Прогноз
При своевременной диагностике и своевременных лечебных мероприятиях болезнь проходит без осложнений. При отсутствии метастаз химиотерапия успешна в 100% случаев, а при их наличии – в 70%. После успешной терапии женщина остается способна к зачатию. Рецидивы наблюдаются лишь в 3-8% случаев.
Трофобластическая болезнь заканчивается смертью ребенка и грозит летальным исходом матери. Но эта патология – не приговор. Абсолютное большинство женщин после успешного лечения сохраняют репродуктивную функцию. Главное, не допускать осложнений и обращаться за медицинской помощью при первых признаках заболевания.
Заболевание представляет собой группу редких доброкачественных и злокачественных опухолей, в основе которых лежит аномальный рост и развитие трофобласта.
Что это такое
Трофобластическая болезнь — уникальная группа опухолей женского организма, возникновение которых всегда ассоциировано с беременностью. Они могут возникнуть как во время беременности, так и после её завершения независимо от срока окончания беременности и её исхода. Это может быть благополучно протекавшая беременность, завершившаяся родами, самопроизвольный выкидыш или прерывание на любом сроке беременности. При этом сроки развития заболевания могут составлять от нескольких дней до нескольких лет.
Источником трофобластических опухолей являются трофобласты – клетки, которые окружают эмбрион и участвуют в процессе его прикрепления к стенке матки, а затем – в образовании плаценты во время беременности. При чрезмерном размножении трофобластов возникает опухоль.
Частота развития данной патологии составляет не более 1 % случаев среди всех злокачественных заболеваний женских половых органов. Наиболее склонны к заболеванию женщины, у которых беременность наступила до 21 года или после 35 лет.
Уникальной особенностью этих неоплазий является высокая частота излечения даже при наличии отдаленных метастазов, при этом у большинства пациенток после завершения лечения сохраняется репродуктивная функция.
Классификация
Трофобластическая болезнь – собирательное понятие доброкачественных и злокачественных опухолей. В число первых входит морфологическое изменение, из-за которого возникает:
- частичный пузырный занос. Образуется при оплодотворении яйцеклетки сразу двумя сперматозоидами. Такой эмбрион содержит дополнительный набор хромосом, и, к сожалению, является нежизнеспособным;
- полный пузырный занос. Образуется при оплодотворении яйцеклетки с отсутствием хромосом. При дальнейшем делении клеток отцовские хромосомы удваиваются и становятся заменой материнских, однако эмбрион не образуется.
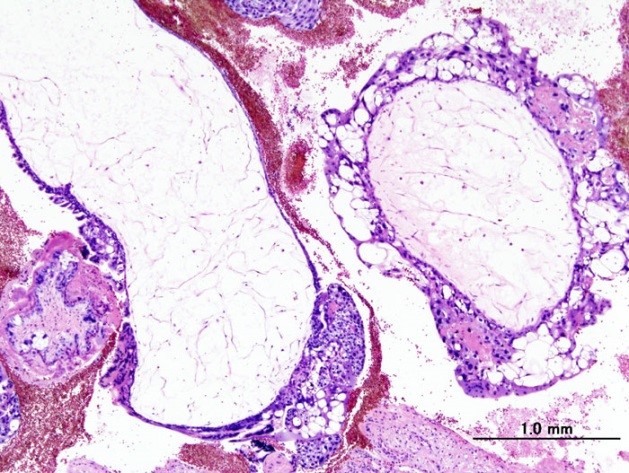
Полный пузырный занос
Эти доброкачественные опухоли диагностируются у 70 % больных, при этом как при полном, так и неполном пузырном заносе наблюдается только разрастание трофобластической ткани и превращение ворсинок хориона в пузырьки. Однако в 20 % случаев трофобласты приобретают способность к малигнизации и метастазированию. По мере распространения злокачественных клеток в окружающие ткани различают инвазивный пузырный занос, диссеминированный пузырный занос, хорионкарционому, трофобластическую опухоль плацентарного ложа и эпителиоидную трофобластическую опухоль.
Трофобластическая опухоль
плацентарного ложа
Симптомы
Женщину должны насторожить следующие признаки:
- безболезненные выделения из влагалища с примесью крови разной интенсивности и выраженности;
- увеличение размера матки, несоответствующее сроку беременности при полном пузырном заносе;
- уменьшенный размер матки, несоответствующий сроку беременности при частичном пузырном заносе;
- токсикоз на поздних сроках беременности.
При злокачественной трофобластической болезни изменяется характер выделений во время менструаций. Ежемесячные кровотечения или вовсе отсутствуют, или идут дольше обычного срока и обильно. Вместе с этим появляются жалобы на изменение вкусовых пристрастий, тошноту и головокружение – симптомы, позволяющие предположить наступление беременности. Нередко возникает тупая боль в нижней части живота, связанная со сдавливанием опухолью стенок матки.
Течение заболевания зависит от провоцирующего фактора. Так, после нормальной беременности, закончившейся родами или абортом, болезнь развивается стремительно, нарушая восстановление женского организма. Если опухоль образовалась после внематочной беременности или трансформировалась из пузырного заноса, то течение болезни более благоприятное.
Клиническая картина может существенно варьировать в зависимости от локализации метастатических очагов:
- при метастазах в лёгких возникают кровохарканье, постоянный кашель, одышка, боли в грудной клетке;
- при метастазах во влагалище пальпируется уплотнение через переднюю стенку живота;
- при метастазах в печени появляется боль в правом подреберье;
- при метастазах в головном мозге беспокоят постоянные головные боли, тошнота, возможны судороги и потеря сознания.
Диагностика
После гинекологического осмотра, сбора анамнеза и фиксирования жалоб пациентка направляется на обследование:
Стадии
В зависимости от степени распространения процесса различают 4 стадии заболевания:
- 1 стадия – опухоль ограничена полостью матки;
- 2 стадия – опухоль распространяется на придатки, шейку матки и влагалище;
- 3 стадия – появляются метастазы в легких;
- 4 стадия – метастазы в других органах.

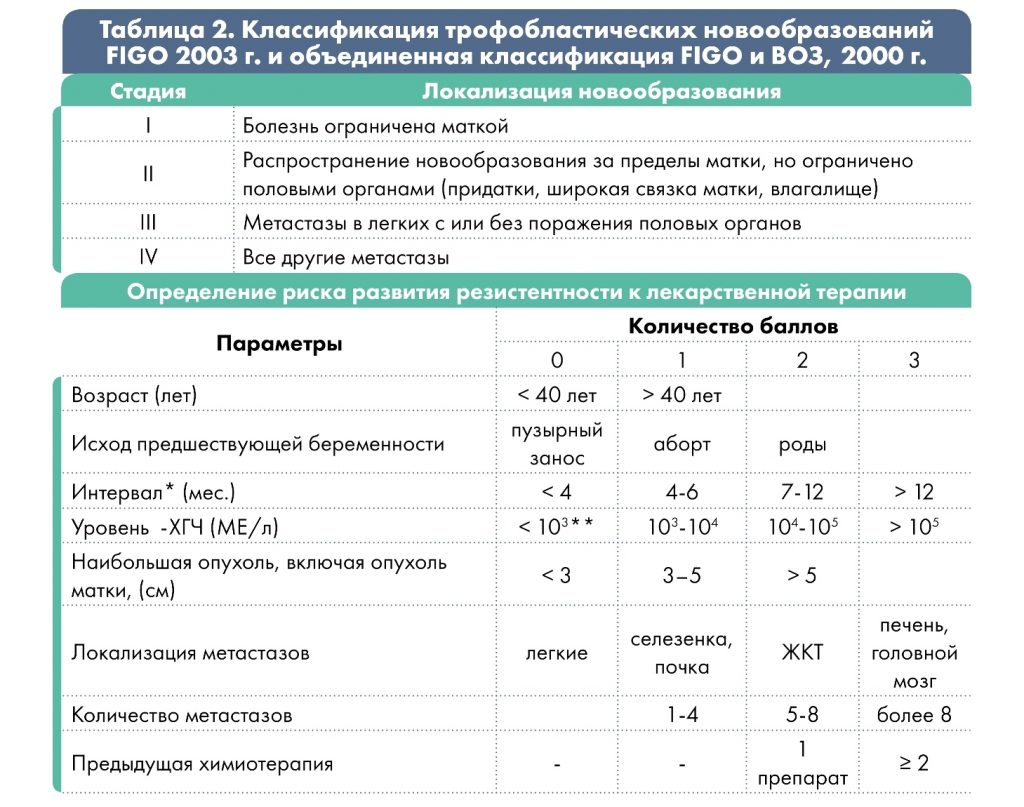
* интервал между окончанием предыдущей беременности и началом химиотерапии;
** низкий уровень β-ХГЧ может быть при трофобластической опухоли на месте плаценты.
При сумме баллов ≤ 6 – низкий риск развития резистентности опухоли; ≥ 7 баллов – высокий.
Лечение
Лечение доброкачественной опухоли невозможно без прерывания беременности. Выполняется аборт, а далее патологические ткани удаляются вакуумным аспиратором. После процедуры на протяжении месяца контролируется уровень β-ХГЧ. Женщина еженедельно сдает анализ крови, пока не получит отрицательный результат три раза подряд. Далее контрольные анализы проводятся ежемесячно в течение года. Важно после эвакуации пузырного заноса выполнить рентгенографию органов грудной клетки и УЗИ органов малого таза.
Если анализ β-ХГЧ остаётся положительным или обнаруживается злокачественная опухоль, то пациентка нуждается в продолжении лечения. Больную следует направить в специализированный центр, имеющий опыт работы и знающий данную патологию, что крайне важно для определения прогноза и эффективности терапии.
Ведущий метод лечения – химиотерапия, которая должна быть начата в кратчайшие сроки. Основные показания для ее проведения:
- стабильный или растущий уровень β-ХГЧ после сдачи трех анализов крови с интервалом в семь дней;
- повышенный уровень β-ХГЧ через полгода после процедуры;
- выявление хориокарциномы, опухоли плацентарного ложа или эпителиоидной трофобластической опухоли;
- обнаружение метастазов.
Врач выбирает рекомендованную схему терапии, основываясь на особенности анамнеза и характеристики опухолевого процесса, т.е. в зависимости от группы риска резистентности опухоли к химиотерапии. Группа риска определяется по шкале FIGO (2000 г.) с учётом результатов обследования: менее 6 баллов соответствует низкому риску, 7 и более баллов – высокому риску.
Если риски рецидива заболевания минимальны, то назначается монотерапия препаратом метотрексат. При высоких рисках рецидива опухоли используется комбинация препаратов, включающих этопозид, дактиномицин, метотрексат, винкристин и циклофосафамид.
Количество циклов химиотерапии определяется индивидуально и зависит от степени снижения уровня β-ХГЧ после каждого цикла. При нормализации уровня специфического маркера дополнительно проводится 2-4 цикла химиотерапии в том же режиме для консолидации полученного эффекта.
Если опухоль приобретает резистентность и нет нормализации уровня маркера, то требуется переход к противоопухолевым препаратам второй линии, например, такие комбинации как дактиномицин, этопозид + дактиномицин + метотрексат + цисплатин или цисплатин + паклитаксел + этопозид.
В некоторых случаях прибегают к хирургическому лечению с последующим проведением адъювантной химиотерапии. Основные показания к оперативному вмешательству являются:
- перфорация опухолью стенки матки;
- кровотечение, не поддающееся консервативной терапии и угрожающее жизни пациентки;
- резистентность опухоли к стандартной химиотерапии при отсутствии отдаленных метастазов;
- резистентность одиночных метастазов при отсутствии первичной опухоли.
Лучевая терапия используется только при метастазах в головном мозге.
Прогноз
Правильное и своевременное выявление заболевания, а также адекватное лечение в настоящее время позволяют достичь 100 % ремиссии на протяжении пяти лет при простом пузырном заносе и более 90 % – при хорионкарциноме без наличия метастазов.
Повторное развитие опухоли возможно в течение первых 36 месяцев до 10 % случаев. Частота излечение рецидива составляет около 75 %.
Фертильность
После завершения лечения у большинства женщин сохраняется репродуктивная функция. Планировать повторную беременность для пациенток с I-II стадией разрешается через год после последнего цикла химиотерапии, а для больных с III-IV стадией – через полтора-два года. Такие сроки установлены с целью правильной интерпретации наступления беременности или рецидива заболевания, а также для профилактики развития аномалий плода.
Профилактика
После удаления пузырного заноса необходимо следить за уровнем β-ХГЧ, а также выполнить рентгенографию органов грудной клетки и УЗИ органов малого таза. После завершения лечения уровень β-ХГЧ определяется каждые две недели на протяжении первых трех месяцев, затем ежемесячно в течение года. В дальнейшем контрольный анализ крови проводится раз в два месяца, а еще через год – один раз в четыре месяца.
Обязательна контрацепция в течение первого года после нормализации уровня β-ХГЧ. Специалисты рекомендуют в качестве метода контрацепции выбирать комбинированные оральные контрацептивы.






Трофобластическая болезнь — группа опухолевых новообразований злокачественного и доброкачественного характера, обусловленных неоплазиями (пролиферативными аномалиями) трофобласта — элемента ткани плодного яйца. Патология образуется при беременности или после родоразрешения. Сопровождается разрастанием ворсин и аномальным делением клеток предлежания плаценты. Трофобластическая болезнь диагностируется в 1-3% случаев, из которых 70% приходится на пузырный занос.
Разновидности трофобластической болезни
Согласно международной классификации болезни (МКБ), трофобластическая болезнь включает доброкачественные новообразования (полный, частичный пузырный занос) и злокачественные формы (эпителиоидноклеточная опухоль, опухоль плацентарного ложа, хориокарцинома).

Учитывая обширность поражения, выделяют четыре стадии трофобластической болезни:
- 1 стадия — опухолевое новообразование локализуется в маточном теле;
- 2 стадия — патологические клетки распространяются на влагалище и придатки;
- 3 стадия — опухоль выходит на границы гениталий;
- 4 стадия — метастазы распространяются на другие органы (головной мозг, печень, почки, легкие).
Развитие трофобластической болезни в период вынашивания чаще приводит к внутриутробной гибели плода. В некоторых случаях беременность сохраняется, однако это приводит к значительным физическим порокам эмбриона. Как правило, наступает преждевременная родовая деятельность, после чего ребенок погибает.
Причины возникновения трофобластической болезни
Точные причины образования патологии не установлены. Специалисты выделяют несколько теорий патогенеза трофобластической болезни (иммунологическая, ферментативная и пр.). Согласно одной из них мутация клеточных структур происходит вследствие перенесенных вирусных патологий. В основе других теорий лежит чрезмерная активность ферментов, ослабление иммунитета и дефицит белка.
К факторам, провоцирующим развитие патологии, относятся:
- возраст моложе 20, старше 40 лет;
- внематочные беременности, выкидыши, аборты в анамнезе;
- перенесенная трофобластическая болезнь во время предыдущей беременности;
- позднее начало первых менструаций (менархе);
- раннее начало сексуальных отношений (до 16 лет).
Вероятность образования хориокарциномы увеличивается у женщин, которые перенесли инвазивный пузырный занос.
Симптомы трофобластической болезни
Доброкачественные трофобластические образования, возникающие в период вынашивания, сопровождаются следующей симптоматикой:
- появление кровянистых вагинальных выделений с мелкими пузырьками;
- отеки, приступы головных болей, повышенное давление;
- общее недомогание, истощение;
- тошнота, рвота;
- печеночная недостаточность;
- повышенный уровень ХГЧ в крови;
- отсутствие шевелений, сердечной деятельности плода и других признаков беременности при положительных результатах теста.
Появление доброкачественных опухолевых новообразований при трофобластической болезни может сопровождаться возникновением лютеиновых кист яичника, наличие которых проявляется болями в поясничной области и внизу живота.

Злокачественные трофобластические новообразования возникают как осложнения опухоли доброкачественного характера. Также они развиваться после перенесенного аборта или через время после родоразрешения. Первые признаки патологии наблюдаются спустя 4-12 месяцев после беременности. Нередко опухоли образуются через 10 лет и более.
Основной признак злокачественного новообразования при трофобластической болезни — влагалищные выделения разного оттенка и интенсивности. Также наблюдается резкое уменьшение массы тела, быстрая утомляемость, снижение работоспособности. При появлении метастаз возникают боли внизу живота или других органах.
При отсутствии целесообразной терапии трофобластическая болезнь может стать причиной таких осложнений:
- разрыв кист яичников;
- тяжелый токсикоз с постоянными приступами рвоты;
- образование воспалительного процесса в придатках, матке;
- преэклампсия;
- геморрагический шок;
- распространение метастаз в другие органы;
- летальный исход.
Регулярные кровотечения приводят к анемии, которая сопровождается повышением температуры, огрублением молочных желез, ознобом, патологическими выделениями из сосков. При поражении легких возникает сильный кашель с прожилками крови. Головные боли, ухудшение зрения и головокружения свидетельствуют о метастазировании опухоли в головной мозг.
Опухоль площадки плаценты редко диагностируется как отдельная форма. Чаще протекает доброкачественно. Вероятность появления метастаз составляет около 15%. Патологический процесс может распространяться на печень, влагалище, легкие и головной мозг.
Диагностика трофобластической болезни
Диагностика заболевания начинается с изучения и анализа гинекологического анамнеза (количество перенесенных внематочных беременностей, выкидышей, абортов, болезней и пр.). Также определяется локализация болезненных ощущений в животе, груди и характер вагинальных выделений (умеренные, интенсивные, мажущие).
Затем акушер-гинеколог проводит гинекологическое обследование, в ходе которого могут быть обнаружены следующие критерии диагноза:
- наличие размягченных узлов;
- цианоз слизистых внутренних гениталий;
- неравномерное увеличение матки, болезненность органа при обследовании;
- наличие метастазированных очагов (темно-вишневые образования).
Поскольку трофобластическая болезнь не сопровождается специфической симптоматикой и указанные нарушения могут быть проявлениями других гинекологических патологий, установить точный диагноз с помощью перечисленных диагностических методов невозможно. При подозрениях на трофобластическую болезнь проводятся дополнительные клинические исследования.
Обязательным в диагностике патологии считается трансвагинальное УЗ-обследование, которое обеспечивает детальное обследование яичников, фаллопиевых труб и матки. Проведение УЗИ позволяет обнаружить опухолевые новообразования на ранних стадиях развития. Подтверждает диагноз обнаружение кист яичника, появление которых часто сопровождает трофобластическую болезнь.
Из лабораторных методов пациентке назначается анализ крови на уровень ХГЧ. При трофобластических опухолевых новообразованиях концентрация хорионического гонадотропина значительно превышает нормальные показатели. Также проводится обследование тканей пораженного органа (биообразец для анализа берется в ходе диагностического выскабливания).
При подозрении на метастазирование опухолевого процесса используются дополнительные диагностические методы, которые позволяют определить локализацию метастазов:
- МРТ головного мозга;
- УЗ-обследование внутренних органов;
- рентгенография грудной клетки;
- компьютерная томография;
- тазовая ангиография.
В 80% случаях метастазы распространяются в легкие и головной мозг. Реже поражается печень и почки. При необходимости показана консультация нейрохирурга, пульмонолога.
Лечение трофобластической болезни
Терапия трофобластических опухолевых новообразований разрабатывается врачом с учетом индивидуальных особенностей и возраста пациентки, формы и характера патологии.
Лечение пузырного заноса направлено на удаление новообразования путем вакуумной аспирации. При сильных вагинальных кровотечениях показано удаление матки с дальнейшим гистологическим анализом ее тканей. Дальнейшая тактика терапевтического воздействия определяется результатами клинических исследований. Если еженедельное выявление концентрации ХГЧ, УЗИ тазовых органов и рентген легких не обнаружило признаков озлокачествления опухоли, химиотерапия не проводится. В подобном случае пациентке необходимо наблюдаться у гинеколога и избегать беременности на протяжении года.
Протокол лечения трофобластической болезни злокачественного характера подразумевает проведение химиотерапии. Подобная процедура назначается при борьбе с патологией без хирургического вмешательства. Особенно это касается пациенток детородного возраста. Химиотерапевтические препараты вводятся внутривенно или внутримышечно. Курс лечения составляет 4-5 процедур в день с промежутком в 7-12 суток. При возникновении тошноты и рвоты интервалы между сеансами увеличиваются.
Удаление опухолевых новообразований оперативным путем осуществляется при следующих показаниях:
- наличие профузного кровотечения;
- размеры опухоли соответствуют 12-14 неделям вынашивания;
- перфорация матки;
- большое количество перенесенных родоразрешений;
- возраст старше 35 лет.
Обычно во время оперативного вмешательства удаляется только матка (яичники сохраняются). В качестве вспомогательного лечения приписываются иммунокорректирующие лекарственные средства.
Своевременное обнаружение и терапия трофобластических злокачественных опухолей 1-2 стадии, как правило, приводит к полному выздоровлению. На 3 стадии патологии прогнозы менее благоприятны. Возможно развитие побочных явлений в виде кровохарканья, маточных кровотечений, паралича или инсульта.
Прогнозы после лечения трофобластической болезни
Своевременная терапия химиопрепаратами позволяет полностью избавиться от болезни 100% женщин без метастазов и 75% пациенток с распространением патологического процесса в другие органы. Рецидивы трофобластических опухолевых заболеваний наблюдаются в 5-8% случаях.
У женщин, которые прошли комплексное лечение трофобластической болезни, способности к деторождению сохраняются. Примерно 80% пациенток могут зачать и выносить здорового ребенка. Каких-либо специфических нарушений у плода, мама которого прошла курс химиотерапии, не наблюдается.
Планировать беременность после терапии трофобластической болезни рекомендуется не раньше, чем через год. При диагностировании опухоли повышенного риска, о зачатии стоит задумываться спустя 2 года после химиотерапии. Весь период следует пользоваться гормональными контрацептивными препаратами, которые обеспечат предохранение от нежелательной беременности.
На протяжении года нужно регулярно обследоваться у гинеколога и ежемесячно сдавать анализ крови на ХГЧ. В дальнейшем анализ проводится раз в четыре месяца.
Профилактика трофобластической болезни
Специфических мер по предупреждению трофобластической болезни не существует. Специалисты выделяют несколько рекомендаций и правил, следование которым позволит значительно сократить вероятность развития патологии. К ним относятся:
- грамотное использование контрацептивных средств, исключение абортов;
- своевременная терапия патологий мочеполовой системы;
- прохождение комплексного медицинского обследования перед планированием беременности (это позволит обнаружить возможные отклонения и провести соответствующее лечение);
- регулярное посещение гинеколога (не менее 2 раз в год);
- постановка на учет сразу после обнаружения признаков беременности (особенно касается женщин группы риска).
Регулярные визиты к врачу, соблюдение перечисленных рекомендаций и сдача анализов обеспечат своевременное выявление болезни и ее эффективное лечение.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Читайте также:

